












Pio BERTANI
Paolo GENERALI
Fabio GORNI
Tiziano TESTORI
Ve spolupráci s: Renatem COCCONIM
Editor: Massimo GAGLIANI
Předmluva: Clifford J. RUDDLE




Zachovat , či nahradit
vážně poškozený zub?
Pio BERTANI
Paolo GENERALI
Fabio GORNI
Tiziano TESTORI
Ve spolupráci s: Renatem COCCONIM
Editor:
Massimo GAGLIANI
Předmluva: Clifford J. RUDDLE
Grada Publishing
Upozornění pro čtenáře a uživatele této knihy
Všechna práva vyhrazena. Žádná část této tištěné či elektronické knihy nesmí být reprodukována a šířena v papírové, elektronické či jiné podobě bez předchozího písemného souhlasu nakladatele. Neoprávněné užití této knihy bude trestně stíháno
Automatizovaná analýza textů nebo dat ve smyslu čl. 4 směrnice 2019/790/EU a použití této knihy k trénování AI jsou bez souhlasu nositele práv zakázány.
Pio Bertani, Paolo Generali, Fabio Gorni, Tiziano Testori ve spolupráci s Renatem Cocconim, editor: Massimo Gagliani
Zub vs. implantát: Zachovat, či nahradit vážně poškozený zub?
Pro nakladatelství Grada přeložila:
MDDr. Veronika Kozubík Steiner
Přeloženo z anglického originálu Tooth or Implant? The Recovery or Replacement of the Severely Compromised Natural Tooth, ISBN: 978-1-957260-52-5, vydaného v roce 2024 nakladatelstvím Edra Publishing.
This edition of Tooth or Implant? The Recovery or Replacement of the Severely Compromised Natural Tooth is published by arrangement with Edra Publishing.
Original title Dente o Impianto? Il recupero o la sostituzione del dente naturale gravemente compromesso ©2023 EDRA S.p.A. – All rights reserved (ISBN: 978-88-214-5432-5)
Copyright © 2024 of the original English language edition by Edra Publishing US LLC – All rights reserved
Czech Edition © Grada Publishing, a.s., 2025
Cover Illustration © Allessandro Meggio – 3DShift srl, Vincenza, 2024
Graphic Design © Katja Lupinc, 2024
Translation © Veronika Kozubík Steiner, 2025
Vydala Grada Publishing, a.s.
U Průhonu 22, Praha 7 jako svou 10282. publikaci
Odpovědná redaktorka Petra Královcová
Sazba a zlom (s využitím písma Myriad) Vladimír Fára Počet stran 260
1. vydání, Praha 2025
Vytiskla D. R. J. TISKÁRNA RESL, s. r. o., Náchod
Názvy produktů, firem apod. použité v knize mohou být ochrannými známkami nebo registrovanými ochrannými známkami příslušných vlastníků, což není zvláštním způsobem vyznačeno.
Postupy a příklady v této knize, rovněž tak informace o lécích, jejich formách, dávkování a aplikaci jsou sestaveny s nejlepším vědomím autorů. Z jejich praktického uplatnění však pro autory ani pro nakladatelství nevyplývají žádné právní důsledky.
ISBN 978-80-271-8257-2 (pdf)
ISBN 978-80-271-5784-6 (print)




Doktor medicíny, specialista v oboru stomatologie. Externí profesor záchovné stomatologie na Univerzitě v Modeně a Reggio Emilia v letech 2003–2008. Profesor specializačního kurzu záchovné stomatologie v letech 2004–2005 na Univerzitě v Modeně a Reggio Emilia. Profesor pokročilého vzdělávacího kurzu v oblasti protetiky v letech 2009–2013 na Univerzitě v Bologni. Externí profesor endodoncie na Univerzitě v Parmě. Aktivní člen Italské akademie estetické stomatologie (Italian Academy of Aesthetic Dentistry). Aktivní člen Italské společnosti endodoncie (SIE, Società Italiana di Endodonzia), jejímž je bývalým prezidentem. Aktivní člen Evropské společnosti endodoncie (European Society of Endodontics). Spoluautor Ilustrované příručky endodoncie (Illustrated Manual of Endodontics; Masson, 2003) a Příručky endodoncie (Manual of Endodontics; Edra, 2013).

Absolvoval s vyznamenáním lékařství a chirurgii, je specialistou v oboru stomatologie. Řádný člen sdružení Přátel z Brugg (Amici di Brugg) a aktivní člen Italské společnosti endodoncie (SIE, Società Italiana di Endodonzia). Člen Národní asociace italských zubních lékařů ANDI. Autor odborných textů, vědeckých článků a přednášek na kongresech v Itálii i zahraničí. Profesor záchovné stomatologie na studijním oboru stomatologie a zubní protetiky (CLSOPD, Corso di Laurea in Scienze Odontoiatriche e Protesi Dentaria), dříve působil jako profesor specializačních kurzů a magisterských programů. Přednášející v rámci magisterského studia II. stupně v oboru endodoncie a rekonstrukční stomatologie na Univerzitě v Sieně.
Vedoucí kurzu mikroendodontické chirurgie na Stomatologické fakultě Univerzity Vita Salute San Raffaele v Miláně. Zakladatel iniciativy Style Italiano Endodontics. Provozuje soukromou praxi v italském Miláně. Roku 1984 absolvoval obor zubní lékařství na Milánské univerzitě. Působil jako hostující profesor na Oddělení endodoncie nemocnice S. Paolo v Miláně. V letech 1994–1998 zastával funkci člena přijímací komise Italské společnosti endodoncie (SIE, Società Italiana di Endodonzia). V letech 1998–2001 vykonával pozici kulturního tajemníka SIE a v období 2003–2005 zastával funkci prezidenta této organizace. Mezinárodně uznávaný přednášející, autor vědeckých publikací v národních i mezinárodních odborných periodikách a tvůrce vědeckých vzdělávacích videí. Ve spolupráci s C. J. Ruddlem realizoval videoseriál „The Endodontic Game“ („Endodontická hra“), který byl distribuován napříč Evropou, USA, Kanadou, Austrálií a Asií. Je autorem kapitol v pěti různých endodontických publikacích a vydal mezinárodní monografii věnovanou problematice opakované endodontické léčby (retreatmentu).

V roce 1981 ukončil studium lékařství a chirurgie na Univerzitě v Miláně, kde následně absolvoval i specializační vzdělávání v oborech stomatologie (1984) a ortodoncie (1986). Vedoucí Oddělení implantologie a orální rehabilitace Stomatologické kliniky (ředitel prof. Francetti) Ortopedického institutu IRCCS Galeazzi Milánské univerzity. Externí klinický docent na Katedře parodontologie a orální medicíny Stomatologické fakulty Michiganské univerzity. Autor 123 vědeckých publikací indexovaných v databázi PubMed.

Massimo Gagliani

Absolvent medicíny se specializací na stomatologii a se zvláštním zaměřením na záchovnou stomatologii a endodoncii v rámci studijního programu Stomatologie a zubní protetika na Univerzitě v Miláně. Od roku 2000 působí jako docent stomatologických onemocnění na téže univerzitě a zároveň vykonává klinickou praxi na stomatologické klinice Giorgio Vogel v Miláně. Je autorem řady vědeckých publikací v národních i mezinárodních odborných časopisech včetně International Endodontic Journal, Journal of Endodontics a Italian Journal of Endodontics. Je redakčním koordinátorem vydavatelství EDRA pro stomatologii, bývalým šéfredaktorem Italian Journal of Endodontics a zakládajícím členem Digital Dental Academy (www.digitaldentalacademy.it).



Specializaci v ortodoncii získal na Univerzitě v Miláně v roce 1992. Během studia absolvoval tříletou stáž v San Diegu (USA) pod vedením dr. L. F. Andrewse (tvůrce ortodontické techniky Straight Wire). Spolupracoval s dr. Terrym Tanakou v Centru pro kraniomandibulární poruchy v Los Angeles a s dr. Billem Arnettem v Centru ortognátní chirurgie v Santa Barbaře (USA). Absolvoval dvouletý postgraduální specializační program v ortodontické technice Straight Wire podle konceptu dr. Rotha, pořádaný Rothovým-Williamsovým centrem v kalifornském Burlingame. Více než 20 let se intenzivně věnuje ortodoncii, zejména inovativním přístupům v léčbě malokluze za účelem zlepšení faciální estetiky. V současnosti se aktivně věnuje vzdělávací činnosti ve stomatologii s rozsáhlým pedagogickým působením jak na národní, tak mezinárodní úrovni. V posledních deseti letech působil jako hlavní řečník na významných mezinárodních ortodontických kongresech a je pravidelně zván na přední americké a evropské univerzity. Aktivní člen Angle Society of Europe a Evropské akademie estetické stomatologie (EAED, European Academy of Esthetic Dentistry). Zakládající člen a čestný prezident Face Association (FACExp – Experts in Orthodontics). Člen SIDO (Società Italiana di Ortodonzia; Italská ortodontická společnost).
V roce 2007 absolvoval studium stomatologie a zubní protetiky na Univerzitě v Miláně. Působí jako lektor na Oddělení implantologie a orální rehabilitace (vedoucí: prof. T. Testori) Univerzity v Miláně, Katedra biomedicínských, chirurgických a stomatologických věd Ortopedického institutu IRCCS Galeazzi, Oddělení stomatologie (ředitel: prof. L. Francetti). Zároveň zastává pozici vědeckého spoluředitele „I&J“ a je aktivním členem Italské akademie oseointegrace (IAO, Italian Academy of Osseointegration).

Zubní lékař a specialista v oboru orální chirurgie a implantologie Ortopedického institutu IRCCS Galeazzi. Vedoucí Oddělení protetiky na Katedře implantologie a orální rehabilitace (vedoucí: prof. T. Testori) na Katedře biomedicínských, chirurgických a stomatologických věd Univerzity v Miláně. Přednášející v magisterských i doktorských programech zaměřených na implantologii a protetiku na univerzitách v Miláně, Padově, Janově, Terstu a Bologni. Aktivní člen SIO (Società Italiana di Implantologia Osteointegrata; Italská společnost oseointegračních implantátů), SICOI (Società Italiana di Chirurgia Orale e Implantologia; Italská společnost orální chirurgie a implantologie), IPA (International Piezosurgery Academy; Mezinárodní akademie piezochirurgie) a IAO (Italian Academy of Osseointegration; Italská akademie oseointegrace). Zakládající člen AISG (Advanced Implantology Study Group; Studijní skupina pokročilé implantologie), SISIO (Società Italiana per lo Studio degli Impianti Osteointegrati; Italská společnost pro studium oseointegračních implantátů) a SIPRO (Società Italiana di Protesi e Riabilitazione Orale; Italská společnost protetiky a orální rehabilitace). Člen správní rady IAO (2017–2018). Ve volebním období 2022 vykonával funkci předsedy IAO. Člen vědeckého výboru „I&J“. Přednášející na národních kurzech a kongresech ANDI, CAO a vědeckých společností v oblasti implantologie a protetiky. Autor více než 160 publikací v národních i mezinárodních odborných časopisech. Autor a spoluautor šesti knih z oblasti implantologické protetiky. Soukromou praxi vykonává v Monze.




Stomatochirurg působící na Univerzitě v Miláně. V letech 1996–2001 přednášel na Implantologickém oddělení nemocnice San Paolo v Miláně. Od roku 2001 do současnosti vykonává pozici přednášejícího v oboru implantologie na Univerzitě v Miláně, Katedře zdravotnických technologií, Ortopedickém institutu IRCCS Galeazzi (ředitel: prof. Luca Francetti). Přednášející v kurzu implantologie na Univerzitě v Miláně v letech 2006–2007. Člen SIdP (Società Italiana di Parodontologia; Italská společnost parodontologie) a SISBO (Società Italiana per lo Studio dei Bifosfonati in Odontoiatria; Italská společnost pro studium bisfosfonátů ve stomatologii). Aktivní člen SIE (Società Italiana di Endodonzia; Italská společnost endodoncie), IAO (Italian Academy of Osseointegration, Italská akademie oseointegrace), AO (Academy of Osseointegration; Akademie oseointegrace), EAO (European Association of Osseointegration; Evropská asociace oseointegrace), EFOSS (European Federation of Oral Surgery Societies; Evropská rada orální chirurgie), BBA (Bone Beyond Academy; Akademie pokročilých kostních technik) a IPA (International Piezosurgery Academy; Mezinárodní akademie piezochirurgie). V roce 2007 získal ocenění William R. Laney Award za nejlepší vědecký článek v časopise JOMI. Přednáší na národních i mezinárodních kurzech a konferencích v oblasti implantologie a orální chirurgie. Autor více než 80 vědeckých prací publikovaných v národních a mezinárodních odborných periodikách. Soukromou praxi vykonává v Cremě a Miláně.
Absolvoval v roce 2015 Univerzitu Alfonse X. Kastilského (Universidad Alfonso X El Sabio) v Madridu s diplomovou prací „Anatomická a chirurgická revize maxilárního sinus liftu“. V roce 2016 zahájil praxi ve stomatologických ordinacích v Miláně a okolí a současně navštěvoval postgraduální kurzy vedené předními italskými odborníky a přednášejícími, jako jsou dr. Federico Ferraris, dr. Stefano Gracis či prof. Fabio Gorni. Praxi vykonával na Oddělení ústní, čelistní a obličejové chirurgie v Nemocnici San Raffaele v Miláně pod vedením prof. Raffaela Vinciho (školitel prof. E. Gherlone). Od roku 2019 působí jako lektor v postgraduálních kurzech ortognátní, mikroskopické a chirurgické klinické endodoncie pod vedením prof. Fabia Gorniho. Je oficiálním zástupcem Stomatologické kliniky Univerzity v Miláně. Přednáší v Itálii a od roku 2019 působí jako „Young Lecturer“ v Institutu Lake Como. V současnosti provozuje soukromou praxi jako specialista na mikroskopickou endodoncii v ordinaci dr. M. Imella, specialisty na konzervační, endodontickou a protetickou stomatologii ve studiu prof. Tiziana Testoriho a ve vlastní soukromé praxi v Sesto San Giovanni.
Titul v oboru zubního lékařství získal na Univerzitě v Miláně, kde také absolvoval postgraduální kurz pokročilé implantologické chirurgie. Lektor na Oddělení implantologie a orální rehabilitace (vedoucí: prof. T. Testori) na Katedře biomedicínských, chirurgických a stomatologických věd Ortopedického institutu IRCCS Galeazzi Milánské univerzity a na Oddělení stomatologie (ředitel: prof. L. Francetti). Vědecký spoluředitel „I&J“. Aktivní člen Italské akademie oseointegrace (IAO, Italian Academy of Osseointegration).
Diagnostický proces rozhodování mezi zachováním zubu a implantátem
Pio Bertani, Paolo Generali
Endodontická léčba těžce kompromitovaného zubu
Massimo Gagliani, Paolo Generali, Fabio Gorni

KAPITOLA 1
Plánování léčby kompromitovaných zubů
KAPITOLA 2
Parodontální, endodontická a rekonstrukční kritéria
KAPITOLA 3
Proměnné závislé na pacientovi a ošetřujícím
KAPITOLA 4

S. 19
S. 25
S. 37
S. 41
Od medicíny podložené důkazy k péči zaměřené na pacienta
KAPITOLA 5
Komplexní endodontické případy
KAPITOLA 6
Řešení endodontických komplikací: perforace, stripping a odstranění zalomených nástrojů
KAPITOLA 7
Apikální resorpce
KAPITOLA 8
Léčba kořenové resorpce: vnitřní, cervikálně invazivní a zevní náhradová s ankylózou
S. 51
S. 77
S. 85
S. 95
Náhrada závažně kompromitovaného
zubu imediátní implantací
Matteo Antonio Deflorian, Fabio Galli, Fabio Gorni, Pierfrancesco Zuffetti, Andrea Pittaluga, Riccardo Scaini, Tiziano Testori
Možnosti náhrady poškozeného zubu

KAPITOLA 9
Technika atraumatické extrakce a zachování alveolárního výběžku
KAPITOLA 10
Imediátní implantace po extrakci
KAPITOLA 11
Okamžité zatížení implantátu
KAPITOLA 12
Management defektů tvrdých tkání
KAPITOLA 13
Management defektů měkkých tkání
S. 121
KAPITOLA 14

S. 177
Technika částečné extrakce pro zachování tkání
KAPITOLA 15
S. 125
S. 141
S. 157
S. 165
S. 191
Náhrada závažně resorbovaných zubů a implantátů v kontaktu se zbytky kořenů
KAPITOLA 16 S. 203
Autotransplantace
KAPITOLA 17
S. 239
Ortodonticko-rekonstrukční řešení ageneze zubů a traumatických extrakcí
Správně provedená interdisciplinární terapie je klíčem k dosažení optimálního orálního zdraví, funkce a estetiky. Dle očekávání lze úspěšné výsledky přičítat pokrokům v biologických a materiálových vědách, technologickým inovacím a lepšímu vzdělání jak praktických zubních lékařů, tak specialistů. Nezbytnou součástí tohoto vývoje je rostoucí očekávání veřejnosti, že stomatologická léčba má být bezbolestná, efektivní a spolehlivá. V nadcházejících letech se tento úspěch dále rozšíří díky sdílení nejmodernějších poznatků stomatologie napříč všemi platformami, a to včetně využití síly internetu a sociálních médií. Tento trend povede k renesanci ve vzdělávání, která vědecky, klinicky i komerčně urychlí všechny fáze léčebného procesu.
Všichni autoři pracovali s maximálním nasazením navzdory četným profesním závazkům. Jsou uznávanými pedagogy a publikujícími odborníky, přičemž mnozí z nich zároveň věnují značnou část své kariéry klinické praxi. Jejich nadšení a oddanost tématu nepochybně inspirují další generace zubních lékařů k hlubšímu pochopení hodnoty mezioborové spolupráce. Tato monografie je koncepčně propracovaná a harmonicky vyvažuje erudovaný odborný text s vynikajícím klinickým obrazovým materiálem. Publikace Zub vs. implantát není jen další učebnicí, ale spíše výzvou k akci – k dosažení vrcholu vašeho odborného potenciálu… Jak říká slavný citát W. H. Murraye z The Scottish Himalayan Expedition: „Cokoliv můžeš udělat nebo sníš o tom, že bys mohl, začni s tím. Kuráž v sobě skrývá genialitu, sílu i kouzlo.“
Clifford J. Ruddle, DDS Santa Barbara, Kalifornie, USA
Je pro mne potěšením a ctí napsat předmluvu k této publikaci Zub vs. implantát: Zachovat, či nahradit vážně poškozený zub? Hlavní autoři Pio Bertani, Paolo Generali, Fabio Gorni, Tiziano Testori, Renato Cocconi a Massimo Gagliani, stejně jako mnoho dalších významných přispěvatelů, jsou v dané oblasti uznávanými odborníky. Tato učebnice obsahuje sedmnáct kapitol, které podrobně mapují endodontickou a parodontální léčbu, implantologii, rekonstrukční a záchovnou stomatologii. Každá kapitola poskytuje fascinující vhled do představivosti a kritického myšlení, které autoři uplatňují při vedení jednotlivých případů k úspěšnému výsledku. Kapitoly 1–4 zdůrazňují zásadní význam diagnostického procesu a rozhodování mezi zachováním zubu a zavedením implantátu. Kapitoly 5–8 výstižně popisují a ilustrují endodontickou léčbu závažně kompromitovaného zubu s důrazem na management zvládnutí různých komplikací. Kapitoly 9–13 poskytují podrobný popis krok za krokem, doplněný kvalitně dokumentovanými snímky a hodnotnými ilustracemi, jak nahradit kompromitovaný zub okamžitou implantací. Na závěr pak kapitoly 14–17 přináší pozoruhodné koncepty, užitečné informace a inovativní techniky pro náhradu nesanovatelných zubů.
I ve vyspělých kulturách je zub často považován za okrajový „orgán“. Snad proto, že jich máme nadbytek, jsou zuby ve srovnání se životně důležitými orgány méně „zajímavé“.
Paradoxně lze předejít bezzubosti (edentulismu) již tím, že zabráníme ztrátě prvního zubu!
Každý jednotlivý zub představuje biologický orgán.
Ačkoli jsou součástí orálního systému, každý zub může individuálně vnímat a participovat na jeho funkci. Je to proto, že každý zub má přímé „spojení“ s centrálním nervovým systémem, které pomáhá přenášet pocity jako bolest, teplotu, tlak a další,1 jež jsou následně zpracovány v odpovídajících oblastech mozku.2 Ztráta zubu však může způsobit atrofii těchto oblastí.3 Zubní dřeň je navíc vzhledem ke své pokročilé neurosenzorické struktuře považována za senzorický orgán. Odontoblasty sdílejí genetickou podobnost se smyslovými buňkami, včetně přítomnosti gliových buněk udržujících homeostázu smyslových orgánů. Kapiláry v centrálních smyslových orgánech se podobají těm v hematoencefalické bariéře. Toto vedlo dokonce k hypotéze, že zuby se vyvinuly z kraniofaciálních smyslových orgánů, které původně sloužily k vyhledávání a rozlišování potravy v prapůvodním vodním prostředí. Tato hypotéza naznačuje, že tyto orgány se následně adaptovaly k syntéze dentinové matrix.4 Zuby jsou tedy smyslovými orgány, což lze nejlépe ilustrovat na klu narvala, který je citlivý na teplotu, chemické podněty, tlak i propriocepci. Trofické a netrofické funkce zubů jsou stále předmětem výzkumu. Hluboká fascinace biologickými, fyziologickými a evolučními aspekty zubů vedla k nedávné vědecké konferenci Biology at the Cusp: Teeth as a Model Phenotype for Integrating Developmental Genomics, Biomechanics, and Ecology (Biologie na hrbolku: Zuby jako modelový fenotyp pro integraci vývojové genomiky, biomechaniky a ekologie), která se zaměřila na studium dentálního orgánu u různých živočišných druhů. Zuby jsou rovněž trvalým biologickým záznamem metabolických stresů, které mohou ovlivnit mineralizaci od narození až do dospělosti. Proto jsou považovány za klíčový
prvek v teorii fetálního původu onemocnění dospělých6 (DOHaD, Developmental Origins of Health and Diseases). Burgio7 tuto teorii definuje jako „potenciálně sjednocující patogenetický model pro všechny nově vznikající epidemie chronických onemocnění, jako je obezita, diabetes 2. typu, neurovývojové poruchy a neurodegenerativní patologie, která vyžadují okamžitou primární prevenci snižující maternofetální expozici rostoucím rizikovým faktorům“. Metabolické poruchy, jako je například deficit vitaminu D, mohou ovlivnit vývoj zubů a vést ke vzniku částečně mineralizovaného interglobulárního dentinu. Identifikace tohoto dentinu u dočasných nebo stálých zubů umožňuje s dostatečnou přesností určit dobu vzniku deficitu. Tyto poznatky mohou být cenné v bioarcheologii při analýze zdravotního stavu starověkých populací.8 V oblasti lidské stomatologie může mít i mírná mozková atrofie významné důsledky. Rozsáhlá nebo úplná ztráta zubů může být spojena s kognitivními poruchami, které mohou být zvláště závažné u starších osob již trpících neurodegenerativními onemocněními.9 Edentulismus je celosvětovým problémem –v roce 2013 bylo odhadováno, že až 500 000 lidí postrádá jakoukoli formu zubní náhrady!10 Vědecké studie potvrzují, že edentulismus souvisí s negativními neurofyziologickými dopady, jako je snížení mentální kapacity, zvýšená křehkost organismu, špatný nutriční stav a zvýšená úmrtnost.11–17 V roce 2021 sepsali Qi et al. systematickou přehledovou studii18 s metaanalýzou, která potvrdila přímou souvislost mezi ztrátou zubů a demencí – přičemž použití zubní náhrady může tento negativní dopad zmírnit.
Je tedy zřejmé, že tato problematika má významné důsledky pro ekonomiku, socio-hygienické podmínky a komunitní management, přičemž věk, patologie a edentulismus k tomuto problému přispívají.
Vyvstává otázka: jak lze tyto problémy řešit? Odpověď je jednoduchá – vyhnout se ztrátě prvního zubu!
Ale jak vůbec předejít ztrátě jakéhokoli zubu?
Klíčem je prevence ve všech svých podobách.
Tato kniha však namísto toho zkoumá různá možná terapeutická řešení.
Rozdělme si tedy naše úsilí do tří fází. První fáze zahrnuje strategie určené pro složité reendodontické zákroky, které jsou důsledkem předchozích neúspěšných endodontických ošetření – například vlivem komplikované anatomie, technických chyb, fraktur nástrojů, via falsa či perforací. Zatímco v některých případech může stačit ortográdní přístup, u jiných je chirurgický zákrok nezbytný. Endodontická chirurgie je klíčová v extrémních případech, kdy je stále možné zachovat vlastní zub. Ve druhé fázi je přirozený zub odebrán z jiné oblasti (transpozice) a autotransplantován do místa s vysokou estetickou a funkční hodnotou. Tento zub bývá „obětován“ z různých důvodů, například kvůli kontralaterální agenezi, ortodontickým extrakcím, nepřítomnosti antagonistického zubu u třetích molárů nebo retinovaným zubům.
1. Trulsson M, Francis ST, Bowtell R, McGlone F. Brain activations in response to vibrotactile tooth stimulation: a psychophysical and fMRI study. J Neurophysiol. 2010; 104(4): 2257–2265.
2. Chen H, Iinuma M, Onozuka M, Kubo KY. Chewing maintains hippocampus-dependent cognitive function. Int J Med Sci. 2015; 12(6): 502–509.
3. Goto T, Kuramoto E, Dhar A, et al. Neurodegeneration of trigeminal mesencephalic neurons by the tooth loss triggers the progression of alzheimer’s disease in 3×Tg-AD model mice. J Alzheimers Dis. 2020; 76(4): 1443–1459.
4. Farahani RM, Simonian M, Hunter N. Blueprint of an ancestral neurosensory organ revealed in glial networks in human dental pulp. J Comp Neurol. 2011; 519(16): 3306–3326.
5. Fraser GJ, Hulsey CD. Biology at the Cusp: Teeth as a model phenotype for integrating developmental genomics, biomechanics, and ecology. Integr Comp Biol. 2020; 60(3): 559–562.
6. Barker DJ. The origins of the developmental origins theory. J Intern Med. 2007; 261(5): 412–417.
7. Burgio E. 2. 10. 2015. Sanita 24-Sole24ore https://www.sanita24.ilsole24ore.com/art/ medicina-ericerca/2015-10-02/l-impatto-determinanti-ambientali-cronicita-e-malat-
Třetí fáze spočívá v použití částí přirozených zubů k podpoře parodontu a objemu kosti, které slouží jako základní opora pro následnou implantaci. Tato kniha se podrobně zabývá možnostmi náhrady zubů implantáty, avšak vždy s důkladným zvážením všech předchozích terapeutických přístupů v rámci mezioborové spolupráce.
Při rozhodování býváme často ovlivněni vlastními preferencemi, avšak je nezbytné zachovat vyvážený přístup a pečlivě zvážit všechny faktory – biologické aspekty, očekávání pacienta, jeho individuální možnosti a přání, dovednosti ošetřujícího lékaře i ekonomické hledisko.
Naším cílem je nabídnout čtenářům komplexní přehled všech dostupných možností pro záchranu přirozeného zubu a pomoci najít nejlepší možné alternativy.
tie-neurodegenerative-impone-pediatra-salto-qualita-130715.php?uuid=ACM2Kt8 [zobrazeno 12. 12. 2021].
8. Brickley MB, Kahlon B, D’Ortenzio L. Using teeth as tools: Investigating the mother-infant dyad and developmental origins of health and disease hypothesis using vitamin D deficiency. Am J Phys Anthropol. 2020; 171(2): 342–353.
9. Kato H, Takahashi Y, Iseki C, et al. Tooth loss-associated cognitive impairment in the elderly: A community-based study in Japan. Intern Med. 2019; 58(10): 1411–1416.
10. Ricorso alle cure odontoiatriche e la salute dei denti in Italia. ISTAT 2015. https://www.istat.it/ it/files//2015/07/salute_dei_denti_DEFINITIVA.pdf [zobrazeno 12. 12. 2021].
11. Qi X, Zhu Z, Plassman BL, Wu B. Dose-response meta-analysis on tooth loss with the risk of cognitive impairment and dementia. J Am Med Dir Assoc. 2021; 22(10): 2039–2045.
12. Appollonio I, Carabellese C, Frattola A, Trabucchi M. Influence of dental status on dietary intake and survival in community-dwelling elderly subjects. Age Ageing. 1997; 26(6): 445–456.
13. Appollonio I, Carabellese C, Frattola A, Trabucchi M. Dental status, quality of life, and
mortality in an older community population: a multivariate approach. J Am Geriatr Soc 1997; 45(11): 1315–1323.
14. De Andrade FB, Lebrão ML, Santos JL, da Cruz Teixeira DS, de Oliveira Duarte YA. Relationship between oral health-related quality of life, oral health, socioeconomic, and general health factors in elderly Brazilians. J Am Geriatr Soc. 2012; 60(9): 1755–1760.
15. De Andrade FB, Lebrão ML, Santos JL, Duarte YA. Relationship between oral health and frailty in community-dwelling elderly individuals in Brazil. J Am Geriatr Soc. 2013; 61(5): 809–814.
16. Velázquez-Olmedo LB, Borges-Yañez SA, Andrade Palos P, García-Peña C, Gutiérrez-Robledo LM, Sánchez-García S. Oral health condition and development of frailty over a 12-month period in community-dwelling older adults. BMC Oral Health. 2021; 21(1): 355.
17. Albani V, Nishio K, Ito T, et al. Associations of poor oral health with frailty and physical functioning in the oldest old: results from two studies in England and Japan. BMC Geriatr. 2021; 21(1): 187.
18. Lopez-Jornet P, Zamora Lavella C, Pons-Fuster Lopez E, Tvarijonaviciute A. Oral health status in older people with dementia: A case-control study. J Clin Med. 2021; 10(3): 477.


První část tohoto textu se zabývá rozhodovacím procesem při klinickém hodnocení silně kompromitovaného jednotlivého zubu s cílem stanovit, zda jej lze zachránit, nebo zda je nutné jej extrahovat a nahradit implantátem. Toto klinické posouzení probíhá v několika fázích.
Vytvoření léčebného plánu sestává z několika fází, které budou podrobně popsány v následujících kapitolách. Při návrhu léčebného plánu je nutné provést tři vyhodnocení.
Nejprve se hodnotí celkový zdravotní stav pacienta, životní styl a modifikovatelné rizikové faktory (které mohou či nemusí být eliminovány). Ve druhé fázi se hodnotí celkový stav orálního zdraví, což zahrnuje aktuální bakteriální zátěž, související poškození, možnosti kontroly plaku, eliminaci faktorů podporujících jeho akumulaci, analýzu okluzních poměrů a obecné estetické a funkční zhodnocení. Třetí úroveň hodnocení zahrnuje diagnostiku a posouzení možností léčby nebo eliminace endodontické, restorativní nebo parodontální patologie každého zubu. Na základě této analýzy se stanovuje prognóza přežití každého zubu, přičemž se zohledňuje riziko časného i pozdního vzniku komplikací. Zároveň se vyhodnocuje, do jaké míry může úspěšná léčba těmto komplikacím předejít a zda budou nezbytné další kroky k jejich zvládnutí. Tento proces vyžaduje důkladné zvážení všech aspektů, včetně pochopení pacientovy motivace pro vyhledání stomatologické péče a jeho očekávání ohledně řešení problému.
Po zvládnutí akutních obtíží se stanoví léčebný plán, který se řídí jasně definovaným postupem. Nejprve je nutné odstranit příčinné faktory a vyřešit méně akutní situace, jako je rekonstrukce zlomeného zubu,
který způsobuje estetické problémy nebo má ostré hrany či hroty, a to i když nepůsobí bolest. Do této první fáze spadá také extrakce zbytků kořenů či zubů, které nelze zachránit.
V počátečních fázích plánování léčby jsou zásadní instrumentální vyšetření, která pomáhají konkretizovat strategii zákroku. Moderní technologie, jako jsou 3D rentgen a intraorální skenery, výrazně usnadňují a urychlují celý proces plánování a zároveň umožňují realistickou vizualizaci očekávaného výsledku a zlepšují komunikaci s pacientem.
Při sestavování léčebného plánu je důležité zvážit všechny faktory, které mohou ovlivnit konečný výsledek. Ošetřující lékař by měl pacientovi nabídnout různé terapeutické možnosti a podrobně s ním prodiskutovat všechny relevantní aspekty – od etických a ekonomických hledisek po časovou náročnost, možné nežádoucí účinky, nepříjemnosti v jednotlivých fázích a očekávaný výsledek. Přestože není nutné zabíhat do všech technických detailů, pacient by měl mít jasnou představu o průběhu léčby.
Evidence-based přístup spojuje vědecké poznatky, klinické zkušenosti a individuální faktory související s pacientem. Moderní stomatologie však stále více zdůrazňuje tzv. „patient-centred approach“ (přístup zaměřený na pacienta), jehož cílem je dosažení společného rozhodnutí v rámci konceptu Shared Decision Making (SDM, sdílené rozhodování).
Tento přístup směřuje k lepšímu klinickému rozhodnutí, které upřednostňuje zájmy a preference pacienta a je přínosem i pro zubaře – tímto vzniká tzv. „terapeutická aliance“, která ve výsledku vytváří uspokojivé řešení pro obě strany.

Plánování stomatologické léčby je složitý proces, který začíná identifikací hlavního problému pacienta – tedy důvodu, který jej přivedl do ordinace – a pokračuje systematickým diagnostickým protokolem. Tento protokol pomáhá stanovit posloupnost léčby k vyřešení konkrétních obtíží, a to včetně těch, kterých si pacient nemusí být vědom. Diagnostický proces zahrnuje komplexní posouzení celkového zdravotního stavu pacienta, jeho zlozvyků, náchylnosti ke kazům, úrovně orální hygieny a kontroly plaku, stavu parodontu, ortodontické a okluzní situace, přítomnosti parafunkcí a dalších patologických změn v dutině ústní. Vedle těchto faktorů hraje zásadní roli i individuální hodnocení jednotlivých zubů – prognóza, možnosti léčby a očekávaný výsledek. Předpovědět osud jednotlivého zubu není tak jednoduché, jak by se mohlo zdát.1,2 Musíme zvážit mnoho faktorů, které nemůžeme přímo ovlivnit, zejména ty související s budoucím přístupem pacienta k péči o ústní zdraví a jeho ochotou podstupovat pravidelnou udržovací terapii. Norská studie 3 provedená na více než 500 pacientech, kteří byli retrospektivně sledováni po dobu 26 let, zjistila, že zuby obklopené zdravými, klinicky nepostiženými tkáněmi mají mimořádně vysokou míru dlouhodobého přežití – po 26 letech bylo zachováno 99,5 % těchto zubů. U zubů s občasným výskytem zánětu dásní činila míra přežití 93,3 %, zatímco u zubů s trvale přítomným zánětem dásní klesla na 63,4 %. Z těchto údajů jasně vyplývá, že zánět dásní je zásadním rizikovým faktorem, který zvyšuje pravděpodobnost ztráty zubu až 46krát. Během pacientova života se však může mnoho faktorů neočekávaně změnit –zejména úroveň domácí péče a profesionální hygieny – což podtrhuje klíčový význam prevence a léčby zánětu dásní pro zachování chrupu. Bohužel v současné odborné literatuře chybí jednoznačná data o prognóze ošetřených zubů. Většina studií se zaměřuje spíše na účinnost konkrétních léčebných metod než na dlouhodobý osud samotného zubu.4,5
Při tvorbě léčebného plánu je nezbytné jednotlivé zuby klasifikovat do tří kategorií: s dobrou prognózou, s nejistou prognózou a beznadějné.6 Toto rozdělení provádíme na základě endodontických, parodontálních a protetických kritérií.
Retrospektivní studie Hirschfelda a Wassermana7 z roku 1978, která sledovala 600 pacientů po dobu 22 let, rozdělila pacienty na dvě skupiny podle prognózy jejich chrupu: 1) s jistou prognózou a 2) nejistou prognózou. V roce 2009 však Samet a Jotkowitzová8 představili podrobnější systém hodnocení, který rozděluje zuby do pěti tříd prognóz: třída A (dobrá), třída B (uspokojivá), třída C (nejistá), třída D (kompromitovaná), třída X (beznadějná).
Toto hodnocení vychází ze čtyř hlavních kritérií: stavu parodontu, možnosti obnovy zubu, endodontického statusu a okluzního poměru a polohy zubu. Kromě toho lze zohlednit i další faktory, jako jsou anatomické anomálie či iatrogenní poškození.
V minulosti byly těžce poškozené zuby často extrahovány a nahrazovány protetickými náhradami, což vedlo k vysokému výskytu částečné i úplné bezzubosti, zejména u socioekonomicky znevýhodněných skupin.9 Díky rostoucí životní úrovni, preventivním opatřením a širší dostupnosti moderních léčebných postupů však dochází ke snížení prevalence edentulismu.10,11 Dnes už rozhodnutí o léčbě zubu poškozeného kazem nebo zubu s endodontickými či parodontálními problémy nezávisí jen na místě a rozsahu poškození; významnou roli hraje také hodnota, kterou zachování zubu přikládá lékař i pacient, finanční možnosti a různé behaviorální a socioekonomické faktory.12
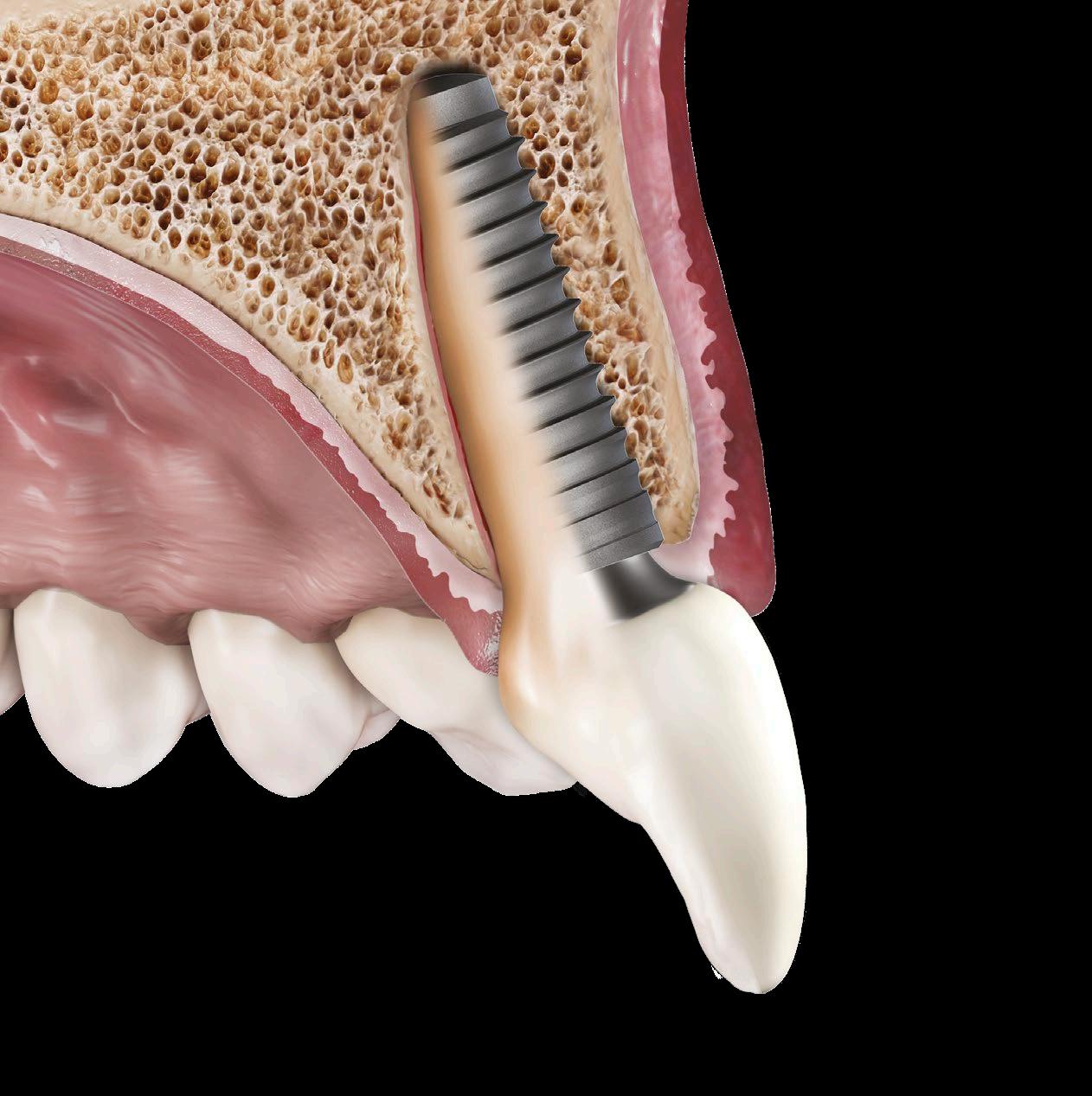
Poškození zubu může mít různé příčiny: genetické či infekční choroby, iatrogenní poškození, úraz nebo selhání protetických prací. Nejčastější příčinou poškození zubních tkání je však zubní kaz, který postihuje 90 % světové populace,13 a je tak druhým nejrozšířenějším onemocněním hned po běžném nachlazení. Hlavním faktorem vzniku zubního kazu je nedostatečná ústní hygiena, nicméně na jeho rozvoji se mohou podílet i další faktory, jako jsou radioterapie, chemoterapie nebo užívání léků snižujících produkci slin. Bakterie způsobující kaz vytvářejí kyselé prostředí, které narušuje hydroxyapatit, a tím se oslabují tvrdé zubní tkáně. Pokud není kaz včas léčen, dochází k poškození zubní dřeně. Zubní dřeň, jakožto vysoce specializovaná tkáň, reaguje na škodlivé podněty tvorbou primárního, sekundárního a terciárního dentinu, který má za úkol chránit zub před mechanickými a termickými vlivy. Nicméně, její regenerační schopnosti jsou omezené, a pokud dojde k ireverzibilnímu zánětu nebo nekróze, je nutné endodontické ošetření. To zahrnuje odstranění infikované nebo nekrotické dřeně, mechanicko-chemickou preparaci kořenových kanálků a následnou rekonstrukci zubu. Bohužel zub po takovém ošetření ztrácí vitalitu, citlivost a tím i schopnost reagovat na budoucí infekce. Kariézní infiltrace se tak může nepozorovaně šířit do okolních tkání a způsobit chronické periapikální léze. Navíc může kazem způsobené primární nebo sekundární strukturální poškození zubu, narušení rozhraní mezi výplní a zubní tkání či fraktura v kombinaci s nutností preparace přístupové kavity, dále oslabit zub. I přes tyto negativní aspekty má endodontická léčba velmi dobrou prognózu. Studie s 20–27letým sledováním prokázala dlouhodobou úspěšnost léčby v 86,4 %.14 Po 20–27 letech od reendodoncie vykazovalo 95,5 %15 kořenů normální rentgenologický nález. Další výzkumy na základě databází pojišťoven potvrdily více než 90%16,17 míru přežití zubů po deseti letech, pokud endodontickou léčbu prováděl specialista.18
Těžce poškozený zub se tradičně ošetřuje celoplášťovou korunkou. Endodonticky ošetřené zuby však často vyžadují přímou nebo nepřímou korunkovou rekonstrukci s prefabrikovanou nebo individuálně zhotovenou kořenovou inlayí. Nicméně i přes významnou ztrátu tvrdých zubních tkání a případnou endodontickou léčbu mají zuby ošetřené celoplášťovými korunkami velmi dobrou dlouhodobou prognózu. Podle longitudinální studie je úspěšnost korunek po 5, 10, 20 a 25 letech vysoká – 97 %, 80 %, 70 % a 65 %. U 12 % korunek byla nutná oprava nebo převrstvení kvůli kazu a 10 % vitálních zubů vyžadovalo endodontické ošetření.19 Sedmnáctiletá studie20 prokázala dobrou klinickou prognózu u kovových čepů. Současný výzkum a klinická praxe se čím dál více soustředí na použití částečných nepřímých rekonstrukcí fixovaných adhezivně na zubní tkáň, což snižuje potřebu mechanické retence v kořenovém kanálku. Rostoucí oblibu si získávají také kompozitní čepy vyztužené vlákny (FRC čepy),21 které jsou méně rigidní než klasické kovové čepy. Částečné adhezivní náhrady představují výhodnou alternativu, neboť umožňují zachovat větší množství zubní tkáně, snižují potřebu mechanické retence a eliminují nutnost skrývání kovových okrajů. Vlákny zesílené čepy přinášejí další benefity – jsou šetrnější k integritě kořene a v případě fraktury je často možné kořen zachovat, což u kovových čepů většinou možné není.²² V odborné literatuře však existuje pouze omezený počet klinických studií, které by dlouhodobě sledovaly funkčnost čepů s nízkým modulem pružnosti. Zatímco Ferrari a kol.23 zaznamenali uspokojivou míru přežití po šesti letech, jiná studie odhalila po desetiletém období vysokou míru selhání, a to zejména u frontálních zubů.24 Ačkoli zůstává tradiční rekonstrukce kovovým čepem a celoplášťovou korunkou běžnou klinickou praxí,²⁵ nedávné systematické přehledy doporučují použití kovových čepů pouze ve specifických případech.²⁶ Navzdory tomu může být zub vyžadující endodontické ošetření či jeho opakování zásadní pro
dosažení funkčně i esteticky plnohodnotného chrupu.²⁷ Povzbudivým zjištěním je, že precizně provedená rekonstrukce v kombinaci s kvalitní endodontickou terapií dosahuje podle recentní studie vynikající 97,3% míry přežití po 18 letech sledování.²⁸
Jak už bylo dříve zmíněno, diagnostická fáze hraje zásadní roli, a proto musí být provedena s maximální
pečlivostí. Zahrnuje nejen posouzení stavu jednotlivých zubů, ale také analýzu rizikových faktorů spojených s celkovým zdravotním stavem a životním stylem pacienta. Pro ilustraci této problematiky ukazují obrázky 1.1 a 1.2 diagnosticko-terapeutický postup, který navrhuje možné léčebné řešení a aktivně zapojuje pacienta do rozhodovacího procesu. Tento přístup zajišťuje, že je pacient plně informován o dostupných terapeutických možnostech, což mu umožňuje činit kvalifikovaná rozhodnutí o svém orálním zdraví.

Důvod konzultace
zdravotní a stomatologická anamnéza
objektivní vyšetření
radiologické a instrumentální vyšetření
konzultace u specialisty
Diagnostiské a prognostické hodnocení
obecné hodnocení jednotlivého zubu
akutní problémy hygiena
předběžná fáze fáze u specialisty korekce okluze operační fáze udržovací péče
jistý nejistý beznadějný
Obr. 1.1 ■ Sestavení léčebného plánu zahrnuje různé fáze lékařského a stomatologického diagnostického procesu pomocí instrumentálních a radiologických vyšetření a případných konzultací u specialisty. Tento postup pomáhá dospět k diagnóze a prognostickému hodnocení jak na úrovni celého chrupu, tak i jednotlivých zubů, které by měly být klasifikovány jako jisté, nejisté nebo beznadějné. Na základě tohoto hodnocení jsou pak zformovány možné léčebné plány
MOŽNÉ LÉČEBNÉ PLÁNY
rozhodnutí reevaluace
provedení vyhodnocení

negativní výsledek
pozitivní výsledek udržovací péče
Obr. 1.2 ■ Obvykle se nabízí více než jeden jediný možný léčebný plán a každý z nich může mít ještě další varianty. Na základě diskuse s pacientem se zvolí ten, který v dané chvíli nejlépe odpovídá jeho potřebám. Poté se vybraný plán realizuje a jeho výsledky se následně vyhodnotí. Pokud nejsou uspokojivé, provede se reevaluace, na jejímž základě mohou následovat další fáze léčby. Teprve po jejím úspěšném ukončení se přechází k udržovací péči
1. Mordohai N, Reshad M, Jivraj S, Chee W. Factors that affect individual tooth prognosis and choices in contemporary treatment planning. Br Dent J. 2007; 202(2): 63–72.
2. McGuire MK. Prognosis vs outcome: Predicting tooth survival. Compend Contin Educ Dent. 2000; 21(3): 217–220, 222, 224 passim; quiz 230.
3. Schätzle M, Löe H, Lang NP, Bürgin W, Ånerud Å, Boysen H. The clinical course of chronic periodontitis: IV. Gingival inflammation as a risk factor for tooth mortality. J Clin Periodontol 2004; 31(12): 1122–1127.
4. Pjetursson BE, Sailer I, Zwahlen M, Hämmerle CH. A systematic review of the survival and complication rates of all-ceramic and metal-ceramic reconstructions after an observation period of at least 3 years. Part I: Single crowns. Clin Oral Implants Res. 2007; 18 (Suppl 3): 73–85.
5. Sailer I, Pjetursson BE, Zwahlen M, Hämmerle CH. A systematic review of the survival and complication rates of all-ceramic and metal-ceramic reconstructions after an observation period of at least 3 years. Part II: Fixed dental prostheses. Clin Oral Implants Res. 2007; 18 (Suppl 3): 86–96.
6. Zitzmann NU, Krastl G, Hecker H, Walter C, Waltimo T, Weiger R. Strategic considerations in treatment planning: deciding when to treat, extract, or replace a questionable tooth. J Prosthet Dent. 2010; 104(2): 80–91.
7. Hirschfeld L, Wasserman B. A long-term survey of tooth loss in 600 treated periodontal patients. J Periodontol. 1978; 49(5): 225–237.
8. Samet N, Jotkowitz A. Classification and prognosis evaluation of individual teeth. A comprehensive approach. Quintessence Int. 2009; 40(5): 377–387.
9. Holm-Pedersen P, Lang NP, Müller F. What are the longevities of teeth and oral implants? Clin Oral Implants Res. 2007; 18 (Suppl 3): 15–19.
10. Petersen PE, Yamamoto T. Improving the oral health of older people: the approach of the WHO Global Oral Health Programme. Community Dent Oral Epidemiol. 2005; 33(2): 81–92.
11. Vilstrup L, Holm-Pedersen P, Mortensen EL, Avlund K. Dental status and dental caries in 85-year-old Danes. Gerodontology. 2007; 24(1): 3–13.
12. Joshipura KJ, Ritchie C. Can the relation between tooth loss and chronic disease be explained by socio-economic status? Eur J Epidemiol. 2005; 20(3): 203–204.
13. Islam B, Khan SN, Khan AU. Dental caries: from infection to prevention. Med Sci Monit. 2007; 13(11): RA196–RA203.
14. Molven O, Halse A, Fristad I, MacDonald-Jankowski D. Periapical changes following root-canal treatment observed 20–27 years postoperatively. Int Endod J. 2002; 35(9): 784–790.
15. Fristad I, Molven O, Halse A. Nonsurgically retreated root filled teeth – radiographic findings after 20–27 years. Int Endod J. 2004; 37(1): 12–18.
16. Salehrabi R, Rotstein I. Endodontic treatment outcomes in a large patient population in the USA: an epidemiological study. J Endod. 2004; 30(12): 846–850.
17. Lazarski MP, Walker WA 3rd, Flores CM, Schindler WG, Hargreaves KM. Epidemiological evaluation of the outcomes of nonsurgical root canal treatment in a large cohort of insured dental patients. J Endod. 2001; 27(12): 791–796.
18. Burry JC, Stover S, Eichmiller F, Bhagavatula P. Outcomes of primary endodontic therapy provided by endodontic specialists compared with other providers. J Endod. 2016; 42(5): 702–705.
19. Valderhaug J, Jokstad A, Ambjrnsen E, Norheim PW. Assessment of the periapical and clinical status of crowned teeth over 25 years. J Dent. 1997; 25(2): 97–105.
20. Fokkinga WA, Kreulen CM, Bronkhorst EM, Creugers NH. Up to 17-year controlled clinical study on post-andcores and covering crowns. J Dent. 2007; 35(10): 778–786.
21. Dietschi D, Duc O, Krejci I, Sadan A. Biomechanical considerations for the restoration of endodontically treated teeth: a systematic review of the literature, Part II (Evaluation of fatigue behavior, interfaces, and in vivo studies). Quintessence Int. 2008; 39(2): 117–129.
22. Fokkinga WA, Kreulen CM, Vallittu PK, Creugers NH. A structured analysis of in vitro failure loads and failure modes of fiber, metal, and ceramic postand-core systems. Int J Prosthodont. 2004; 17(4): 476–482.
23. Ferrari M, Vichi A, Fadda GM, et al. A randomized controlled trial of endodontically treated and restored premolars. J Dent Res. 2012; 91(Suppl 7): 72S–78S.
24. Naumann M, Koelpin M, Beuer F, Meyer-Lueckel H. 10-year survival evaluation for glassfiber-supported post-endodontic restoration: a prospective observational clinical study. J Endod. 2012; 38(4): 432–435.
25. Agrafioti A, Giannakoulas DG, Kournetas N, Grigoriou S, Kontakiotis EG. Different patterns of restoration provision between initial endodontic treatment and retreatment: A Retrospective clinical study. Int J Prosthodont. 2017; 30(4): 354–356.
26. Sarkis-Onofre R, Fergusson D, Cenci MS, Moher D, Pereira-Cenci T. Performance of post-retained single crowns: A systematic review of related risk factors. J Endod. 2017; 43(2): 175–183.
27. Gulabivala K, Ng YL. Value of root-filled teeth in maintaining a functional dentition for life. Br Dent J. 2019; 226(10): 769–784.
28. Pontoriero DIK, Grandini S, Spagnuolo G, et al. Clinical outcomes of endodontic treatments and restorations with and without posts up to 18 years. J Clin Med. 2021; 10(5): 908. J Clin Med 2021; 10(5): 908.
ČÁST I – kapitola 2

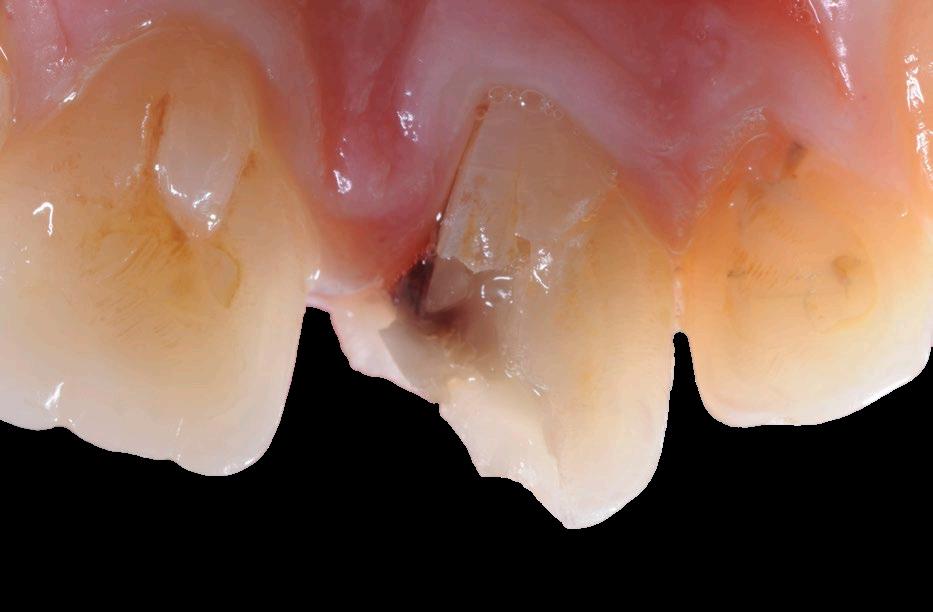
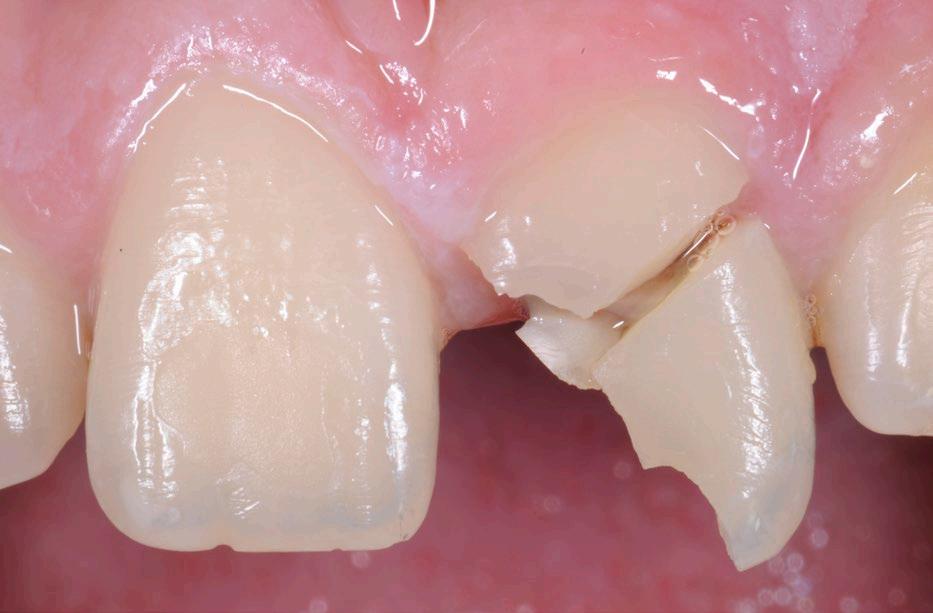
Zub může být výrazně poškozen z různých příčin, například úbytkem parodontu, přetrvávající perirapikální infekcí (s bolestí či bez ní) nebo ztrátou tvrdých zubních tkání způsobenou opotřebením, kazem či frakturou.1,2 Před zahájením technického řešení těchto problémů je však nezbytné odhalit a odstranit základní příčinu závažného poškození zubu, která může být zapříčiněna nedostatečnou hygienou, okluzní parafunkcí, systémovým onemocněním či jinými faktory.3,4
Z parodontologického hlediska se řada studií zaměřovala pouze na přežití ošetřeného kompromitovaného zubu, aniž by zohledňovala jeho roli v léčebném plánu a dopad na funkci a estetiku chrupu.5,6 V roce 2018 však Martinez-Canut a Llobell zjistili, že prognostické indexy pro předpověď ztráty zubů v důsledku parodontálního onemocnění jsou poměrně málo přesné. U zubů označených jako beznadějné se falešně pozitivní výsledky pohybovaly mezi 19,6 % a 38 %, zatímco u zubů s nejistou prognózou dosahovala míra chybovosti 37–74 %. Naproti tomu u zubů s dobrou prognózou se maximální odchylka pohybovala pouze kolem 2 %.7 Tato nízká přesnost se přičítá nedostatečnému zohlednění faktorů spojených s pacientem, přestože jedna systematická přehledová studie za rizikové faktory označila pouze kouření a vyšší věk.8 Nedávno byly vyvinuty nové algoritmy pro kvantitativní definování parodontální prognózy. Systematický přehled literatury9 identifikoval pět různých modelů pro hodnocení parodontálního rizika:
■ DEPA, DenPlan Excel/Previser® Patient Assessment10
■ HIDEP, Health Improvement in Dental Practice11
■ RAIT, Risk Assessment Based Individualised Treatment12
■ DRS, Dentition Risk System13
■ PRA, Periodontal Risk Assessment14
Mezi těmito modely se Periodontal Risk Assessment (Hodnocení parodontálního rizika) a jeho různé modifikace osvědčily v praxi po celém světě a pomáhají určit ideální intervaly kontrolních návštěv pro různé
skupiny pacientů. Tyto algoritmy však neumožňují přesné hodnocení prognózy jednotlivého zubu. Snahou nedávné klasifikace parodontálních patologií15 je řešit tento problém propojením diagnostiky, prevence a léčby, což umožňuje zavedení pěti přehledných diagnostických kategorií. Možné diagnózy zahrnují: 1) zdravý parodont, 2) gingivitidu, 3) úspěšně léčenou parodontitidu s redukovaným, ale zdravým parodontem, 4) gingivitidu u pacienta s anamnézou parodontitidy (přetrvávající zánět po léčbě), 5) parodontitidu, 6) parodontitidu jako projev systémových onemocnění, 7) nekrotizující parodontální onemocnění. Po stanovení diagnózy následuje určení stupně (staging) a třídy (grading), které definují závažnost choroby a riziko její progrese. Staging lze rozdělit do čtyř úrovní:
■ I: počáteční stadium ztráty attachmentu: ztráta kosti menší než 15 %, úbytek attachmentu 1–2 mm.
■ II: parodontitida se ztrátou kosti 15–33 % a ztrátou attachmentu 3–4 mm.
■ III: závažné parodontální poškození se ztrátou kosti do střední až apikální třetiny kořene, ztráta attachmentu 5 mm či více, až 4 zuby ztracené v důsledku parodontitidy a alespoň 10 párů zubů v okluzi bez kolapsu okluze, putování zubů, rozestupování nebo závažných krestálních defektů.
■ IV: ztráta žvýkací funkce v důsledku parodontitidy, ztráta více než 4 zubů, méně než 10 párů zubů v okluzi, přítomen okluzní kolaps, putování zubů, rozestupování nebo závažné krestální defekty.
Grading je rozdělen do tří úrovní:
■ pomalá progrese,
■ středně rychlá progrese,
■ rychlá progrese.
Tato nová klasifikace zdůrazňuje potřebu nových rozhodovacích algoritmů, jako je například model navržený Sanzem a Tonettim v roce 2019.16 Hodnocení se však zaměřuje především na pacienta a onemocnění jako celek, aniž by řešilo prognózu jednotlivého zubu postiženého parodontálním onemocněním.
Aby bylo možné tento nedostatek překonat, Martinez-Canut a Llobell7 v roce 2018 navrhli prediktivní