Is Pre-Exposure Prophylaxis (PrEP) the Solution That Will Reduce HIV Infections?
LA SOLUCIÓN QUE DISMINUIRÁ
LOS CONTAGIOS POR VIH?
Por: Araliz López-Pintor · Erwin Josuan Pérez-Cortés
RESUMEN
La meta propuesta para el 2030 será disminuir un 90% los nuevos contagios por vih. Esta revisión sistemática empleó el buscador PubMed para abordar el tratamiento basado en la profilaxis preexposición (PrEP); el cual es considerado eficaz, seguro, confiable y está indicado para aquellas personas que se encuentran en riesgo de contraer infección por vih. A pesar de la disminución de nuevos casos por vih en América Latina (1%), aún se requiere la implementación en campañas preventivas alternativas. La PrEP ofrece una tasa de protección de hasta el 90% en casos y ha demostrado una ventaja coste-efectiva, en comparación de otros tratamientos. Esta prevención consta de la combinación de emtricitabina y tenofovir por vía oral. En México, la PrEP se adquiere de forma privada; sin embargo, aún se continúan realizando estudios para poder realizar su distribución gratuita.
PALABRAS CLAVE:
Profilaxis preexposición · VIH
ABSTRACT
The proposed goal for 2030 will be to decrease the VIH contagious up to 90%. This systemic revision used PubMed Search, which is a treatment based in prophylactic pre-exposition (PrEP) and is considered secure, efficient and reliable. It is indicated for those who are at great risk to get infected by VIH. Despite of the decreased of VIH in Latin America (1%), it is required the implementation of active campaigns as preventive alternatives. The PrEP gives an almost 90% protection at lower cost compare to other treatments. This treatment consists of a combination of emtricitabina and tenofovir via oral.
There is a continuous effort in Mexico by the Public Health Agency to create a platform where patients can access the PrEP for free. Right now patients have to buy it through private medical practice.
KEYWORDS:
Pre-exposure Prophylaxis · HIV
LA META PROPUESTA PARA EL 2030 SERÁ DISMINUIR UN 90% LOS NUEVOS CONTAGIOS POR VIH
INTRODUCCIÓN
En México, la PrEP se adquiere de forma privada; sin embargo, aún se continúan realizando estudios para poder realizar su distribución gratuita.
En 1981
EN LA CIUDAD DE NUEVA YORK, SE RECONOCIÓ AL VIRUS DE LA INMUNODEFICIENCIA HUMANA (VIH).
EN UN GRUPO DE HOMOSEXUALES CUYA CARACTERÍSTICA FUE LA PRESENTACIÓN DE INMUNOSUPRESIÓN.
En 1981, en la ciudad de Nueva York, se reconoció al virus de la inmunodeficiencia humana (vih) en un grupo de homosexuales cuya característica fue la presentación de inmunosupresión. Desde su aparición a la fecha, el vih continúa siendo uno de los problemas de salud pública a nivel mundial y se han reportado 32 millones de muertes según datos de la Organización Mundial de la Salud (oms), 2020. Para el 2018 se reportaron 37.9 millones de personas que tienen vih y el rango de edad que registra mayor contagio se encuentra entre los 25 a 34 años (Sullivan et al., 2018). En 2018, se reportó que el 62% de los adultos infectados están recibiendo tratamiento antivírico de por vida. Sin embargo, algunas personas aún no cuentan con el acceso de pruebas de detección, tratamiento y atención, por lo que faltan muchas acciones preventivas que puedan llevar a la disminución de estas cifras (oms, 2020).
El vih aún no tiene cura, por lo que está catalogado como una condición crónica que tiene como finalidad un tratamiento adecuado que prolongue el tiempo de vida y mejore la calidad de ésta, por lo que los fármacos antirretrovirales han mostrado un gran avance en la eficacia e incluso logrando una carga viral no detectable. Ahora se ha trabajado en que los tratamientos sean bien tolerados por los pacientes y con menos efectos secundarios.
Una recomendación preventiva por parte de la oms, desde el 2015, es la profilaxis preexposición (PrEP, por sus siglas en inglés), la cual se ofrece como una opción adicional de tratamiento farmacológico y está aprobado para aquellas personas negativas a vih y que presentan un riesgo considerable de contraer vih; la disminución de contagio por vía sexual es del 90% (Sullivan et al., 2018) y por el uso de drogas inyectables en un 70%, e incluso puede combinarse estrategias adicionales para aminorar más el riesgo como el uso del condón (Sullivan et al., 2018). El tratamiento es efectivo con el uso diario y previo al contacto sexual (ops, 2020).
continúa siendo uno de los problemas de salud pública a nivel mundial.
El objetivo de este trabajo es revisar las últimas actualizaciones referentes a la PrEP, así como sus indicaciones, eficacia, incertidumbre y la posibilidad de implementación en nuestro país.
MÉTODOS
· Estrategia de búsqueda
Este es un estudio de revisión sistemática cualitativa. Se utilizó el motor de búsqueda PubMed, el cual permite el libre acceso a artículos de carácter científico, así como libros en línea pertenecientes a la base de datos Medline. La búsqueda avanzada de los artículos recopilados fue realizada de acuerdo al diccionario Mesh con los siguientes términos: ((“Pre-Exposure Prophylaxis/organization and administration”[Mesh] OR “Pre-Exposure Prophylaxis/standards”[Mesh] OR “Pre-Exposure Prophylaxis/trends”[Mesh])) AND (“HIV Infections/drug therapy”[Mesh] OR “HIV Infections/ epidemiology”[Mesh]) AND “last 5 years”[PDat]. Se usó la metodología prisma (Liberati et al., 2009) para evaluar los estudios arrojados por la búsqueda, así como para elaborar esta revisión sistemática. Los siguientes criterios fueron usados para la inclusión de artículos: 1) análisis de artículos originales publicados en PubMed. Además, se incluyó la búsqueda de datos epidemiológicos de las páginas oficiales de la oms, Organización de las Naciones Unidas (onu), de la Secretaría de Salud en México (ssa), Cofepris, así como dos artículos de revisión que resultaron importantes por los datos epidemiológicos; 2) análisis de actualizaciones relacionadas con PrEP. En cuanto al periodo de tiempo para los artículos de texto obtenidos abarcaron el rango de 2016 a la fecha. Dentro de los criterios de exclusión estuvieron: aquellos artículos que no tuvieron acceso libre; cada uno de ellos cumplió con los criterios de inclusión y exclusión, se realizó la lectura de los mismos y responden a las preguntas de la hoja de extracción siendo analizados de manera independiente por dos revisores (al y ep). La realización de los mapas se logró por la aplicación mapschart.net
· Análisis de selección de datos Para obtener información, se revisó el título, abstract, objetivos, temas y subtemas de cada artículo, se identificó de forma concreta las indicaciones para el uso del PrEP, la seguridad, eficacia y el rubro coste-económico en comparación con otros programas preventivos.
RESULTADOS
· Selección de los estudios
Se identificaron 56 publicaciones, de las cuales sólo 20 fueron analizadas de PubMed e incluidas dos de revisión debido a su importancia en la epidemiología, por lo que todos cumplían con los criterios de inclusión anteriormente mencionados.
· Extracción y características de los estudios
La selección de los 20 artículos originales correspondientes junto con las páginas oficiales de la oms, la onu, Cofepris y ssa en México y de revisión, se basaron en el análisis de las indicaciones, de los beneficios terapéuticos y económicos del uso del PrEP, así como la presencia del tratamiento en distintos países del mundo (ver figura 1).
ANÁLISIS DE LOS ESTUDIOS Y
PRINCIPALES HALLAZGOS
· Epidemiología del vih
El síndrome de inmunodeficiencia adquirida (SIDA) fue descrito por primera vez en 1981, cuando algunos jóvenes iniciaron con infecciones oportunistas (las cuales eran desconocidas en ese momento) en distintos hospitales de Estados Unidos, al mismo tiempo coincidieron con reportes de cuadros clínicos similares en África, el Caribe y Europa. Posteriormente, la mayoría de estos pacientes fallecieron por lo que inmediatamente comenzaron las sospechas de la presencia de un virus en la sangre. A partir de entonces, el SIDA se ha considerado como la principal causa infecciosa de muerte en adultos alrededor del mundo (oms, 2020).
A finales de 2018, los grupos de población clave como los hombres que tienen sexo con hombres (hsh), personas que se inyectan drogas, las que se encuentran en los reclusorios, trabajadores sexuales y sus clientes representaron más de la mitad de nuevas infecciones por vih en el mundo (Hu et al., 2019; Zhang et al., 2019).
Es de importancia conocer que en el periodo entre 2000 y 2018, las nuevas infecciones por vih disminuyeron en un 37%, esto debido a las acciones preventivas y farmacológicas de los
SE HAN REPORTADO 32 MILLONES DE MUERTES
SEGÚN DATOS DE LA ORGANIZACIÓN MUNDIAL DE LA SALUD (OMS), 2020.
Para el 2018
VIH se reportaron de personas que tienen y el rango de edad que registra mayor contagio se encuentra entre los 25 a 34 años (Sullivan et al., 2019). se reportó que de los adultos infectados están recibiendo tratamiento antivírico de por vida.
37.9 millones
En 2018, el 62%
El vih aún no tiene cura, por lo que está catalogado como una condición crónica que tiene como finalidad un tratamiento adecuado que prolongue el tiempo de vida y mejore la calidad de vida, por lo que los fármacos antirretrovirales han mostrado un gran avance en la eficacia e incluso logrando una carga viral no detectable.

UNA RECOMENDACIÓN
PREVENTIVA POR PARTE DE LA OMS
DESDE EL 2015, ES LA PROFILAXIS
PREEXPOSICIÓN (PrEP, POR SUS SIGLAS EN INGLÉS) la cual se ofrece como una opción adicional de tratamiento farmacológico y está aprobado para aquellas personas negativas a vih y que presentan un riesgo considerable de contraer vih
La disminución de contagio por vía sexual es del 90% (Sullivan et al., 2018) y por el uso de drogas inyectables en un 70%, e incluso puede combinarse estrategias adicionales para aminorar más el riesgo como el uso del condón (Sullivan P.S. et al., 2018).
programas pertenecientes a organismos internacionales que han beneficiado que esta enfermedad continúe en expansión, los cuales han colaborado para encontrar antirretrovirales más efectivos; hasta el momento, el mejor tratamiento es la prevención (Werner et al., 2018) y ha provocado la reducción en un 96% de riesgo de transmisión de vih a la pareja sexual evitando 30 millones de nuevas infecciones y casi ocho millones de muertes relacionadas con SIDA (Cortés et al., 2018).
LA EFECTIVIDAD DE LA PrEP ANTE EL VIH
La PrEP es una estrategia farmacológica de prevención que consta en la toma diaria de una tableta (emtricitabina/tenofovir) cuya combinación genera protección a la persona seronegativa en el momento que la persona seropositiva no esté recibiendo terapia antirretroviral o no tenga supresión viral (Sullivan et al., 2018). La Administración de Alimentos y Medicamentos (fda, por sus siglas en inglés) aprobó su uso en el 2012 (Zhang et al., 2019).
Se ha comprobado que la PrEP en hombres que se encuentran en riesgo alcanza una máxima protección a los siete días de la ingesta diaria. En caso de suspensión por cuatro días o más, la protección se interrumpe. Para mujeres en riesgo, la protección puede alcanzarse después de los catorce días de tratamiento. Es importante señalar que no existen interferencias con los tratamientos hormonales de mujeres transgénero (ssa, 2018).
Además, el uso poco constante de preservativos en las relaciones sexuales aumenta el riesgo, por lo que el uso de éstos no debe suspenderse ya que otorga protección contra otras its (Blaylock et al., 2018).
La combinación de estas estrategias reduce la posibilidad de contraer vih por más del 90% (Li et al., 2018; Zablotska et al., 2018).
La diferencia con la estrategia Post Exposición (pep) radica en que ésta va dirigida a aquellas personas que se encuentran realizando prácticas de riesgo (vida sexual sin protección o por riesgo ocupacional para el personal de la salud) y consiste en la toma oral de un esquema antirretroviral (emtricitabina/tenofovir/ efavirenz) por treinta días y debe iniciarse como máximo a las 72 horas en que se llevó a cabo la práctica de riesgo (ops, 2020). Este esquema está disponible de forma gratuita en nuestro país (ssa, 2018).
Hasta el momento, los medicamentos que conforman la PrEP han mostrado buena tolerancia y pocos efectos adversos (Glaubius et al., 2016) tanto a corto como a mediano plazo (Werner et al., 2018). A pesar de los escasos efectos adversos presentados hasta el momento, se enfatiza que las personas incluidas en los estudios han sido en su mayoría hombres jóvenes con mínimas comorbilidades y analizados en periodos cortos de tiempo (Eakle et al., 2017). Los efectos secundarios más frecuentes son la cefalea, náuseas, vómitos, anorexia y en algunas ocasiones erupciones cutáneas. En cuanto a los efectos tóxicos de tenofovir han sido a largo plazo (posteriores a 3-5 años de tratamiento) sobretodo en aquellos que presentan alguna enfermedad crónica como hipertensión o diabetes, en quienes se presenta la toxicidad renal se da con mayor frecuencia, mientras que las alteraciones óseas son mayores en mujeres que cursan con menopausia por la pérdida ósea que presentan (Conde et al., 2017). Por estas razones, los estudios a largo plazo continúan con el seguimiento para establecer mayores lineamientos en cuanto a la seguridad (Drabo et al., 2016).
· Candidatos para recibir la PrEP
En nuestro país, este tratamiento se encuentra en proceso de ser servicio de salud pública según lo establece la ssa (2020), por lo que
valdrá la pena estar atento a cualquier cambio en cuanto a las normativas. Es necesario la adherencia en el paciente para que el tratamiento resulte el indicado y eficaz. Los parámetros publicados por la ops (2020) para determinar a las personas que son candidatos para recibir la PrEP son los siguientes: diagnóstico negativo de infección por vih, pareja sexual con infección por vih y sin supresión viral, persona sexualmente activa en un grupo poblacional con alto riesgo: como tener relaciones vaginales o anales sin preservativo con más de una pareja, que tenga pareja sexual con uno o más factores de riesgo de contraer infección por vih, que presente antecedente de its detectado por pruebas de laboratorio o tratamiento sindrómico, que se encuentre en uso de profilaxis posterior a la exposición (pep). En cuanto a las contraindicaciones deberá contar con un diagnóstico positivo de infección por vih con aclaramiento de creatinina calculado <60 ml/min, signos o síntomas de infección aguda por vih, alergia a cualquier medicamento que conforme el PrEP.
· Datos sobre coste-efectividad
Varios modelos matemáticos han sido elaborados basados en datos epidemiológicos, dirigidos en su mayoría al análisis del grupo HSH (Ross et al., 2016, Blaylock et al, 2018; Gantenberg et al., 2019; Li et al., 2018; Werner et al., 2018) y se ha mostrado que el tratamiento tiene mayor beneficio en hsh que en mujeres que practican conductas de riesgo, esto debido a que el medicamento tiene mayor afinidad por el epitelio colorrectal (Cottrell et al., 2016; Ross et al., 2016). Los beneficios económicos (Ong et al., 2017; Suraratdecha et al., 2018) que traería
la PrEP como parte de los servicios integrales de la comunidad requieren ser analizados. Dichos modelos coinciden que sería un acierto el que la PrEP forme parte de los servicios integrales de sistemas de salud, al reducirse la cantidad de personas contagiadas por VIH (Werner et al., 2018, Hu et al., 2019). Sin embargo, para que este beneficio sea rentable y los gobiernos implementen esta estrategia, es necesario que se bajen los costos de la PrEP por lo menos al 50% para que los presupuestos preventivos sean costeables y que hasta el momento sea considerado como un reto presupuestal (Eakle et al., 2017; Ong et al., 2017; Suraratdecha et al., 2018; Toska et al., 2016; Hu et al., 2019; Li et al., 2018). Por tanto, es importante la comercialización de los fármacos genéricos para que la disminución sea trascendente.
Secretaría de Salud (2018) publicó una encuesta a 7,776 hombres en riesgo donde el 77% confirmó que estaría dispuesto a tomar la PrEP diariamente para disminuir la probabilidad de contraer vih si ésta fuera gratuita (ssa, 2018).
Según el listado de medicamentos emitido por Cofepris (2021), la situación actual de la tableta de emtricitabina/tenofovir disoproxilo de 200mg/245mg se encuentra aprobado y puede ser comercializado en el sector privado. El frasco de 30 tabletas tiene un costo aproximado de $10,000 pesos).
En la figura 1 se observan los países que han aceptado el PrEP en el mundo, teniendo en cuenta que Noruega a nivel mundial, y Brasil en América Latina han sido los países en distribuir de forma gratuita este medicamento.
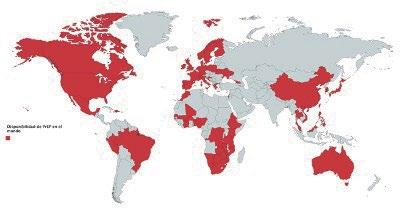
1. Elaboración propia con información del portal
(2020). El mapa fue elaborado con el sitio online mapchart.net
· Limitaciones del estudio
En esta revisión no se abarcó el análisis de los países que han negado la comercialización de esta profilaxis y sus razones del porqué no la admitieron. Tampoco se realizó el análisis de los países que han aceptado el uso de la PrEP y si realmente existe una disminución de los casos reportados anualmente para poder hacer un comparativo entre las distintas naciones.
· Discusión
La meta para la Estrategia Nacional para el vih en Estados Unidos (onap, por sus siglas en inglés) publicada en febrero de 2019, fue reducir un 90% las nuevas infecciones por el vih para el 2030 (onap, 2020). Este objetivo ha servido como modelo para otros países, para lo cual fue necesaria la presentación de la PrEP, cuya herramienta farmacológica disminuye el riesgo de infección por vih (mediante la toma diaria de una tableta).
A partir de entonces, diversos estudios han comprobado la efectividad de esta estrategia la cual ha tenido muy buenos resultados en disminución del riesgo de tener vih, sin embargo, existen varias disyuntivas para que la PrEP pueda funcionar realmente como una estrategia preventiva: 1) falta de información por el personal médico para su prescripción o costo, razón que impide el acceso para la prescripción por parte del personal médico; 2) el costo de la PrEP impide que esta tableta pueda ser accesible para la población en riesgo; actualmente para los gobiernos representa un reto presupuestal la distribución de forma gratuita, sin embargo, de llevarlo a cabo, sería muy probable que así la meta pudiera cumplirse en los próximos años, ya que se ha comprobado que el permitir que el tratamiento sea gratuito o a bajo costo, provoca un mejor seguimiento por parte de los pacientes en comparación con quien tiene que pagarlo (Shover et al., 2019); 3) Es necesario elegir de manera correcta a la persona a la cual se le prescriba la PrEP, ya que es probable que las its aumenten al confiarse de la efectividad del tratamiento; 4) la adherencia al tratamiento será otra de las características principales que garantizarán la efectividad de la PrEP (Drabo et al., 2016); 5) la consi-


Araliz López-Pintor
Médico cirujano y partero por la Universidad Michoacana de San Nicolás de Hidalgo (umsnh). Obtuvo su maestría en Docencia para la Educación Media Superior (madems) en el área de Biología por la unam. Actualmente estudia el Doctorado en Biomedicina Molecular en la udlap digna.martinezro@udlap.mx
Erwin Josuan Pérez Cortés
Doctor en Ciencias Fisiológicas.
Profesor de tiempo completo del Departamento de Ciencias de la Salud de la Universidad de las Américas Puebla. Revisor del medio de comunicación de fisiología «Fisiología DJ». erwin.perez@udlap.mx
deración de los factores demográficos y epidemiológicos podrán conducir a la formación de una red de trabajo la cual podría ayudar a mejorar las estrategias en cuanto a la implementación de la PrEP, tal como lo refiere Lancki et al., (2018 ). Por tanto, será requerido elegir la construcción de una estrategia de prevención para el vih con el uso de recursos disponibles que sean suficientes para tener una prevención amplia a través de intervenciones disponibles para los próximos años, por lo que se tendrán que evaluar los recursos disponibles, el desarrollo de los programas, la evaluación de éstos, monitorizar la información y realizar un balance del efecto global (Smith et al., 2016) y determinar en el área que más convenga asignar los recursos de manera periódica por parte de los tomadores de decisiones (Juusola y Brandeau, 2016). Además, se deberán considerar los factores demográficos. En México, diversas encuestas publicadas por la ssa (2018), han propuesto que la PrEP sería un tratamiento viable, sin embargo, falta conocimiento del tratamiento por parte del personal médico para que pueda recetar el medicamento, además, deberá conocer muy bien al paciente, aplicar el cuestionario por parte la ops (2020) para tener la certeza que el paciente será un buen candidato y se apegará a éste. En nuestro país desde 1983 al cierre se han reportado 210,931 casos, mientras que tan sólo el año pasado, se diagnosticaron 15,653 nuevas infecciones (dge, 2020), cifras que indican la necesidad de enfatizar la prevención como acción primordial en esta enfermedad.
CONCLUSIONES
El tratamiento con PrEP es considerado eficaz, seguro y confiable en la prevención del vih en aquellos pacientes que se encuentran en riesgo de contraer dicha infección. Cabe señalar que el tratamiento será exitoso conforme haya apego al cumplimiento de éste que asegure la eficacia del mismo. Aún falta la resolución de varios cuestionamientos como la realización de mayores estudios para verificar la eficacia del tratamiento entre las mujeres, la seguridad a largo plazo y el tratar de evitar las resistencias que suelen presentarse.
REFERENCIAS
• Blaylock, J. M., Hakre, S., Decker, C. F., Wilson, B., Bianchi, E., Michael, N., Becket, C. G., Cersovsky, S. B., Peel, S. A. y Scott, P. T. (2018). hiv PrEP in the military: experience at a tertiary care military medical center. Military medicine, 183(suppl_1), 445-449.
• Cottrell, M. L., Yang, K. H., Prince, H. M., Sykes, C., White, N., Malone, S., Dellon, E. S., Madanick, R. D., Shaheen, N. J., Hufgens, M. G., Wulff, J., Patterson, K. B., Nelson, J. A. E. y Wulff, J. (2016). A translational pharmacology approach to predicting outcomes of preexposure prophylaxis against hiv in men and women using tenofovir disoproxil fumarate with or without emtricitabine. The Journal of infectious diseases, 214(1), 55-64.
• Conde, M. S., Vivancos, M. J. y Guillén, S. M. (2017). Profilaxis preex-
posición (PrEP) frente al vih: eficacia, datos de coste/efectividad y posibilidades de implantación en nuestro medio. Rev Enf Emerg, 16(2), 56-63.
• Cortés, J. S., Trujillo, L. S., Tello, L. M. y Santofimio, D. (2018). Virus de Inmunodeficiencia Humana (vih), Últimos Conceptos Epidemiología, Prevención y Manejo. Revista Navarra Médica, 4(2), 5-13.
• Drabo, E. F., Hay, J. W., Vardavas, R., Wagner, Z. R. y Sood, N. (2016). A cost-effectiveness analysis of preexposure prophylaxis for the prevention of HIV among Los Angeles County men who have sex with men. Clinical Infectious Diseases, 63(11), 1495-1504.
• Eakle, R., Gomez, G. B., Naicker, N., Bothma, R., Mbogua, J., Escobar, M. A. C., Saayman, E., Moorhouse, M., Venter, W. D. F. y Rees, H. (2017). hiv pre-exposure prophylaxis and early antiretroviral treatment among female sex workers in South Africa: results from a prospective observational demonstration project. PLoS medicine, 14(11).
• Gantenberg, J. R., King, M., Montgomery, M. C., Galárraga, O., Prosperi, M., Chan, P. A. y Marshall, B. D. (2019). Correction: Improving the impact of hiv pre-exposure prophylaxis implementation in small urban centers among men who have sex with men: An agent-based modelling study. PloS one, 14(12), e0226218.
• Glaubius, R. L., Hood, G., Penrose, K. J., Parikh, U. M., Mellors, J. W., Bendavid, E. y Abbas, U. L. (2016). Cost-effectiveness of injectable preexposure prophylaxis for HIV prevention in South Africa. Reviews of Infectious Diseases, 63(4), 539-547.
• Hu, Q. H., Meyers, K., Xu, J. J., Chu, Z. X., Zhang, J., Ding, H. B., Han, X. X., Jiang, Y. J., Geng, W. Q. y Shang, H. (2019). Efficacy and cost-effectiveness of early antiretroviral therapy and partners’ pre-exposure prophylaxis among men who have sex with men in Shenyang, China: a prospective cohort and costing study. BMC infectious diseases, 19(1), 663.
• Juusola, J. L. y Brandeau, M. L. (2016). hiv treatment and prevention: a simple model to determine optimal investment. Medical decision making, 36(3), 391-409
• Lancki, N., Almirol, E., Alon, L., McNulty, M. y Schneider, J. A. (2018). PrEP guidelines have low sensitivity for identifying seroconverters in a sample of Young Black men who have sex with men in Chicago. AIDS (London, England), 32(3), 383
• Li, J., Peng, L., Gilmour, S., Gu, J., Ruan, Y., Zou, H., Hao, C., Hao, Y. y Lau, J. T. F. (2018). A mathematical model of biomedical interventions for HIV prevention among men who have sex with men in China. BMC infectious diseases, 18(1), 1-9.
• Liberati, A., Altman, D. G., Tetzlaff, J., Mulrow, C., Gøtzsche, P. C., Ioannidis, J. P., Clark, M., Devereaux, P. J., Kleijnen, J. y Moher, D. (2009). The prisma statement for reporting systematic reviews and metaanalyses of studies that evaluate health care interventions: explanation and elaboration. Journal of clinical epidemiology, 62(10), e1-e34.
• Ong, K. J., Desai, S., Field, N., Desai, M., Nardone, A., van Hoek, A. J. y Gill, O. N. (2017). Economic evaluation of hiv pre-exposure prophylaxis among men-who-have-sex-with-men in England in 2016. Eurosurveillance, 22(42).
• Ross, E. L., Cinti, S. K. y Hutton, D. W. (2016). A cost-effective, clinically actionable strategy for targeting hiv pre-exposure prophylaxis to high-risk men who have sex with men. J Acquir Immune Defic Syndr, 72(3), e61Á7.
• Shover, C. L., Shoptaw, S., Javanbakht, M., Lee, S. J., Bolan, R. K., Cunningham, N. J., Beymer, M. R., DeVost, M. A. y Gorbach, P. M. (2019). Mind the gaps: prescription coverage and hiv incidence among patients receiving pre-exposure prophylaxis from a large federally qualified health center in Los Angeles, California. AIDS and Behavior, 23(10), 2730-2740.
• Sullivan, P. S., Giler, R. M., Mouhanna, F., Pembleton, E. S., Guest, J. L.,
Jones, J., Castel, A. D., Yeung, H., Kramer, M., McCallister, S. y Siegler, A. J. (2018). Trends in the use of oral emtricitabine/tenofovir disoproxil fumarate for pre-exposure prophylaxis against HIV infection, United States, 2012–2017. Annals of epidemiology, 28(12), 833-840.
• Smith, J. A., Anderson, S. J., Harris, K. L., McGillen, J. B., Lee, E., Garnett, G. P. y Hallett, T. B. (2016). Maximising hiv prevention by balancing the opportunities of today with the promises of tomorrow: a modelling study. The lancet HIV, 3(7), e289-e296.
• Suraratdecha, C., Stuart, R. M., Manopaiboon, C., Green, D., Lertpiriyasuwat, C., Wilson, D. P., Pavaputanon, P., Visavakum, P., Monkongdee, P., Khawcharoenporn, T., Tharee, P., Kittinunvorakoon, C. y Tharee, P. (2018). Cost and cost‐effectiveness analysis of pre‐exposure prophylaxis among men who have sex with men in two hospitals in Thailand. Journal of the International AIDS Society, 21, e25129
• Toska, E., Gittings, L., Hodes, R., Cluver, L. D., Govender, K., Chademana, K. E. y Gutiérrez, V. E. (2016). Resourcing resilience: social protection for HIV prevention amongst children and adolescents in Eastern and Southern Africa. African Journal of AIDS Research, 15(2), 123-140.
• Werner, R. N., Gaskins, M., Ahrens, J., Jessen, H., Kutscha, F., Mosdzen, R., Osswald, W., Sander, D., Schellberg, S., Schwabe, K., Dressler, C., Sammons, M., Nast, A. y Wünsche, T. (2018). Knowledge and use of hiv pre-exposure prophylaxis among men who have sex with men in Berlin–A multicentre, cross-sectional survey. PloS one, 13(9).
• Zablotska, I. B., Selvey, C., Guy, R., Price, K., Holden, J., Schmidt, H. M., McNulty, A., Smith, D., Jin, F., Amin, J., Grulich, A. E., Cooper, D. A. y EPIC-NSW study group (2018). Expanded hiv pre-exposure prophylaxis (PrEP) implementation in communities in New South Wales, Australia (EPIC-NSW): design of an open label, single arm implementation trial. BMC public health, 18(1), 210.
• Zhang, L., Peng, P., Wu, Y., Ma, X., Soe, N. N., Huang, X., Wu, H., Markowitz, M. y Meyers, K. (2019). Modelling the epidemiological impact and cost-effectiveness of PrEP for hiv transmission in MSM in China. AIDS and Behavior, 23(2), 523-533.
REFERENCIAS ELECTRÓNICAS
• avac (29 de enero de 2020). Recuperado de How to scale up PrEP. Country updates: www.prepwatch.org/scaling-up/country-updates/
• Cofepris. (29 de noviembre de 2021.) Recuperado de: https:// www.gob.mx/cms/uploads/attachment/file/657152/LMR_2021_01_ actualizacion_13_de_julio_de__2021.pdf
• dge (28 de enero de 2020). Recuperado de Información de Vigilancia Epidemiológica de casos de vih/sida en México: https://www.gob.mx/ cms/uploads/attachment/file/533424/RN_4o_Trim_2019.pdf
• oms (15 de noviembre de 2019). Recuperado de vih/sida: https://www. who.int/es/news-room/fact-sheets/detail/hiv-aids
• oms (25 de enero de 2020). oms. Recuperado de Capítulo 3. vih/sida, resistir a un agente mortífero: https://www.who.int/whr/2003/en/ Chapter3-es.pdf?ua=1
• onap (30 de enero de 2020). Recuperado de National hiv/aids Strategy for the United States: https://www.aids.gov/federal-resources/nationalhiv-aids-strategy/nhas-update.pdf
• ops (28 de enero de 2020). OPS. Recuperado de vih/sida: https:// www.paho.org/hq/index.php?option=com_content&view=article& id=9573:2019-factsheet-hiv-aids&Itemid=40721&lang=es
• ssa (2018). Recuperado de El PrEP en México: https://www.gob.mx/ cms/uploads/attachment/file/393454/El_PrEP_en_Mex_Dr_Magis_Com_ Prev.pdf
