

ATÓPICA:
un fenómeno mundial
Por: Andrea González-Cázares · Roberto Carlos Mares-Morales · Marisol Ramírez-Anaya · Erwin Josuán Pérez-Cortés
RESUMEN
La dermatitis atópica es una enfermedad inflamatoria crónica de la piel que afecta a niños de todas las edades, adolescentes y adultos (Herrera-Sánchez, et al., 2019) y es conocida por ser un padecimiento recurrente. Los cambios y mejoras en el estilo de vida han ocasionado un aumento considerable de casos en los últimos años. En este trabajo se explican algunas causas de la enfermedad, así como aspectos importantes del tratamiento y recomendaciones para prevenirla.
PALABRAS CLAVE
Dermatitis atópica · Piel · Estilo de vida · Causas · Tratamiento · Recomendaciones
ABSTRACT
Atopic dermatitis is a chronic inflammatory skin condition that affects children, teenagers and adults (Herrera-Sánchez, et al. 2019) and it is known for being a relapsing disease. Improvements and changes in lifestyle have caused a considerable increase of cases in recent years. This paper explains some causes of the disorder, as well as important aspects of treatment and recommendations to prevent it.
KEY WORDS
Atopic dermatitis · Skin · Lifestyle · Causes · Treatment · Recommendations
LA DERMATITIS ATÓPICA
ES UNA ENFERMEDAD INFLAMATORIA CRÓNICA
DE LA PIEL QUE AFECTA A NIÑOS DE TODAS LAS EDADES, ADOLESCENTES Y ADULTOS (HERRERA-SÁNCHEZ, ET AL. 2019).
González-Cázares
INTRODUCCIÓN
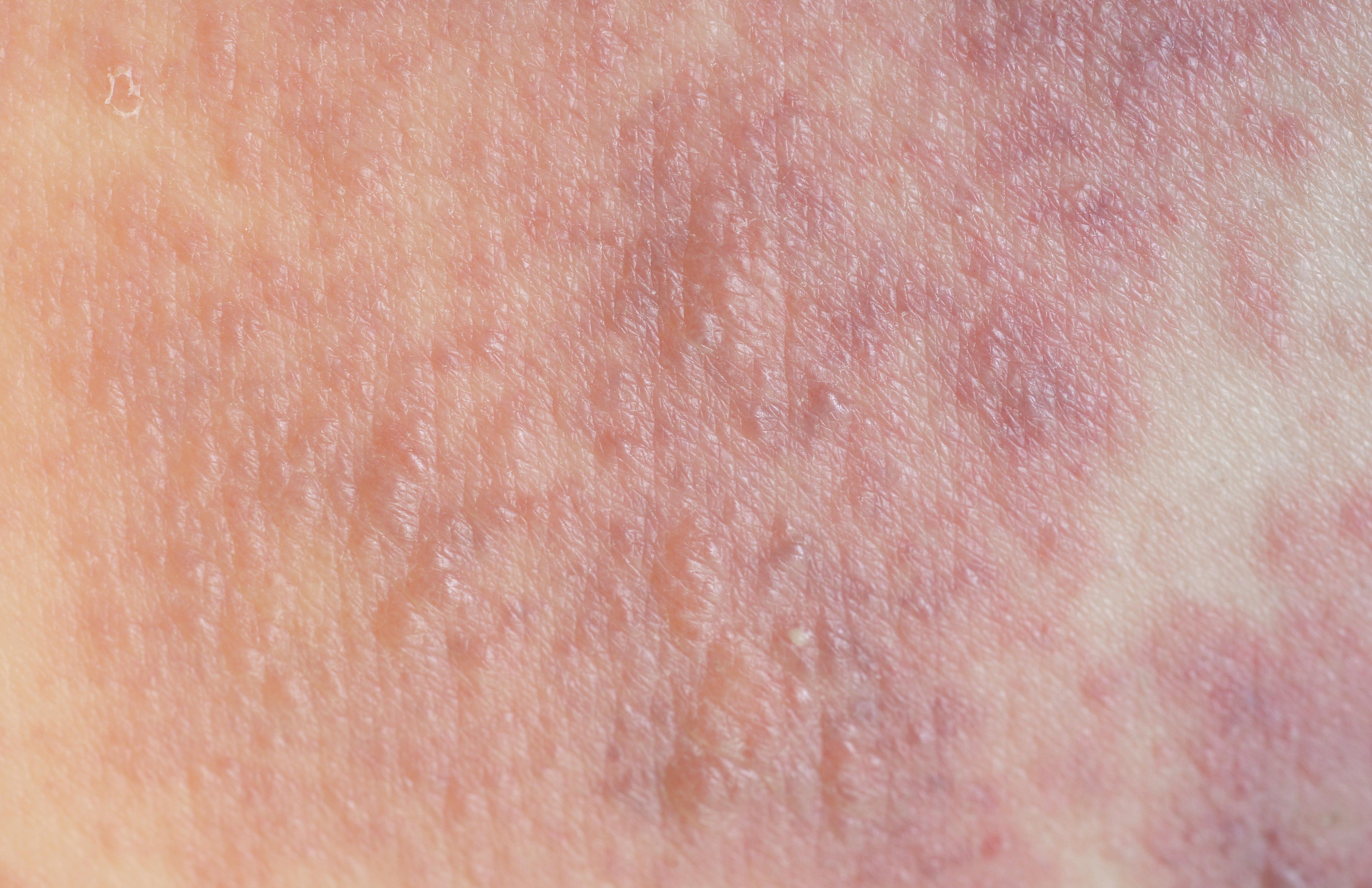
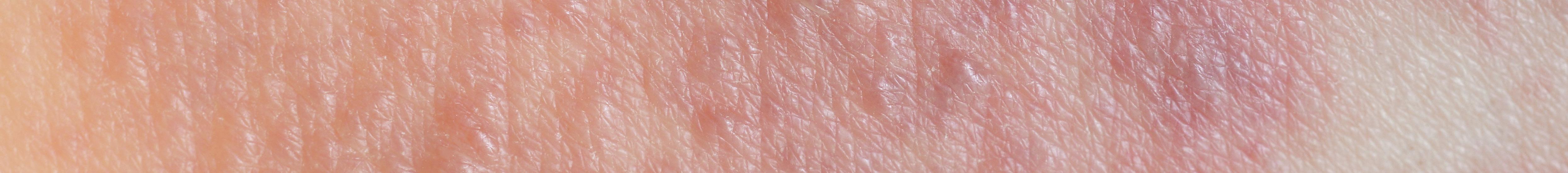
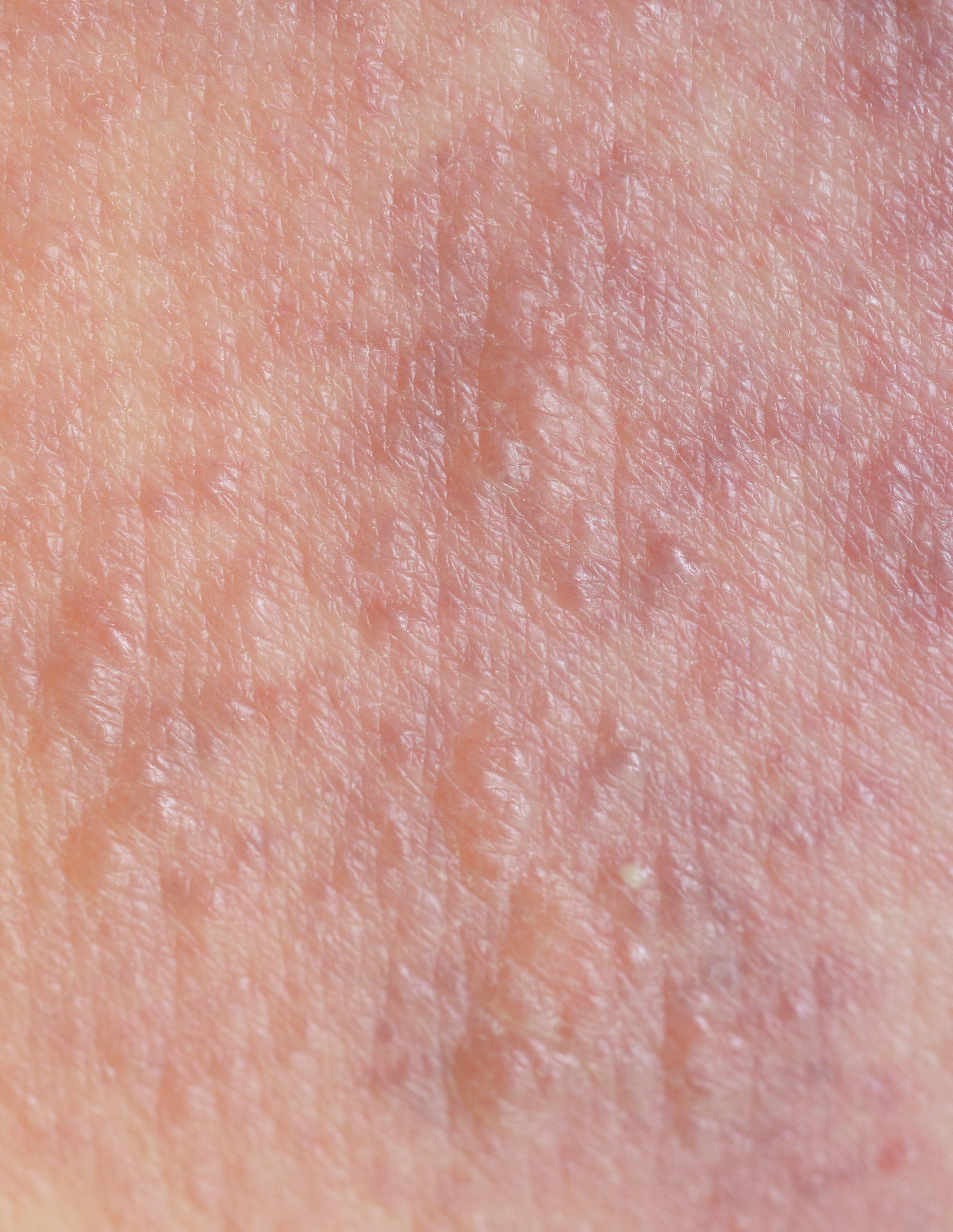
La dermatitis atópica es una enferme dad de la piel muy común que afec ta a personas de todas las edades, razas y géneros (Wolff y John son, 2014). Se calcula que, a nivel mundial, la padecen aproximadamente 230 mi llones de personas (Tsai, al., 2019). Aunque puede ini ciar en cualquier etapa de la vida, es considerada el pa decimiento cutáneo crónico e inflamatorio más común de la infancia. No es conta giosa y se caracteriza por epi sodios recurrentes de piel seca, roja, áreas con comezón inten sa y huellas de rascado que afec tan distintas zonas del cuerpo, dan do como resultado una piel de aspecto lloroso y con costras que, en términos mé dicos, se denomina eccema (Gür-Çetinkaya y Murat-Şahiner, 2019).
LA DERMATITIS ATÓPICA INICIA
EN LA INFANCIA Y AFECTA A DISTINTAS
ZONAS DEL CUERPO DEPENDIENDO DE LA EDAD DEL PACIENTE.

Se calcula que entre el 5 y el 20% de los ni ños de todo el mundo padecen dermatitis ató pica. En promedio, en México afecta al 3% de la población de entre 6 y 12 años. Sin embargo, el porcentaje varía de acuerdo con las caracte rísticas de la región geográfica en donde vivan (Herrera-Sánchez, Por su carácter crónico, las recaídas se pre sentan con frecuencia. Debido a esto es importante conocer estrategias oportunas para prevenirlas y saber de qué manera actuar ante un episodio nuevo (Su y Lowe, 2019).
Entendiendo la enfermedad En la mayoría de los casos la dermatitis atópi
lagrina». Si la regulación de la barrera de la piel falla, provoca inflamación y, a consecuencia de ella, un cambio en la composición de lípidos. Además, se abre el paso a bacterias y sustancias que causan alergias. Todos estos cambios dan origen a la dermatitis atópica (Bonamonte, et al. 2019; Gür-Çetinkaya y Murat-Şahiner,
educación, avances socioeconómicos, globalización, etc. (Al-Afif, et al. 2019; Gür-Çetinkaya y Murat-Şahiner, 2019; Herrera-Sánchez, et al., 2019).
En algunos países de África, Asia y el Medio Oriente se considera ya un problema de salud pública y aunque se ha observado un aumento considerable en el número de casos nuevos, se estima que faltan muchos más por conocer, debido a la falta de acceso a los servicios de salud de los habitantes para el diagnóstico y
tratamiento (Al-Afif, et al., 2019; Bonamonte, , 2019).
El 80% de los casos de dermatitis atópica se presenta antes de los cinco años y más de la mitad de éstos antes del primer año de vida. El 33% de las veces persisten hasta la edad adulta y se espera que el 60% de los pacientes desarrollen rinitis alérgica o asma (Ye, et al., 2019).
De acuerdo a un estudio de 2018, se sabe que en México el 90% de los pacientes con dermatitis atópica tienen un grado de severidad leve, el 6-8% moderada y el 2-5% grave (Herrera-Sánet al., 2019).
El papel de los factores ambientales y algunas creencias
Los factores ambientales no sólo representan un riesgo para el desarrollo de la enfermedad, sino que también juegan un papel importante en las recaídas o exacerbaciones. La mayoría de los estudios coinciden en que la exposición al aire contaminado, vivir en zonas con humedad escasa, poca luz solar, con temperaturas extremas o que tengan una biodiversidad limitada, contribuyen a la aparición de la dermatitis atópica (Ye, et al., 2019).
Tras observar que ésta tiene preferencia por habitantes de países desarrollados con un nivel socio-económico medio-alto, se estudiaron las características de las personas que viven en países en vías de desarrollo que podrían funcionar como medidas protectoras para evitar la aparición de la enfermedad en su población, por ejemplo el contacto con la tierra desde muy pequeños. Así surgió la «Teoría de la higiene», que establece que la convivencia con ciertos animales y la exposición a polvo y diferentes partículas orgánicas desde el nacimiento favorece el desarrollo del sistema inmunológico y protege contra enfermedades alérgicas como rinitis alérgica, asma o dermatitis atópica. Diversos estudios han demostrado que la convivencia con animales de granja y animales
EN MÉXICO EL 90% DE LOS PACIENTES
CON DERMATITIS ATÓPICA TIENEN
UN GRADO DE SEVERIDAD LEVE, EL 6-8% MODERADA
Y EL 2-5% GRAVE (HERRERA-SÁNCHEZ, ET AL., 2019).
domésticos en los primeros dos años de vida ayuda a prevenir la dermatitis atópica. No obstante, las mujeres embarazadas deben limitar su interacción con este tipo de animales por el riesgo que tienen de desarrollar distintos tipos de alergia al encontrarse más sensibles a factores ambientales. En cuanto a la lactancia, sólo se recomienda disminuir el consumo de alérgenos (sustancias que provocan alergias) y la exposición a estos en mamás con factores de riesgo (AlAfif, et al., 2019; Bonamonte, et al., 2019).
Hablando de mujeres embarazadas, se cree que la dieta materna y la suplementación con vitaminas durante el embarazo o la lactancia tiene un gran impacto en cuanto a si su hijo va a desarrollar dermatitis atópica o no. Sin embargo, debido a la complejidad del estudio de las dietas y a la imposibilidad de controlar todas las variables implicadas, no se han demostrado diferencias entre los hijos de madres con diferentes tipos de alimentación. Los únicos alimentos que se ha comprobado que tienen un efecto protector contra la dermatitis atópica son el pescado y la suplementación con probióticos y postbióticos (Rotaru, et al., 2019; Wegh, et al., 2019).
Algo que sí se ha comprobado, es que el tabaquismo tanto activo como pasivo contribuye al desarrollo y gravedad de la dermatitis atópica (Bonamonte, et al., 2019).
La tendencia mundial de la dermatitis atópica es afectar a los habitantes de países desarrollados, personas que viven bajo un nivel de estrés psicológico considerable, que con frecuencia comprende sentimientos como angustia, irritación, tristeza, melancolía, preocupación o fluctuaciones entre éstos. Está compro-
bado que el nivel de estrés psicológico influye de manera directamente proporcional en el desarrollo y gravedad de la dermatitis atópica en personas genéticamente predispuestas (Ye, et al., 2019).
¿Cuáles son los principales síntomas? Los pacientes con dermatitis atópica tienen una piel extremadamente seca que se agrieta fácilmente y es más delicada en párpados, mejillas, cuello, pliegues de los codos y atrás de las rodillas. En episodios agudos aparecen en estos sitios placas rojas y húmedas que ocasionan mucha comezón y al rascarlas se vuelven gruesas, dolorosas y pueden llegar a sangrar. Posteriormente comienzan a descamarse y de no realizar las medidas necesarias para detener el cuadro, se vuelve un círculo vicioso interminable (Al-Afif, et al., 2019). Los pacientes experimentan estos episodios de forma crónica, con eventos de remisión y exacerbación.
Diagnóstico
El diagnóstico se realiza durante la revisión clínica, al observar las características de las lesiones y su ubicación, tomando en cuenta la edad del paciente. A lo largo de la segunda mitad del siglo pasado Georg Rajka y Jon Hanifin establecieron y modificaron una serie de criterios para determinar el diagnóstico, el cual se realiza con la presencia de 3 de 4 criterios mayores y 3 de 23 criterios menores (tabla 1). No existen hallazgos microscópicos o de laboratorio específicos para dermatitis atópica (Gür-Çetinkaya y Murat-Şahiner, 2019).
Se pueden destacar algunas características importantes sobre la localización de las lesio-
CRITERIOS DIAGNÓSTICOS
DE HANIFIN Y RAJKA PARA DERMATITIS ATÓPICA
CRITERIOS MAYORES
Se deben cumplir tres o más de los siguientes criterios:
* Prurito (comezón)
* Distribución y morfología característica
* Dermatitis crónica o recurrente
* Antecedentes personales o historia familiar de atopia (dermatitis atópica, asma o rinitis alérgica)
CRITERIOS MENORES
Se deben cumplir tres o más de los siguientes criterios:
* Xerosis (sequedad de piel, mucosas o conjuntivas)
* Hiperlinearidad palmar (acentuación de los pliegues de las manos)
* Reactividad cutánea inmediata tipo I por IgE
* IgE sérica elevada
* Edad de comienzo temprana
* Tendencia a infecciones cutáneas/defectos de la inmunidad mediada por células
* Tendencia a la dermatitis inespecífica de manos y pies
* Eccema del pezón
* Queilitis (inflamación de la comisura labial)
* Conjuntivitis recidivante
* Pliegue infraorbitario (debajo del ojo)
* Queratocono (deformación de la córnea)
* Catarata subcapsular anterior (tipo específico de catarata)
* Oscurecimiento orbitario (ojeras)
* Palidez o eritema (enrojecimiento) facial
* Pitiriasis alba (manchas blancas en la cara con descamación fina)
* Pliegues anteriores del cuello
* Prurito (comezón) al transpirar
* Intolerancia a la lana y a disolventes lipídicos (grasas)
* Acentuación perifolicular (piel seca y áspera alrededor del vello)
* Intolerancia a alimentos
* Curso influenciado por factores ambientales/emocionales
* Dermografismo blanco retardado (los rasguños o marcas en la piel se vuelven rojas y elevadas)
Tabla 1. Criterios clínicos para hacer el diagnóstico de dermatitis atópica. (Comité Nacional de Dermatología).
González-Cázares
nes de acuerdo con la edad en la que se presente la enfermedad: antes de los dos años las lesiones predominan en mejillas (figura 1), piel cabelluda, tronco y extremidades. Se ven como parches rojos con áreas de resequedad, que en ocasiones por el rascado evolucionan a lesiones húmedas y dan el aspecto de piel llorosa, que pueden sobreinfectarse. En niños de hasta doce años las zonas más afectadas son alrededor de la boca, los pliegues como el cuello, las axilas, pliegues de los codos y atrás de las
rodillas (figura 1), así como muñecas, tobillos, palmas y plantas, con predominio de sequedad de la piel y comezón intensa. En adultos la distribución es similar (figura 1) aunque también puede afectar la nuca, manos y pies (Rotaru, et al., 2019).
No todo es dermatitis atópica
Cuando no se obtienen los antecedentes suficientes, en casos dudosos o que han recibido un tratamiento inadecuado, la dermatitis

Figura 1. Localizaciones más frecuentes de la dermatitis atópica de acuerdo a la edad del paciente (elaboración con información de Wolff, K. y Johnson, R.A., (2014). Fitzpatrick: Atlas en color y sinopsis de dermatología clínica (6ª Ed). Ciudad Autónoma de
atópica puede confundirse con otros padecimientos de la piel, entre los que se encuentran: dermatitis por contacto, dermatitis seborreica, dermatitis herpetiforme, tiña corporis, micosis fungoide, síndrome de Wiskott Aldrich, entre muchos otros más (Gür-Çetinkaya y Murat-Şahiner, 2019). Un dermatólogo es el especialista indicado para definir el diagnóstico e individualizar el tratamiento de cada paciente.
Enfermedades asociadas
Diversas enfermedades se han relacionado con la dermatitis atópica y llegan a afectar hasta el 10% de los adultos (Kok, et al., 2019). Entre ellas se encuentran patologías metabólicas como obesidad (en especial ser obeso antes de los cinco años o tener más de dos años con obesidad), hipertensión (47.2%), diabetes tipo 2 (43.8%), hipercolesterolemia e hipertrigliceridemia, o bien, condiciones atópicas como asma, alergias alimentarias o rinitis alérgica que condicionan un mayor riesgo de presentar dermatitis atópica en la edad adulta (Kim, et al., 2019).
¿De qué manera se asocian? Todas estas enfermedades son inflamatorias, por lo que la existencia de una favorece el estado inflamatorio ocasionado por otra, dificultando la mejoría o curación de una segunda enfermedad inflamatoria y promoviendo su progresión. Esto explica por qué las personas con alguno de los padecimientos mencionados previamente tienen un mayor riesgo de contraer dermatitis atópica de moderada a severa.
El fenómeno de la marcha atópica describe un mecanismo común por medio del cual se desarrolla dermatitis atópica a una edad temprana y posteriormente otras enfermedades relacionadas con atopia. Por esta razón los padecimientos que tienen mayor relevancia al asociarse con dermatitis atópica son la rinitis alérgica y el asma (componentes de la marcha atópica). Sin embargo, es necesario investigar
psiquiátricas como ansiedad, depresión o niveles considerables de estrés. Dichas enfermedades aparecen como consecuencia de la dermatitis atópica y también son un factor agravante, por lo que el padecerlas es el inicio de un círculo vicioso. Un estudio de 2016 que se realizó en Arabia Saudita señaló que en mujeres es tres veces más frecuente que en hombres y la relación es similar al comparar habitantes de países desarrollados con personas de países en vías de desarrollo, tal vez porque presentan una mayor severidad o porque su estilo de vida, su nivel de escolaridad y sus obligaciones causan un mayor impacto emocional (AlAfif, et al., 2019).
El estrés es una palabra que se utiliza como un término simple y se ha vuelto un aspecto cada vez más común de la vida moderna. Se define como una respuesta general del cuerpo a factores internos y externos que da lugar a una falta de balance entre lo que se le demanda a una persona y la respuesta que su cuerpo y sistema son capaces de proporcionar. Se cree que la persistencia de niveles considerables de estrés puede repercutir en el sistema inmunológico de los pacientes, afectando de esta manera el curso de la dermatitis atópica y de otras enfermedades de la piel (Solomon, et al., 2019).
Impacto de la dermatitis atópica
Esta enfermedad de la piel afecta a los pacientes de todas las edades y a sus familias en muchos aspectos de la calidad de vida dependiendo del grado de severidad de la condición (Gabes, et al., 2019). El 90% de los pacientes experimentan comezón diaria que en el 75% de los casos interrumpe el sueño de padres e hijos disminuyendo alrededor de dos horas de sueño al día y haciendo más cortas las fases en las que se logra un mayor descanso (Kim, et al., 2019). En 2019 se publicó un estudio retrospectivo realizado en Chicago cuyo objetivo fue deter
SE CREE QUE LA PERSISTENCIA DE NIVELES CONSIDERABLES DE ESTRÉS PUEDE REPERCUTIR EN EL SISTEMA INMUNOLÓGICO DE LOS PACIENTES, AFECTANDO DE ESTA MANERA EL CURSO DE LA DERMATITIS ATÓPICA Y DE OTRAS

Niños menores de 2 años
Niños menores de 12 años
Adultos

encontró que los pacientes con dermatitis atópica tienden a mover las extremidades mucho más que los niños sin enfermedades, lo que disminuye considerablemente la calidad del sueño (Treister, et al., 2019) y puede ocasionar problemas de concentración como el trastorno de déficit de atención e hiperactividad (Hale, et al., 2019), influyendo de esta manera en las actividades de la vida diaria, recreación y relaciones interpersonales de niños y adultos, así como debilitando su autoestima por la presencia de lesiones visibles y las críticas que se pueden presentar en su entorno. Además, con frecuencia el tratamiento o las medidas de prevención son molestas de realizar (Gabes, et al., 2019).
Si tomamos en cuenta los gastos por consultas médicas, compra de productos especiales para higiene personal y cuidado de la piel, medicamentos, ausentismo laboral, pérdida de productividad e incluso hospitalización, podemos ir dimensionando el impacto de la enfermedad y la importancia de prevenir recaídas (Al-Afif, et al., 2019; Kim, et al., 2019; Solomon, et al., 2019; Su y Lowe, 2019).
Una enfermedad crónica es particularmente costosa, no obstante, la dermatitis atópica tiene un impacto familiar mayor que el de la diabetes tipo 1. En casos moderados a severos, se estima un gasto aproximado de $274 dólares americanos al mes por cada paciente en Estados Unidos. Lo que suma un total de 5.2 billones de dólares al año gastados en consultas y tratamiento de la dermatitis atópica. Esta enfermedad encabeza la lista de padecimientos de la piel que ocasionan años vividos con discapacidad y vida adaptada a la discapacidad (Kim, et al., 2019; Su y Lowe, 2019).
Más de un tercio de los pacientes persisten con la enfermedad al llegar a la edad adulta. Se calcula que el 4% de los adultos de todo
el mundo padece dermatitis atópica con diferentes grados de severidad (Hale, et al., 2019). Este año se publicó un estudio hecho en Países Bajos, en el que se calcularon los gastos de 90 adultos con dermatitis atópica moderada y severa. 45 de ellos tenían un buen control de la enfermedad a través de fármacos biológicos de alto costo, en los 45 restantes la enfermedad no estaba controlada así que presentaban recaídas frecuentes y ausencia laboral. Se concluyó que los gastos eran mucho mayores en el segundo grupo. Es por esto por lo que en el ámbito médico el impacto de la dermatitis atópica se traduce en la necesidad de ofrecer información completa a los pacientes para lograr un mejor control de su enfermedad a través de la educación, en los farmacéuticos despierta la curiosidad de seguir creando nuevos fármacos para el tratamiento de casos severos y en los pacientes, de conocer más acerca de cómo cuidar su piel (Ariëns, et al., 2019).
Tratamiento
La elección de cremas, medicamentos y su tiempo de utilización se basa en la severidad de la enfermedad. Existen diversos métodos para estimarla, pero el SCORAD (Scoring Atopic Dermatitis) es el más utilizado y completo ya que toma en cuenta criterios objetivos y subjetivos (Gür-Çetinkaya y Murat-Şahiner, 2019). Dentro del tratamiento de la dermatitis atópica existen medidas farmacológicas y no farmacológicas. El objetivo de las primeras es limitar la pérdida de agua a través de la piel al restablecer la capa de lípidos, combatir la sequedad y procurar el bienestar psicológico. Las cremas humectantes ayudan a combatir la piel seca al mejorar los mecanismos de barrera de la piel. Usarlas frecuentemente reduce la necesidad de agregar medicamentos al tratamiento (Rademaker, et al., 2019; Ye, et al., 2019).
EL 90% DE LOS PACIENTES
experimentan comezón diaria, en el 75% de los casos interrumpe el sueño de padres e hijos disminuyendo alrededor de dos horas de sueño al día.
Otras opciones son los esteroides tópicos, inhibidores de la calcineurina, antibióticos, antihistamínicos, inmunosupresores, esteroides orales, inhibidores de la fosfodiesterasa, terapia con luz ultravioleta y biológicos (Kim, et al., 2019). La elección del tipo, dosis, combinación de medicamentos y tiempo de utilización depende mucho de cada paciente y de la severidad y frecuencia de las recaídas. Algunos de estos medicamentos ofrecen una rápida mejoría y alivio de los síntomas, sin embargo, su uso prolongado propicia la aparición de efectos adversos, lo que resalta la importancia de no automedicarse y acudir con un dermatólogo (AlAfif, et al., 2019; Rademaker, et al., 2019).
En cuanto a los fármacos más nuevos, efectivos y prometedores para el tratamiento de casos severos, recientemente y tras décadas de investigaciones, se ha empleado un anticuerpo monoclonal que actúa a nivel molecular bloqueando ciertas vías inflamatorias implicadas en la dermatitis atópica. Fue aprobado por la fda (Food and Drug Administration) para el tratamiento de la dermatitis atópica en adultos que no responden a otros medicamentos ni medidas preventivas, sin embargo, su uso puede provocar ciertos efectos adversos, por lo que se debe utilizar bajo la indicación y supervisión estricta de un dermatólogo (Kim, et al., 2019; Rotaru, et al., 2019).
Por ser una enfermedad crónica, la piedra angular del tratamiento es la educación. El conocer la importancia del tratamiento multifacético y llevarlo a cabo adecuadamente ayuda a prevenir nuevos brotes, controlar la severidad y evitar reacciones adversas a medicamentos. El pobre apego al tratamiento es una de las principales causas de que éste falle (Eicher, et al., 2019).
Prevención
Conocer los factores de riesgo y los agravantes nos ayuda a implementar estrategias para prevenir la dermatitis atópica. La prevención consiste en evitar la enfermedad, detectarla a tiempo y prevenir complicaciones. Aunque aún falta seguir comprendiendo el padecimiento, en aquellas personas que tienen factores de riesgo para dermatitis atópica o que ya cuentan con el diagnóstico, se recomienda tomar baños cortos con agua tibia y sin esponjas, aplicar cremas hidratantes en todo el cuerpo varias veces al día (sobre todo en los cambios de estación), limitar el uso de detergentes, ropa de lana u otros materiales que sean identificados por cada paciente como agravantes de sus síntomas. Es recomendable no permanecer con sudor por mucho tiempo y si ya tienen lesiones, tratar de no rascarse. Además, es importante realizar actividades que disminuyan el grado de estrés como pintar, hacer manualidades o practicar alguna actividad física como el yoga (Su y Lowe, 2019).
Otras medidas preventivas incluyen agregar probióticos a la dieta, promover la lactancia materna (a excepción de madres con antecedentes de alergias graves), no limitar la convivencia con animales en niños menores de dos años y permitir que jueguen en diferentes medios cerca de la naturaleza, salvo por indicación médica. Incluso estudios recientes han sugerido que el escuchar música clásica, ver películas de comedia y el reírse pueden contribuir a mejorar el curso de la dermatitis atópica (Solomon, et al., 2019). Se espera que con el paso de los años y con el resultado de futuras investigaciones, se den a conocer nuevas medidas de prevención y control de la enfermedad.
ES RECOMENDABLE NO PERMANECER CON SUDOR POR MUCHO TIEMPO Y SI YA TIENEN LESIONES, TRATAR DE NO RASCARSE.
González-Cázares
¿La dermatitis atópica mejora en algún momento de la vida?
Al igual que en todas las enfermedades crónicas, es difícil llegar a una curación completa, sin embargo, si se tienen los cuidados necesarios se puede lograr un excelente control de la enfermedad y pasar muchos meses sin recaídas. Además, mejora con el paso de los años, sobre todo después de los doce años de edad y en el caso de la dermatitis atópica del adulto, después de los cuarenta años (Hale, et al., 2019; Herrera-Sánchez, et al., 2019).
Discusión
Con frecuencia la dermatitis atópica se percibe como una enfermedad menor de la piel y no se le da la importancia ni los cuidados necesarios, por lo que los pacientes afrontan sus síntomas por ellos mismos con poca información, utilizando productos que, lejos de mejorar, sólo dañan su piel.
Es una enfermedad con altas y bajas, remisiones y reapariciones, por lo que resulta esencial tener más información acerca de la barrera de la piel, comprender las posibles causas de la dermatitis atópica, sus síntomas, enfermedades a las que se asocia, saber en qué momento es necesario acudir con un especialista y conocer las distintas acciones destinadas a prevenir, controlar la enfermedad y vivir mejor con ella.
CONCLUSIONES
La dermatitis atópica es una enfermedad de la piel de carácter crónico que afecta a personas de todo el mundo y cada vez se vuelve más frecuente en países en vías de desarrollo como México. Su impacto tiene grandes implicaciones personales, sociales, económicas y médicas que representan retos importantes para
los profesionales de la salud, farmacéuticos, familiares y, sobre todo, para los pacientes. Actualmente se conocen teorías acerca de sus causas, así como los factores agravantes y su tratamiento. Es indispensable tomar en cuenta la información y recomendaciones hechas en este trabajo para el reconocimiento y entendimiento de la enfermedad, esto ayudará a los pacientes con dermatitis atópica a buscar apoyo y atención especializada para mejorar su calidad de vida.

Andrea González-Cázares
Médico pasante de servicio social, Licenciatura en Médico Cirujano.Universidad de las Américas Puebla. andrea.gonzalezcs@udlap.mx

Roberto Carlos Mares-Morales
Subespecialista en Cirugía Plástica, Estética y Reconstructiva. Centro Médico Nacional 20 de Noviembre issste unam. Director Académico de Ciencias de la Salud. Universidad de las Américas Puebla. roberto.mares@udlap.mx


Marisol Ramírez-Anaya
Dermatóloga pediatra. Hospital General de Cholula. Hospital Ángeles Puebla. marisol.ramirez@udlap.mx
Erwin Josuán Pérez-Cortés autor de correspondencia Doctor en Ciencias Fisiológicas. Coordinador del Posgrado de la Escuela de Ciencias de la udlap erwin.perez@udlap.mx
REFERENCIAS
• Al-Afif, K. A. M., Buraik, M. A., Buddekotte, J., et al. (2019). Understanding the burden of atopic dermatitis in Africa and the Middle East. Dermatol Ther (Heidelb), 2019(9), 223–241. doi: https://doi.org/10.1007/s13555-019-0285-2
• Ariëns, L.F.M., Van Nimwegen, K.J.M., Shams, M. et al. (2019). Economic burden of adult patients with moderate to severe atopic dermatitis indicated for systemic treatment. Acta Dermato-Venereológica, 2019(99), 762–768. doi: 10.2340/00015555-3212
• Bonamonte, D., Filoni, A., Vestita, M. et al. (2019). Review article: The role of the environmental risk factors in the pathogenesis and clinical outcome of atopic dermatitis. Hindawi BioMed Research International, 2019(4), 1-11. doi: https://doi.org/10.1155/2019/2450605
• Comité Nacional de Dermatología: Giachetti, A., Greco, M. F., Scacchi, M.F., et al. (2014). Consenso Nacional de Dermatitis Atópica 2013. Recuperado de http://www.sap. org.ar/uploads/consensos/consenso-nacional-de-dermatitis-at-oacutepica-2013.pdf
• Eicher, L., Knop, M., Aszodi, N., et al. (2019). A systematic review of factors influencing treatment adherence in chronic inflammatory skin disease - strategies for optimizing treatment outcome. Journal of The European Academy of Dermatology and Venereology, [Epub ahead of print]. doi: 10.1111/jdv.15913.
• Gabes, M., Tischer, C., Apfelbacher, C., et al. (2019). Measurement properties of quality-of-life outcome measures for children and adults with eczema: an updated systematic review. Pediatric Allergy and Immunology, [Epub ahead of print]. doi: 10.1111/pai.13120.
• Gür-Çetinkaya, P. y Murat-Şahiner, Ü. (2019). Childhood atopic dermatitis: current developments, treatment approaches, and future expectations. Turkish Journal of Medical Sciences, Tübitak, 2019(49), 963-984. doi:10.3906/sag-1810-105
• Hale, G., Davies, E., Grindlay, D. J. C., et al. (2019). What’s new in atopic eczema? An analysis of systematic reviews published in 2017. Part 2: epidemiology, aetiology and risk factors. Clinical and Experimental Dermatology, [Epub ahead of print]. doi: 10.1111/ced.14075.
• Herrera-Sánchez, D. A., Hernández-Ojeda, M. y Vivas-Rosales, I. J. (2019). Epidemiological study on atopic dermatitis in Mexico. Revista Alergia México, 66(2), 192-204. doi: 10.29262/ram.v66i2.591
• Kim, K., Crimp, C. y Sidbury, R. (2019). Atopic dermatitis: update on comorbidities and therapeutic advances. Indian Journal of Paediatric Dermatology 2019(20)1-4. doi: 10.4103/ijpd.IJPD_92_18
• Kok, W. L., Yew, Y. W. y Thng, T. G. S. (2019). Comorbidities associated with severity of atopic dermatitis in young adult males: a national cohort study. Acta Dermato-Venereológica, 2019(99), 652–656. doi: 10.2340/00015555-3175
• Rademaker, M., Agnew, K., Andrews, M. et al. (2019). Managing atopic dermatitis with systemic therapies in adults and adolescents: An Australian/New Zealand narrative (Review Article). Australasian Journal of Dermatology, [Epub ahead of print]. doi: 10.1111/ajd.13141.
• Rotaru, M., Ionescu, A., Bogdan-Ioan, R. et al. (2019). Ethiopathogenic and therapeutic considerations in atopic dermatitis. Acta Médica Transilvánica, 24(2), 34-39.
• Solomon, I., Ilie, M. A., Draghici, C. et al. (2019). The impact of lifestyle factors on evolution of atopic dermatitis: an alternative approach (Review). Experimental and Therapeutic Medicine, 1078(7), 1078-1084. doi: 10.3892/ etm.2018.6980
• Su, J. C. y Lowe, A. J. (2019). Prevention of atopic dermatitis: etiological considerations and identification of potential strategies. Indian Journal of Paediatric Dermatoly, 2019(20), 93-100. doi: 10.4103/ijpd.IJPD_10_19
• Treister, A. D., Stefek, H., Grimaldi, D., et al. (2019). Sleep and Limb Movement Characteristics of Children With Atopic Dermatitis Coincidentally Undergoing Clinical Polysomnography. Journal of Clinical Sleep Medicine, 15(8), 1107-1113. doi: 10.5664/jcsm.7800.
• Tsai, T. F., Rajagopalan, M., Chu, C. Y., et al. (2019). Burden of atopic dermatitis in Asia. The Journal of Dermatology of the Japanese Dermatological Association, [Epub ahead of print]. doi: 10.1111/1346-8138.15048.
• Wegh, C. A. M., Geerlings, S. Y., Knol, J. et al. (2019). Postbiotics and their potential applications in early life nutrition and beyond (Review). International Journal of Molecular Sciences, 20(19). pii: E4673. doi: 10.3390/ ijms20194673
• Wolff, K. y Johnson, R. A., (2014). Fitzpatrick: Atlas en color y sinopsis de dermatología clínica. (6ª Ed). Ciudad Autónoma de Buenos Aires: Médica Panamericana
• Ye, S., Mo, X., Liu, J. et al. (2019). Factors influencing atopic dermatitis incidence in offspring. Iranian Journal of Allergy, Asthma and Immunology, 18(4), 347-357. doi: 10.18502/ijaai.v18i4.1413.
González-Cázares A. et al. Entorno udlap núm. 11, 12-23, Mayo 2020
