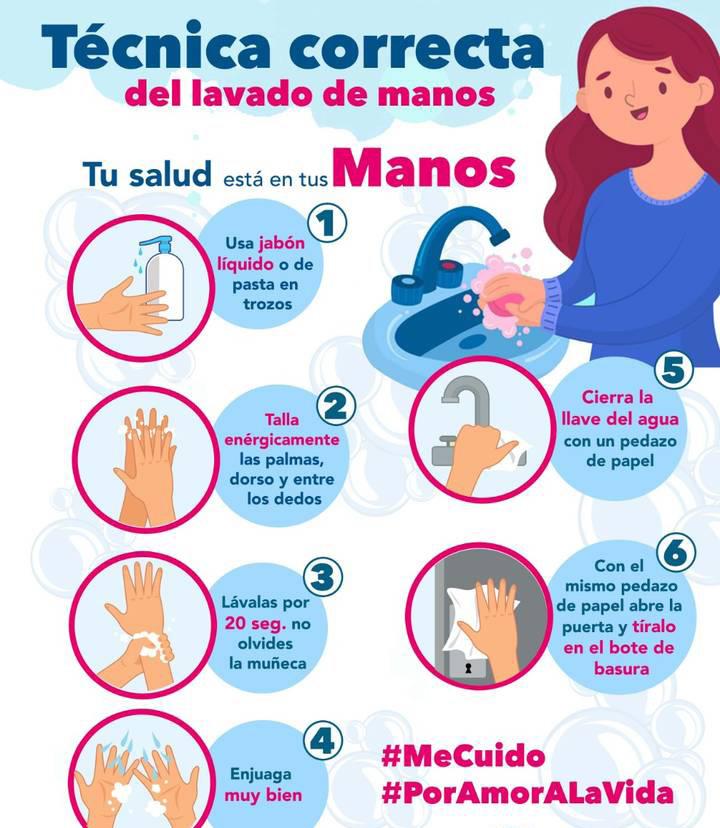
AMORFOSIS Y DIFRACCIÓN DE LA ARQUITECTURA HOSPITALARIA
La infraestructura física de salud, como todas las demás edificaciones, se origi-
na en la necesidad de dar cubrimiento a un grupo determinado de población, y es adecuada y dotada, para el nivel de complejidad que requieran las distintas patologías a atender.
Proceso evolutivo del funcionamiento y de la forma.
Estas, siguen funcionando hasta el momento que nuevas situaciones obliguen a la evolución de las instalaciones y a generar o introducir los cambios que apoyen las exigencias del desarrollo de la ciencia médica o de la tecnología para alcanzar resultados cada vez más exitosos.
Difracción de la Arquitectura Hospitalaria
Aspecto conceptual
Para entender el concepto del desarrollo y evolución de la Arquitectura Hospitalaria y las distintas profesiones que cada vez más, amplían el equipo multidisciplinario, podríamos emplear la similitud utilizando la imagen del fenómeno de la luz que, a través del prisma óptico, se descompone y por difracción (fraccionamiento) genera un abanico de colores que, a su vez, por el mismo efecto, puede seguir multiplicándose.
Así mismo, cada vez que se forma un diafragma virtual (filtro) de innovaciones y descubrimientos, la necesidad genera nuevos campos de acción, abriendo nuevas áreas de investigación y formas de
trabajo: esta situación al igual que la luz, puede también ser definida como difracción de una disciplina.
Newton mostrando el fenómeno de la difracción.
En 1667 Isaac Newton presentó ante la Royal Society su experimento sobre la descomposición de la luz solar. Es así como en el transcurso del tiempo se han venido generando sobresaltos que han marcado el cambio de escenario en la arquitectura hospitalaria (Epidemias, enfermedades, descubrimientos, inventos, etc.), y que han producido la ampliación de la difracción del ejercicio de la arquitectura hospitalaria.
Genesis de la Arquitectura Hospitalaria moderna
Como toda actividad, ciencia o área del conocimiento universal, también la arquitectura desde el origen de los
AMEDEO VITA
Arquitecto
tiempos ha tenido una permanente evolución al servicio de las necesidades de la humanidad.
La arquitectura destinada a la atención a los servicios de salud, por su relación directa con la medicina (Arquitectura hospitalaria), ha sido uno de los aspectos que posiblemente haya reportado los cambios más significativos en su evolución y resultados.
Al comienzo y por algunos siglos, los cambios en la forma de atención y la capacidad de albergue, ha tenido una evolución lenta y rudimentaria, acorde con los avances de la práctica de la medicina de la época, situación que perduró hasta bien entrado el segundo milenio de la humanidad.
Los lugares de atención a las personas, “Hospitales”, tenían la función más bien de aislamiento de los pacientes de la comunidad, en espera de la evolución de la enfermedad.
Las construcciones eran planeada y realizadas bajo la guía de arquitectos y/o maestros constructores de acuerdo con las costumbres de esos tiempos.
Debieron pasar siglos para que el concepto de hospital pudiera, llegar a tener el significado tal como se considera en la actualidad.
Es desde finales del siglo XII que las construcciones para salud iniciarán a tener una evolución más definida con la adopción de crujías de hospitalización para mseparación de género, e implantaciones arquitectónicas tipificadas para ese uso.
Evolución de la Arquitectura Hospitalaria
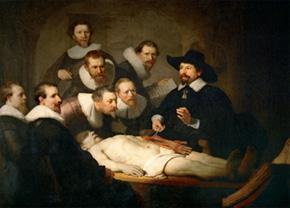
Al inicio del siglo XVII, es cuando en el mundo occidental, comienza a desarrollarse el estudio del cuerpo humano de cadáveres (antes prohibido) y la aplicación de los primeros ensayos de la cirugía (básicamente amputaciones y exodoncias)
Lección de anatomía por el Dr. Willem van der Meer».(1617)
La visita del Doctor». Jan Steen (c. 1650)
Paralelamente el arquitecto inicia a tener un rol más definido y especifico en apoyo a las necesidades de la aplicación de la medicina.
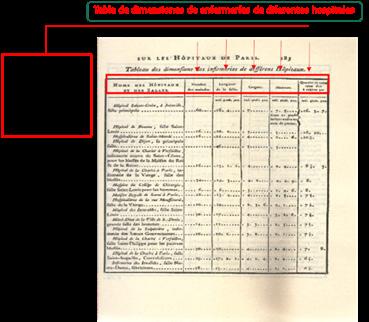
En el siglo XVIII, sobre todo en Francia, en Paris contamos con toda una red de hospitales, estadísticas y dimensiones de los ambientes (Mémoires sur les hopitaux de Paris. M. Tenon1788).
En varios países de Europa ya habían empezado a florecer las escuelas de medicina, así como los hospitales como tales, de distintas capacidad y modelos constructivos. Los arquitectos, teniendo en cuenta la ausencia de las hoy definidas como instalaciones tecnológicas de ingeniería, cubrían las necesidades de diseño de todas las áreas.
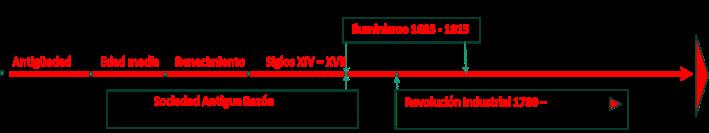
Es con el Iluminismo (1685 - 1815) y la Revolución Industrial (1780 - en adelante) (siglos XVIII y XIX), arco de tiempo en el cual, al lado de la medicina clínica, en la construcción se desarrolla el uso del vapor y del acero, y aparecen la figura del ingeniero y la matemática aplicada, con las edificaciones con estructuras metálicas y el hormigón armado, la electricidad y sus aplicaciones (iluminación, motores eléctricos, etc.), así como otras ramas de los procesos industriales.
El vapor y su aplicaci
Desarrollo de la medicina clínica (siglo XVII). Nueva concepción de la prestación del servicio.
Nuevos sistemas estructurales (siglo XIX). Introducción de la electricidad. Transporte vertical)
Así es como la arquitectura hospitalaria, además del arquitecto tradicional, involucra la participación de las nuevas profesiones abriendo el abanico de las especialidades de la ciencia constructiva.
“Así comienza la difracción de la Arquitectura Hospitalaria”.
Evolución de la arquitectura Hospitalaria
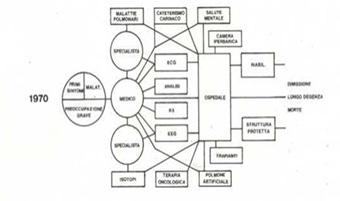
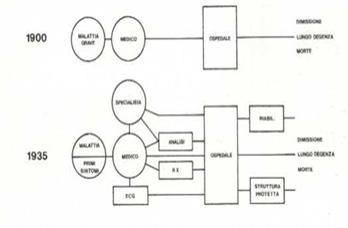
El siglo XIX se cierra con una serie de avances y descubrimientos fundamentales en todos los campos inclusive de la Arquitectura Hospitalaria, ampliando el horizonte de los medios de diagnósticos y en consecuencia, de nuevas áreas que entran a hacer parte de los servicios de apoyo al ejercicio de la medicina, abriendo paso al siglo XX.
Definitivamente quedan atrás los anteriores modelos tipológicos arquitectónicos, la medicina continúa avanzando en las actividades diagnósticas y la bioingeniería producen equipos para facilitarlas.
La medicina en el tiempo
Fuente:” L’Architettura dell’Ospedale”. F. Rossi Prodi – A. Stocchetti. ALinea Editrice 1990
Los laboratorios clínicos, la radiología y el área de imágenes se vuelven indispensables para reducir el impacto de la intervención sobre el cuerpo humano, la cirugía es cada vez más especializada y de mayor alcance en sus intervenciones: el desarrollo físico de estos servicios requiere de ambientes de trabajo y de apoyo con exigentes especificaciones locativas, técnicas y ambientales, de dimensiones apropiadas.
Los Hospitales se vuelven centros de atención multifuncional físicamente constituidos por una zona de diagnóstico, una plataforma de servicios de alta tecnología, con la cual se articulan los bloques de internación cada uno destinado a un servicio específico, y las áreas de internación.
La imagen general refleja en cierto modo la revaluación del esquema “en peine” de mediado del siglo XX.
Rionegro(Colombia) 2006
Vigo (España) 20215 Cali(Clombia) 1950
Causas y efectos en la Arquitectura Hospitalaria
El final del segundo milenio deja una significativa infraestructura física alcanzada a lo largo del siglo XX representada en una pujante manifestación de avances tanto locativos de la arquitectura como tecnológicos de instalaciones industriales componentes de seguridad, y de equipamiento científico de avanzada, cada vez más centrados en el paciente.
Con base en la observación de la situación anterior, quedan una serie de consideraciones y recomendaciones, producto de las experiencias acumuladas hasta el momento.
Arquitectura para la nueva era.
Aspectos arquitectónicos fundamentales de los proyectos, para tener en cuenta.
• Accesibilidad (Exterior e interior).
• Racionalidad de la distribución espacial e interrelación funcional de los Servicios.
• Flexibilidad de los espacios.
• Iluminación y ventilación natural.
• Elementos de contención volumétrica. (Fachadas).
• Comunicación inter- externa. (Elementos de cerramiento. Ventanas, Etc.)
• Aspecto bioclimático de la infraestructura. (Uso de sistemas y elementos para el manejo ambiental).
• Sostenibilidad de la planta física. Ahorro energético. Uso de sistemas alternativos de energía. Manejo de aguas, etc.).
• Sistema constructivo, empleo de materiales de construcción y de acabados arquitectónicos apropiados, para fines de
duración, conservación y mantenimiento del edificio.
• Otros
El mensaje recurrente de fondo es la humanización de la medicina.
Aparición del Covid 19 (2019)
Efectos y alternativas de solución.
A lo largo de la historia de las epidemias, la arquitectura hospitalaria ha sido ajustada con frecuencia a las supuestas condiciones de las respectivas patologías, generando tipologías específicas según lo observado y estimado.
También en esta oportunidad hubo muchas inquietudes al respecto, sin embargo, el control de la epidemia demostró que no era necesario producir instalaciones específicas, más bien, al momento de la generación de nuevas estructuras, revisar las recomendaciones ya observadas entrando al siglo XXI y aplicar los nuevos conceptos que hayan podido aparecer hasta el nuevo momento.
Transición al futuro
Infraestructura Física
Con base en las situaciones derivadas del Covid 19, para mejorar la infraestructura física hospitalaria, además de las recomendaciones heredadas del siglo XX, es necesario revisar los criterios inherentes a los siguientes temas:
• Espacios (flexibles). Expandibles y amigables.
• Revisión de la modulación estructural.
• Nuevos Servicios. Telemedicina.
• Necesidad de mayor área de los ambientes y de nuevos espacios.
• Revisión y ajuste de la antropometría y ergonomía.
Mayor altura libre de los ambientes. Salas de espera; Morgue; Área de generación energética; Depósitos; Ruta sanitaria; Otros.
• Pabellones de aislamiento.
• Servicios de Tratamientos Intensivos (UCI).
• Revisión de las instalaciones y de la Ventilación Mecánica y de Aire Acondicionado.
• Potenciamiento de redes y depósitos de gases medicinales.
• Alojamientos y vestidores para personal.
• Parqueaderos de servicios.
Conclusiones
• La Medicina es una ciencia que, en sus procedimientos y aplicaciones, busca ser cada vez menos invasiva. Desarrollo de la Bio ingeniería y equipamiento en general.
• La Arquitectura Hospitalaria es una disciplina abierta y participativa enfocada a la
humanización de la infraestructura física que implica la integración transectorial con otros aspectos y profesiones, generando nuevos campos de investigación y aplicación. (Biofilia, neuro arquitectura, manejo de la acústica, del aire, de la luz, el aspecto cromático, nuevos materiales, etc.); así como la sostenibilidad mediante los factores de: ahorro energético, energía alternativa, etc.
• La línea de base es la racionalidad de la implantación distributiva espacial, para un funcionamiento sincrónico de los distintos componentes de servicios.
• Constituye el soporte físico del ejercicio de la medicina a la cual es íntimamente conexa y dependiente, por lo tanto, sin límites en las proyecciones hacia el futuro.
• Cada vez que se amplía el espectro de las necesidades médicas se genera una difracción de la Arquitectura Hospitalaria para dar cabida a nuevas áreas de la técnica y de la ciencia.
La obesidad como determinante mayor de morbimortalidad: bases fisiopatológicas, impacto clínico y en salud pública.
LLa obesidad es una enfermedad crónica, compleja y multifactorial que ha alcanzado
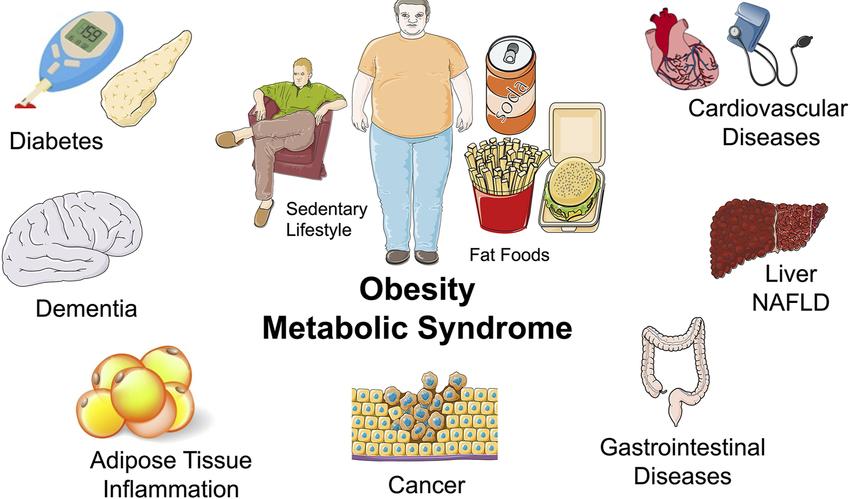
proporciones epidémicas a nivel mundial. Más allá de su asociación con alteraciones metabólicas clásicas, la obesidad se relaciona de forma independiente con un aumento significativo de la morbimortalidad por causas cardiovasculares, infecciosas, oncológicas y respiratorias. Este artículo revisa la evidencia científica que explica por qué la obesidad incrementa el riesgo de complicaciones y muerte, integrando mecanismos fisiopatológicos, datos epidemiológicos y consideraciones clínicas, con el objetivo de ofrecer una visión comprensible tanto para profesionales de la salud como para lectores no especializados.
Palabras clave: obesidad, mortalidad, inflamación crónica, enfermedades cardiovasculares, salud pública.
Introducción
Durante décadas, la obesidad fue interpretada principalmente como un factor estético o una consecuencia de elecciones individuales inadecuadas. Sin embargo, la evidencia científica acumulada ha demostrado
que se trata de una enfermedad sistémica, con profundas implicaciones clínicas y sociales. La Organización Mundial de la Salud reconoce hoy a la obesidad como uno de los principales problemas de salud pública del siglo XXI, responsable directa o indirecta de millones de muertes anuales.
Comprender por qué la obesidad incrementa el riesgo de complicaciones y mortalidad es fundamental no solo para el médico clínico, sino también para la sociedad en general, ya que permite desplazar el discurso desde la culpa individual hacia la prevención, el tratamiento y la responsabilidad colectiva.
Definición y alcance del problema
La obesidad se define como una acumulación excesiva de grasa corpo-
Dr. J. ERIC IBARGUEN C. MD. INTERNISTA MASTER EN OBESIDAD
ral que perjudica la salud. El índice de masa corporal (IMC) es la herramienta epidemiológica más utilizada, considerando obesidad un IMC ≥ 30 kg/m². Aunque el IMC no refleja con precisión la distribución de la grasa ni la composición corporal, sigue siendo útil para estimar riesgo poblacional.
A nivel global, la prevalencia de obesidad se ha triplicado desde 1975. Actualmente, más de 650 millones de adultos viven con obesidad, y la tendencia continúa en ascenso, incluyendo población infantil y adolescente. Este aumento se ha correlacionado de manera directa con el incremento de enfermedades crónicas no transmisibles y con un aumento sostenido de la mortalidad prematura.
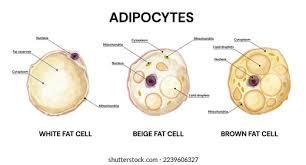
El tejido adiposo: de reservorio energético a órgano endocrino
Uno de los conceptos clave para entender el impacto de la obesidad es reconocer que el
tejido adiposo no es un tejido pasivo. En condiciones de exceso, el adipocito se transforma en una célula metabólicamente activa y disfuncional.
Inflamación crónica de bajo grado
En la obesidad, el tejido adiposo se infiltra por macrófagos y otras células inmunes que liberan citocinas proinflamatorias como TNF-α, IL-6 y proteína C reactiva. Esta inflamación persistente:
• altera la señalización de la insulina,
• favorece la disfunción endotelial,
• contribuye al daño orgánico progresivo.
Este estado inflamatorio crónico explica por qué la obesidad actúa como un amplificador de riesgo frente a múltiples enfermedades.
Esquema del tejido adiposo en obesidad mostrando hipertrofia del adipocito, infiltración de macrófagos y liberación de citocinas proinflam atorias.
Figura 1.
Obesidad y enfermedades
cardiovasculares
La enfermedad cardiovascular es la principal causa de muerte asociada a obesidad. El exceso de grasa corporal contribuye a:
• hipertensión arterial,
• dislipidemia aterogénica,
• resistencia a la insulina,
• aterosclerosis acelerada.
Además, la obesidad genera sobrecarga hemodinámica, aumento del volumen sanguíneo y cambios estructurales cardíacos, como hipertrofia ventricular izquierda y disfunción diastólica. Estos cambios incrementan el riesgo de insuficiencia cardíaca, arritmias y muerte súbita.
Numerosos estudios de cohortes han demostrado una relación dosis–respuesta entre el aumento del IMC y la mortalidad cardiovascular, especialmente cuando se asocia a obesidad central.
Obesidad, diabetes tipo 2 y mortalidad metabólica
La obesidad es el principal factor de riesgo para el desarrollo de diabetes mellitus tipo 2. La hiperglucemia crónica, a su vez, se asocia con complicaciones microvasculares y macrovasculares que incrementan significativamente la mortalidad.
La coexistencia de obesidad y diabetes potencia el riesgo de:
• enfermedad renal crónica,
• eventos cardiovasculares mayores,
• infecciones graves,
• amputaciones y discapacidad.
Desde una perspectiva clínica, la obesidad no solo precede a la diabetes, sino que agrava su curso y empeora su pronóstico.
Obesidad y riesgo de cáncer
La evidencia actual demuestra que la obesidad se asocia con mayor incidencia y mortalidad por varios tipos de cáncer, incluyendo:
• cáncer de mama posmenopáusico,
• cáncer colorrectal,
• cáncer de endometrio,
• cáncer pancreático y hepático.
Los mecanismos propuestos incluyen hiperinsulinemia, aumento de factores de crecimiento, inflamación crónica y alteraciones hormonales. En muchos de estos cánceres, la obesidad no solo incrementa el riesgo de aparición, sino que también se asocia con peor respuesta al tratamiento y menor supervivencia.
Figura 2.
Relación entre obesidad, hiperinsulinemia, inflamación cronica y desarrollo de cancer
Obesidad y enfermedades infecciosas
Un aspecto cada vez más reconocido es la relación entre obesidad y mayor mortalidad por infecciones. Las personas con obesidad presentan:
• alteraciones en la inmunidad innata y adaptativa,
• menor respuesta a vacunas,
• mayor dificultad respiratoria mecánica,
• mayor riesgo de trombosis.
Esto se evidenció de forma dramática durante la pandemia por COVID-19, donde la obesidad emergió como uno de los principales factores de riesgo independientes para hospitalización, ingreso a UCI y muerte. Este patrón también se observa en infecciones respiratorias comunes, sepsis y complicaciones postoperatorias infecciosas.
Obesidad y mortalidad quirúrgica y hospitalaria
En el entorno hospitalario, la obesidad se asocia con:
• mayor dificultad técnica en procedimientos,
• mayor riesgo anestésico,
• más complicaciones tromboembólicas,
• estancias hospitalarias prolongadas.
Todo ello se traduce en un incremento de la morbimortalidad, especialmente en cirugías de urgencia y en pacientes críticamente enfermos.
¿Existe una “paradoja de la obesidad”?
Algunos estudios han descrito una menor mortalidad en pacientes con sobrepeso u obesidad leve en contextos específicos (insuficiencia cardíaca, enfermedad renal). Sin embargo, esta llamada “paradoja de la obesidad” es objeto de debate y probablemente se explica por sesgos metodológicos, diferencias en composición corporal y selección de pacientes. La evidencia global continúa mostrando que la obesidad, especialmente la severa y central, se asocia con mayor mortalidad a largo plazo.
Implicaciones en salud pública
El impacto de la obesidad trasciende al individuo. Su alta prevalencia y asociación con enfermedades crónicas generan:
• aumento del gasto sanitario,
• sobrecarga de los sistemas de salud,
• pérdida de productividad,
• mayor desigualdad social en salud.
Abordar la obesidad requiere estrategias integrales que incluyan prevención, educación, tratamiento médico, políticas públicas y un enfoque libre de estigmatización.
Conclusiones
La obesidad es una enfermedad sistémica que incrementa de manera significativa el riesgo de complicaciones y mortalidad por múltiples causas. Su impacto se explica por mecanismos inflamatorios, metabólicos, hormonales y mecánicos que afectan prácticamente todos los sistemas del organismo. Reconocer la obesidad como un determinante mayor de morbimortalidad es esencial para mejorar la atención clínica, orientar políticas de salud pública y transformar la percepción social de esta condición.
Figura 3.
Resumen gráfico del impacto multisistémico de la obesidad sobre mortalidad.
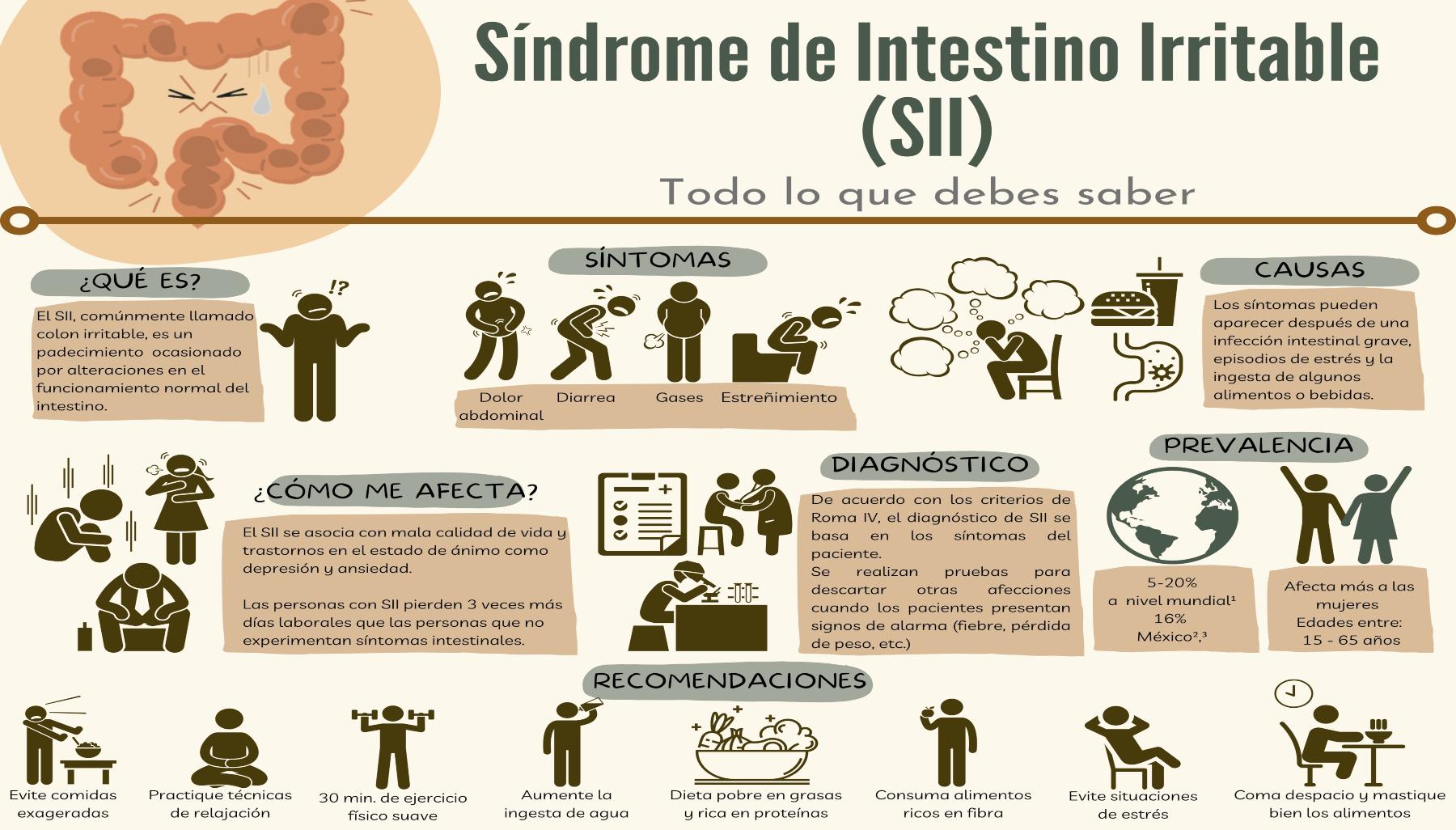
Son una serie de síntomas gastrointestinales crónicos
y recurrentes que tienden agudizarse en algunas ocasiones con la ingesta de ciertos alimentos o frente a situaciones de estrés. Su causa aun es desconocida.
En los países industrializados es más frecuentes en mujeres que en hombres.
¿Qué es el Síndrome de Intestino Irritable?
¿Cuáles son los síntomas del SII?
El principal síntoma es el dolor abdominal en ocasiones generalizado pero con mayor frecuencia tiende a ser en el abdomen inferior, las mujeres lo tienden a confundir con inflamaciones uterinas, hay cambios en la consistencia de las heces las cuales de du-ras pasan a liquidas y viceversa, distención abdominal, meteorismos (gases), agrieras, regurgitaciones, disconfort abdominal, urgencia rectal, sensaciones de evacuaciones incompletas, dolor en la columna lumbar, alteraciones del sueño, cansancio, irritabilidad, en algunos casos ansiedad y depresión. Los síntomas pueden ser causados de forma aguda ante la ingesta de algunos alimentos, también provocados por estrés, tabaco y alcohol.
¿Como se pueden evitar los síntomas?
Cambios en los hábitos alimentarios, el ejercicio, aumento en el consumo de agua, evitar el consumo de alcohol y tabaco mejoraran de forma rápida la sintomatología.
El consumo de carnes rojas, huevo, condimentos, bebidas oscuras, proteínas como el frijol, algunas verduras como el brócoli, repollo y coliflor, todo tipo de salsas, lácteos, embutidos, enlatados o alimentos en conserva harán que los síntomas sean recurrentes crónicos y en algunas ocasiones se agudicen terminando frente a otras enfermedades como la constipación o estreñimiento, hemorroides, enfermedad diverticular y en el peor de los casos cáncer de colon.
La dieta debe ser rica en fibra, agua y complementarla con el ejercicio. Los antiespasmódicos, ayudaran a mejorar los síntomas gastrointestinales de forma inmediata pero no controlaran la sintomatología en su totalidad, pues solo lo hará el cambio de hábitos no saludables.