Lesen Sie mehr unter dergesundheitsratgeber.info


Lesen Sie mehr unter dergesundheitsratgeber.info

Skisprung-Legende Severin Freund im Interview
Seite 3
Anfallsfreiheit – darf das unser Ziel sein?
Mag.a Elisabeth Pless, Sarah Engel & Susanne* sprechen mit uns über Epilepsie und neue Perspektiven im Alltag.
Seite 04-05
Vagusnervstimulation
Priv.-Doz.in Dr.in med. Randi von Wrede im Interview zum Gehirnschrittmacher.
Seite 07
Chronische lymphatische Leukämie im Fokus
Dr.in Katharina Prochazka & Dunja Schenk im Gespräch über die Erkrankung und Behandlungsmöglichkeiten.
Seite 08-09


sowohl das Nerven- als auch das Immunsystem erfüllen sehr komplexe und lebenserhaltende Aufgaben im Organismus. Die Steuerung der Körperfunktionen erfolgt durch Nervenzellen, die in neuronalen Netzwerken verschaltet sind und mit spezifischen erregenden und hemmenden Botenstoffen (Neurotransmittern) miteinander kommunizieren. Hemmende Neurotransmitter sorgen für eine präzise, räumlich und zeitlich fokussierte Reizantwort. Störungen der Balance zwischen erregenden und hemmenden Antworten führen zu funktionellen Ausfällen wie Lähmungen oder unkontrollierten Entladungen wie epileptischen Anfällen.
Die Aufgabe des Immunsystems ist, den Organismus vor infektiösen Erkrankungen zu schützen. Dies erfolgt über Mechanismen der angeborenen Immunität, die in den Körper eingedrungene Erreger rasch aber unspezifisch bekämpft, oder über die adaptive Immunität, die Keime sehr spezifisch mittels weißer Blutkörperchen (Lymphozyten) oder Antikörpern ausschaltet. Fehlfunktionen des Immunsystems begünstigen die Ausbreitung von Infektionen im Körper. Weiters besteht die Gefahr, dass das Immunsystem im Rahmen von Infektionen falsch programmiert wird und körper-eigenes Gewebe als fremd erkennt und angreift. Dieser Vorgang, den man als Autoimmunität bezeichnet, wird bei gesunden Menschen durch mehrere verschiedene Kontrollmechanismen (Checkpoints) verhindert. Werden diese Notbremsen des Immunsystems zum Beispiel im Rahmen moderner Krebstherapien gelockert, steigt das Risiko für Autoimmunerkrankungen bei betroffenen Patient:innen. Die Interaktion zwischen Nervensystem und Immunsystem ist wechselseitig und komplex. Botenstoffe des Immunsystems können im Gehirn als Neurotransmitter wirken, und umgekehrt können Neurotransmitter die Immunfunktion beeinflussen. Die gestörten Immunfunktionen unter Stressbedingungen, die entzündungshemmende Wirkung einiger in der Behandlung der Epilepsie verwendeten Therapeutika oder das Auftreten von Müdigkeit und Fieber und gelegentlich auch Fieberkrämpfen im Verlauf von Infektionskrankheiten sind Beispiele einer solchen direkten Interaktion.
Epilepsie ist die klinische Folge einer Störung der Hirnfunktion, die durch eine Verschiebung der Balance zwischen erregender und inhibitorischer Übertragung in neuronalen Netzwerken des Gehirns ausgelöst wird und sich in Krampfanfällen manifestiert. Dieser Zustand kann durch verschiedene Mechanismen ausgelöst werden – dementsprechend vielfältig ist das klinische Bild der Erkrankung. Bekannte Ursachen sind genetische Veränderungen, strukturelle Läsionen des Nervensystems (z. B. Tumore), Toxine oder immunologische Mechanismen, die die Erregungsübertragung stören. Nach dem ersten epileptischen Anfall wird der Ablauf im Sinne einer Gedächtnisleistung im Gehirn gespeichert – ein Vorgang, der die Entstehung neuer Anfälle begünstigt und somit zur Chronifizierung der Epilepsie beiträgt. Wenn möglich, sollte daher bereits im frühen Stadium der Erkrankung mit einer effektiven Behandlung begonnen werden. Wenn im Rahmen einer Autoimmunreaktion Antikörper gegen Neurotransmitter oder deren Rezeptoren gebildet werden, können diese direkt epileptische Anfälle auslösen. Obwohl solche Erkrankungen selten sind, ist es wichtig, sie zu erkennen, weil sie durch wirksame immunsuppressive Therapien kontrolliert werden können. Andere Formen der Epilepsie werden durch immun-mediierte entzündliche Prozesse im Gehirn ausgelöst, die durch T-Lymphozyten vermittelt werden. Auch für diese Erkrankungen stehen antientzündliche oder immunsuppressive Therapien zur Verfügung. Ihre Wirksamkeit ist jedoch, anders als bei antikörpervermittelten Erkrankungen, geringer. Darüber hinaus weisen mehrere wissenschaftliche Ergebnisse darauf hin, dass immunologische Botenstoffe der angeborenen unspezifischen Abwehr Krampfanfälle im Rahmen einer bestehenden Epilepsie auslösen oder verstärken können. Die Interaktion von neurobiologischen und immunvermittelten Mechanismen spielt daher in der Entstehung und Propagation epileptischer Anfälle eine Rolle. Art und Bedeutung sind hier jedoch bei verschiedenen Patient:innen unterschiedlich und müssen von erfahrenen
Spezialist:innen der Epileptologie betreut und beurteilt werden.
Eine spannende Lektüre wünscht Ihnen em. Univ.-Prof. Dr. med. Dr.h.c. Hans Lassmann.
Prof. Dr.in Angela M. Kaindl, Direktorin der Klinik für Pädiatrie mit Schwerpunkt Neurologie und Leiterin des Sozialpädiatrischen Zentrums (SPZ) an der Charité – Universitätsmedizin Berlin, erklärt, warum es wichtig ist, das Anfallsgeschehen einer Epilepsie zu kennen, und wie moderne Hilfsmittel es sichtbar machen.

Prof. in Dr. in Angela M. Kaindl
Direktorin der Klinik für Pädiatrie mit Schwerpunkt Neurologie, Leiterin des Sozialpädiatrischen Zentrums (SPZ), Charité Universitätsmedizin Berlin
Warum ist es von Bedeutung, das Anfallsgeschehen einer Epilepsie zu kennen?
Neurolog:innen brauchen Informationen zum Anfallsgeschehen Ihrer Patient:innen mit Epilepsie, um die Therapie mit passenden Medikamenten zu führen. Hierbei interessieren vor allem Anfallstypen/semiologie, Häufigkeit, Dauer und Tageszeit.
Warum braucht es Monitoring?
Die möglichst umfassende Identifizierung und Protokollierung von Anfällen ist entscheidend zur Beurteilung des Ansprechens einer Therapie. Während Kinder oft von Ihren Eltern umfassend beobachtet werden, wurden nur die Hälfte der Anfälle bei erwachsenen EpilepsiePatient:innen laut einer Studie korrekt gemeldet. Monitoring kann Anfälle sichtbar machen und die tatsächliche Frequenz dokumentieren. Die Folge kann eine Optimierung der Therapie sein und damit die Reduktion negativer Folgen. Zudem kann bei Auftreten eines Anfalls ein Alarm und eine nachfolgende Hilfereaktion ausgelöst werden.
Welche Monitoringsysteme gibt es und was bringen sie?
Monitoring muss differenziert betrachtet werden, und es sollten alle Patient:innen bzw. deren Familien über in Studien validierte Systeme ausgeklärt werden, also über solche, deren Funktionsweise und Sicherheit geprüft wurden. Die Auswahl in diesem Segment ist begrenzt. Bei Säuglingen kommen vor allem EKG- und Pulsoxymeter zum Einsatz. Bei Kindern ab 4 Jahren und Erwachsenen werden überwiegend Wearables eingesetzt, die Parameter wie Herzfrequenz, Bewegung und Körperposition erfassen.
Worauf kommt es bei der Wahl eines Monitoringsystems an?
Text Doreen Brumme
Die Beratung zu Monitor/Wearable muss an das Alter der Patient:innen, die Anfallstypen, die konkreten Lebensumstände und die Einstellung der Familie angepasst werden. Zudem sind nicht alle verfügbaren Monitoringsysteme in allen Ländern als Medizinprodukt zugelassen und dementsprechend variiert die Kostenübernahme durch die Krankenversicherungen.












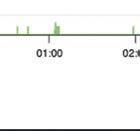
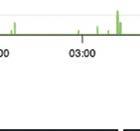
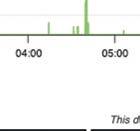
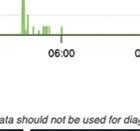









einer Epilepsie
Anfallsgeschehen Ihrer MedikaAnfallstypen/semio-
Protokollierung von einer beobachtet EpilepsieMonitoring kann dokumentieren. damit die eines Anfalls ein werden.
sollten alle validierte Systeme und Sicherbegrenzt. Bei Einsatz. Bei überwiegend Wearables Körperposi-
an?
Patient:innen, Einstellung verfügbaren zugelassen und Krankenver-

„Ich habe Sport und Krankheit immer getrennt – weil ich nicht wollte, dass die Epilepsie mitspringt“
Severin Freund (37) hat sich selbst und der Welt bewiesen, dass die Diagnose Epilepsie nicht das Ende einer Karriere im Leistungssport bedeutet. Im Interview berichtet der ehemalige Skispringer, einer der erfolgreichsten Deutschlands, wie er die Krankheit mit seinem Beruf vereinbarte, warum er sie erst nach Karriereende bekannt machte, und wie er heute damit umgeht.

Severin, wann wurde Ihre Epilepsie diagnostiziert?
Mein erster Anfall kam aus dem Nichts, nachts. Ich war damals, im Sommer 2004, 16 Jahre alt. Ich lag im Bett – und zum Glück bekam meine Familie ihn mit. Unser Hausarzt wohnte nebenan und war schnell vor Ort. Er wusste von meinem Sport. Als ich wieder bei mir war, versicherte ich ihm, auf dem gerade stattfindenden Volksfest nichts getrunken zu haben. Deshalb hegte er gleich den Verdacht eines epileptischen Anfalls. Alle waren schockiert. Ich war schon zehn Jahre in meinem Sport aktiv und der Gedanke, nicht mehr Ski springen zu können, machte mir große Angst. Ein epileptischer Anfall allein begründet jedoch nicht die Diagnose Epilepsie – sonst würde etwa jeder zehnte Mensch* daran leiden. Dazu braucht es schon mehrere Anfälle. Es folgten also Untersuchungen. Dabei wollte man auch einen Anfall provozieren, vergebens. Erst daheim, als ich mich ausruhen konnte, kam er dann. Damit stand die Diagnose. Ich erhielt darau in Medikamente und war recht schnell in der Normalität zurück.
Gab es einen Moment, in dem Sie dachten, die Epilepsie könnte Ihre Karriere gefährden?
Im Oktober 2006 hatte ich unter der Medikation meinen zweiten Anfall ohne ersichtlichen Auslöser. Inzwischen feierte ich erste Erfolge. Ich wusste, was ich zu leisten vermochte. Meine Fallhöhe war größer. Und natürlich wollte ich noch höher hinaus. Als ich im Krankenhaus hörte, dass an Leistungssport überhaupt nicht zu denken sei, war das hart. Doch ich hatte Glück: Dr. Bernd Wolfarth, der uns damals am Olympiastützpunkt Bayern betreute, bestand auf einer Zweitmeinung. Und so kam ich nach Kork ins Epilepsiezentrum zu Prof. Dr. Bernhard Steinhoff. In seiner Betreuung fühlte ich mich sehr schnell entspannter. Ich durfte zwar nicht gleich wieder auf die Schanze, trainierte aber im Kraftraum. Diese Zeit war recht dunkel, es gab viele blöde Momente. Ich war auf dem Sportinternat, weil ich Skispringer war. Die anderen durften springen – ich nicht. Das machte mich traurig und unsicher – eine fiese Zeit. Ich hoffte, dass das wieder werden würde. Ein halbes Jahr lang sprang ich gar nicht. Wir passten meine Medikamente an, wobei wir gleich mit einer höheren Dosis starteten.
Wie war es, wieder oben auf der Schanze zu stehen – hatten Sie Angst?
Für Angst war kein Platz in meinem Kopf. Ich hatte während der Auszeit nur einen
* www.gesundheitsinformation.de/epilepsie.html
Gedanken: ‚Hauptsache, ich darf wieder springen.‘ So war ich voller Vorfreude, als es endlich soweit war. Und dann wollte ich auch schnell wieder gut springen. Ich vertraute meinem Körper.
Epilepsie ist nicht gleich Epilepsie – wie zeigt sich Ihre?
Ich hatte bis jetzt unter Medikation nur Anfälle aus dem Schlaf heraus – immer dann, wenn mein Körper in der Einschlafphase loslässt. Die Abstände variieren zwischen einem halben und zwei Jahren. Ich habe mich noch nie auf Video gesehen – doch laut den Beschreibungen anderer krampfe ich komplett, beiße mir dabei auch schon mal auf die Zunge oder die Innenwangen. Aber ich bin recht immobil, falle also nicht aus dem Bett. Der Tag danach ist echter Käse: Muskelkater, Kopfschmerzen. An allen anderen Tagen fühle ich mich wie jede:r andere.
Warum machten Sie Ihre Erkrankung erst nach Karriereende öffentlich?
Ich habe Sport und Krankheit immer getrennt – weil ich nicht wollte, dass die Epilepsie mitspringt, weder in meinem Kopf, noch in den Köpfen anderer. Ich hatte auch keine Lust, immer darauf angesprochen zu werden. Eine Zeitung hatte vor vielen Jahren herausgefunden, dass ich Epilepsie habe. Die Veröffentlichung wurde zwar verhindert, doch das bestärkte mich darin, dass ich es sein wollte, der meine Erkrankung öffentlich macht. Das Wann war die Frage. Nach einem großen Erfolg? Vor einem womöglich noch größeren Erfolg? Ich entschied mich für das Karriereende.
Hatten Sie Sorge vor Vorurteilen oder möglichen Nachteilen im Profisport? Nein. Mir ist wichtig, dass ich abends in den Spiegel schauen und mir sagen kann, dass ich alles gegeben habe. Als Leistungssportler musste ich lernen, sowohl mit Niederlagen als auch mit Siegen umzugehen. Wobei mir klar ist, dass die Diagnose Epilepsie immer noch stigmatisiert wird. Gleichzeitig besteht noch immer zu wenig Wissen über die Erkrankung, die in unzähligen Varianten auftritt.
Wie hat die Erkrankung Ihren Blick auf Gesundheit, Leistung und Erfolg verändert? Ich bin dankbar für das, was ich habe. Es gibt nichts, wo mich die Epilepsie einschränkt. Natürlich hat sie meinen Blick aufs Leben verändert – ich nehme nicht alles als gegeben hin. Mir ist bewusst, dass ein Leben mit Epilepsie auch schwieriger sein kann als meines. Ich
Es gibt nichts, wo mich die Epilepsie einschränkt. Meine Geschichte ist keine große Heldengeschichte. Ein Leben mit Epilepsie kann auch schwieriger sein als meines. Ich stand nie vor dem Unmöglichen.“
Severin Freund
bin stolz auf das, was ich geschafft habe – aber eine große Heldengeschichte ist meine nicht. Ich stand nie vor dem Unmöglichen. Ich bin auch sehr froh, dass sich die Forschung zu Epilepsiemedikamenten ständig weiterentwickelt. Das ist für uns alle positiv.
Wie gehen Sie heute im Alltag mit der Epilepsie um? Gibt es Strategien oder Routinen, die Ihnen besonders helfen?
Da meine Anfälle bislang nur aus dem Schlaf heraus auftraten, achte ich auf eine sichere Schlafumgebung. Habe ich daheim einen Anfall, passt meine Frau auf, dass ich mich nirgendwo verletze. Unterwegs checke ich mit erfahrenem Auge, ob es Ecken und Kanten gibt, die mir während eines Anfalls gefährlich werden könnten. Die polstere ich dann mit einem Handtuch.
Die bislang erlebten Anfälle haben mich auch sicherer gemacht – ich verlasse mich darauf, dass der nächste Anfall wie die vorherigen wird.
Was möchten Sie jungen Menschen mit Epilepsie mitgeben, um sie zu ermutigen?
Lasst euch nicht auf ein ‚Das geht nicht‘ festlegen. Fragt nach, bleibt unbequem –solange, bis ihr mit den Antworten fein seid. Das ist ein Prozess, ja, aber irgendwo auf dem Weg kommt ihr an den Punkt: ‚Das reicht mir als Antwort.‘ Bleibt bis dahin dran! Bleibt offen in alle Richtungen: Die Diagnose Epilepsie kommt nicht mit einem vorbestimmten Weg. Ihr müsst euren eigenen finden.
Was wünschen Sie sich von der Gesellschaft im Umgang mit dem Thema Epilepsie? Offenheit.
Vermissen Sie das Skispringen/Skifliegen? Ich liebe Schnee, fahre immer noch Ski und gehe Langlaufen. Das Gefühl, durch die Luft zu gleiten, ist natürlich etwas ganz Besonderes. Doch das Skispringen ist nicht breitensporttauglich. Hätte ich noch einmal die Chance … Ich weiß es nicht … Ich möchte ja auch wieder heil landen … Da bewahre ich mir doch lieber die guten Erinnerungen auf.
Epilepsie ist eine der häufigsten neurologischen Erkrankungen weltweit – und dennoch von vielen Mythen und Missverständnissen umgeben. Wir stellen die wichtigsten Fakten zur Erkrankung vor:
1.
Epilepsie ist häufiger als gedacht. Etwa 80.000 Menschen in Österreich leiden an Epilepsie, das entspricht rund 1 Prozent der Bevölkerung.1 Weltweit sind laut WHO über 50 Millionen Menschen betroffen.2
2.
Epilepsie ist nicht gleich Epilepsie. Es gibt über 40 verschiedene Epilepsieformen.3 Nicht alle äußern sich in dramatischen Krampfanfällen – manche Betroffene erleben nur kurze Bewusstseinspausen (Absenzen) oder Kribbeln in den Gliedmaßen.
3.
Die Ursachen sind vielfältig. Bei rund 50 Prozent der Betroffenen lässt sich keine eindeutige Ursache feststellen (idiopathische Epilepsie).2 Bekannte Auslöser sind unter anderem Schädel-Hirn-Traumata, Schlaganfälle, Hirntumore, Infektionen oder genetische Faktoren.
4.
Epilepsie kann jede:n treffen – in jedem Alter. Zwei Häufigkeitsgipfel zeigen sich jedoch im Kindes- und Jugendalter sowie ab dem 60. Lebensjahr.
5.
Die meisten Betroffenen können anfallsfrei leben. Laut aktuellen Studien erreichen rund 70 Prozent der EpilepsiePatient:innen mit Medikamenten Anfallsfreiheit.4 Bei therapieresistenter Epilepsie bieten operative Eingriffe, Neurostimulation (zum Beispiel Vagusnerv-Stimulation) oder eine ketogene Diät zusätzliche Optionen.
6.
Die richtigen Erste-Hilfe-Maßnahmen sind essenziell. Keinen Gegenstand in den Mund stecken! Richtig ist: ruhig bleiben; die Person vor Verletzungen schützen; sie in die stabile Seitenlage bringen; und die Dauer des Anfalls messen. Dauert ein Anfall länger als fünf Minuten, ist der Notruf (144) zu wählen.1
7.
Epilepsie und Führerschein sind differenziert zu betrachten. In Österreich gilt: Wer eine Epilepsie-Diagnose und Einstellung mit Medikamenten erhält und nachweislich ein Jahr anfallsfrei war und dies ärztlich bestätigt bekommt, darf – je nach Führerscheinklasse – wieder am Straßenverkehr teilnehmen.5
8.Frauen mit Epilepsie können Kinder bekommen. Mit sorgfältiger Planung und ärztlicher Begleitung verlaufen die meisten Schwangerschaften bei Frauen mit Epilepsie komplikationslos.6
9.
Das Stigma bleibt eine unterschätzte Belastung. Studien zeigen, dass die Stigmatisierung von Epilepsie für viele Betroffene belastender ist als die Anfälle selbst.7 Viele verheimlichen ihre Erkrankung aus Angst vor Diskriminierung am Arbeitsplatz oder im sozialen Umfeld.
10.
Epilepsie ist kein Hindernis für ein erfülltes Leben. Mit der richtigen Therapie, einem unterstützenden Umfeld und gezielter Information können Betroffene weitgehend selbstbestimmt leben –beruflich, sozial und sportlich.
ÖGfE – Österreichische Gesellschaft für Epileptologie: www.oegfe.at
2 WHO. Epilepsy Fact Sheet, 2024. www.who.int/newsroom/fact-sheets/detail/epilepsy
3 Fisher, R.S. et al. (ILAE): Operational classifi cation of seizure types. Epilepsia 2017; 58(4):531–542.
4 Kwan, P., Brodie, M.J.: Early identifi cation of refractory epilepsy. N Engl J Med 2000; 342:314–319.
5 Führerscheingesetz-Gesundheitsverordnung (FS G-GV), BGBl. II Nr. 322/2011 i.d.g.F., Anlage 3.
6 Tomson, T. et al.: Teratogenicity of antiepileptic drugs. Lancet Neurology 2015;14(10):1029–1044.
7 Baker, G.A. et al.: The stigma of epilepsy: a European perspective. Epilepsia 2000; 41(1):98–104.
Würden Sie sich von einer Person mit aktiven epileptischen Anfällen die Haare schneiden lassen? Oder als Mutter mit Epilepsie entspannt mit Ihrem Kind an den U-Bahn-Gleisen warten? Die Frage „Was, wenn heute der nächste Anfall kommt?“ schwingt immer mit. Diese permanente Unsicherheit beschränkt Betroffene in ihrem ganzen Leben. Sie beeinflusst jede Entscheidung zur persönlichen Entwicklung, im Beruf, in der Familie und in Beziehungen. Sie raubt Lebensenergie und Lebenslust. Epilepsiefachberaterin Mag.a Elisabeth Pless und die Betroffenen Sarah Engel und Susanne* sprechen daher hier über Anfallsfreiheit als valides Ziel.
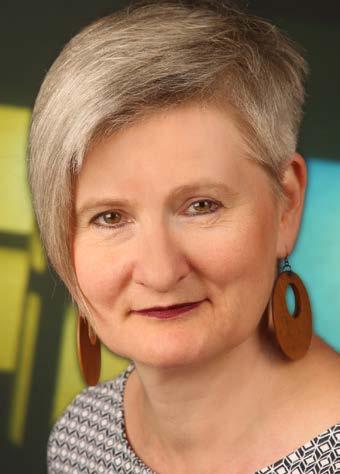

Frau Mag.a Pless, Sie sind Epilepsiefachberaterin und Geschäftsführerin des Instituts für Epilepsie in Graz. Was können Diagnose und unkontrollierte Anfälle im Leben von Betroffenen bedeuten? Warum sind rasche Beratung und Einholung von Informationen daher essenziell?
Anfangs sind viele Betroffene total verwirrt, voller Sorgen und Ängste. Sie fragen sich, ob ihr Leben – privat wie beruflich – mit Epilepsie weitergehen kann wie bisher. Mit der Diagnose gehen reale Einschränkungen einher, die das alltägliche Leben der Betroffenen auf den Kopf stellen, beispielsweise der Verlust des Führerscheins.
Die Diagnose verändert jedoch nicht nur das Leben der Erkrankten. Auch das Umfeld ist damit involviert: Verwandte, Nachbar:innen, Kolleg:innen – jede:r meint plötzlich, etwas zu wissen und beitragen zu müssen. Das ist wie ‚Stille Post‘, am Ende des Geflüsters entsteht selten etwas Gutes. Es herrscht nach wie vor sehr viel veraltetes, falsches und Halbwissen rund um Epilepsie. Das zeigen unsere Erfahrungen ebenso wie Studien.
Umso wichtiger ist es für Betroffene/Angehörige/ Pädagog:innen/Arbeitgeber:innen etc. dass sie sich sofort an Fachpersonen wenden können, um Fragen zu stellen und Sorgen und Ängste offen anzusprechen. Eine objektive, personenbezogene Einschätzung des Eigen-/ Fremdgefährdungsrisikos durch einen epileptischen Anfall hilft, Klarheit zu bekommen und kann z.B. der Ausgangspunkt für technische Hilfe sein oder es stellt sich heraus, dass es bei dieser Tätigkeit oder Sportart kein Risiko gibt, obwohl viele Personen aus dem Umfeld behaupten, es wäre für den Betroffenen gefährlich. Es ist außerdem von großer Bedeutung, sich Wissen zur eigenen Erkrankung anzueignen – denn das, was man nicht kennt, ruft oft Angst hervor. Und die ist keine gute Beraterin. Ein Fachbuch kann ein guter Start sein, um sich zu informieren, doch Epilepsie ist nicht gleich Epilepsie – jede Erkrankung verläuft individuell. Mit der Diagnose bekommt das Krankheitsbild einen Namen, doch der Weg zur passenden Therapie und bestenfalls zur Anfallsfreiheit ist meist weder kurz noch geradlinig. Die Dosierung der Medikamente braucht immer Zeit – und die Betroffenen Geduld.
Was verstehen Sie unter mündigen Patient:innen? Warum ist Mündigkeit so wichtig für die Behandlung und den Umgang mit der Erkrankung?
Mündige Patient:innen sind gut informiert –und damit einen wesentlichen Schritt weiter in der Bewältigung der Epilepsie. Damit geht auch einher, nicht alles zu glauben, was andere Menschen sagen. Ich rate immer zum kritischen Umgang mit der Erkrankung, aber nicht zu einem hypochondrischen: Nicht alle
möglichen Nebenwirkungen des Beipackzettels müssen automatisch auftreten. Und Therapien sind heutzutage evidenzbasiert – die Patient:innen entscheiden mit, welche zum Einsatz kommt.
Was können Patient:innen tun, um ihre Therapie aktiv mitzugestalten? Gesprächstermine bei Ärzt:innen sind erfahrungsgemäß immer knapp bemessen und bieten nur eine Momentaufnahme. Umso wichtiger ist eine gute Vorbereitung auf das Gespräch mit den Fachärzt:innen für Epilepsie. Was sollten diese über mich wissen? Zum Beispiel ist es wichtig, ob und wie sich Anfälle ankündigen, was sie gegebenenfalls triggert, wie sie verlaufen, wie sie nachwirken. Sie sollten auch wissen, was mich besorgt oder verängstigt. Betroffene sollten bedenken, dass sie mit ihrer Offenheit gegenüber Ärzt:innen wesentlich zum Gelingen der Therapie beitragen. Im Gegenzug heißt das, selbst Fragen zu stellen – solange, bis die Antwort zufriedenstellend ist. Im Zweifel ist es ratsam, eine Zweitmeinung einzuholen, wobei die Zahl der Fachärzt:innen für Epilepsie hierzulande nicht so groß ist.
Was raten Sie Gesellschaft, Arbeitgeber:innen und Politik, um Menschen mit Epilepsie besser zu unterstützen?
Unter Epilepsie-Patient:innen sind Depressionen, Psychosen und Angststörungen weit verbreitet, knapp zwei Drittel von ihnen leiden daran. Die Suizidrate ist hoch, weil Betroffenen die Aussicht auf ein lebenswertes Leben mit ihrer Epilepsie fehlt. Hier besteht Handlungsbedarf, vor allem seitens des Staates, um allen Betroffenen individuelle Perspektiven zu eröffnen. Das rechnet sich am Ende auch volkswirtschaftlich. Noch wird die Erkrankung stark stigmatisiert. Wir wissen aus Studien, dass 50 Prozent aller Epilepsien vor dem 10. Lebensjahr auftreten. Die Erkrankung verschlechtert den Start der Kinder ins Leben und sorgt für schlechtere Noten, gleichwohl der IQ von Menschen mit Epilepsie nicht anders ist als der von Menschen, die nicht daran leiden. Es kommt dann zu überdurchschnittlich mehr Schulabbrüchen und geringerer Bildung bei Menschen mit Epilepsie. Das resultiert in geringeren Erwerbsquoten, die mit niedrigeren Einzahlungen in die Pensionskasse einhergehen –was schließlich in Altersarmut mündet. Auch hier sehe ich großen Handlungsbedarf. Arbeitgeber:innen können viel dazu beitragen, dass Menschen mit Epilepsie einen sie erfüllenden Arbeitsplatz und damit die Chance auf Teilhabe am gesellschaftlichen Leben bekommen. Der Schlüssel ist hier eine offene Gesprächskultur mit den Betroffenen, um individuelle Lösungen zur Gestaltung der Arbeitsplätze zu finden.
INSPIRATION
„Gemeinsam durch den
Sarah und Jonas Engel sind nicht nur ein Ehepaar, sondern verleihen dem Podcast „Gehirnsturm – der Epilepsiepodcast“ gemeinsam ihre Stimme. Darin sprechen sie offen über das Leben mit Epilepsie, Ängste, Hoffnung und Anfallsfreiheit. Seit Sarah anfallsfrei ist, arbeiten die beiden auf einem Kreuzfahrtschiff – ein Symbol für ihre neu gewonnene Freiheit. Im Interview teilen Sarah und Jonas ihre Erfahrungen.

Sarah, könntest du kurz schildern, wie dein Alltag vor der Anfallsfreiheit aussah und welche Belastungen besonders groß waren?
Ich konnte nichts mehr so selbständig machen wie zu früheren Zeiten. Nicht nur, dass ich nicht Auto fahren durfte – ich musste ständig aufpassen. Ich hatte außerdem große Erinnerungslücken, weil ich so viele Anfälle hatte. Mein Studium war mir deshalb nicht möglich, weil ich mir Gelerntes nicht merken konnte. Einen kompletten Arbeitstag hielt ich selten durch, da ich durch die häufigen kleinen Anfälle einfach geschwächt war. Kopfschmerzen und starke Müdigkeit waren an der Tagesordnung.
Was hat sich in deinem Leben verändert, seit du anfallsfrei bist, Sarah?
Alles – ich bin glücklich, habe einen neuen Job und fühle mich so frei wie nie zuvor in meinem Leben. Ich nehme zwar noch immer Medikamente, weil ich zu große Angst vor einem Rückfall habe, aber das ist wirklich kein Problem. Lieber lebe ich mit ein paar Nebenwirkungen als mit Anfällen.
Wie ist es dir gelungen, selbstbewusst Entscheidungen zu treffen und aktiv zum Behandlungserfolg beizutragen?
Ich habe mich immer wieder in diverse Krankenhäuser begeben und verschiedene Untersuchungen und diverse Medikamente ausprobiert. Ich habe mich zu Operationen beraten lassen usw. Ich habe Studien gelesen, im Internet recherchiert – ich wurde zur Expertin meiner Krankheit. Manchmal hatte ich das Gefühl, ich weiß mehr darüber als so manche:r Mediziner:in.
Welche Botschaft würdest du anderen Betroffenen geben, die sich ebenfalls Anfallsfreiheit wünschen?
Gebt niemals auf und greift auch nach dem letzten Strohhalm. Diese Krankheit kann sehr viel Kraft kosten und zermürbend sein. Und doch kann sich von heute auf morgen alles ändern. Eine neue Studie wird publiziert oder ein neues Medikament kommt auf den Markt – und genau das passt dann. Und am wichtigsten ist: Kümmert euch auch um eure Psyche, sie hat einen großen Einfluss auf euer Wohlbefinden.
Jonas, wie war die Zeit für dich, in der Sarahs Anfälle noch auftraten?
Diese Phase unseres Lebens hat uns sehr zusammengeschweißt, aber war natürlich auch mit viel Angst verbunden. Am herausforderndsten war es, die Balance zu finden, Sarah die Freiheit zu geben, ihr Leben zu leben, aber trotzdem auf sie aufzupassen – und ihr permanent sagen zu ‚müssen‘, was gerade passiert ist; also nachdem sie einen Anfall hatte.
Was hat sich für dich im Alltag verändert, seit Sarah anfallsfrei ist?
Wir haben unsere gemeinsame Gelassenheit wieder gefunden, unsere Leichtigkeit ist zurückgekommen.
Was möchtest du der Gesellschaft als Angehöriger mit auf den Weg geben? Au lärung ist essenziell. Und: Du musst dich so mit der Krankheit auseinandersetzen, als wäre es deine Aufgabe, sie zu heilen. Du musst alle Aspekte verstehen, um sie einordnen zu können. Denn je besser ich die Krankheit verstand, umso besser konnte ich damit umgehen. Und letzten Endes: Sei geduldig – mit dir, mit der erkrankten Person und auch mit der Krankheit.
Hier geht es zum vollen
Interview:
„Meine Epilepsie machte mich anfänglich rund um die Uhr abhängig von anderen“
Susanne*erhielt die Diagnose Epilepsie vier Monate nach der Geburt ihres zweiten Kindes. Wie sich das Leben der jungen Mutter damit veränderte, schildert sie im Interview.
Susanne, was bedeutete die Diagnose Epilepsie für Sie?
Die Diagnose traf mich aus heiterem Himmel. Ich konnte sie anfangs gar nicht fassen. Ich hatte mich bis dahin auch noch nie bewusst mit der Erkrankung auseinandergesetzt. Mein Schock war entsprechend groß.
Was hat sich in Ihrem Alltag verändert? Ich habe meine Unabhängigkeit verloren. Mein Mann arbeitete zum Glück im Homeoffice, sodass ich mit dem Baby nicht alleine zu Hause war. Denn es hätte jederzeit ein Anfall kommen können.
Dadurch habe ich auch viel Selbstvertrauen verloren: Ich konnte anfänglich weder alleine, noch mit meinen Kindern an der Hand rausgehen. Was, wenn ich einen Anfall bekomme, und die beiden auf die Straße laufen? Das macht mir Angst. Ich habe das Gefühl, ich kann gar nichts mehr. Wandern, Schwimmen im Meer – all das geht derzeit nicht mehr allein. Außerdem war ich immer eine Person, die alles gerne plant. Auch damit ist Schluss – mit meiner Epilepsie ist nichts mehr planbar.
Wie haben Sie Hilfe und Au lärung bekommen?
Im Spital besuchten mich eine Epilepsiefachberaterin vom Institut für Epilepsie sowie eine Psychologin. Sie informierten uns über die „Frühen Hilfen“ und verschiedene Möglichkeiten der Unterstützung für Familien. Durch die Beratung entschieden wir uns schließlich, die Unterstützung der Familienhilfe in Anspruch zu nehmen. Wir beantragten Hilfe – und für ein halbes Jahr kam eine Familienhelferin für zwölf Stunden in der Woche zu uns nach Hause. Danach konnten wir die Unterstützung für acht Stunden pro Woche verlängern. Mit den Helferinnen vereinbarten wir Ziele, die nicht nur alltägliche Unterstützung in der Kinderbetreuung und im Haushalt umfassten, sondern auch ‚Me-time‘ für mich, damit ich mir auch mal etwas Gutes tun konnte – und wenn das nur ein Schläfchen am Vormittag war.
Welche Rolle spielt der Austausch mit anderen Betroffenen für Sie?
Als ich nach einer Betroffenengruppe suchte, stieß ich auf das Institut für Epilepsie Graz. Eine Fachberaterin des Instituts kam sogar zu
uns nach Hause. Wir erfuhren so von einem Wochenendworkshop, den mein Mann und ich besuchten. Dort wurden wir sehr gut geschult und hatten Gelegenheit zum Austausch mit anderen Betroffenen und ihren Angehörigen. Das half mir sehr.
Sind Sie aktuell anfallsfrei?

Nein. Letzte Woche hatte ich fünf Anfälle in drei Tagen, bei dreien davon war ich ohne Bewusstsein. Manchmal krampft nur eine Hand, manchmal starre ich ins Leere. Nach einem Anfall brauche ich bis zu fünf Tage, um mich zu erholen. Ich habe dann starke Kopfschmerzen und fühle mich total erschöpft.
Was möchten Sie anderen Betroffenen gerne mit auf den Weg geben? Meine Ärztin sagte zu mir einen Satz, den ich gerne teile: ‚Leben Sie Ihr Leben so normal wie möglich!‘ Dazu habe ich mich entschieden.
*Name von der Redaktion geändert. Aufgrund der noch immer bestehenden Stigmatisierung von Menschen mit Epilepsie gab Susanne ihr Interview anonym, da sie sich derzeit auf Arbeitssuche befi ndet.
„Nicht jede Herausforderung ist sichtbar. Aber niemand muss mit Epilepsie alleine leben. Denken Sie daran: Es gibt Menschen an Ihrer Seite.
Menschen, die verstehen, wie wichtig Anfallsfreiheit und Unterstützung sind.“
Univ.-Prof.in Dr.in Ekaterina Pataraia, Leiterin des Epilepsiezentrums an der Universitätsklinik für Neurologie der Medizinischen Universität Wien und 1. Vorsitzende der Österreichischen Gesellschaft für Epileptologie, erklärt, warum es dringend an der Zeit ist, Epilepsie zu verstehen: Das Verständnis der Krankheit mindert Ängste und Vorurteile – für die ca. 65.000 von Epilepsie betroffenen Österreicher:innen und deren möglichst normales Leben von großer Bedeutung.

Univ.-Prof. in Dr. in
Ekaterina Pataraia
Leiterin des Epilepsiezentrums an der Universitätsklinik für Neurologie der Medizinischen Universität Wien und 1. Vorsitzende der Österreichischen Gesellschaft für
Was ist Epilepsie?
Epilepsie ist eine chronische Erkrankung des Gehirns, die durch wiederholte, nicht provozierte Anfälle gekennzeichnet ist. Epileptische Anfälle haben viele Gesichter – typisch sind plötzliches Wegtreten oder Bewusstlosigkeit, Zuckungen einzelner Körperteile, Krämpfe des gesamten Körpers, Wahrnehmungsstörungen, kurze Abwesenheitsmomente oder Anfälle aus dem Schlaf heraus.
In einem Anfall kann zu Schmatzen, Schlucken, Handbewegungen oder unruhiges Herumspringen oder anderen bizarren Bewegungen kommen. Epileptische Anfälle dauern meist nicht länger als zwei Minuten –das heißt, sie sind selbstlimitierend. Wichtig zu wissen, ist: Epilepsie ist keine psychische Erkrankung, Betroffene sind geistig nicht eingeschränkt. Aus medizinischer Sicht können viele Menschen mit Epilepsie ein ganz normales privates, soziales und Arbeitsleben führen.
Wer ist von Epilepsie am häufigsten betroffen?
Epilepsie ist eine Erkrankung der jüngeren Generationen. Sie tritt schon bei Kleinkindern auf, erreicht ihr Plateau im Alter von 10 bis 12 Jahren und bleibt über Jahre stabil. Ab den 60-65 Lebensjahren nimmt die Häufigkeit wieder zu.
Wie wird Epilepsie im Gehirn verursacht?
Epilepsie entsteht aufgrund einer Übererregbarkeit von Nervenzellen im Gehirn, die oft von folgenden Faktoren ausgelöst wird:
Do’s:
• Ruhe bewahren
• Betroffene:n vor Verletzungen und gegebenenfalls Ersticken an Erbrochenem schützen (Seitenlage)
• Auf die Uhr schauen: Dauert der Anfall länger als 2 Minuten und bei jeglichem Zweifel Rettungsdienst anrufen (Lebensgefahr!)
• Nach dem Anfall: Betroffene:n beruhigen
Don’ts:
• Panisch oder übermäßig alarmiert reagieren
• Annehmen, dass man der Person mit einem Anfall nicht helfen kann
• Person mit Krampfanfall festhalten
• Krampfender Person Gegenstände in den Mund stecken

• strukturelle Schäden (z. B. Schlaganfall, Schädel-Hirn-Trauma oder Hirntumor)
• genetische Veranlagung
• Hirninfektionen (z. B. Meningitis)
• Stoffwechselerkrankungen
• Elektrolytstörungen
• Alzheimer-Erkrankung
• Entwicklungsstörungen
Wichtig ist: Ein einzelner epileptischer Anfall bedeutet nicht automatisch, dass man Epilepsie hat. Das kann ein akut symptomatischer Anfall sein, der bei bis zu zehn Prozent der Weltbevölkerung einmal im Leben auftritt. Je nach Ursache und Anfallsart lassen sich Epilepsietypen unterscheiden:
• Eine strukturelle Epilepsie (früher auch symptomatische Epilepsie genannt) wird durch eine Veränderung im Gehirn verursacht. Die zugehörigen Anfälle werden in der Regel von einem begrenzten Bereich im Gehirn ausgelöst (sogenannte fokale Anfälle).
• Eine genetische Epilepsie (auch idiopathische Epilepsie) ist die Folge einer mutmaßlichen oder nachgewiesenen genetischen Veranlagung. Die Anfälle betreffen meist beide Gehirnhälften zugleich (sogenannte generalisierte Anfälle).
• Epilepsie mit unbekannter Ursache (früher als kryptogen bezeichnet).
Warum ist Au lärung zu Epilepsie so wichtig?
Die Erkrankung wird noch immer stark stigmatisiert – weshalb Betroffene Diskriminierung erfahren. Wir wissen aus Umfragen in der österreichischen Bevölkerung einerseits, dass Epilepsie erstaunlich bekannt ist: Zwei Drittel der Österreicher:innen haben demnach schon einmal einen epileptischen Anfall in ihrem persönlichen Umfeld erlebt. Andererseits herrscht hierzulande eine starke Ablehnung, die sich beispielsweise darin äußert, dass den eigenen Kindern davon abgeraten wird,
eine:n Partner:in mit Epilepsie zu wählen. Dahinter steckt mitunter die Sorge, dass der Nachwuchs einer solchen Partnerschaft die Krankheit erben könnte. Doch Epilepsie ist keine genetische Erkrankung – sie wird nicht immer vererbt. Hier ist Au lärung nötig, denn wer Epilepsie versteht, verbreitet weniger Halbwissen, das unnötige Ängste und Vorurteile schürt.
Was macht die Stigmatisierung der Epilepsie mit den Betroffenen?
Patient:innen, die sich in sogenannten Stigmatisierungsfragebögen selbst einschätzen sollen, berichten von Scham, Problemen in zwischenmenschlichen Beziehungen, Schwierigkeiten bei der Jobsuche und Benachteiligungen am Arbeitsplatz; von anfallsbedingter Übervorsicht bis hin zu Rückzug aus dem sozialen Umfeld. Das führt häufig zu Komorbiditäten – Menschen mit Epilepsie sind überdurchschnittlich von Angststörungen und Depressionen betroffen, die ihre Lebensqualität zusätzlich mindern.
Was bringt die Therapie und was können Patient:innen zu deren Gelingen beitragen? Epilepsie ist gut behandelbar: Bei zwei Dritteln der Betroffenen bewirken Therapien Anfallsfreiheit. Neben medikamentösen Therapien setzt man heute auf Epilepsiechirurgie, die durch die Resektion des epileptogenen Areals zu einer Anfallsfreiheit führen kann. Palliative Verfahren wie Neuromodulation zielten hingegen primär auf die Reduktion der Anfallshäufigkeit ab.
Die Praxis zeigt drei hochwirksame Ansätze, wie Patient:innen zum Behandlungserfolg beitragen können: 1. Einhalten des persönlichen Schlaf-Wach-Rhythmus 2. Einnahme der Medikamente wie mit den behandelnden Fachärzt:innen besprochen 3. Verzicht auf Alkohol und Drogen.
• Eine von 150 Personen leidet an Epilepsie – weltweit sind es laut WHO 50 Millionen Betroffene.
• Bis zu 10 Prozent der Weltbevölkerung erleben laut WHO einmalig im Leben einen epileptischen Anfall (akut symptomatischer Anfall)1
• In Österreich leiden 0,5 bis 0,6 Prozent der Bevölkerung an Epilepsie, das sind ca. 65.000 Menschen.2
• Alle zwei Stunden erhält eine weitere Person die Diagnose Epilepsie.3
• Epilepsien treten oft schon im Kleinkindalter auf, danach bleibt die Zahl der Neuerkrankungen relativ stabil, bevor sie ab dem ca. 60. Lebensjahr wieder steigt.
www.who.int/news-room/fact-sheets/detail/epilepsy
2 oegpb.at/2017/11/02/epilepsie-und-die-oeff entliche-wahrnehmung/
3 www.oegn.at/internationale-tag-der-epilepsie/



Eisai - Ihr Partner in der Neurologie
Eisai - Ihr Partner in der Neurologie
für Patient*innen ab April (www.eisai.at)
NEON-Ihre verlässliche Plattform bei neurologischen und onkologischen Erkrankungen. Hier finden Sie Informationen, Unterstützung und hilfreiche Materialien für Ihren Alltag.

Etwa ein Drittel der Epilepsiepatient:innen spricht nicht ausreichend auf Medikamente an und/oder ist aus verschiedenen Gründen nicht operabel. Als zusätzliche Behandlung kann eine transkutane aurikuläre Vagusnervstimulation (taVNS) helfen, sowohl die Zahl als auch die Intensität der epileptischen Anfälle zu verringern. Wie das funktioniert, erklärt Priv.-Doz.in Dr.in med. Randi von Wrede, geschäftsführende Oberärztin der Klinik und Poliklinik für Epileptologie am Universitätsklinikum Bonn.
Was ist die transkutane aurikuläre Vagusnervstimulation (taVNS)? Folgendes Hintergrundwissen ist wichtig: Zu epileptischen Anfällen kommt es aufgrund plötzlicher, unkontrollierter elektrischer Entladungen im Gehirn, die auch als ‚Gewitter im Kopf‘ beschrieben werden. Um diese Übererregbarkeit von Nervenzellen (Neuronen) bei gegen medikamentöse Behandlung resistenten Epilepsiepatient:innen zu senken, setzen wir seit Langem auf neuromodulative Verfahren wie die Neurostimulation. Dabei reizen wir Hirnstrukturen mittels leichter elektrischer Impulse, ohne das Gewebe zu schädigen. Der Vagusnerv ist ein Hirnnerv, der uns von außerhalb des Schädels Zugang zum Gehirn bietet. Es gibt verschiedene Methoden zur Vagusnervstimulation (VNS): Seit Mitte der 1990er-Jahre implantieren wir im Zuge eines operativen Eingriffs einen sogenannten Gehirnschrittmacher in eine Hauttasche hinter dem linken Brustmuskel und führen von dort eine feine Elektrode zum Vagusnerv im linken Halsbereich. Dieser operative Eingriff birgt wie jede OP gewisse Risiken – und auch der Fremdkörper im Körper ist nicht risikolos.
Seit einigen Jahren gibt es auch deshalb eine reversible Weiterentwicklung der VNS, die ohne Implantation auskommt: die transkutane aurikuläre Vagusnervstimulation (taVNS). Patient:innen nutzen hier eine Elektrode, die sie aufs Ohr setzen. Diese ist per Kabel mit dem Pulsgeber verbunden, der beispielsweise in die Brusttasche eines Oberhemdes oder einer Bluse gesteckt werden kann.
Was bringt die taVNS den Epilepsiepatient:innen?
Die Wirksamkeit der taVNS ist wahrscheinlich vergleichbar mit implantierten Vagusnervstimulationsgeräten. Wir können damit keine Anfallsfreiheit erzielen, doch die Zahl und Intensität epileptischer Anfälle lassen sich nachweislich senken. In einer randomisierten, kontrollierten Studie konnte gezeigt werden, dass sich bei rund 45 Prozent der Patient:innen die Zahl der Anfälle dank taVNS halbierte, während es bei Patient:innen, die diese Therapie nicht bekamen, 17 Prozent waren. Patient:innen mit taVNS können wacher, ausgeglichener und insgesamt positiver gestimmt sein.
Zudem sind die Nebenwirkungen äußerst gering, ab und zu kommt es zu Hautrötungen. Andere Nebenwirkungen wie Heiserkeit oder Husten konnten wir bis jetzt nicht beobachten. Die Patient:innen profitieren von einer wirksamen Therapie, die sie per App steuern und kontrollieren können.
Was müssen Patient:innen zur Anwendung der taVNS wissen?
Wir empfehlen, die taVNS täglich für insgesamt vier Stunden anzuwenden – entweder am Stück oder in mehreren ‚Sitzungen‘, wobei das Gerät jeweils möglichst eine Stunde lang ununterbrochen laufen sollte. Währenddessen können die Patient:innen vielen ihrer alltäglichen Aufgaben ungestört nachgehen. Aber: Schlafen dürfen sie damit nicht.
Die taVNS-Geräte sind als Medizinprodukte zertifiziert (CE-Zeichen). Die Methode kann bei Personen ab einem Alter von 3 Jahren zur Anwendung kommen und wird inzwischen nicht nur bei Epilepsie, sondern auch bei der Behandlung bestimmter Schmerzen sowie bei Depressionen erfolgreich eingesetzt.


Das Immunsystem ist ein Netzwerk aus Zellen, Geweben und Organen, das Krankheitserreger abwehrt und den Körper vor Schaden schützt.
1. Zwei
Verteidigungslinien: angeboren & erworben
Das Immunsystem arbeitet zweistufig: mit einer angeborenen unspezifischen und einer erworbenen spezifischen Abwehr.
» Relevanz bei Erkrankungen: Ist ihre Koordination gestört, kann das Immunsystem unkontrolliert reagieren:
• Überwiegt die angeborene Reaktion, chronifizieren sich Entzündungen.
• Versagt die erworbene, bleiben Erreger und Tumorzellen unkontrolliert.
• Richtet sich die Immunantwort gegen den Körper selbst, entstehen Autoimmunerkrankungen.
4. Immunologisches Gedächtnis – das Lernprinzip des Immunsystems
Nach Erstkontakt mit einem Erreger bilden B- und T-Zellen Gedächtniszellen – bei erneutem Kontakt reagiert das Immunsystem schneller, stärker und effizienter.
» Relevanz bei Erkrankungen: Das ist die Grundlage von Impfungen. In der Krebstherapie wird versucht, gezielt ein Gedächtnis gegen Tumorzellen aufzubauen. Ein „falsches“ Gedächtnis hingegen liegt Autoimmunerkrankungen zugrunde.
2. B- und T-Zellen –Spezialkräfte der Immunabwehr1
B- und T-Zellen sind Lymphozyten, die eng zusammenarbeiten: T-Helferzellen aktivieren B-Zellen zur Antikörperproduktion. B-Zellen markieren und neutralisieren Erreger, T-Zellen vernichten infizierte oder entartete Zellen und regulieren die Immunantwort.
» Relevanz bei Erkrankungen: Mutieren Bund T-Zellen genetisch, entstehen Lymphome oder Leukämien.
5. Therapeutische Eingriffe – die Balance wiederherstellen
Moderne Medizin moduliert das Immunsystem präzise:
• Immunsuppression dämpft überschießende Reaktionen bei Autoimmunerkrankungen oder nach Transplantationen.
• Immunstimulation unterstützt ein geschwächtes System bei Immundefekten oder Infektionen.
» Relevanz bei Erkrankungen: Das Ziel ist stets die richtige Reaktion zur richtigen Zeit gegen den richtigen Feind.
www.mdanderson.org/cancerwise/t-cells--b-cells-and-the-immune-system.h00-159465579.html
2 pubmed.ncbi.nlm.nih.gov/22437870/ 3 pubmed.ncbi.nlm.nih.gov/29567707/ 4 pmc.ncbi.nlm.nih.gov/articles/PMC3380347/
3. Antikörper –Präzisionswaffen der B-Zellen
Antikörper bekämpfen Erreger auf drei Wegen:
• Neutralisierung (direktes Blockieren),
• Opsonisierung (Markierung für Fresszellen) und
• Aktivierung des Komplementsystems (Zerstörung des Erregers).
» Relevanz bei Erkrankungen: Fehlerhafte Antikörper begünstigen Infektionen oder Autoimmunerkrankungen. Monoklonale Antikörper werden therapeutisch bei Krebs, Entzündungen und Infektionen eingesetzt.2
6. Moderne Immuntherapie – Präzision statt Pauschalbehandlung
Personalisierte Immuntherapie greift gezielt in einzelne Mechanismen ein:
• Checkpoint-Inhibitoren lösen molekulare Bremsen, mit denen Tumorzellen T-Zellen täuschen.2
• CAR-T-Zell-Therapien programmieren patienteneigene T-Zellen auf Tumorzellen um.3
• Monoklonale Antikörper werden maßgeschneidert bei Krebs, Autoimmun- und Infektionskrankheiten eingesetzt.4
» Relevanz bei Erkrankungen: Die Krebsimmuntherapie hat Überlebensraten bei vormals unheilbaren Tumoren dramatisch verbessert.
Als die Moderatorin und Coachin Dunja Schenk die Diagnose Chronische Lymphatische Leukämie (CLL) erhält, ist dies völlig unerwartet – ohne Symptome, ohne Vorwarnung. Im Interview spricht sie offen über den Moment der Diagnose, die emotionale Herausforderung der „Watch-and-Wait“-Phase und darüber, warum Information, Austausch und Vertrauen in die moderne Medizin ihr Hoffnung geben.
Wie wurde Ihre CLL diagnostiziert?
Meine Diagnose war eine reine Zufallsdiagnose. Mich hatten seit einiger Zeit unerklärliche Gelenkschmerzen geplagt – und ich wollte Rheuma oder Ähnliches ausschließen lassen. Also bat ich meinen Hausarzt um ein ‚großes, ausführliches‘ Blutbild. Seine Aussage bei der Befundbesprechung werde ich nie vergessen: ‚Ich habe kein Rheuma gefunden, dafür jedoch etwas Anderes.‘ In meinem Blutbild waren atypische Lymphozyten zu sehen, worau in er mich an einen Hämatologen überwies. Dieser erklärte mir, dass atypische Lymphozyten kein gutes Zeichen seien. Er stelle durch einen weiteren Bluttest im Speziallabor dann die endgültige Diagnose. Wäre ich nicht zum Arzt gegangen, wüsste ich bis heute nichts von meiner CLL – denn ich hatte keinerlei Symptome oder Beschwerden. Meine Gelenkschmerzen hatten eher andere Ursachen, wie sich später herausstellte.
Was ging Ihnen durch den Kopf, als Sie die Diagnose erhielten?
Es war ein großer Schock, weil ich mit vielem, aber ganz sicher nicht damit gerechnet hatte: Krebs. Leukämie. Zwei furchterregende Begriffe. Niemand in meiner gesamten Familie hat oder hatte jemals Krebs – ich bin die erste, deshalb ist das auch für alle so überraschend.
Wie erleben Sie die aktuelle „Watch-andWait“-Phase ohne Therapie?
Am Anfang war das für mich ganz schlimm. Zu wissen, dass ich eine chronische, also unheilbare Krankheit habe, gegen die ich im Moment nichts tun kann, fühlte sich an wie eine tickende Zeitbombe. Es ist ein komisches Gefühl, zu wissen, dass ich krank bin, und nun darauf zu warten, dass es ‚richtig ausbricht und schlimm‘ wird. Inzwischen habe ich mich aber ein wenig arrangiert. Seitdem ich mich mehr und mehr über die Krankheit und Therapiemöglichkeiten informiere und auch andere Betroffene kennenlerne, ist meine Angst etwas eingedämmt. Inzwischen weiß ich, dass ich mit CLL auch alt werden kann – und hoffe das natürlich. Zudem habe ich großes Vertrauen in Forschung und Medizin. Aktuell passiert so viel in der Krebsforschung, die Therapien verbessern sich stets, und die Lebenserwartung sowie die Lebensqualität steigen mehr und mehr. Jedes Jahr kommen neue Erkenntnisse und Verbesserungen dazu – die Zeit spielt hier für mich. Ich hoffe also, dass ich erst einmal noch ganz lange in der W&W-Phase ohne Therapien bleiben darf. Und wenn es dann doch zu einer Therapie kommt, bin ich guter Dinge, dass diese mir auch helfen wird.
Wie haben Sie sich über CLL informiert? Auf unterschiedlichen Wegen: Ich eigne mir Wissen über alle mir zugänglichen Kanäle an.
Natürlich googelt man viel – und ChatGPT war mir eine große Hilfe. Meinen Hämatologen löchere ich auch hin und wieder mit Fragen. Natürlich kenne ich inzwischen auch die Leitlinien und unterschiedliche Informationsseiten der Krebshilfe und diverser Unikliniken. Daneben habe ich über einen Aufruf auf meinem Instagram-Kanal viele Betroffene kennengelernt, mit denen ich mich privat austausche – das hilft mir sehr. Auf Facebook gibt es eine große Gruppe für CLL-Betroffene, auch dort bin ich Mitglied.
Was möchten Sie anderen Betroffenen mitgeben?
Wer ganz frisch die Diagnose bekommt, sollte erst einmal tief durchatmen und nicht in Panik verfallen. Seriöse Informationen einzuholen, Zweitmeinungen und der Austausch mit anderen Betroffenen helfen ebenfalls sehr. Mit CLL kann man heute gut leben. Ich sage immer, dass ich vom großen ‚Krebshaufen‘ den kleinsten abbekommen habe. Und dafür bin ich dankbar, denn ich werde mit dieser Diagnose wahrscheinlich niemals eine Chemotherapie brauchen und bin kein Akutfall. Selbst in der Therapiephase nehmen viele ‚einfach‘ Tabletten und können normal ihren Alltag weiterleben. Als Mutter von zwei Kindern bin ich sehr froh, dass ich im Moment genauso weitermache wie vor der Diagnose – hoffentlich noch ganz lange.
Entgeltliche Einschaltung, im Auftrag von AstraZeneca Österreich GmbH

Priv.-Doz. in Dr. in med. univ. Dr. in scient. med.
Katharina Prochazka
Fachärztin für Innere Medizin und Hämatologie in der Klinischen Abteilung für Hämatologie der Medizinischen Universität Graz
Priv.-Doz.in Dr.in med. univ. Dr.in scient. med. Katharina Prochazka, Fachärztin für Innere Medizin und Hämatologie in der Klinischen Abteilung für Hämatologie der Medizinischen Universität Graz, stellt die Chronische Lymphatische Leukämie (CLL) vor, von Symptomen und Verlauf über die Diagnose bis zu den Therapiemöglichkeiten.
Was ist CLL? Warum ist das eine chronische Erkrankung?
Die CLL ist eine Krebserkrankung des lymphatischen Systems, zu dem Lymphknoten, Milz und Knochenmark zählen. Durch die Ausschwemmung der Zellen aus dem Knochenmark in das Blut (Leukämie), kann man die Erkrankung dort gut nachweisen. Ausgangspunkt dieser Blutkrebserkrankung (Leukämie) ist ein unkontrolliert wachsender (entarteter) B-Lymphozyt, eine Untergruppe der weißen Blutkörperchen, die eine wichtige Rolle im Immunsystem spielt.
‚Chronisch‘ steht bei einer CLL für das eher langsame Wachstum der B-Lymphozyten. Es kann sich über Monate und Jahre hinziehen. Die ersten Probleme auf Zellebene bleiben oft lange unbemerkt (stiller Verlauf). Die meisten Patient:innen sind über Jahre komplett stabil. Nur einige wenige haben einen raschen Verlauf und benötigen akute Behandlung.
Wen trifft die CLL typischerweise und warum bleibt die Erkrankung oft lange unbemerkt?
Die CLL ist die häufigste leukämische Erkrankung in Österreich. Prinzipiell sind die typischen CLL-Patient:innen bei der Erstdiagnose knapp über 70 Jahre alt. Wobei es auch Patient:innen aller Altersstufen gibt. Männer sind häufiger betroffen als Frauen. Spezielle Risikofaktoren sind nicht bekannt. Allerdings ist das Risiko, eine CLL zu entwickeln, leicht erhöht, wenn Blutsverwandte an einer Leukämie leiden. Die CLL ist nicht ererbt. Der stille Verlauf der CLL ist der Grund, warum sie oft lange unbemerkt bleibt. Das heißt, es gibt keine typischen Symptome. Die Diagnose der CLL ist daher häufig ein Zufallsbefund, der bei Blutuntersuchungen festgestellt wird, die im Zusammenhang mit medizinischen Maßnahmen wie einer OP stattfinden.
Warum entarten die B-Lymphozyten?
Das unkontrollierte Wachstum der B-Lymphozyten passiert im Rahmen ihrer Entwicklung aus einer Vorläuferzelle im Knochenmark. Durch die komplexe Reifung und Zellteilung der Immunzellen kommt es immer wieder zu Fehlern, die das Immunsystem irgendwann nicht mehr zu korrigieren vermag. So entzieht sich die Zelle der Kontrolle und kann ungehindert weiterwachsen.
Welche frühen Anzeichen oder Laborveränderungen sollten Hausärzt:innen oder Patient:innen hellhörig machen?
Eine erhöhte Zahl an weißen Blutzellen (Leukozyten) und/oder B-Lymphozyten sollte immer abgeklärt werden. Auch ein niedriger Hämoglobinwert (Blutarmut) kann auf eine CLL hinweisen, da die vermehrt wachsenden B-Lymphozyten gesunde Blutzellen im Knochenmark verdrängen.
Frühe Anzeichen sind zudem geschwollene, jedoch nicht schmerzende Lymphknoten, Müdigkeit bis hin zu Erschöpfung (Fatigue) und ungewollter Gewichtsverlust. Manche Betroffene erleben vermehrten Nachtschweiß oder sind aufgrund der Blutarmut und der Verminderung der Blutplättchen sehr blass.
Welche Rolle spielt die molekulare Diagnostik bei der Erstabklärung und warum ist sie so entscheidend für die weitere Therapieplanung?
Die CLL verläuft sehr heterogen: Wir erleben milde Verläufe, wo über viele Jahre nichts passiert, und sehr aggressive Verläufe. Auf molekulargenetischer Ebene erheben wir unter anderem den IGHV-Status (Immunglobulin-Schwere-Kette-Variabel-Region-Gen), um eine Prognose zum Verlauf machen und eine Entscheidung zur Behandlung treffen zu können. Dieser Status ergibt entweder IGHV-mutiert oder IGHV-unmutiert. Ist
Bei einem Arztbesuch können viele Informationen gleichzeitig auf Sie einströmen. Es ist leicht, Details nicht sofort zu verstehen oder später zu vergessen. Diese Liste soll Ihnen helfen, den Überblick zu behalten. Notieren Sie sich am besten vorab weitere Fragen, die Ihnen wichtig sind.
Informationen für Ihre Ärztin/Ihren Arzt
Welche Beschwerden haben Sie aktuell und seit wann treten sie auf?
Welche Medikamente nehmen Sie regelmäßig ein?
Bringen Sie am besten Ihren Medikamentenplan mit.
Gibt es andere Erkrankungen oder chronische Leiden, die relevant sein könnten?
Treten in Ihrer Familie Erkrankungen wie Krebs, Herzinfarkt oder Schlaganfall auf?
Mögliche Fragen direkt nach der Diagnose In welchem Stadium befindet sich meine Erkrankung?
Welche Symptome könnten bei mir auftreten und wie sollte ich damit umgehen?
Sind weitere Untersuchungen oder Tests erforderlich? Wenn ja, welche und wie oft?
Wie dringend ist es, mit der Behandlung zu beginnen?
Fragen wenn noch keine Behandlung nötig ist Warum ist aktuell keine Therapie notwendig?
Wie häufig sollten Kontrolluntersuchungen stattfinden?
Wo finde ich weitere Informationen oder Unterstützung?
Überlegen Sie vor Ihrem Termin, wie es Ihnen gerade geht – fühlen Sie sich eher belastet, nervös oder hoffnungsvoll?
Letzteres der Fall, verläuft die Erkrankung meist aggressiver. Außerdem untersuchen wir den Tumorsuppressor TP53, der Zellen vor unkontrolliertem Wachstum schützt. Ist das TP53-Gen defekt oder fehlt es, ist das für den Krankheitsverlauf meist ungünstig. Entsprechend der Befunde der molekularen Diagnostik unterteilen wir die Patient:innen in drei Risikogruppen: niedriges, mittleres und hohes Risiko für einen ungünstigeren Verlauf. Wobei es neben dem molekulargenetischen Risiko weitere Faktoren gibt, die die Wahl der Behandlung beeinflussen – darunter Alter, Fitness, Begleiterkrankungen und Medikamente, die eingenommen werden.
Wie haben sich die Therapien in den vergangenen Jahren verändert? Welche neuen, alltagstauglichen Ansätze ermöglichen Betroffenen heute eine bessere Lebensqualität?
Abgesehen von den Krankheitsfällen mit hohem Risiko für einen aggressiveren Verlauf ist das Ziel unserer Behandlungen eine zeitlich begrenzte Therapie – und damit eine möglichst lange Therapiefreiheit. Alle neuen Therapieansätze ordnen sich dem unter. Wer ein Jahr lang therapiert wird, ist dann beispielsweise drei, vier, fünf Jahre therapiefrei. Das heißt auch: Abnahme von Nebenwirkungen und Zunahme von Lebensqualität, unter Umständen auch weil die Krankheit in der therapiefreien Zeit gedanklich weniger stark präsent ist. Zudem hilft der Wechsel zwischen Therapie und therapiefrei, Resistenzen vorzubeugen. Grundsätzlich gibt es für die Therapie zwei Wege: Tabletten und Infusionen, auch in Kombination. Die orale Therapie ist natürlich alltagstauglicher, sie erlaubt eine höhere Planbarkeit. Wichtig zu wissen, ist, dass viele CLL-Patient:innen dank neuer Medikamente und Therapien mit einer normalen Lebenserwartung rechnen können.
Fragen vor Beginn einer Behandlung
Welche Therapiemöglichkeiten gibt es?
Was sind die Vor- und Nachteile der einzelnen Optionen?
Liegen bei mir genetische Faktoren vor, die Verlauf oder Behandlung beeinflussen?
Wie lange wird die Behandlung voraussichtlich dauern?
Welche Nebenwirkungen sind möglich?
Wie kann ich mich auf die Behandlung vorbereiten?
Worauf sollte ich während der Therapie achten?
Kann ich die Behandlung durch Sport, Ernährung oder Routinen unterstützen?
Kann ich die Behandlung durch Sport, Ernährung oder Routinen unterstützen?
Quelle: www.krebshilfe.net/fi leadmin/user_upload/Dachverband/ Downloads/Patientenleitfaden.pdf selpers.com/blutkrebs/gutes-leben-mit-cll-arztgespraechund-kontrolltermine-bei-cll/
Lesen Sie mehr unter www.krebsbegleiter.at/ cll-leukaemie