

Atención de la ICU
Guía para pacientes y familias
Guía de atención en la ICU
Mount Sinai Health System
Estar en la unidad de cuidados intensivos (ICU) puede ser un momento estresante e incierto, tanto para los pacientes como para sus seres queridos.
Esta guía, creada por el Institute for Critical Care Medicine (ICCM), tiene como objetivo dar información útil sobre lo que puede esperar durante una estancia en la ICU de Mount Sinai Health System.
En su interior, encontrarán información detallada sobre el equipo de atención médica, los procedimientos y equipos habituales, cómo les ayudamos en su recuperación, la planificación del alta y las maneras en que las familias pueden participar.
Nuestro objetivo es dar claridad y tranquilidad durante estos momentos difíciles.
No dude en preguntar a cualquier miembro de su equipo de atención si tiene alguna pregunta— siempre estamos aquí para ayudarlo.



Sobre Mount Sinai Health System
Sobre el ICCM: Institute for Critical Care Medicine
Visitando el Mount Sinai Health System
Conozca al equipo
Estar conectado a un respirador
• Qué esperar mientras está conectado a un respirador
Movilidad y ejercicios tempranos
• ¿Cómo pueden ayudar los pacientes y sus familias?
Delirio en la ICU
Traqueostomía
• ¿Qué esperar después de una traqueostomía?
Próximos pasos
• ¿Qué viene después?
¿Cómo pueden ayudar las familias?
Recursos rápidos
• Inscripción en MyMountSinai
• Opciones gastronómicas y tienda de regalos
Términos frecuentes en la ICU
Mount Sinai Health System Sobre

Mount Sinai Health System es uno de los sistemas médicos académicos más grandes del área metropolitana de Nueva York, con siete hospitales, 400 consultorios ambulatorios y 9000 médicos de atención primaria y especializada. El sistema también opera 10 centros independientes de empresas conjuntas en los cinco distritos de la ciudad de Nueva York, Westchester y Long Island.
La misión de Mount Sinai es dar una atención compasiva y centrada en el paciente, mientras se promueve el avance de la medicina por medio de investigación de vanguardia, educación y alianzas de la comunidad. Con centros repartidos por una amplia región, Mount Sinai ofrece un acceso fluido a una atención médica de la mejor calidad a las diversas comunidades del área metropolitana de Nueva York y más allá.
Los hospitales del sistema aparecen constantemente en las clasificaciones de “Los mejores hospitales inteligentes del mundo, los mejores hospitales estatales, los mejores hospitales del mundo y los mejores hospitales especializados” de Newsweek® y en las de “Mejores hospitales” y “Mejores hospitales infantiles” de U.S. News & World Report®. The Mount Sinai Hospital está incluido en la lista de honor de los “Mejores hospitales” de U.S. News & World Report® para 2025-2026.
Reconocido internacionalmente por su liderazgo en la atención al paciente, la educación y la investigación, Mount Sinai lleva mucho tiempo a la vanguardia de la innovación médica. Su compromiso con reducir las desigualdades médicas y mejorar los resultados garantiza que los pacientes y sus familias reciban la mejor atención posible, tanto a nivel local como nacional e internacional.
ICCM: Institute for Critical Care Medicine
El Institute for Critical Care Medicine (ICCM) reúne a más de 100 especialistas certificados en cuidados intensivos, que dan atención 24/7 a pacientes de 17 unidades de cuidados intensivos de Mount Sinai Health System. El ICCM se creó para estandarizar la excelencia en la atención de las ICU, fomentar la innovación y asegurar que todos los pacientes críticos reciban el tratamiento más seguro, eficaz y compasivo.
Los pacientes también se benefician de una red de equipos altamente especializados, como el Equipo de respuesta rápida, el Servicio de acceso vascular, el Servicio central de intensivistas, el Equipo de soporte nutricional, el Equipo de apoyo a cuidados intermedios y el Equipo de respuesta para vías respiratorias. Juntos, estos equipos dan una atención coordinada y especializada que mejora la seguridad de los pacientes y los resultados.
El ICCM introdujo iniciativas en todo el sistema, como la vía de recuperación respiratoria y la vía de insuficiencia respiratoria progresiva, que mejoran la recuperación y acortan las estancias en la ICU. Estos programas ayudaron a las ICU de Mount Sinai a lograr algunos de los mejores resultados de la región, y muchas unidades recibieron los premios Beacon Awards for Excellence in Critical Care Nursing, un reconocimiento nacional a la atención excepcional al
paciente, el trabajo en equipo y los entornos laborales favorables.
Los directivos del ICCM en materia de calidad y seguridad también son reconocidos mediante sus colaboraciones con Society of Critical Care Medicine, incluyendo su aceptación en el Programa de Centros de Excelencia (Centers of Excellence Program) de la ICU. Estos reconocimientos reflejan la sólida cultura de innovación, trabajo en equipo y compromiso del instituto con el avance de los más altos estándares en atención crítica.
Más allá de la atención directa, el ICCM está dando forma al futuro de la medicina mediante la investigación clínica, las alianzas médicas globales y la formación de subespecialidades. Mediante el desarrollo de la próxima generación de proveedores de atención crítica y la contribución a la innovación nacional e internacional, el ICCM continúa construyendo sobre su legado como líder en medicina de atención crítica.

Roopa Kohli-Seth, MD
Directora del Sistema, Institute for Critical Care Medicine
The Mount Sinai Hospital
al Mount Sinai Health System Visitas
Pedimos a todas las visitas que sigan la política de abajo.
Directrices generales
• Si se siente mal (tos, dolor de garganta, fiebre, escalofríos, etc.), posponga su visita para proteger a los pacientes.
• Mascarillas: opcional en la mayoría de las áreas. Es obligatorio necesitarlo en la Unidad de Cuidados Intensivos Neonatales (NICU) y si tuvo COVID-19 recientemente, síntomas de resfriado o gripe, o estuvo expuesto al COVID-19 en los últimos 10 días. Hay mascarillas disponibles en las entradas y en las estaciones de enfermería.
• El personal llevará mascarilla cuando se pida.
• Lávese las manos con agua y jabón o desinfectante de manos al entrar y salir de la habitación.
• Permanezca en la habitación del paciente a menos que le pidan que salga. Las visitas no pueden quedarse durante los procedimientos ni en las áreas de recuperación.
Horarios de atención:
The Mount Sinai Hospital, Mount Sinai Queens, Mount Sinai Morningside, Mount Sinai West: el horario general de visitas es de 9:00 a. m. a 9:00 p. m. todos los días, aunque puede variar en algunas unidades. Se permiten dos visitas junto a la cama al mismo tiempo.
Mount Sinai Brooklyn: El horario general de visitas es de 10:00 a. m. a 8:00 p. m.
Se permiten dos visitas que sean adultos al mismo tiempo junto a la cama.
Mount Sinai South Nassau:
El horario general de visitas es de mediodía a 8:00 p. m.
Se permiten dos visitas que sean adultos al día, pero únicamente uno a la vez.

Conozca al equipo
Los médicos de atención directa (MD) dirigen la atención médica y planifican el tratamiento de su ser querido.
Los internos, residentes y fellows (MD) son médicos que están en formación de posgrado en una especialidad médica o quirúrgica concreta. Bajo supervisión, complementan las visitas del médico de atención directa.

Los asistentes médicos/ enfermeros de práctica avanzada (PA/NP) son proveedores de atención avanzada que evalúan, tratan y apoyan a los pacientes en alianza con los médicos.
Los enfermeros registrados (RN) monitorean la condición de su ser querido, administran medicamentos y ofrecen atención directa al paciente todo el día.
El asistente de atención al paciente (PCA)/auxiliar de enfermería (NA) ayuda con las actividades diarias, como bañarse, comer, extraer sangre y desplazarse.
Los terapeutas respiratorios (RT) manejan los tratamientos respiratorios, los respiradores y el soporte de oxígeno para pacientes con necesidades respiratorias.
Los trabajadores sociales (SW) ayudan en la planificación del alta, la orientación y la conexión de los pacientes con los recursos de la comunidad.
Los terapeutas físicos/terapeutas ocupacionales/terapeutas del habla (PT/TO/ST) ayudan a los pacientes a recuperar fuerza, movilidad, el habla y la independencia en las tareas del día a día.
Los capellanes ofrecen apoyo emocional y espiritual a pacientes y familias de todos los orígenes.
Los dietistas registrados (RD) se aseguran de que los pacientes reciban una nutrición adecuada, ya sea mediante comidas o con sonda de alimentación si no pueden comer.
Tubos de respiración Respiradores
Algunos pacientes de la ICU pueden necesitar más ayuda para respirar. Se pone un tubo de respiración en la boca o la nariz y se conecta a un respirador. El respirador impulsa suavemente aire y oxígeno hacia los pulmones y elimina el dióxido de carbono, dando tiempo a los pulmones para descansar y recuperarse.
La máquina puede programarse para dar respiraciones habituales o intervenir solo cuando el paciente necesita más soporte.
Antes de conectar al paciente a un respirador, el equipo de atención médica puede dar:
• Medicamentos para que se sientan relajados (sedantes) y prevenir el dolor (analgésicos).
• Líquidos y otros medicamentos mediante una vía intravenosa para apoyar la presión (vasopresores) y mantener el flujo de oxígeno hacia sus órganos.
Qué esperar mientras esté conectado a un respirador
Estar conectado a un respirador no suele ser doloroso, pero puede parecer incómodo.
Si su ser querido tiene un tubo de respiración en la boca o la nariz, no podrá hablar ni comer. Pero no se preocupe, su equipo de atención médica se asegurará de que siga recibiendo la nutrición que necesita por otros medios, como una sonda de alimentación o una vía intravenosa.
Como el tubo de respiración está conectado al respirador, el movimiento del paciente puede ser limitado y, a veces, puede necesitar quedarse en cama.
A veces, su equipo de atención puede hacer que se acueste boca abajo en lugar de boca arriba para ayudar a que sus pulmones funcionen mejor y obtengan más oxígeno, este proceso se llama posición prona.
Mientras su ser querido esté conectado al respirador, los médicos, enfermeros y terapeutas respiratorios lo monitorearán cuidadosamente. El equipo médico puede hacer análisis de sangre y radiografías de tórax periódicos para comprobar el funcionamiento de los pulmones y asegurarse de que el tubo de respiración está en la posición correcta. Según estos resultados, pueden ajustar el respirador para facilitar su respiración.
¿Por qué limitamos el tiempo del respirador?
El uso prolongado del respirador puede aumentar el riesgo de infección y retrasar la recuperación. Nuestro objetivo es ayudar a los pacientes a respirar por sí mismos de nuevo lo más rápido y seguro posible
Después de poner el tubo de respiración (intubación) y conectarlo a una máquina respiratoria, el equipo de atención revisa regularmente qué tan preparado está el paciente para respirar por sí mismo. Lo hacemos de la siguiente manera:
• Prueba de despertar espontáneo (SAT): Reducir o detener la sedación para comprobar su estado mental.
• Prueba de Respiración Espontánea (SBT): Comprobar si pueden respirar sin respirador.
En el ICCM, estos pasos forman parte de la vía de recuperación respiratoria (RRP), un proceso para ayudar a los pacientes a salir de la máquina respiratoria de manera segura. La vía se centra en pruebas diarias de despertar y respiración, haciendo que el paciente se mueva temprano y dándole poco a poco más oportunidades para respirar por sí mismo.
Cuando el paciente está listo, retiramos el tubo de respiración, un proceso llamado extubación.
Movilidad y ejercicios tempranos
Durante su estancia en la ICU, podemos ayudar a su ser querido a moverse y a activarse lo antes posible. La movilidad temprana es muy importante porque puede acelerar la curación y ayudar a limpiar los pulmones, lo que a menudo significa salir antes de la ICU.

Un terapeuta físico comprobará cómo se mueve y respira el paciente y le dará tratamientos para ayudarle a fortalecerse y recuperarse de manera segura. Esto puede incluir:
• Ejercicios de respiración y pecho para aflojar la mucosidad y facilitar la respiración
• Ejercicios suaves, tanto asistidos (pasivos) como por sí mismos (activos), para mantener sus músculos y articulaciones en movimiento
• Hacer que se muevan, como sentarse en una silla o caminar con apoyo cuando es seguro
¿Cómo pueden ayudar los pacientes y sus familias?
Ejercicios de rango de movimiento (ROM)
Los ejercicios de rango de movimiento ayudan a mantener las articulaciones y músculos flexibles del paciente moviéndolos suavemente. Estos ejercicios fomentan un flujo de sangre saludable, ayudan a prevenir la rigidez y apoyan la fuerza muscular, facilitando una recuperación más rápida.
• ROM activo: el paciente mueve sus propias articulaciones y músculos durante estos ejercicios. Esto ayuda a mantener su cuerpo fuerte. A veces pueden necesitar un poco de ayuda o ánimo.
• ROM pasivo: un cuidador o proveedor de atención médica mueve la articulación del paciente por él, asegurándose de sostener la extremidad por encima y por debajo de la articulación. Los movimientos deben ser lentos y suaves para mantener al paciente seguro y evitar lesiones.
A veces los pacientes empiezan con un ROM pasivo y pasan a un ROM activo cuando se hacen más fuertes.
Consejos importantes antes de empezar
• Asegúrese de consultar primero con su equipo de atención médica para asegurarse de que sea seguro.
• Haga un ejercicio a la vez. Pare si duele.
• Tenga cuidado con los tubos y cables, no los tire ni los bloquee.
• Respire con normalidad y no contenga la respiración.
• No fuerce una articulación más allá de su movimiento normal.
• Tome descansos.
Delirio en la ICU
Los pacientes en la ICU pueden a veces desarrollar un delirio, un cambio repentino en el pensamiento, la conciencia o la conducta. El delirio a veces puede hacer que se sientan asustados, enfadados, solos y avergonzados. Esto es extremadamente frecuente.
De hecho, dos de cada tres pacientes en la ICU tienen un delirio. Puede ser causada por muchas cosas, como el medicamento, las infecciones, el dolor u otras cuestiones médicas.
El personal de la ICU está capacitado para reconocer, manejar y tratar el delirio. También puede ayudar a aliviarlo mediante:
• Recordarle a su ser querido dónde se encuentra y qué día y hora es.
• Fomentando su participación en la terapia física y ocupacional.
• Llevar artículos personales como anteojos, aparatos auditivos o dentaduras postizas para que puedan usarlos.
• Compartir fotos familiares u objetos conocidos y hablar sobre ellos.
• Reducir el ruido y el tiempo de televisión, permitir el descanso tranquilo durante el día y dormir por la noche

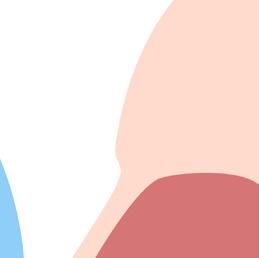
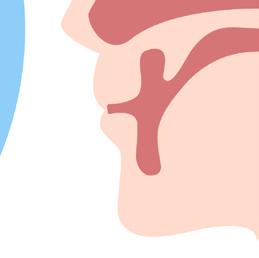
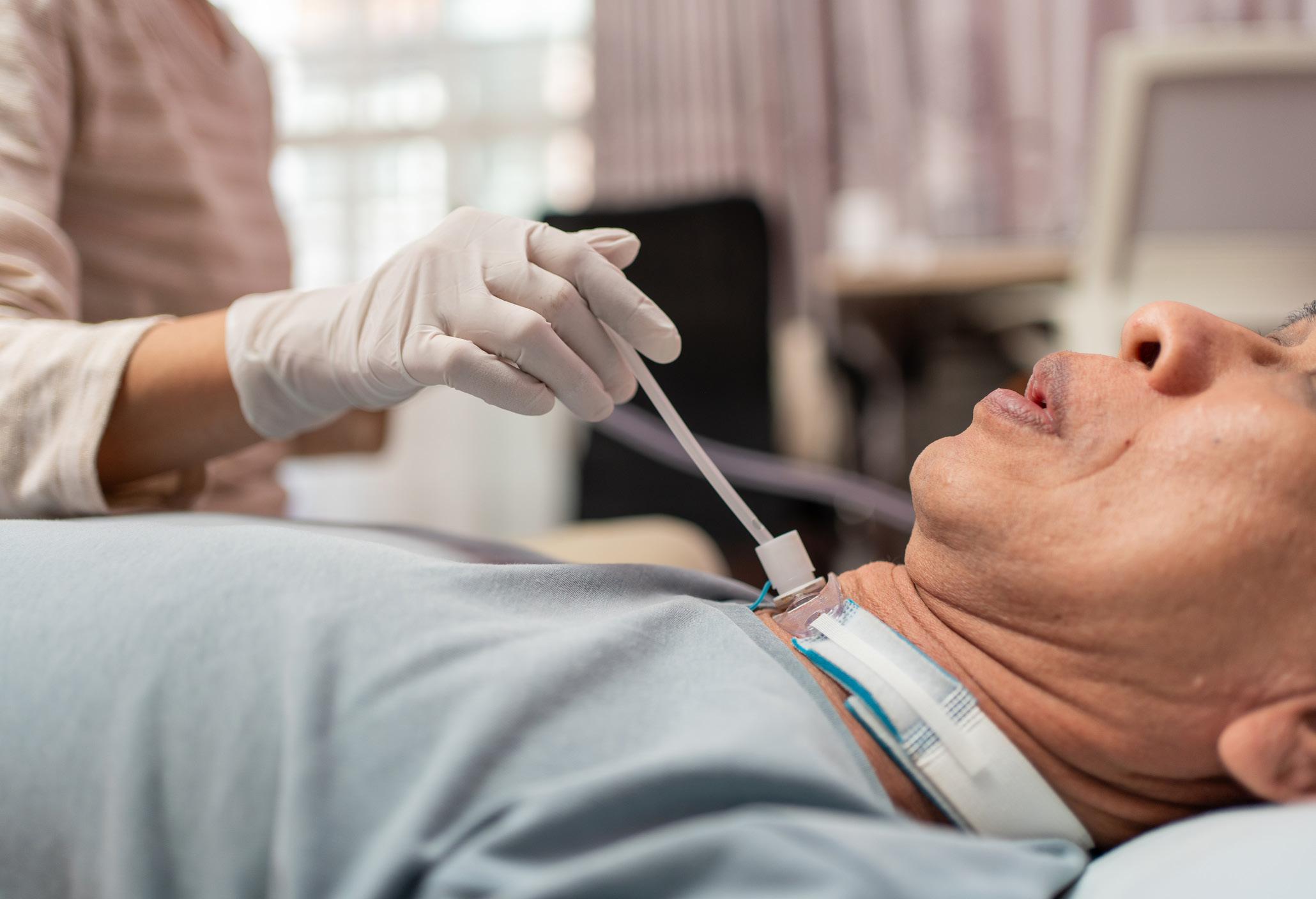
Traqueostomía
En algunos casos, los pacientes pueden necesitar una traqueostomía. Este es un procedimiento que crea una pequeña abertura en la tráquea (tubo respiratorio) a lo largo de la parte frontal del cuello. Esta abertura ayuda a que el aire y el oxígeno lleguen más fácilmente a los pulmones. Luego se inserta un tubo de traqueostomía en esta abertura para que el paciente pueda respirar por medio de él.
Motivos por los que los pacientes pueden necesitar una traqueostomía:
• Necesitan una máquina de respiración (respirador) durante más de una semana.
• Tienen problemas para toser mucosidad y una traqueostomía facilita la succión y mantener las vías respiratorias limpias.
• Las vías respiratorias están bloqueadas o estrechadas y no se puede usar un tubo de respiración habitual por la boca o la nariz.
• Tienen dificultad para respirar debido a un problema en el pulmón, parálisis o una lesión en la cabeza o el cuello.
• Necesitan ayuda para respirar después de la operación en la garganta o la caja vocal.
Dependiendo de la situación, una traqueostomía puede ser temporal o permanente.
Beneficios de una traqueostomía:
• Puede ser más cómodo.
• Reduce la probabilidad de infección.
• Hace que sea más fácil moverse.
• Puede ayudar a hablar con más facilidad.








El tubo de la traqueostomía







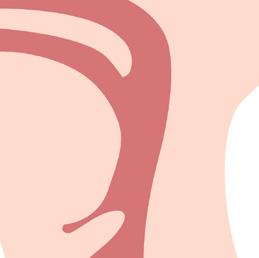
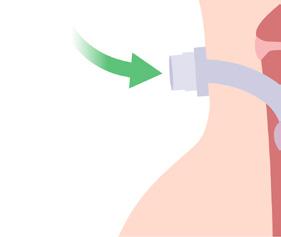
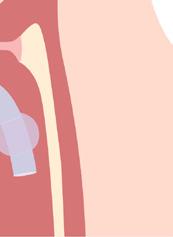




¿Qué esperar después de una traqueostomía?:
Una traqueostomía suele curarse en unos 10-14 días. Durante este tiempo, es posible que el paciente sienta dolor en el cuello y la garganta. Mientras se recupera, se irá acostumbrando a usar el tubo de respiración además de aprender a comer, hablar y hacer sus actividades diarias con él.
Cuando se fortalezca es posible que ya no necesite la traqueostomía. Si eso ocurre, su equipo de atención puede quitar el tubo de traqueostomía. Este proceso se llama decanulación .
La decanulación suele considerarse cuando los pacientes:
• Están despiertos y alerta.
• Pueden respirar sin necesidad de un respirador.
• Tienen menos moco.
• Pueden toser bien para despejar las vías respiratorias.
• Tienen poca o ninguna dificultad para respirar.
Este proceso puede llevar tiempo y hacerse en el hospital, en un centro o, a veces, en una visita ambulatoria.
Próximos pasos

¿Qué
viene después?
Planificación de las transferencias/altas
Mientras su ser querido mejora, planificamos la atención para después de la ICU. Esto podría ser en:
• Unidad de menor gravedad, una unidad de atención general o de atención gradual para la recuperación continua en el hospital.
• Casa, con o sin servicios médicos en casa.
• Hospital de atención de casos agudos de largo plazo, para pacientes que aún necesitan atención médica extendida.
• Un centro de rehabilitación, para ayudar a recuperar la fuerza, la movilidad y la independencia..
• Un centro de enfermería especializada, para recibir atención médica continua y ayuda con las actividades diarias.
Atención centrada en la comodidad
Si la recuperación no es posible, podemos cambiar el objetivo del tratamiento hacia la comodidad y la calidad de vida.
La atención de comodidad se centra en:
• Aliviar el dolor y los síntomas, como dificultad para respirar o agitación.
• Asegurarse de que su ser querido se sienta con dignidad, cómodo y en paz al final de su vida.
• Evitar tratamientos que pueden ser duros para el cuerpo y que no mejoran la calidad de vida.
Elegir la atención de comodidad no consiste en rendirse, sino en honrar los objetivos, valores y comodidad de su ser querido.
Nuestros especialistas en cuidados paliativos, capellanes y trabajadores sociales están aquí para apoyarlo en cada paso del camino.
¿Cómo pueden ayudar las familias?
Únase a las conversaciones sobre la atención
• Asista a las reuniones de planificación de la atención o a las actualizaciones de la familia.
• Comparta lo que sabe sobre las preferencias, rutinas y valores de su ser querido. Sus comentarios ayudarán a orientar al equipo de atención.
Esté presente y dé apoyo
• Apoye emocionalmente simplemente estando presente, escuchando o sosteniendo su mano.
• Ayude a reducir la confusión o la ansiedad tranquilizando con calma a su ser querido.
Manténgase informado
• Aprenda sobre la condición de su ser querido, el plan de tratamiento y qué esperar durante la recuperación.
• Pregunte al equipo de atención médica sobre las reuniones familiares, las actualizaciones diarias o los horarios para hablar con los médicos.
Sea un defensor
• Hable si algo no le parece bien o si su ser querido no puede hablar por sí mismo.
Respete las directrices de la ICU
• Siga las normas de visitas, estas ayudan a proteger a todos los pacientes.
• Limite las visitas y el ruido para crear un entorno de sanación.
• Sea flexible con los horarios de visita durante emergencias o procedimientos médicos.
Cuídese
• Está bien tomarse un respiro y descansar, cuidarse lo ayuda a apoyar mejor a su ser querido.

Recursos rápidos
MyMountSinai
Use MyMountSinai para:
• Ver su resumen médico desde el expediente médico electrónico de MyMountSinai.
• Comunicarse electrónicamente y con seguridad con su equipo de atención médica.
• Pedir una cita médica.
• Ver los resultados de las pruebas.
• Pedir la renovación de una receta.
• Acceder a recursos confiables de información médica.
¿Cómo registrarse?:
La aplicación móvil de MyMountSinai es gratuita para descargar y usar. Simplemente vaya a la App Store de Apple o Google Play. Una vez que descargue la aplicación, puede iniciar sesión con su usuario y contraseña de MyChart, o registrarse si es un paciente nuevo.

The Mount Sinai Hospital
1 Gustave L. Levy Place, Nueva York, NY, 10029
Opciones gastronómicas
The Plaza Cafe
Guggenheim Pavilion, atrio de la primera planta, abierto los 7 días de la semana
Starbucks Coffee Bar
Guggenheim Pavilion, atrio del primer piso, abierto los 7 días de la semana
Center for Advanced Medicine “Grab and Go”
17 East 102nd Street, Lobby Lunes-viernes
Icahn Lobby Café
Icahn Medical Institute 1425 Madison Avenue Lobby Lunes-viernes
Tiendas de Regalos
Guggenheim Pavilion, séptimo piso, Atrio Este 212-241-4438 (4-4438)
Abierto los 7 días de la semana
Mount Sinai Kravis Children’s Hospital
Klingenstein Pavilion Lobby 1176 Fifth Avenue 212-241-9770 (4-9770)
Abierto los 7 días de la semana
Mount Sinai West 1000 10th Avenue, New York, NY 10019
Cafetería
Primer piso Lunes-viernes
Tienda de regalos Lobby Lunes-viernes
Mount Sinai Morningside 419 W 114th Street, New York, NY 10025
Starbucks Coffee Bar
Primer piso Lunes-viernes
Cafetería Primer piso
Mount Sinai Brooklyn 3201 Kings Highway, Brooklyn, NY 11234
Cafetería Primer piso
Mount Sinai Queens 25-10 30th Avenue, Long Island City, NY 11102
Le Zia Cafe
Lobby principal Abierto de lunes-sábado
Mount Sinai South Nassau 1 Healthy Way, Oceanside, NY 11572
Café
Atrio principal Abierto de lunes-viernes
Tienda de regalos
Atrio principal de lunes-viernes
Términos frecuentes en la ICU
ARDS (síndrome de dificultad respiratoria aguda)
Una condición grave en la que los pulmones no pueden suministrar suficiente oxígeno al cuerpo, provocando una respiración rápida y superficial.
Máquina de riñón artificial (máquina de diálisis)
Un dispositivo que filtra la sangre cuando los riñones no funcionan correctamente. Elimina los residuos y el exceso de líquidos, reincorpora sustancias importantes y devuelve la sangre limpia al cuerpo.
Catéter
Un tubo fino y flexible que se introduce en el cuerpo para permitir que los líquidos drenen o que se administren medicamentos. Un ejemplo habitual es el catéter urinario, que drena la orina de la vejiga.
COPD (enfermedad pulmonar obstructiva crónica)
Enfermedad de los pulmones de largo plazo que dificulta la respiración. Esta condición incluye bronquitis crónica y enfisema.
Tubo endotraqueal (tubo ET)
Tubo de respiración que se inserta por la boca o la nariz hasta la tráquea para ayudar al paciente a respirar con un respirador.
ICU (unidad de cuidados intensivos)
Una unidad del hospital con personal especializado y equipos para dar atención a los pacientes más enfermos.
Intensivista
Un médico que se especializa en la atención de pacientes críticos en la ICU.
Vía intravenosa (IV)
Medicamentos o líquidos administrados directamente en una vena por medio de un tubo pequeño.
Monitor
Dispositivo electrónico que monitorea los signos vitales de un paciente, como la frecuencia cardíaca, la presión y los niveles de oxígeno.
Tubo NG (tubo nasogástrico)
Un tubo que se inserta por la nariz hasta el estómago para dar nutrición, líquidos o medicamentos cuando los pacientes no pueden comer por la boca.
Sedantes
Medicamentos que ayudan a los pacientes a sentirse tranquilos, reducen la ansiedad o les hacen sentir somnolientos para que puedan descansar o recibir atención médica con mayor comodidad.
Sepsis
Una reacción grave y potencialmente mortal a una infección en la que la respuesta del cuerpo causa daño en órganos y necesita tratamiento médico urgente.
Cuidados paliativos
Atención especializada que se centra en mejorar la calidad de vida, la comodidad y el apoyo a los pacientes y sus familias, junto con tratamientos intensivos o en lugar de ellos.
Válvula Passy-Muir (válvula del habla)
Un pequeño dispositivo puesto en un tubo de traqueostomía que permite a los pacientes hablar una vez que están lo suficientemente estables.
PEG (gastronomía endoscópica percutánea)
Sonda de alimentación de largo plazo que se coloca directamente en el estómago atravesando el abdomen.
Posición prona
Poner al paciente boca abajo para ayudarlo a respirar mejor. Se usa frecuentemente en enfermedades de los pulmones graves como el ARDS.
Traqueostomía
Un tubo que se introduce por una pequeña abertura en la garganta hasta la tráquea, lo que facilita y hace más cómoda la respiración, especialmente para los pacientes que necesitan asistencia para respirar y para el respirador de largo plazo.
Catéter urinario
Se pone un tubo en la vejiga para recoger orina, permitiendo al personal medir con precisión la salida de líquidos.
Respirador (máquina de respiración)
Una máquina que ayuda a mover el aire dentro y fuera de los pulmones. Puede encargarse de toda la respiración del paciente o ayudarlo en cada respiración.
Vasopresor
Medicamentos que elevan la presión baja para mantener el flujo de sangre a los órganos importantes como el cerebro y el corazón.
Destete
Proceso gradual de reducción y, después, quitar el soporte del respirador a medida que mejora la condición del paciente.

La misión de Mount Sinai es dar una atención compasiva y centrada en el paciente , mientras se promueve el avance de la medicina por medio de investigación de vanguardia, educación y alianzas de la comunidad.
