Ct-veiledet kryoablasjon: Fryser vekk svulsten
Min arbeidsplass: Radiograf i Lærdal
For dem over femti: Røntgen eller MR av kne?

Ct-veiledet kryoablasjon: Fryser vekk svulsten
Min arbeidsplass: Radiograf i Lærdal
For dem over femti: Røntgen eller MR av kne?
FAGTIDSSKRIFT FOR NORSK RADIOGRAFFORBUND | JOURNAL OF THE NORWEGIAN SOCIETY OF RADIOGRAPHERS

Abstractprisen:







Hold Pusten utgis av Norsk Radiografforbund (NRF) og er Norges eneste fagtidsskrift som dekker bildediagnostikkfeltet. Bladet har vitenskapelig status.
Tidsskriftet sendes til alle medlemmer av Norsk Radiografforbund. Bladet har også mange frittstående abonnenter, og sendes til de fleste røntgenavdelinger og -institutter i landet. Radiografstudenter og -utdanninger over hele Norden er abonnenenter. Radiografer er den desidert største personellgruppen i radiologiske avdelinger, og er i de senere år blitt mer og mer sentrale med tanke på ledelse, kvalitetssikring, IT og innkjøp av modaliteter og forbruksmateriell. Du når disse målrettet ved å annonsere i Hold Pusten.
Når du annonserer i Hold Pusten treffer du 12 000 radiografer, stråleterapeuter, ledere m.m. Frister, priser og tidligere utgaver finner du på holdpusten.no
Hold Pustens opplag er på 3616, og tidsskriftet har 12 000 lesere (tall fra Kantar).
Ansvarlig redaktør: Tone Rise
Mail: tone@holdpusten.no
Norsk Radiografforbund Rådhusgata 4, 0151 Oslo
Nr. Annonsefrist
1 Mandag 2. februar Onsdag 11. februar
2 Mandag 23. mars Onsdag 8. april
3 Mandag 4. mai
4 Mandag 15. juni
5 Mandag 14. september
6 Mandag 16. november
Onsdag 13. mai
Onsdag 24. juni
Onsdag 23. september
Onsdag 25. november



AKTUELT OG FAG
4 Sara og Hanna fikk abstractprisen
8 CT-veiledet kryoablasjon: Fryser vekk svulsten
11 Dro til Kina for kryoablasjonbehandling
14 Rønten eller MR ved kne-lidelser?
20 Fagartikkel: Berettigelse og lavverdiradiologi
26 Rapport fra IAEA-konferansen
«Det er en tanke i befolkningen generelt om at MR er det man må velge hvis man skal være sikker på at man er blitt undersøkt godt nok.»
Leder i Norsk forening for allmennmedisin, Torgeir Hoff Skavøy. Les saken på side 14.
34 Tillitsvalgtkurs over tre dager
35 Kjærkomment påfyll
FASTE SPALTER
13 Etikk på agendaen
13 Uten raster
18 Kryssord
19 Kryssordløsning
19 Stillingsannonse
28 Min arbeidsplass
42 Hold Pusten fra arkivet
43 Quiz: Ti på tampen
«Den rir oss som ei mare den evinnelege
økonomioptimismen. Etter mitt syn er det korttenkt med ineffektive bygg som gjer drifta dyrare.»
Få med deg kommentaren til foretakstillitsvalgt ved OUS og NRFstyremedlem Eli Skorpen på side 37.
7 Forbundslederen:
Graviditetens pris
33 Det akademiske kvarter: MR-innovasjon
i Aberdeen
37 Kommentar: Nybygg til besvær
38 Carls kommentar: Perspektiver på hovedoppgjøret
40 NRFs kursannonser
«Forbered dere godt, forankre tilnærmingen i medlemsmassen, og søk innspill for å være godt skodd til det braker løs.»
Les NRF-forhandlingssjef Carl Christan Grue Solbergs betraktninger om hovedoppgjøret på side 38.
Hold Pusten Fagtidsskrift for Norsk Radiografforbund
ISSN 0332-9410
Rådhusgt 4A, 0151 OSLO
Abonnement: nrf@radiograf.no
650 kr. pr. år (Norge)
780 kr. pr. år (utland) NRF-medlemmer får tidsskriftet gratis.
Ansvarlig redaktør: Tone Rise Tlf. 470 19 141 tone.rise@holdpusten.no
Vitenskapelig redaktør: Elin Kjelle elin.kjelle@usn.no
Forsidefoto: Anne Elisabeth Næss
Annonseansvarlig: Anne-Lise Fængsrud, LK Media AS, Telefon: 996 48 546 anne-lise@lkmedia.no
Grafisk design: Anne-Beate Lovborn Lovborn Design
Trykk: Merkur Grafisk AS
Sara L. Hagen og Hanna M. Wessel mener det ikke er nok søkelys på hvordan radiografer kan møte pasienter med demens. Dette har de kanskje bidratt til å bøte litt på ved temaet for sin oppgave.
TEKST: TONE RISE FOTO: ANNE ELISABETH
Bildediagnostikk og demens i privat sektor og radiografers erfaringer var tema for bacheloroppgaven til de to vinnerne av abstractkonkurransen 2025. De har studert radiografi ved Universitetet i Sørøst-Norge.
Som grunnlag for oppgaven intervjuet de tre radiografer ved private røntgeninstitutter; de spurte blant annet om hvilke erfaringer de har med undersøkelse av pasienter med demens, og hvordan de tilpasser undersøkelsene til disse. De kartla også hvilken kompetanse radiografene
NÆSS
har knyttet til dette, og hvor intervjuobjektene mener det er mulighet for forbedringer.
De daværende studentene konkluderte med at radiografene opplever tidspress som utfordrende i møte med denne pasientgruppen. Og kunnskap, erfaring og god kommunikasjon trekkes frem som viktig for å kunne utføre gode undersøkelser.
– Var det noen funn som overrasket dere?
– At radiografene føler de får for lite opplæring, sier Wessel.
– Utover det var det ikke så mange

Forbundsleder Bent R. Mikalsen (t.v.) og fagsjef Håkon Hjemly, begge i Norsk Radiografforbund, med de to vinnerne da prisen ble overrakt.

«Det går jo rett inn i vår yrkesgruppe, så temaet er veldig aktuelt.»
overraskelser, vår studie viser det samme som tidligere studier, supplerer Hagen. De to beskriver undersøkelser av demenspasienter som utfordrende, særlig knyttet til kommunikasjon og gjennomføring. Og alle intervjuobjektene sa at det er et savn med opplæring med tanke på demensomsorg for radiografer. De intervjuede sa også at de savner støtte i arbeidshverdagen knyttet til dette.
– Kan dere si noe om veien frem til at dere valgte dette temaet for oppgaven?
– Det vekket litt interesse i praksis,

sier Hagen og legger til:
– Vi begynte først litt vidt, og tenkte å ta for oss sårbare pasientgrupper, så kom Hanna over en rapport der det slås fast at antall pasienter med demens frem mot 2050 vil doble seg. Det går jo rett inn i vår yrkesgruppe, så temaet er veldig aktuelt, sier Sara.
– Hvordan var det å jobbe med oppgaven?
– Alle følelser kom frem, det var gøy, frustrerende, lærerikt og veldig ok! sier Wessel. For tiden jobber hun med mammografi på Brystdiagnostisk senter i Drammen. Der
har hun både screeningpasienter og andre.
– Det er veldig givende og variert. Jeg har vært innom de fleste modaliteter da jeg var i praksis, men føler at jeg er på riktig plass allerede, sier Wessel, når vi spør om hva som er drømmejobben. Hagen er nyansatt radiograf ved Unilabs Bryn i Oslo, der trives hun svært godt. Hun jobber med konvensjonell røntgen og CT. Drømmen er å etter hvert jobbe med MR.
– MR er min modalitet. Nå trenger jeg erfaring på det feltet, og jeg har et
«Det vi skrev om, er et viktig tema som ikke er løftet nok frem, man finner for eksempel ikke kurs på området.»
mål om å ta en master innen MR på sikt.
– Hva tenkte dere da dere vant prisen?
– Utrolig gøy, vi trodde først det var en spøk, og at det ikke kunne stemme, sier Hagen.
Juryen har bestått av Håkon Hjemly fagsjef i Norsk Radiografforbund;
Trude Camilla Salvesen Frøseth, studiekoordinator ved St. Olavs hospital og Albertina Rusandu, førstelektor ved NTNU.
– Sara sendte meg melding: «Du MÅ sjekke mailen!» Det var veldig overraskende og gøy, sier Wessel.
– Har det å dykke ned i dette temaet, og at dere har fått denne prisen, gitt mersmak med tanke på forskning?
– Ja. Nå var det litt slitsomt å jobbe med oppgaven, men det var jo gøy, og det vi skrev om, er et viktig tema som ikke er løftet nok frem, man finner for eksempel ikke kurs på området, sier Wessel.
HER ER VINNERABSTRACTET:
Abstractet utmerker seg ved å belyse et aktuelt og underutforsket tema innen radiografi: Møtet med personer med demens i privat bildediagnostikk. Studien kombinerer et klart samfunnsrelevant søkelys med en metodisk tilnærming som gir innsikt i radiografers praksis og utfordringer.
Den tematiske analysen er god og fremhever viktige funn som manglende opplæring, behov for bedre informasjon fra henvisere, og radiografenes engasjement for pasienttilpasning.
Abstractet er godt strukturert, faglig forankret og formidler tydelig hvordan radiografer kan bidra til bedre demensomsorg. Dette gjør det til et verdifullt bidrag til fagfeltet og en verdig vinner av konkurransen.
En del av prisen er som vanlig tilbud om veiledning fra Radforum (Radiografifaglig forskningsforum, som er en del av Norsk Radiografforbund) for å skrive en fagartikkel basert på oppgaven for publisering i Hold Pusten. De to vinnerne er ikke helt fremmed for det når vi spør. Da får vi krysse fingrene for at det kommer en fagartikkel om radiografer og pasienter med demens om ikke så lenge. tone.rise@holdpusten.no
Bildediagnostikk og demens – radiografers erfaringer i privat sektor
Bakgrunn: Personer med demens kommer ofte til bildediagnostiske undersøkelser både på sykehus og private institutter, ved utredning for demens og for andre undersøkelser. Pasienter med demens har svekkede kognitive evner, noe som kan gjøre det utfordrende å gjennomføre bildediagnostiske undersøkelser. Målet med denne studien var å utforske hvilke erfaringer radiografer ved private røntgeninstitutter har med undersøkelser av personer med demens, og hvordan de tilpasser undersøkelsene til disse pasientene.
Metode: Det ble gjennomført tre semistrukturerte intervjuer med radiografer fra private røntgeninstitutter. Intervjuguiden inneholdt følgende hovedtemaer: Erfaringer med pasienter med demens, tilpasninger i undersøkelsessituasjoner, og kompetanse med tilhørende muligheter for forbedring. Det ble tatt lydopptak av intervjuene med Nettskjemadiktafon. Intervjuene ble transkribert ordrett og analysert induktivt ved bruk av Braun og Clarke sin seksstegsmodell for tematisk analyse.

Resultat: Radiografene erfarer at tidspress er utfordrende i møte med denne pasientgruppen. Kunnskap, erfaring, god kommunikasjon og støtte fra pårørende trekkes frem som viktige elementer for å kunne gjennomføre gode undersøkelser på pasienter med demens. God informasjon fra henviser om pasientens sykdom trekkes frem som avgjørende, for å kunne tilpasse tidsbruk og undersøkelsesmetode, men også at denne informasjonen ofte mangler. Alle radiografene uttrykte at de mangler opplæring og at det mangler tilbud om kurs med søkelys på demensomsorg for radiografer.
Konklusjon: Radiografene beskriver undersøkelser med personer med demens som utfordrende, særlig knyttet til kommunikasjon og gjennomføring. De viser stor vilje til å tilpasse seg pasientens behov, men mangler ofte nødvendig opplæring og støtte i arbeidshverdagen
Nøkkelord: Demens, bildediagnostikk, privat sektor, radiografer, erfaring.

INorge har vi gode velferdsordninger, og rammene rundt å bli mor og stifte familie er blant de beste i verden, kanskje de beste. Allikevel er fødselsraten nå på svake 1,4. Enkel matematikk tilsier da at på sikt vil befolkningen krympe, og eldes. For å opprettholde befolkningen må fødselsraten ligge på 2,1.
Færre unge og mange flere eldre er en utvikling som på sikt vil kunne sette alle våre velferdsgoder i spill, inkludert ordningene knyttet til graviditet og fødsel.
Gravide er spesielt beskyttet av strålevernforskrifte, og gravide som arbeider med ioniserende stråling må varsle arbeidsgiver så snart graviditeten er kjent. Arbeidsgiver må deretter sørge for at den samlede dosen til fosteret ikke overstiger 1 mSv under resten av svangerskapet. Dette innebærer vanligvis å omplassere den gravide til andre arbeidsoppgaver som gir mindre sannsynlighet for strålebelastning til fosteret.
«Bestemmelsen sier at en gravid arbeidstager med risikofylt arbeid og som i samråd med lege eller etter lov/forskrift er blitt overført til annet arbeid i helseforetaket, skal beholde full lønn.»
Relativt mange radiografer, kvinner som menn, er ansatt i ulike vakt- og beredskapsordninger ved sykehusene. Dette kan være ordninger i alt fra hjemmevakt innen generell bildediagnostikk til de mest avanserte prosedyrer på angio- og intervensjonsfeltet. For intervensjonsfeltet er det forventet økt aktivitet i tråd med nye muligheter for akutt behandling av slag. I tillegg tar intervensjon over en del behandlinger som før krevde åpen kirurgi. Felles for de fleste beredskapsordningene er at det må påregnes en forutsigbar mengde utrykninger og dermed overtidstimer på kveld og natt.

Tariffavtalens A1 i Spekter regulerer sosiale bestemmelser, som lønn under sykdom, svangerskap, fødsel og adopsjon m.v. Bestemmelsen sier at en gravid arbeidstager med risikofylt arbeid og som i samråd med lege eller etter lov/forskrift er blitt overført til annet arbeid i helseforetaket, skal beholde full lønn.
«Praktiseringen har et helt klart kvinneperspektiv/likestillingsperspektiv knyttet til graviditet og tap av lønn i forbindelse med graviditet.»
Gravide kvinner ansatt i beredskapsordning der kompensasjon for påregnet overtid gis som et fastlønnselement, vil få fastlønnselementet med i beregningen av foreldrepenger når de tas ut av vaktordningen. Gravide kvinner som ikke har forventet og påregnet overtid som et fastlønnselement vil få foreldrepengegrunnlaget tilsvarende redusert. Ved norske sykehus kjenner vi til flere ordninger og avtaler som blant annet regulerer forventet utrykningsfrekvens som et fastlønnselement per måned.
Fastlønnselementet inngår da i beregningsgrunnlaget for foreldrepenger mv. – den gravide vil ikke tape lønnsmessig i en slik ordning, selv om hun tas ut av beredskap.
«I et slikt perspektiv er belastende vaktordninger med hyppige utrykninger – der kvinner i tillegg kan tape betydelig lønn ved graviditet –lite attraktivt sett fra et rekrutteringsståsted.»
De fleste bakvaktsordninger har imidlertid ikke en slik regulering av påregnelig overtid, les: overtid som har et fast og forutsigbart preg. Overtiden er utvilsomt en konsekvens av ordningene den enkelte er ansatt i og bør inngå i beregningene som full lønn.
Uansett er det slik i de fleste tilfeller at kvinner som tas ut av beredskapsordninger som følge av risiko knyttet til graviditet, stilles lønnsmessig annerledes på grunn av sin graviditet.
Praktiseringen har et helt klart kvinneperspektiv/likestillingsperspektiv knyttet til graviditet og tap av lønn i forbindelse med graviditet.
Vi ser at yngre generasjoner i større grad er opptatt av helheten rundt inntekt og total belastning i krevende yrker med tung vaktbelastning. Mange vil naturlig spørre seg what’s in it for m e når de velger yrke. I et slikt perspektiv er belastende vaktordninger med hyppige utrykninger – der kvinner i tillegg kan tape betydelig lønn ved graviditet – lite attraktivt sett fra et rekrutteringsståsted.
Det er heller ikke en vinneroppskrift dersom vi ønsker at norske kvinner ansatt i helsesektoren, i tøffe vakt-ordninger, i fremtiden også skal kunne føde barn. bent.r.mikalsen@radiograf.no
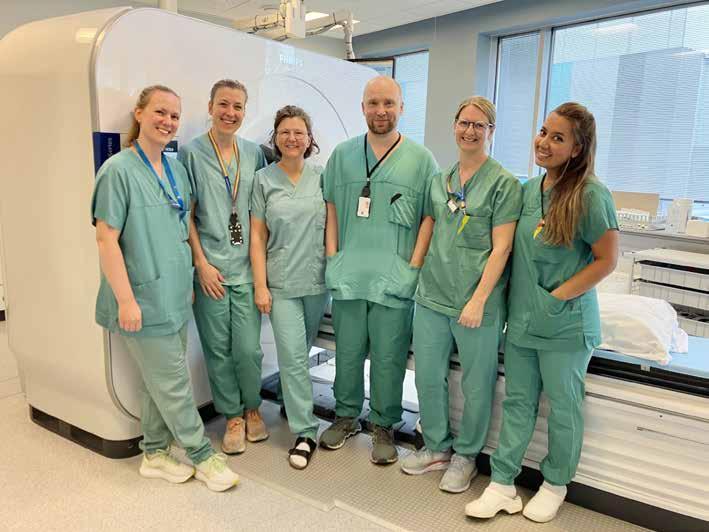
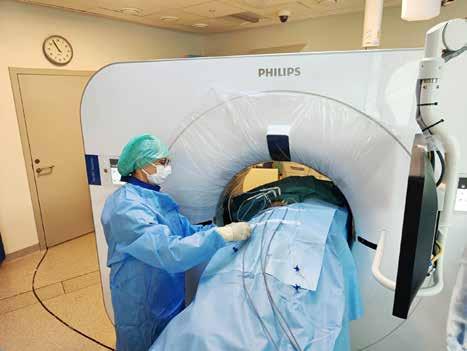
Kryoteamet: Fagradiograf Hanne Rafdal (f.v.), radiolog Marthe Leland-Try, radiograf Cecilie Hansen Meyer, radiolog Jens Borgbjerg, fagradiograf Elisabeth Dahl Svendsen og radiograf Parwaneh Hashemi. Fagradiograf Gry Elisabeth Rasmussen og radiograf Magnus Kristoffersen Rekdal var ikke til stede da bildet ble tatt.
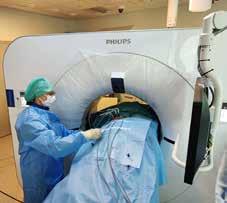
Ved Ahus har de begynt med kryoablasjon av nyresvulster. Inngrepet er CT-veiledet og radiografer har fått nye og utvidede roller ved prosedyren.
TEKST: TONE AGUILAR FOTO: AHUS
Kryoablasjon av nyretumorer er en minimal invasiv behandlingsmetode som utføres ved hjelp av nåler som plasseres i svulsten under CT-gjennomlysning. Via nålene tilføres argongass som fryser svulsten ned til minus 150-200 grader. Dette gjør at det dannes en iskule som ødelegger tumorvevet.
Radiografer deltar gjennom hele prosedyren, og har blant annet ansvaret
for å administrere argongassen.
– Det er nytt for oss radiografer å håndtere gass under trykk, sier Elisabeth Dahl Svendsen til Hold Pusten. Hun er fagradiograf på CT ved sykehuset, og hun har vært med på kryoablasjonen helt fra de startet i 2023.Ahus er de eneste i Norge som utfører kryoablasjon på nyrer. Prosedyren har riktignok vært i bruk i andre land i flere år.
På Ahus var det overlege ved
Bildediagnostisk avdeling Jens Borgbjerg som tok initiativet til å begynne med kryoablasjon.
– Jeg hadde jobbet med dette på Århus universitetssykehus før, sier han til Hold Pusten og forteller at både leger, radiografer, anestesipersonell og ledere dro dit for å lære om prosedyren, og de fikk i gang et samarbeid som bidro til at de kunne starte opp med prosedyren ved Ahus.
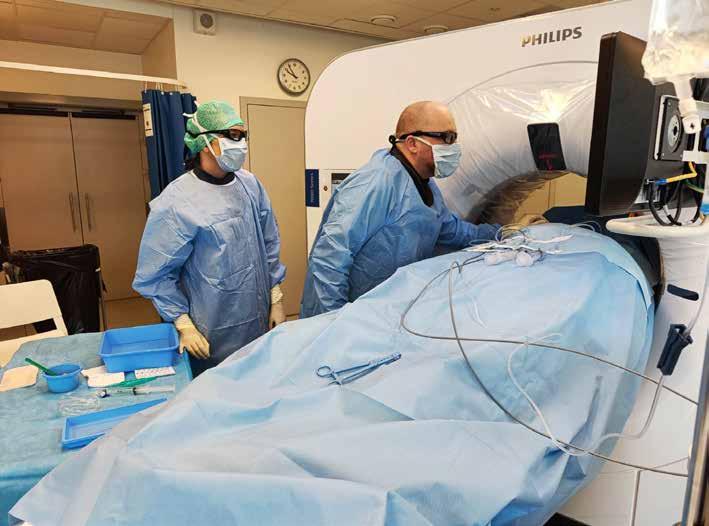
«Vi kobler nålene opp mot argongassen, og denne må ha et trykk på mellom 220 og 300 bar. Hvis trykket går under 220 bar, så får man ikke dannet den iskula man trenger. Derfor må vi sørge for at det er godt nok trykk når vi skal fryse.»
Riktig trykk viktig
Det er et tverrfaglig team med radiologer, radiografer, anestesileger og anestesisykepleiere som bidrar ved ablasjonsprosedyren.
– Hele teamet møter pasienten først, men vi radiografer tar over når han eller hun skal på CT-bordet hvor vi legger pasienten i riktig leie, forteller Svendsen og legger til:
– Det er veldig viktig å få lagt ved-
kommende slik at tumor blir tilgjengelig for nåleplasseringen. Pasienten ligger stort sette i sideleie, og her har vi jobbet med å finne det mest optimale leiet.
Etter at pasienten er plassert på bordet, kjøres et lavdose skann for å se om vedkommende ligger godt nok til rette for å komme til i tumor.
– Deretter legger vi på et sterilt laken og vi klargjør pasienten, fortsetter radiografen.
Det blir så gitt anestesi mens radiologene ut fra CT-bildene planlegger hvor de skal sette ablasjonsnålene.
– Kryoablasjonsnålene settes i svulsten som skal fryses, og rundt svulsten settes hydrodisseksjonsnåler for å skape avstand til omkringliggende vev om ikke skal fryses, forklarer Borgbjerg.
– Det er viktig med gode CT-skann for å se nålene.
Når nålene er plassert, er det radiografene som betjener kryoablasjonsmaskinen.
– Vi regulerer trykket på gassen underveis, forklarer Svendsen.
– Og før nålene skal brukes, har vi en kontroll der vi kobler dem til kryoapparatet for å sjekke at det dannes en iskule på dem og at det ikke er noen lekkasje. Deretter merker vi nålene og gjøre dem klare for radiologene.
Hun medgir at det har vært en del nytt å lære.
– Spesielt hvordan vi skal håndtere gassen, sier hun.
– Fordi vi kobler nålene opp mot argongassen, og denne må ha et trykk på mellom 220 og 300 bar. Hvis trykket går under 220 bar, så får man ikke dannet den iskula man trenger. Derfor må vi sørge for at det er godt nok trykk når vi skal fryse.
Tre radiografer
Styringen av gassen er altså en av radiografenes oppgaver i forbindelse med kryoablasjonsprosedyren.
– Dette innebærer at vi åpner og stenger
gasskolber, tømmer systemet for gass og kobler til nye kolber under prosedyren, forklarer Svendsen og legger til:
– Vi beregner hvor mye gass som trengs ut fra antall og type nåler, og vi planlegger når omkoblingen må gjøres, slik at det ikke skjer under aktiv bruk av gassen.
Hun forteller videre at de er tre radiografer til stede under prosedyren, og at mens én radiograf håndterer gassen og kryoablasjonsapparatet, står en annen for selve skanningen og den siste står sterilt under hele prosedyren og assisterer radiolog underveis.
– Når vi radiologene jobber, så konsentrerer vi oss veldig om selve bildene med nåleplasseringen, poengterer Borgbjerg.
– Vi har derfor ikke kapasitet til å se over alt, derfor er det en veldig viktig oppgave radiografen har med å holde overblikk over hele prosedyren.
Det tas også flere kontrollskann underveis i prosedyren, og radiografene kommuniserer med anestesi slik at pasientene ikke puster når de skanner.
Når det gjelder CT-bildene som tas under prosedyren, forteller Svendsen at de skanner for å sjekke at pasientene ligger i riktig leie, og at nålene er plassert riktig.
– Og så tar vi kontrollbilder ved behov, fortsetter hun.
«Vi har sett på hvordan vi best mulig kan visualisere iskulen, og derfor har vi begynt å lage spektrale bilder for å få best mulig visualisering og avgrensning på den. De spektrale bildene tas åtte minutter inn i fryseperioden.»
– Vi kjører to skann med kontrast, arteriell og venøs fase, i tillegg til en serie uten kontrast.
I løpet av ablasjonen er det to fryseperioder og to skanninger etter hver periode.
– Slik at vi har full kontroll over hvordan iskulen utvikler seg, sier hun.
– Vi har sett på hvordan vi best mulig kan visualisere iskulen, og derfor har vi begynt å lage spektrale bilder for å få best mulig visualisering og avgrensning på den. De spektrale bildene tas åtte minutter inn i fryseperioden.
Etter ablasjonen tas det CT-kontroller etter seks måneder og ett år.
– Og på pasientene vi har hatt, har vi hverken sett en inkomplett ablasjon eller en ny svulst, poengterer Borgbjerg og berømmer jobben radiografene gjør med å optimere protokollen for å
monitorere iskulen slik at den dekker hele svulsten.
Faste kryodager
Hvor lang tid prosedyren tar, varierer.
– Det som tar lengst tid, er forberedelsene, sier Borgbjerg.
– Og så tar det noe tid å få nålene plassert og deretter fryseperiodene.
– Etterpå er det oppvåkning av pasienten, fortsetter Svendsen.
– Vi planlegger derfor to pasienter per dag; én før og én etter lunsj.
Etter en prosjektperiode har de nå fått to faste dager i måneden hvor de utfører kryoablasjon av nyretumorer.
Seksjonsleder på CT ved Ahus, Ingvild Tønsberg, er glad over at de nå har fått faste kryodager.
– Det som har vært mest utfordrende for min del, er at vi ikke har hatt faste dager, og siden kapasiteten på CT-maskinene våre er fylt opp, så har vi måttet flytte pasienter, sier hun.
Hun påpeker at det ikke har vært noe problem å rekruttere radiografer til å være med på kryoablasjonsprosedyren.
– Det er veldig stor interesse fra radiografene for å være med på dette, sier hun og legger til:
– Radiografene synes det er spennende og ser på det som en faglig utvikling. Seks av sykehusets radiografer er hittil lært opp til å være med på kryoablasjonen av nyrene.
«På pasientene vi har hatt, har vi hverken sett en inkomplett ablasjon eller en ny svulst.»
Aktuelt for mange krefttyper Hvilke pasienter som skal få kryoablasjon av nyresvulster, avgjøres i multidisiplinære teammøter der urologer, radiologer og onkologer deltar.
– Dette sikrer en helhetlig vurdering av hver pasient, og ved behov kan vi også diskutere enkelttilfeller med andre sentre som har erfaring med kryoablasjon, sier Borgbjerg og legger til:
– Etter disse møtene blir pasientene presentert for de ulike behandlingsalternativene, og et helt sentralt moment er pasientens egne ønsker etter at han eller hun er blitt grundig informert.
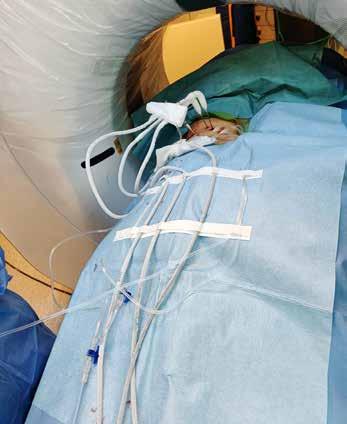
Kryonåler og ledninger blir kalde under fryseperiodene.
««Radiografene synes det er spennende og ser på det som en faglig utvikling.»
Radiologen peker videre på at kryoablasjon passer for alle pasienter med svulster som er mindre enn fire centimeter.
– Og de som egner seg spesielt bra, er de som ikke tåler en full operasjon, det vil si de som på en eller annen måte har påvirkninger i hjerte og lunger, og som kanskje tidligere har hatt en operasjon i magen som gjør det vanskelig å operere, fortsetter Borgbjerg.
– Og så er det pasienter som har en dårlig nyrefunksjon, som trenger et mikroinvasivt inngrep hvor man kan fjerne svulsten uten at man fjerner så mye mer av nyren. Pasienter som har alvorlige tilstander der man fjerner flere svulster, er også aktuelle fordi ved kryoablasjon kan man fryse flere ganger. Radiologen forteller videre at kryoablasjon kan anvendes ved mange kreftformer.
– Vi vil imidlertid få det godt innkjørt med nyrepasienter før vi utvider til andre pasientgrupper, presiserer han og legger til: – Internasjonalt behandler man flere og flere tilstander med ablasjon, som for eksempel lever, lunger, metastaser i bryst og lymfeknuter, i tillegg til nyrer. post@holdpusten.no
Jens Borgbjerg og kollegene har skrevet mer om prosedyren i Tidsskrift for Den norske legeforening, følg qr-koden og les artikkelen.
Lege Ola Einar Dahl er blant de som har blitt behandlet med kryokirurgisk ablasjon. Han dro til Kina for å få behandlingen.
– Jeg hadde et melanom på låret som ble fjernet og jeg regnet med at jeg var frisk, men etter fem år dukket det opp en kul på brystet som viste seg å være en metastase fra et malignt melanom, forteller han til Hold Pusten og legger til: – CT viste spredning til begge lungene og to metastaser i milten. Med den kunnskapen vi hadde der og da, så var prognosen pessima. Dette var i 2018, og immunterapien hadde akkurat kommet.
Oppe og gikk neste dag

Dahl er spesialist i generell og i ortopedisk kirurgi, og han har vært forskningsdirektør ved Sykehuset Innlandet og tidligere direktør for et internasjonalt kirurgisk forskningsforum ved Thrombosis Research Institute i London. Han hadde følgelig flere kolleger i internasjonale nettverk, og da han ble syk, sjekket han ut behandlingsalternativer sammen med dem. Og det endte med at han reiste til universitetssykehuset FUDA i Guangzhou i Kina.
– Dette er et cancersykehus som tilbyr mange minimale invasive teknikker som kryokirurgi, brachyterapi og elektroporasjon, sier han.
Etter at han hadde blitt undersøkt, ble det bestemt at han skulle ha kryokirurgi, det vil si kryoablasjon, på lungemetastasene.
– Først tok de den ene lungen, og fire dager etter, den andre sier han.
Etter hvert inngrep lå han en natt på intensivavdelingen, og dagen etter var han oppe og gikk i korridorer og trapper.
– Bivirkningen av inngrepene var lett penumothorax som ble ordnet med dren, uttaler han videre.
Burde vært førstevalget
Dahl har derfor selv god erfaring med kryokirurgisk ablasjon, og han synes det er bra at kollegene ved Ahus har begynt å ta opp denne behandlingsformen.
– Minimale invasive teknikker burde vært førstevalget for alle som får kreft, mener han og forteller at de ved det kinesiske sykehuset han var, tilbyr over 20 forskjellige minimale invasive teknikker og at de har over 20 års erfaring.
Når det gjelder kryokirurgisk ablasjon, påpeker han at de har behandlet over 10 000 pasienter og at de derfor har stor erfaring.
– Det er et tankekors at vi her i Norge er forbikjørt for en generasjon siden når det gjelder disse minimale invasive teknikkene, sier han.
Han mener de norske fagmiljøene har mye å lære av Kina.
tenkbyra.no
Bladet du nå leser gir deg grundig, uavhengig journalistikk laget av en redaksjon med kompetanse til å gå i dybden innen ditt fag eller interessefelt. Finn flere redaksjoner som brenner for det samme som deg på fagpressen.no/utvalg
I hvert nummer av Hold Pusten belyser Rådet for radiografetikk i NRF en situasjon som radiografer kan oppleve. Scenariene er basert på innsendte saker og egne erfaringer og skal være mest mulig realistiske og gjenkjennelige for radiografer flest. Håpet er at dette vil føre til diskusjon om og refleksjon radiografrollen på arbeidsplassen.
Tidspress og verdig pasientbehandling
På en travel avdeling med høyt arbeidspress må radiografen velge mellom å bruke ekstra tid på en sårbar pasient (for eksempel eldre, barn eller personer med kognitiv svikt) eller å holde produksjonstempoet for å unngå forsinkelser for andre pasienter. Hvordan kan radiografen best sjonglere dette?
UTEN RASTER
VED HANS FLAATA OG MARIO GAARDER (TEGNING)

Alle tror du er radiolog.
med 42 x 43 cm detektor

Kontakt Decotron for å høre mere www.decotron.no
Decotron AS Industriveien 1, 2020 Skedsmokorset, T: +47 63871200 firmapost@decotron.no I www.decotron.no
Decotron er en del av Santax Nordic Group, som i over 70 år har levert røntgenutstyr til nordiske sykehus. Vi er kjent for høy kvalitet og driftssikkerhet.
For pasienter over femti år som har problemer med kne eller hofte, er det i mange tilfeller bedre med røntgen enn MR.
TEKST: TONE AGUILAR
– Mange tenker at MR er en bedre og mer nøyaktig undersøkelse, sier leder i Norsk forening for allmennmedisin, Torgeir Hoff Skavøy, til Hold Pusten. – Men vi vet at for noen tilfeller, som lidelser i knær og hofter, så er det ikke alltid slik. Spesielt for pasienter som er over femti år og uten traume i sykehistorien, vil MR vanligvis ikke avdekke forhold som får betydning for behandling. Derfor er røntgen bedre. Ifølge Norsk helseatlas utføres bortimot 80 000 MR-undersøkelser av kne i året her til lands. Helseatlaset utarbeides av Senter for klinisk dokumentasjon og evaluering (SKDE), og sammenligner befolkningens bruk av spesialisthelsetjenester i ulke deler av landet.
Nesten halvparten av de polikliniske MR-undersøkelsene av kne ble utført blant pasienter som er over femti år, og av disse var det kun 31 prosent som hadde fått røntgen av kneet det forutgående året. Det konkluderes følgelig med at det er overforbruk av MR kne blant de over femti.
Samarbeid veien å gå
Som et middel for å imøtekomme denne situasjonen har Norsk radiologisk forening, Norsk ortopedisk forening og Norsk forening for allmennmedisin i fellesskap laget anbefalinger for hvordan smerter i kne skal følges opp hos personer som er eldre enn femti år.
Dagens Medisin har tidligere omtalt dette samarbeidet mellom mellom de tre foreningene. Administrerende direktør i Helse Sør-Øst, Terje Rootwelt, uttaler at det er ingen tvil om at det tas mange unødvendige MR-undersøkelser, og
at felles anbefalinger og samarbeid mellom fagmiljøene er veien å gå for å imøtekomme dette.
Anbefalingene fra de tre foreningene gjelder også MR hofte. Selv om tallene for MR hofte ikke er blitt publisert i helseatlaset ennå, forteller radiograf og førsteamanuensis ved Institutt for optometri, radiografi og lysdesign ved USN, Elin Kjelle, at dette også er undersøkelser som man i fagfeltet vet at det gjøres for mange av.
Kjelle er også Hold Pustens vitenskapelige redaktør.
– Så det går nok på klinisk erfaring og at radiologer som jobber med dette i sitt daglige virke merker at det kommer en del henvisninger som de tenker ikke er nødvendige, uttaler Kjelle til Hold Pusten.
Mellom barken og veden
Kjelle deltok i forskningsprosjektet Optimalisering av radiologiske tjenester (IROS), hvis formål har vært å forbedre kvaliteten på radiologiske tjenester i Norge ved å redusere undersøkelser av lav verdi og å øke de med høy verdi. Som en del av prosjektet snakket forskerne med fastleger om deres henvisningspraksis til bildediagnostiske undersøkelser.
– Og vi så at det er forskjellig hvordan hver enkelt fastlege jobber med dette, forteller Kjelle.
– Noen sendte ikke henvisninger hvis det ikke var nødvendig, mens andre sendte dem hvis pasienten ønsket det.
Hun legger til at legene ofte befinner seg mellom barken og veden når pasienter kommer og har vondt.
– For de vil hjelpe pasientene, og
ILLUSTRASJONSFOTO: ADAM KAZ/ISTOCK
derfor kan det være lett å gi etter for presset om bildediagnostiske undersøkelser, selv om de tror at det ikke kommer til å være veldig nyttig, sier hun. Derfor er hun glad for samarbeidet mellom allmennleger, ortopeder og radiologer rundt anbefalingene om MR kne og hofte.
– Dette er noe man har jobbet med fra flere hold lenge, påpeker hun.
– Og det er viktig å ha søkelys på dette slik at informasjonen kommer ut til folk om at MR ikke alltid er det beste alternativet, selv om man ofte tenker at
Få medogså deg fagartikkelen om undersøkelserlavverdi-på side 20.
den nyeste teknologien er den beste og at MR er bedre enn røntgen.
Direkte tilbakemeldinger
Skavøy i Norsk forening for allmennmedisin presiserer at de ønsker å få vekk en uønsket variasjon i henvisningspraksis.
– Og det betyr at hvis noen har en avvikende henvisningspraksis, så vil det være behov for å korrigere denne.
I de felles anbefalingene og flytskjemaene som er en del av disse, inngår det at henviserne kan få en tilbakemelding.
– Dette er en mye mer direkte
tilbakemelding som kanskje gir større sjanse for at man får en endring i praksis over tid, understreker han.
– Det er imidlertid viktig at denne tilbakemeldingen gjøres på en respektfull måte, og det sentrale er å bidra til en kvalitetsforbedring. For vi skal gjøre det som er riktig og best for pasienten og det som er nyttig for helsevesenet, uten at det går utover kvaliteten på helsetjenesten pasienten får.
Også han peker på at leger opplever et forventningspress fra pasientene når det gjelder å henvise til MR.
– Det er en tanke i befolkningen generelt om at MR er det man må velge
hvis man skal være sikker på at man er blitt undersøkt godt nok, sier han.
– Mye handler derfor om å formidle budskapet om at MR ikke alltid er det beste, og jeg tenker at jo flere faggrupper som sier dette, jo mer stoler pasientene på det og etter hvert vil budskapet spres og kunnskapen slippes.
Skavøy understreker at de har tro på denne typen samarbeid som de har hatt når det gjelder anbefalinger til MR av kne og hofte.
– Samtidig er vi spent på om dette er noe som etter hvert vil synes i tallmaterialene, medgir Skavøy.
– Men klarer vi sammen å få til gode

endringer som tar bort unødvendige undersøkelser uten at det går på bekostning av kvalitet, så er det ressurser spart.
Må holde trykket oppe
Når det gjelder radiografer, poengterer
Elin Kjelle at selv om det ikke er de som tar den siste avgjørelsen om hvorvidt en undersøkelse skal gjøres, så har de en viktig rolle når det gjelder å stille spørsmål rundt undersøkelsens berettigelse.
4.–8. mars avholde årets ECR i Wien. Hold Pusten skal som vanlig ned og dekke faglige hendelser og rapportere fra utstillingen. Ta gjerne kontakt dersom du skal holde foredrag eller vil tipse oss om noen andre som skal. Vi tar gjerne en prat! Send en e-post til: tone.rise@holdpusten.no
*«Gjør kloke valg» er en internasjonal kampanje for å redusere bruken av unødvendige medisinske tester, behandlinger og prosedyrer i helsetjenestene. Denne startet i 2012 USA under navnet Choosing Wisely. I Norge er det Den norske legeforening som har tatt regi, mens Norsk Radiografforbund er en av aktørene som stiller seg bak.
– Noen steder er det også radiografer som sitter og vurderer henvisninger, som setter opp timer til undersøkelser eller gjør prioriteringer, sier hun.
– Og de har en ekstra viktig rolle med å forhøre seg hvis de ser en henvisning de tenker ikke er nødvendig eller berettiget. Dette er en viktig del av det å være radiograf.
Ellers presiserer Kjelle at det å unngå bildediagnostikk som ikke er nødvendig, er en problemstilling som man vil måtte jobbe med i mange år fremover.
– Det er fint å lage anbefalinger, sier hun.
– Men dette er en kontinuerlig prosess hvor vi må holde trykket oppe. For det første med å fortsette å bruke anbefalingene som finnes, men også med å få informasjonen ut til pasientene og til befolkningen generelt slik at man opprettholder forståelsen. Og så kan ting også forandre seg i verden, så plutselig er det andre anbefalinger. Derfor er det viktig å holde seg oppdatert også.

Anbefaler konvensjonell røntgen «Røntgen anbefales» er tilbakemeldingen henvisere i visse tilfeller kan få hvis de har henvist til MR-undersøkelser uten forutgående røntgen.
Til Dagens Medisin forklarer tidligere leder for Norsk forening for allmennmedisin, Marte Kvittum Tangen, at samarbeidet kom i gang for å få flere til å følge ortopedenes «Gjør kloke valg»-anbefaling*: Unngå å henvise middelaldrende og eldre pasienter med kne- og hoftesmerter til MR som første bildediagnostiske utredning.
I samarbeidet inngår et informasjonsskriv til pasientene, et flytskjema som skal hjelpe fastlegene samt et tilbakemeldingsskriv til de som har henvist.
De felles anbefalingene gjelder for pasienter over femti som har smerter i hofte og kne og som ikke har hatt et forutgående traume og hvor det heller ikke er noen røde flagg.
For disse pasientene anbefales det først konservativ behandling med fysioterapi i tolv uker. Er det ikke nok bedring etter dette, anbefales røntgen for å sjekke for artrose. Og kun i de tilfellene røntgen ikke gir noen forklaring, bør man sende videre til MR. De røde flaggene som gjør at det anbefales et annet behandlingsforløp, er:
• Redusert allmenntilstand med feber, rødt og hovent ledd som pasienten ikke klarer å belaste.
• Misfarging og akutt hevelse hos pasienter med kjent blødningstendens.
• Aktivitetsbetingende lyskesmerter.
• Aktivitetsrelaterte hoftesmerter hos mosjonister og idrettsutøvere etter gjentatt stor belastning på underekstremiteter.
Bare ved de to siste røde flaggene bør man vurdere røntgen og MR før tolv uker. Ved de andre to er det sykehusinnleggelse som bør vurderes. post@holdpusten.no


KRYSSORDFORFATTER: ROLF BANGSEID FOTO: INGUNN SKJERVOLD
Send løsningssetningen til post@holdpusten.no innen 28. februar 2026, skriv «Kryssord HP 1» i emnefeltet.
NB! Oppgi postadressen din, den heldige vinner får nemlig tre lodd av typen Flax for livet.
På neste side finner du løsningen på forrige kryssord, og du ser hvem som vant.



Vinner av kryssord i Hold Pusten nummer 5 ble Solveig Eie, Drangedal, vi gratulerer! Tre lodd av typen Flax for livet er sendt deg per snailmail.
Og, du: Prøv deg på det ferske kryssordet på forrige side.

Vi søker radiograf i 100% fast stilling til vårt PCI-senter innen intervensjonskardiologi.
PCI-senteret utfører planlagte og akutte perkutan koronar intervensjoner (PCI) og er en del av et tverrfaglig miljø bestående av kardiologer, sykepleiere og radiografer. Stillingen innebærer arbeid i team, høy grad av ansvar og varierte arbeidsoppgaver.
Arbeidsoppgaver
Assistanse ved PCI, koronar angiografi og andre invasive hjerteprosedyrer i samarbeide med spesialsykepleiere
Betjening av angiografi-/gjennomlysningsutstyr
Ivareta strålevern og pasientsikkerhet
Klargjøring av utstyr og pasient før og etter prosedyrer
Bidra til fagutvikling, kvalitetssikring og forbedringsarbeid
Kvalifikasjoner
Autorisasjon som radiograf
Interesse for hjerte-/karfaget
Erfaring fra sykehus vektlegges
Erfaring fra intervensjonsradiologi og/eller PCI er ønskelig men ikke nødvendig - opplæring vil gis
Gode datakunnskaper
Må beherske norsk på høyt nivå, både skriftlig og muntlig
Personlige egenskaper
• Positiv innstilling som bidrar til et godt arbeidsmiljø
• Gode samarbeidsevner og trives med teamarbeid
• Evne til å jobbe strukturert i tidvis hektisk miljø
Ansvarsbevisst og faglig engasjert
Fleksibel og løsningsorientert
Personlig egnethet
Vi tilbyr
Spennende og meningsfylte arbeidsoppgaver i et høyteknologisk miljø
God opplæring og mulighet for faglig utvikling
Tverrfaglig samarbeid med erfarne kolleger
Gode pensjonsordninger i KLP
Nøkkelinformasjon
Søknadsfrist: 01.03.2026
Arbeidsgiver: Sørlandet sykehus HF
Sted: Arendal
Stillingstittel: Radiograf
Stillinger: 1
Heltid / Deltid: Heltid
Ansettelsesform: Fast
Stillingsprosent: 100
Webcruiter-ID: 5063803779
Kontaktperson: Karen-Margrethe Ziesler Krogsrud
Enhetsleder
Telefon: 37 01 43 76
Vi ber alle søkere vedlegge dokumentasjon på utdanning, attester på arbeidserfaring og eventuelle spesialistgodkjenninger. Dette for å dokumentere kvalifikasjoner som kommer frem i CV, og til lønnsfastsettelse.
EIVIND RICHTER ANDERSEN1,2, INGRID ØFSTI BRANDSÆTER1 OG EVA GODSKE FRIBERG1
1Direktoratet for strålevern og atomsikkerhet
2Stavanger universitetssjukehus
Strålevernlovgivningen er, for medisinsk strålebruk, til for å beskytte pasienter, ansatte og den øvrige befolkningen (1, 2).
Tre strålevernprinsipper ligger til grunn: berettigelse, optimalisering og dosegrenser (3). På sykehusene og ved røntgeninstituttene arbeides det daglig for å ivareta godt strålevern, og det gjennomføres mye bra optimaliseringsarbeid, enten som del av lokale rutiner eller gjennom små og store kvalitetssikringsprosjekter.
Dette er et viktig arbeid for å sikre at pasienter som gjennomgår en undersøkelse med ioniserende stråling, blir eksponert for så lav stråledose som praktisk mulig, i henhold til ALARA-prinsippet.
Nasjonale referansedoser er i så måte et godt verktøy hvor de lokale avdelingene kan justere kurs ved å sammenligne egne doser opp mot et nasjonalt beregnet referansenivå (4). For arbeidstagere og befolkningen for øvrig (ikke pasienter) finnes det fastsatte dosegrenser som ikke skal overstiges (2). Arbeidet med optimalisering og dosegrenser kan derfor virke relativt konkret, og vil på sett og vis være en lavthengende frukt i arbeidet med strålevern. Men hva med berettigelse?
I denne artikkelen diskuteres berettigelse i lys av lavverdiradiologi. Det vil først bli gitt en introduksjon til berettigelse og utfordringer i berettigelsesvurderingen. Deretter blir lavverdiradiologi introdusert. Innfallsvinkelen til artikkelen er at den mest effektive måten å forvalte godt strålevern på, må være å ikke eksponere personer som ikke har noen nytte av å bli eksponert.
All strålebruk skal være berettiget, det vil si at fordelene skal være større enn ulempene strålingen medfører (2). Berettelsesvurdering foregår på tre nivåer: 1) overordnet nivå, 2) generisk nivå; valgt apparatur og metode/prosedyre skal forbedre diagnose og/eller behandling, hvor vurderingen også kan omfatte både økonomiske, organisasjonsmessige, etiske og samfunnsmessige fordeler/ulemper, 3) individuell berettigelse; strålebruken skal være overveiende til nytte for pasienten (3, 5). Tidligere relevante opplysninger, journaler og bilder skal innhentes (om mulig) for å unngå unødvendig strålebruk (5). Teoretisk virker berettigelsesvurdering som en øvelse som er rett frem. Dette er imidlertid ikke tilfelle i praksis. Under følger en redegjørelse for noen faktorer som gjør den individuelle berettigelsesvurderingen utfordrende.
Verdien av en god henvisning
Berettigelsesvurderingen blir gjort på bakgrunn av en henvisning til bildediagnostiske undersøkelser. En slik henvisning har flere funksjoner. Henvisningen skal sikre a) at berettigelsesvurderingen kan gjennomføres og dermed unngå unødig stråledose (2), b) at rett undersøkelse blir gjennomført for den aktuelle problemstillingen (6), c) at riktig tolkning av undersøkelsene blir utført (7), og d) riktig bruk av ressurser. Chilanga et al. (6) identifiserte 12 ulike formål som kliniske radiografer brukte henvisningen til, hvor informasjonen ble brukt til både berettigelsesvurdering og optimalisering av prosedyre. Gode henvisninger er derfor essensielt for pasientsikkerhet og kvalitet (6). Undersøkelser viser imidlertid at henvisningsprosessen og vurdering av berettigelse er vanskelig (8). Rom for forbedring av henvisningskvalitet ble trukket frem i Riksrevisjonens rapport om bildediagnostikk i 2017 (9). I en
Få også med deg saken om overforbruk av MR kne på side 14.
norsk studie hvor radiologer ble bedt om å vurdere berettigelse for CT caput i henhold til skandinaviske retningslinjer, ble 65 prosent av henvisningene vurdert berettiget iht. til retningslinjen, mens 17 prosent ble vurdert berettiget selv om «kravene» i retningslinjene ikke var oppfylt. Dette til tross, i 52 prosent av vurderingene ble det oppgitt at det var behov for mer informasjon i henvisningene (10). Dette er i tråd med internasjonal litteratur som har vist at henvisningskvaliteten til radiologi er dårlig, og bør forbedres (7, 11). Også i andre land er berettigelsesvurderingen varierende. En stor europeisk studie fra 2024 fant at av 1000 CT-henvisninger fra syv EU-land, var mellom 14 prosent og 40 prosent av undersøkelsene ikke-berettiget (12). Tilsvarende fant en studie fra Sverige at om lag 20 prosent av undersøkelsene ikke var berettiget (13).
Feilslått kollegialitet?
I henhold til strålevernforskriften skal berettigelse av bildediagnostikk vurderes av ansvarlig helsepersonell (radiolog) basert på henvisningen (2). Dette fordrer at henvisningen inneholder tilstrekkelig informasjon til at vurdering kan foretas. Radiologer kjenner kun til pasienten fra det som beskrives i henvisningen, og har ikke hele bildet slik som henvisende lege. Man antar gjerne at henviser besitter annen relevant informasjon ettersom henvisningen er sendt. I en kvalitativ studie fra Norge ble dette trukket frem, hvor det beskrives som vanskelig å avvise en henvisning, da radiologene fryktet å tråkke kliniker på tærne (14). Terskelen for å avslå undersøkelser er derfor høy (8). Men på den annen side kom det fram at klinikere gjerne kunne ønske å få avslag fra radiolog på henvisninger, da de i dialog med pasient kan bruke dette som et spesialistutsagn som understøtter at det ikke vil være behov for radiologisk undersøkelse for den aktuelle
problemstillingen (14). Dersom dette er praksis, vil ingen i realiteten fungere som portvoktere for bildediagnostiske undersøkelser. Dette understøttes av en norsk studie hvor 91 prosent av fastlegene beskrev at de henviste til undersøkelser som de ikke trodde var til nytte, mens 60 prosent av radiologene rapporterte at unødvendige undersøkelser ble gjennomført ved deres avdeling (15).
Helsetjenesten, retningslinjer og silomentalitet
Organiseringen av helsetjenesten utfordrer også berettigelsesvurderinger. Den overordnende strukturen og skillet mellom primær- og sekundærhelsetjenesten fører til silomentalitet. Tidspress og manglende tilganger til relevant informasjon, eksempelvis tidligere undersøkelser, blir ansett som problematisk (14). Klinikere fokuserer gjerne først og fremst på egne pasienter og ressurser, og kan ta valg uten å vurdere konsekvenser for andre. Dette gjelder også bruken av bildediagnostikk (8), for eksempel når en kliniker henviser en pasient til unødvendig bildediagnostikk, istedenfor å gjøre en klinisk vurdering eller diskutere andre alternativer.
Defensiv medisin der det henvises til bildediagnostikk «for sikkerhets skyld» påvirker også berettigelsesvurderingen. Frykten for å overse en alvorlig tilstand resulterer i at klinikere sender henvisning til undersøkelser med svak indikasjon, og radiolog godkjenner henvisningene (8, 16). Videre gjør god tilgang til bildediagnostikk det vanskelig for klinkere å avvise pasienters etterspørsel og krav om bildediagnostiske undersøkelser.
Retningslinjer, nasjonale handlingsplaner og standardiserte pasientforløp er utviklet for å sikre god kvalitet og riktige prioriteringer. Det finnes imidlertid få retningslinjer direkte rettet mot bildediagnostikk (9) – nasjonale retningslinjer for bildediagnostikk ved ikke-traumatiske muskel- og skjelettlidelser (17) er unntaket. Gode retningslinjer vil kunne bidra til å minimere pasienters eksponering for stråling og redusere andelen unødvendige undersøkelser. På den annen side har norske retningslinjer blitt rapportert å være lite oppdaterte og i uoverensstemmelse med hverandre (14). Det blir ansett som problematisk at radiologer ikke alltid er involvert i
å utvikle retningslinjer, noe som kan resultere i utilstrekkelige anbefalinger for bildediagnostikk (8). Klinikere synes videre det er vanskelig å avvike fra retningslinjer, i tillegg kan retningslinjer tolkes forskjellig (18, 19). Dette vil igjen kunne føre til økt bruk av unødvendig bildediagnostikk (14).
Standardisering legger mange føringer for bildediagnostiske undersøkelser. I perioden hvor pakkeforløpet for prostatakreft ble implementert, så man en tredobling av antall MR prostataundersøkelser (20). Spørsmålet blir da om gevinsten av disse undersøkelsene berettiger økt bruk.
Verdi av bildediagnostiske tjenester I følge strålevernforskriften er en undersøkelse berettiget dersom «de samlede terapeutiske fordeler for individ og samfunn er større enn ulempene strålebruken medfører» (2). Dette kan gi opphav til en rekke spørsmål: 1) Hva regnes som en fordel eller ulempe? 2) Hvordan skal forhold mellom individ og samfunn vektes? 3) Hvordan tolkes frasen «strålebruken medfører»?
Disse spørsmålene er omfattende, og er i seg selv egnet for en egen artikkel. Spørsmålene vil derfor ikke bli besvart i denne artikkelen. Det er allikevel verdt å notere seg at for at en undersøkelse skal være berettiget, må eksponeringens verdi med hensyn til å svare på et klinisk spørsmål ha blitt vurdert (21). Vurderingen skal ta hensyn til forventet diagnostisk eller behandlingsmessig resultat (5). Verdivurderingen av bildediagnostiske undersøkelser er kompleks, og denne artikkelen tar ikke for seg en inngående diskusjon av dette. Reduksjon av smerte, dysfunksjon og lidelse kan imidlertid ses på som radiologiens viktigste verdi (22) og er således i tråd med prioriteringsprinsippene i norsk helsevesen hvor tiltakets prioritet øker i tråd med forventet nytte av tiltaket (23). Samlet sett vanskeliggjør de fire ovennevnte faktorene berettigelsesvurderingen i praksis. Dette kan ha ført til at en høy andel av undersøkelser med lav verdi blir gjennomført.
Lavverdiradiologi
Radiologi er, når det blir brukt riktig, et fantastisk hjelpemiddel i et moderne
helsevesen. Radiologi bidrar til riktig diagnose og behandling, samtidig som det kan bidra til effektiv bruk av helsetjenesten, eksempelvis ved å redusere tiden som er nødvendig før riktig tiltak blir igangsatt (24). På den annen side kan radiologi, dersom det benyttes feil, både utgjøre en risiko og forsinke korrekt behandling (25-27). Eksempelvis viste en studie at 65 prosent av 244 pasienter som ble henvist til fysioterapi, først ble henvist etter at MR var gjennomført. Studien konkluderer med at dette medførte en median forsinkelse på 32 dager til korrekt behandling (26).
Lavverdiradiologi er definert som bildediagnostiske undersøkelser hvor evidensen tyder på at undersøkelsen gir lite utbytte eller der risiko for skade overstiger sannsynlige fordeler (28). For at bildeundersøkelser skal kunne karakteriseres som undersøkelser av høy verdi, må med andre ord undersøkelsen ha en positiv konsekvens. Dette er i tråd med berettigelsesprinsippet: Fordeler skal være større enn ulemper (2). Internasjonale undersøkelser har imidlertid vist at opptil 50 prosent av bildediagnostiske undersøkelser kan være av lav verdi (25, 27, 29). Typiske undersøkelser kan være rutinebilder, bilder ved atraumatiske smerter og overhyppige kontroller (30).
I litteraturen er om lag 80 prosedyrer/ bildeopptak definert til å være potensielt lavverdi-undersøkelser (30). Videre har ulike fagmiljøer rundt om i verden definert om lag 100 bildediagnostiske undersøkelser som generelt bør unngås (31). I Norge har Norsk radiologisk forening gjennom «Gjør kloke valg»-kampanjen* definert følgene seks undersøkelser som sannsynligvis vil ha liten verdi, og dermed bør unngås (32): 1 Rutinemessig CT-undersøkelse av voksne ved lette og minimale hodeskader.
2 Bildediagnostikk ved korsryggsmerter uten varselsymptomer.
3 Bildediagnostikk ved ukomplisert hodepine uten varselsymptomer.
4 Avansert bildediagnostikk ved fremre knesmerter dersom pasienten ikke har hydrops, låsning, eller har forsøkt fysikalsk behandling uten bedring.
5 Utredning eller kontroll av tilfeldig påviste ovarialcyster ved bildediagnostikk dersom kriterier for disse ikke er oppfylt.
6 CT ved mistanke om akutt apendicitt hos barn, før ultralyd har vært vurdert. som et alternativ
Tabell 1 Anbefalinger fra «Gjør kloke valg»-kampanjen som omhandler bildediagnostikk
Unngå oversiktsbilder av buken hos barn med langvarige magesmerter.
Unngå røntgen thorax og gjentatte blodprøver ved bronkiolitt.
Unngå rutinemessig ultralyd av tyreoidea hos pasienter med patologiske tyreoidea-funksjonstester.
Unngå bildediagnostikk ved ikke-traumatiske muskel/ skjelettsmerter uten mistanke om underliggende sykdom som har behandlingsmessig konsekvens.
Unngå rutinemessig å utføre CT før lumbalpunksjon ved mistanke om akutt bakteriell meningitt.
Unngå å ta CT pulmonal angiografi ved lav klinisk sannsynlighet for lungeemboli og negativ høysensitiv d-dimertest.
Unngå å ta røntgen i utredningen av nesebrudd.
Unngå å ta ultralyd bihuler ved sinusitt.
Unngå CT bihuler og ukritisk forskriving av antibiotika ved ukomplisert akutt rhinosinusitt.
Under revidering: Unngå ultralydundersøkelser av gravide utover rutineultralyd dersom det ikke foreligger medisinsk indikasjon.
Unngå rutinemessig ultralydundersøkelse av livmorhalsen hos gravide uten tidligere historie med for tidlig fødsel eller senabort.
Unngå å utføre unødvendig ofte ultralydkontroll hos asymptomatiske pasienter med små abdominale aortaaneurismer. Aneurismer som er mindre enn 4,5 cm i diameter kan kontrolleres med årlig ultralydundersøkelse.
Unngå undersøkelser som billeddiagnostikk, blodprøver, scopier et cetera for å avdekke tidlig asymptomatisk tilbakefall etter kurativt rettet kreftbehandling med mindre slike kontroller har betydning for prognose eller livskvalitet.
Unngå undersøkelser som billeddiagnostikk, blodprøver, scopier et cetera hos kreftpasienter når sannsynligheten for behandlingsmessig konsekvens er lav.
Unngå å henvise middelaldrende og eldre pasienter med kne- og hoftesmerter til MR som første billeddiagnostiske utredning.
Unngå røntgen, ortosebehandling og kirurgisk behandling hos barn under åtte år som går med problemfri inntåing.
Unngå utredning med ultralyd for hoftedysplasi hos nyfødte uten tegn på instabilitet og/eller økt risiko.
Unngå å rekvirere MR av rygg eller ledd hvis det ikke har en sannsynlig diagnostisk eller behandlingsmessig konsekvens.
Unngå å bruke panoramarøntgen som del av rutinekontroll av asymptomatiske pasienter.
Unngå bildediagnostikk for muskel- og skjelettplager når det ikke er mistanke om underliggende eller alvorlig patologi som har behandlingsmessig konsekvens.
Unngå bildediagnostikk ved akutte eller subakutte korsryggsmerter av mindre enn seks ukers varighet.
Norsk barnelegeforening
Norsk endokrinologisk forening
Norsk forening for fysikalsk medisin og rehabilitering
Norsk forening for infeksjonsmedisin
Norsk forening for lungemedisin
Norsk forening for otorhinolaryngologi, hode- og halskirurgi
Norsk gynekologisk forening
Norsk karkirurgisk forening
Norsk onkologisk forening
Norsk ortopedisk forening
Norsk revmatologisk forening
Den norske tannlegeforening
NFFs faggruppe for manuellterapi
Norsk Kiropraktorforening
Videre har øvrige norske fagmiljøer gjennom «Gjør kloke valg»kampanjen nedfelt 21 anbefalinger om bildediagnostiske undersøkelser som generelt ikke bør gjøres (tabell 1)(32).
DISKUSJON
Berettigelse og lavverdiradiologi
Denne artikkelen setter søkelyset på utfordringene i berettigelsesvurderingen, samtidig som den viser til viktigheten av slike vurderinger, da svært mange bildediagnostiske undersøkelser kan være gjennomført uten å tilføre verdi for pasientens videre forløp. På den annen side kan man stille spørsmålet om hvorvidt lavverdiradiologi alltid er uberettiget. Frem til nyere tid har søkelyset vært på diagnostisk og terapeutisk effektivitet. Å gå ut over dette ved å evaluere verdi av radiologi er en relativt ny tilnærming som er stadig i utvikling (33). Hvordan denne tilnærmingen passer inn i berettigelsesvurderingen, kan diskuteres.
Begrepet «hensiktsmessighet» (appropriateness) brukes ved en kunnskapsbasert tilnærming til hvilke undersøkelser som er best egnet for spesifikke tilstander (34), og anvendes dermed til å skille mellom undersøkelser av høy og lav verdi. Berettigelse ( justification) brukes for å vurdere forholdet mellom risikoen ved stråleeksponeringen og undersøkelsens nytteverdi (3). Dette er allikevel ikke to adskilte faktorer, da kriterier for hensiktsmessighet (appropriateness criteria) gjerne trekkes frem som hjelpemiddel for å vurdere berettigelse (35). Berettigelsesvurderingen vil dermed både handle om risiko ved stråleeksponeringen, men også omhandle vurdering av nytte.
Dermed vil potensielle lavverdiundersøkelser som hovedregel kunne betegnes som ikke-berettiget ettersom kunnskapsgrunnlaget tilsier at slike undersøkelser gir liten helsegevinst til pasientene. Slike undersøkelser vil allikevel i enkelte tilfeller være av høy verdi. Berettigelsesvurdering må derfor gjøres før hver individuelle pasients eksponering.
Noen vil hevde at det kan være vanskelig å vite på forhånd hvilken verdi en radiologisk undersøkelse vil ha, og at verdien av undersøkelsen først kan stadfestes etter at undersøkelsen er gjennomført. På den annen side: Dersom man på forhånd ikke kan si noe
om hvorvidt en undersøkelse er nyttig, kan man heller ikke vurdere om den vil være mer nyttig enn skadelig (36). Estimering av hvor sannsynlig det er at en pasient har en gitt sykdom/tilstand (pre-testsannsynlighet), er derfor viktig: Bildediagnostikk er indisert dersom det er en rimelig pre-testsannsynlighet for at pasienten har en sykdom/tilstand, men hvor man ikke er sikker nok til å starte tiltak (37).
Dersom undersøkelsen med sannsynlighet ikke gir konsekvens for videre behandling, er den å anse som ikke-berettiget (5). Slike sannsynlighetsestimater er også nyttig ved å vurdere viktigheten av tilfeldige funn: Hva er sannsynligheten for at en pasient har en gitt tilstand som indikert på bildene, og dermed om det er behov for videre undersøkelser (37)? På denne måten kan radiologene bidra til å stanse eventuelle videre uberettigede bilder og hindre at pasienten havner i en diagnostisk runddans i helsevesenet.
I denne artikkelen har det blitt gitt en kort beskrivelse av faktorer som utfordrer berettigelsesvurderingen. Avslutningsvis følger en beskrivelse av ulike tiltak som kan være til hjelp for å sikre berettigelse og redusere bruk av lavverdiradiologi.
Tiltak for å sikre berettigelse
Flere nasjonale tiltak og kampanjer er satt i gang for å redusere bruken av lavverdiradiologi, og dermed øke graden av berettigede undersøkelser. For over ti år siden lanserte den internasjonale strålevernmyndigheten, IAEA, trippel A-prinsippet som hjelp til å sikre berettigelse: Awarness, Appropriateness og Audit (38). Tanken rundt de tre A-ene er at det er et behov for å skape bevissthet rundt strålerisiko; hjelpemidler må benyttes for å sikre at pasienten faktisk har behov for undersøkelsen
(eksempelvis henvisningskriterier), og prosessene må granskes for å sikre at de fungerer etter hensikten.
Den europeiske strålevernmyndigheten HERCA har publisert en holdningsuttalelse for å øke forståelsen og belyse viktigheten av individuell berettigelse. Tydelig fordeling av ansvar, skrevne prosedyrer og tilstrekkelig kompetanse og opplæring trekkes frem som viktige elementer for å sikre berettigelse (21).
«Gjør kloke valg»-kampanjen kom til Norge i 2018 og man har gjennom den siden da jobbet med å redusere unødvendige undersøkelser og behandlinger på flere områder i den norske helsetjenesten, inkludert radiologi. I løpet av 2025 har flere sykehus i Norge valgt å bli med i kampanjen, noe som blant annet innebærer at ledelsen skal støtte målsetningen om å redusere overdiagnostikk og overbehandling for å fremme kvalitet og pasientsikkerhet (39). I tillegg har Norsk forening for allmennmedisin prosjektet «Bærekraft på legekontoret», som skal motvirke overaktivitet og gjøre bruken av den felles offentlige helsetjenesten nettopp mer bærekraftig (40), blant annet gjennom å styrke portvokterfunksjonen.
Høsten 2025 lanserte Direktoratet for strålevern og atomsikkerhet (DSA) kampanjen «Ta riktig bilde av pasienten». Bakgrunnen for dette var en internasjonal tilsynsaksjon som avdekket blant annet mangel på prosedyrer, mangel på retningslinjer/henvisningsråd, mangel på lokale og nasjonale prosedyrer for kliniske revisjoner og mangelfulle henvisninger (41). Kampanjen setter søkelys på kvalitet og pasientsikkerhet i bildediagnostikk. Den oppfordrer til bruk av henvisningskriterier og beslutningsstøtte for å skrive gode henvisninger med nok klinisk informasjon.
Nettverk for radiologi
Bedre styringsdata
Tilgjengelighet av undersøkelser på tvers av av sykehus og private røntgeninstitutter
Utarbeiding og oppdatering/revidering av faglige retningslinjer
Veranor – Forbedring av henvisninger til radiologi i primærhelsetjenesten og sykehus
Bedre kommunikasjon mellom radiolog/radiograf og henviser
Gode henvisninger er avgjørende for riktige undersøkelser, redusert strålebelastning og effektiv ressursbruk – og bidrar til bedre pasient-sikkerhet og kvalitet i helsetjenesten (42).
Helse- og omsorgsdepartementet har gitt de fire regionale helseforetakene i oppdrag å kartlegge bruken av laboratorie- og radiologitjenester, og å iverksette tiltak for å redusere overforbruk. Arbeidet ledes av Helse Vest RHF. I dette arbeidet ble det identifisert 47 tiltak for å redusere uønsket variasjon i radiologi, og bidra til mer verdibasert og effektiv bruk av bildediagnostikk. Seks av tiltakene ble prioritert for videre arbeid (tabell 2) (43).
Behov for en god berettigelseskultur
Tiltakene som er beskrevet over, kan anses som tiltak på et overordnet nivå. Slike tiltak hjelper imidlertid lite dersom de ikke implementeres på lokalt nivå. I henhold til strålevern-forskriften skal interne rutiner sikre at berettigelsesvurderinger blir gjennomført (2). Dette krever god og tydelig ledelsesforankring, og det bør sikre tilstrekkelig prioritet, opplæring og ressurser for vurderinger, samt støtte til å stå i vurderingene. Eksempelvis blir berettigelsesvurderingen svært tilfeldig og vanskelig dersom den i det store og hele er opp til hver enkelt radiolog. Det må følgelig etableres rutiner og en lokal kultur for a) hvordan henvisninger skal vurderes med kriterier for aksept. Beslutningsstøttesystemer, eksempelvis iGuide (44), iRefer (45), kan være til hjelp med dette, b) rutiner for hvordan eventuelle henvisninger avvises – eksempelvis standardiserte brev og tekster og rutiner for oppfølging av mangelfulle henvisninger. Berettigelsesvurdering bør videre være gjenstand for gjentagende diskusjon og opplæring, hvor konsekvenser av mangelfull berettigelsesvurdering bør være tema med tanke på
strålingsrisiko, ressursforvaltning, kvalitet i tjenestene og faglig integritet. Radiografer bør være pådrivere for dette arbeidet, og bør jobbe for at bildediagnostiske avdelinger ikke fremstår som en enhet hvor god service er ensbetydende med å si ja til alle henvisninger (46). I noen tilfeller er det å avstå fra en undersøkelse den beste tjenesten en pasient kan få. Å ikke eksponere pasienter som ikke trenger å eksponeres, må være den beste innfallsvinkelen til godt strålevern.
Konklusjon
I denne artikkelen belyses viktigheten av berettigelsesvurdering, da svært mange radiologiske undersøkelser kan være av lav verdi. Mange faktorer utfordrer berettigelsesvurderingen, og flere tiltak på overordnet nivå er iverksatt for å øke graden av radiologiske undersøkelser med høy verdi. Det er imidlertid svært viktig at tiltakene blir fulgt opp på lokalt nivå, noe som fordrer god ledelsesforankring og en kultur og avsatt tid for reell prioritering av radiologiske undersøkelser. På denne måten kan man best mulig forvalte godt strålevern ved å ikke eksponere pasienter som ikke trenger å eksponeres.
*Dette er «Gjør kloke valg»kampanjen
Gjør kloke valg» er en internasjonal kampanje for å redusere bruken av unødvendige medisinske tester, behandlinger og prosedyrer i helsetjenestene. Denne startet i 2012 USA under navnet Choosing Wisely. I Norge er det Den norske legeforening som har tatt regi, mens Norsk Radiografforbund er en av aktørene som stiller seg bak.
I så fall kan du få veiledning av Radforum, Radiografifaglig forskningsforum, som er en del av NRF. De vurderer alle fagartikler som sendes til Hold Pusten. Dersom de mener at en fagartikkel kan heves med relativt enkle grep, får forfatteren/forfatterne tilbud om veiledning. Ta kontakt med Hold Pusten på post@holdpusten.no eller med Radforum på radforum@radiograf.no dersom du lurer på noe rundt dette.
1. Strålevernloven. Lov om strålevern og bruk av stråling (strålevernloven) LOV-2000-05-12-36 2000 [updated 01.07.22; cited 2026 06.01.26].
Available from: https://lovdata.no/ dokument/NL/lov/2000-05-12-36/ KAPITTEL_2#KAPITTEL_2
2. Strålevernsforskriften:. Forskrift om strålevern og bruk av stråling FOR-2016-12-16-1659 (Norwegian). 2016 [updated 2016. Available from: https://lovdata.no/dokument/SF/ forskrift/2016-12-16-1659#KAPITTEL_6
3. ICRP. The 2007 Recommendations of the International Commission on Radiological Protection. Elsevier Ltd.; 2007.
4. Widmark A. Representative doser i Norge - 2017. Resultater fra innrapportering og revisjon og etabling av nye nasjonale referanseverdier. Østerås: Statens Strålevern; 2018. 5. Norwegian Radiation and Nuclear Safety Authority. Guidance for use of medical X-ray and MR equipment. Guidance to «Regulations for radiation protection and use of radiation. Guidance No. 5. Østerås: Norwegian Radiation and Nuclear Safety Authority; 2023
6. Chilanga CC, Olerud HM, Lysdahl KB. The value of referral information and assessment – a cross sectional study of radiographers’ perceptions. BMC Health Services Research. 2022;22(1):893.10.1186/ s12913-022-08291-w
7. Kasalak Ö, Alnahwi HAA, Dierckx RAJO, Yakar D, Kwee TC. Requests for radiologic imaging: Prevalence and determinants of inadequate quality according to RI-RADS. European Journal of Radiology. 2021;137:109615.https://doi.org/10.1016/j. ejrad.2021.109615
8. Brandsaeter IO, Andersen ER, Hofmann BM, Kjelle E. Drivers for low-value imaging: a qualitative study of stakeholders’ perspectives in Norway. BMC Health Serv Res. 2023;23(1):295.10.1186/ s12913-023-09328-4
9. Riksrevisjonen. Riksrevisjonens undersøkelse av bruken av polikliniske bildediagnostikk. Oslo, 2017
10. Kjelle E, Brandsæter IØ, Lauritzen PM, Andersen ER, Prothun J, Hofmann BM. Quality of referrals and adherence to guidelines for adult patients with minimal to moderate head injuries in a selection of Norwegian hospitals. 2024
11. Davies S, George A, Macallister A, Barton H, Youssef A, Boyle L, et al. “It’s all in the history”: A service evaluation of the quality of radiological requests in acute imaging. Radiography. 2018;24(3):252-6.https://doi.org/10.1016/j. radi.2018.03.005
12. European comission. European co-ordinated action on improving justification of computed tomography. 2024.http://10.2833/8026
13. Almén A, Leitz W, Richter S. National Survey on Justification of CT-examinations in Sweden. Strålsäkerhets myndigheten; 2009. 14. Andersen ER, Hofmann BM, Kjelle E. Reducing low-value radiological services in Norway -a qualitative multi-professional study on measures and facilitators for change. BMC Health Serv Res. 2022;22(1):678.10.1186/ s12913-022-08077-0
15. Kjelle E, Andersen ER, Brandsaeter IO, Hofmann BM. Norwegian general practitioners’ and radiologists’ perspectives on the referral, justification, and unnecessary imaging-a survey. Scand J Prim Health Care. 2024;42(4):57481.10.1080/02813432.2024.2366247
16. Hurlen P. For mye bildediagnostikk? Michael. 2025.http:\\10.56175/ Michael.12621
17. Helsediretoratet. Nasjonal faglig retningslinje for bildediagnostikk ved ikke-traumatiske muskelog skjelettlidelser. Anbefalinger for primærhelsetjenesten. In: Helsedirektoratet, editor. Oslo2014
18. Alber K, Kuehlein T, Schedlbauer A, Schaffer S. Medical overuse and quaternary prevention in primary care – A qualitative study with general practitioners. BMC Family Practice. 2017;18(1):99.10.1186/s12875-017-0667-4
19. Redwood R, Knobloch MJ, Pellegrini DC, Ziegler MJ, Pulia M, Safdar N. Reducing unnecessary culturing: a systems approach to evaluating urine culture ordering and collection practices among nurses in two acute care settings. Antimicrobial Resistance & Infection Control. 2018;7(1):4.10.1186/ s13756-017-0278-9
20. Hofmann B, Haug ES, Andersen ER, Kjelle E. Increased magnetic resonance imaging in prostate cancer management—What are the outcomes? Journal of Evaluation in Clinical Practice.n/a(n/a).https://doi.org/10.1111/ jep.13791
21. HERCA. Justification of Individual Medical Exposures for Diagnosis: A
HERCA Position Paper. 2014
22. Hofmann B. Mapping the values of radiology. Eur J Radiol. 2025;183:111901.10.1016/j.ejrad.2024.111901
23. Meld. St.21 (2024-2025). Helse for alle. Rettferdig prioritering i vår felles helsetjeneste. 2025
24. Brady AP, Bello JA, Derchi LE, Fuchsjager M, Goergen S, Krestin GP, et al. Radiology in the era of valuebased healthcare: a multi-society expert statement from the ACR, CAR, ESR, IS3R, RANZCR, and RSNA. Insights Imaging. 2020;11(1):136.10.1186/ s13244-020-00941-z
25. Rao VM, Levin DC. The overuse of diagnostic imaging and the Choosing Wisely initiative. Ann Intern Med. 2012;157(8):574-6.10.7326/0003-4819157-8-201210160-00535
26. Sajid IM, Parkunan A, Frost K. Unintended consequences: quantifying the benefits, iatrogenic harms and downstream cascade costs of musculoskeletal MRI in UK primary care. BMJ Open Quality. 2021;10(3):e001287.10.1136/ bmjoq-2020-001287
27. Hofmann B, Andersen ER, Kjelle E. Visualizing the Invisible: Invisible Waste in Diagnostic Imaging. Healthcare (Basel). 2021;9(12).10.3390/ healthcare9121693
28. Scott IA, Duckett SJ. In search of professional consensus in defining and reducing low-value care. Med J Aust. 2015;203(4):179-81.10.5694/mja14.01664
29. Hendee WR, Becker GJ, Borgstede JP, Bosma J, Casarella WJ, Erickson BA, et al. Addressing overutilization in medical imaging. Radiology. 2010;257(1):240-5.10.1148/radiol.10100063
30. Kjelle E, Andersen ER, Krokeide AM, Soril LJJ, van Bodegom-Vos L, Clement FM, et al. Characterizing and quantifying low-value diagnostic imaging internationally: a scoping review. BMC Med Imaging. 2022;22(1):73.10.1186/ s12880-022-00798-2
31. Levin DC, Rao VM. Reducing Inappropriate Use of Diagnostic Imaging Through the Choosing Wisely Initiative. J Am Coll Radiol. 2017;14(9):1245-52.10.1016/j. jacr.2017.03.012
32. Kloke Valg. Til helsepersonell - Anbefalinger 2025 [cited 2025 21.11.25]. Available from: https://www. legeforeningen.no/kloke-valg/
33. Brady A. Value-Based Radiology: A New Focus to Optimise Impact. EMJ Radiology. 2022.10.33590/
emjradiol/22-00090
34. Subramaniam RM, Kurth DA, Waldrip CA, Rybicki FJ. American College of Radiology Appropriateness Criteria: Advancing Evidence-Based Imaging Practice. Semin Nucl Med. 2019;49(2):1615.10.1053/j.semnuclmed.2018.11.011
35. European Society of R. Methodology for ESR iGuide content. Insights Imaging. 2019;10(1):32.10.1186/s13244-019-0720-z
36. Hofmann B. Impossible to know in advance. Tidsskr Nor Laegeforen. 2024;144(9).10.4045/tidsskr.24.0261
37. Reed MH. Pretest probability: should we care? J Am Coll Radiol. 2013;10(7):4867.10.1016/j.jacr.2012.12.006
38. Malone J, Guleria R, Craven C, Horton P, Jarvinen H, Mayo J, et al. Justification of diagnostic medical exposures: some practical issues. Report of an International Atomic Energy Agency Consultation. Br J Radiol. 2012;85(1013):523-38.10.1259/bjr/42893576
39. Gjør Kloke Valg. Kriterier for Kloke Valg-sykehus 2025 [cited 2025 27.11.2025]. Available from: https:// www.legeforeningen.no/kloke-valg/ prosjekter/kloke-valg-sykehus/ kriterier-for-kloke-valg-sykehus/ 40. Norsk forening for allmennmedisin. Prosjekt “bærekraft på legekontoret”. Om prosjektet [cited 2025 27.11.2025]. Available from: https://www. legeforeningen.no/foreningsledd/ fagmed/norsk-forening-forallmennmedisin/barekraft/kort-ombarekraft-pa-legekontor-prosjektet/ 41. Friberg EG. HERCA European action week - Results of a coordinated inspection intitative assessing justification in radiology. 2016
42. Direktoratet for strålevern og atomsikkerhet. Ta riktig bilde av pasienten 2025 [cited 2025 27.11.2025]. Available from: https:// www.dsa.no/medisinsk-stralebruk/ fa-riktig-bilde-av-pasienten
43. Panchakulasingam K, Aslaksen AB, Mowinckel-Nilsen MLH. Tiltak for å redusere overforbruk og uønsket variasjon innan radiologi i Noreg. 2025 44. European Society of Radiology. Clinical Decision Support ESR iGuide [cited 09.01.26 09.01.26]. Available from: https://www.myesr.org/ eu-international-affairs/policy-topics/ esr-iguide/ 45. Radiologists TRCo. iRefer [cited 09.01.26 09.01.26]. Available from: https://www.irefer.org.uk/# 46. Andersen ER. Radiografer i produksjon og service. Hold Pusten. 2025
Med fire-fem års mellomrom arrangeres den internasjonale strålevernkonferansen.
Håkon Hjemly deltok da den fant sted i Wien i desember.
IAEA-konferansen om strålevern innen medisin er en av de viktigste globale arenaene for faglig utvikling innen radiologi og stråleterapi. Konferansen har blitt arrangert med fire-fem års mellomrom siden 2001, med mål om å samle eksperter, myndigheter og profesjonsorganisasjoner for å styrke strålevern og pasientsikkerhet i takt med den teknologiske utviklingen. Medarrangører av konferansen er verdens helseorganisasjon (WHO) og Pan American Health Organisation (PAHO). I tillegg er internasjonale strålevernkommisjonen ICRP viktig bidragsyter til programmet.
I 2012 ble denne konferansen arrangert i Bonn i Tyskland, og strategidokumentet som kom ut av møtet fikk navnet Bonn Call For Action. Dette var en samling strategier for ti ulike innsatsområder innen strålevern og skulle være førende i påfølgende tiårsperiode. Årets konferanse hadde målsetning om å oppdatere disse strategiene til en plan kalt Bonn+.
I tillegg til generelt søkelys på oppdatering av råd og retningslinjer for strålevern, var det nå spesielt ønsket innspill i lys av nye teknologier som kunstig intelligens. KI ble fremhevet som en teknologi med stort potensial til å redusere stråledoser, forbedre bildeanalyse og støtte kliniske beslutninger. Samtidig ble det understreket at bruken av KI krever klare retningslinjer og etiske rammer for å sikre at teknologien blir et verktøy for bedre strålevern og ikke en kilde til nye risikofaktorer.
Et annet sentralt tema i flere av presentasjonene var betydningen av

å styrke og tydeliggjøre radiografers og stråleterapeuters rolle i strålevernarbeidet. President i den internasjonale radiograforganisasjonen (ISRRT), Napapong Pongnapang, fikk god respons for sitt foredrag hvor han fremhevet at disse profesjonene har en nøkkelposisjon når det gjelder vurdering av berettigelse for bildediagnostiske undersøkelser, implementering av optimaliserte protokoller og riktig bruk av modaliteter og ny teknologi. God kompetanse hos radiografer og stråleterapeuter er avgjørende for å sikre at pasienter kun utsettes for nødvendige undersøkelser og at stråledoser holdes så lave som mulig. Konferansen tok også opp harmonisering av internasjonale standarder, utdanning og kompetansebygging, samt utfordringer i ressursbegrensede settinger.
Det ble lagt vekt på å utvikle en sterk sikkerhetskultur og forbedre kommunikasjonen med pasienter og helsepersonell om risiko og nytte.
Deltagelsen var bred, med 19 internasjonale interesseorganisasjoner, inkludert den europeiske radiograforganisasjonen (EFRS) og altså ISRRT. Fra Norge deltok tolv personer, hvorav syv representerte Direktoratet for strålevern og atomsikkerhet (DSA). Hilde Olerud, medisinsk fysiker og professor emerita, og Kristin Bakke Lysdahl, radiograf og professor emerita – begge ved Universitetet i Sørøst-Norge –presenterte også en poster om etiske problemstillinger under konferansen. Dette viser Norges engasjement i å bidra til globale retningslinjer og sikre at nasjonal praksis er i tråd med internasjonale anbefalinger. hakon@radiograf.no

Det har aldri vært enklere å bli lurt
Hvem stoler du på innen ditt fag eller interessefelt? Hvem lytter du til i krisetid? Bladet du nå leser gir deg grundig, uavhengig journalistikk laget av en redaksjon med kompetanse til å gå i dybden innen ditt fag eller interessefelt. Dette er grunnen til at våre medlemmer ofte siteres av andre medier, og du kan stole fullt og helt på det du leser.
TEKST: KATHRINE SØRAA KILEN, REBEKKA GRANDE LOEN OG MONICA UTNE
Me vil retta ei stor takk til Flekkefjord for den hyggelege invitasjonen til å fortelje om arbeidsplassen vår i Hold Pusten. For oss er dette ei flott moglegheit til å løfte fram arbeidet me gjer her i Lærdal, og til å synleggjere ei avdeling som mange kanskje ikkje kjenner så godt til. Difor er det ekstra kjekt å få dele kven me er, kva me står for, og korleis me bidreg til helsetenesta i regionen.
Eit lite sjukehus i storslått natur Lærdal er ei lita bygd som ligg vakkert til innerst i Sognefjorden. Namnet tyder «elv
som renn gjennom beiteland», noko som treff godt, for her har jordbruk, beitedyr og dyrking av frukt og grønsaker vore ein naturleg del av livet i generasjonar. Det tørre og milde klimaet gir særskilt gode vekstvilkår, og mange i bygda held fram dei stolte tradisjonane innan landbruket. En kuriositet: Lærdal er den største leverandøren av moreller i Noreg. Lærdal og resten av Sogn er eit eldorado for alle som trivst ute i naturen. Her finst eit hav av moglegheiter for friluftsinteresserte, uansett om du likar bratte fjell, luftige utsiktspunkt, brusande fossar, elver, eller den mektige fjorden.
Her har du storslått natur rett utanfor stovedøra. Du kan starte dagen med ein roleg tur langs elva, ta ein ettermiddagstur til ein fjelltopp, eller ein spontan padletur
på fjorden når veret spelar på lag. Om vinteren ventar skiløyper og kvite vidder, og resten av året finn du alt frå familievenlege turløyper til krevjande fjellruter for dei som vil ha litt puls.
Naturen er ikkje berre nær, han er ein del av kvardagen. Det er kort veg frå jobb til stilla i skogen, frå møterom til morenerygger, frå bilparkering til panoramautsikt. For mange er det nettopp kombinasjonen av små forhold og store naturopplevingar som gjer Lærdal til ein heilt spesiell stad å jobbe og bu.
Midt i dette landskapet ligg Lærdal sjukehus. Sjukehuset er lite i storleik, men av stor betydning, både for oss som arbeidar her, og for innbyggjarane. Me er lokalsjukehuset for seks kommunar i Indre Sogn, med eit samla

«Min arbeidsplass» er en stafett der radiologiske avdelinger og virksomheter presenterer seg selv, og deretter utfordrer neste. Denne gang kan du lese om radiografene som arbeider ved Lærdal sjukehus.
befolkningsgrunnlag på om lag 32 000 menneske.
Sjukehuset slik det står i dag, vart bygt i 1930, som eit resultat av ein omfattande innsamlingsaksjon der overlege Rolf I. Christophersen stod i spissen. Med stort lokalt engasjement, dugnadsånd og støtte frå både private og offentlege aktørar vart Lærdal sitt eige sjukehus ein realitet, eit moderne bygg for si tid.
Sidan opninga i 1930 har drifta ved sjukehuset endra seg i takt med utviklinga i helsevesenet. Nokre oppgåver og funksjonar er blitt bygde ned eller flytta til andre sjukehus, medan nye arbeidsområde og moderne behandlingstilbod har kome til. Sjukehuset har gjennom heile historia tilpassa seg nye behov, ny teknologi og endra pasientgrunnlag, samstundes som det framleis har ei viktig rolle for innbyggjarane i Indre Sogn.

Lærdal sjukehus står i dag som eit symbol på lokal innsatsvilje, engasjement, og fagleg utvikling, eit sjukehus som både har forma bygda, og fortsett blir forma av ho.
Lærdal sjukehus, eit av tre sjukehus i Helse Førde Lærdal Sjukehus er eitt av dei tre sjukehusa som i dag utgjer Helse Førde HF. Dei to andre er Førde sentralsjukehus og Nordfjordeid sjukehus. Til saman seier me gjerne at me er eit sjukehus med tre inngangar – tre einingar som utfyller kvarandre og gir eit samla, robust tilbod til befolkninga i gamle Sogn og Fjordane.
Lærdal sjukehus har fleire sentrale einingar:
• Indremedisinsk sengepost
• Ortopedisk sengepost
• God Start barsel
• Laboratorium/ blodbank
• Radiologisk avdeling
• Infusjonspoliklinikk, dialyseavdeling, øyre–nase–hals-poliklinikk, skadepoliklinikk, ortopedisk poliklinikk, og hud poliklinikk med meir
• Diabeteskurs og artroseskule for pasientar
Eit sjukehus i omstilling:
Akkurat no står me i ei utfordrande tid, med krav om store økonomiske innsparingar. Som eit resultat av dette ligg det no føre forslag om å leggja ned all ortopedisk aktivitet, og redusera barseltilbodet ved sjukehuset. Dersom desse forslaga blir vedtekne, kan rundt 50 arbeidsplassar forsvinna. For sjukehuset, bygda og heile lokalsamfunnet vil dette få omfattande og langvarige konsekvensar.
færre arbeidsplassar og mindre fagmiljø gjere rekruttering av helsepersonell og fastlegar endå vanskelegare. Slik påverkar endringar ved sjukehuset også andre deler av lokalsamfunnet, frå næringsliv til skule og barnehage, og gjer det tyngre å behalde både kompetanse og tilflytting på sikt.
Kort sagt: Nedlegging av ortopedi og svekking av barsel er ikkje berre eit fagleg val, det er eit grep som påverkar heile samfunnsstrukturen i Lærdal.

Sjukehuset har ei lang historie innan ortopedi, der den elektive verksemda gjennom mange tiår har vore både fagleg sterk og breitt anerkjent. Ortoped Truls Jellestad starta opp ortopediklinikken i 2005. Sidan dess har Lærdal opparbeida seg eit godt renommé innan hoftekirurgi, og då særleg knekirurgi. Den ortopediske verksemda har vore ei berebjelke for sjukehuset og er framleis ein sentral del av behandlingstilbodet. Som lokalsjukehus med akuttfunksjon tek me imot slagpasientar, og pasientar med akutte medisinske tilstandar. Me har derimot ikkje traumefunksjon, og alvorlege traumepasientar blir sende vidare til Førde, Voss eller Haukeland, avhengig av skadeomfang og behov for spesialisert behandling.
Frå venstre: Helene Walseth Isaksen (radiograf), Anna Maria Thanh-Binh Pham (radiograf), Cathrine Erstad (student), Nikolina Galic (radiograf) og Monica Utne (radiograf).
Lærdal sjukehus er den største arbeidsplassen i ei bygd som allereie har utfordringar med å tiltrekkje seg nye innbyggjarar. Sjukehuset er viktig både for lokalt arbeidsliv, og for at familiar skal velje å busetje seg i området. Eit velfungerande helsetilbod gir tryggleik, stabilitet og grunnlag for vidare utvikling i bygda.
Dersom tenestetilbodet blir redusert, får det store konsekvensar. Beredskapen blir svekka, og innbyggjarane må reise lenger for å få hjelp. Samstundes vil
Avdelinga vår består av sju faste radiografar, to tilkallingsvikarar, tre sekretærar, og éin radiolog i stafett.
Radiografane hjå oss er dagarbeidarar med beredskapsvakt. Med seks personar i turnus betyr det at kvar av oss har éi heimevakt ein gong i veka, og jobbar kvar sjette helg. Den som har vakt, er den einaste radiografen på jobb, og dette gjer at ein raskt blir trygg på å ta ansvar, og jobbe sjølvstendig. I avdelinga har me fagradiograf på CT og konvensjonell røntgen, superbrukare i PACS/RIS og verneombod. Elles samhandlar me godt på tvers av lokasjonane når det gjeld protokollar og rutinar.
Me har ordinær drift alle kvardagar frå klokka 08.00 til 15.00. Radiografen som har vakt, har aktiv tid på sjukehuset fram til klokka 17.00, og går deretter over i heimevakt. Aktiviteten etter klokka 17.00 varierer mykje, men stort sett er det roleg. Den radiografen som har helgevakt, går på vakt frå fredag klokka 09.30 til måndag klokka 08.00 og fortset med vanleg dagvakt. På sommaren er det generelt ganske mykje å gjere på vakt. Då kjem turistane frå heile verda, og skal nyte den fine naturen og fjellheimen (ikkje alle er like gode på sykkel).
Når det gjeld radiologar, har me ingen fast tilsette ved avdelinga, men me har det som blir kalla ein radiologstafett. Vanlegvis har me radiolog hos oss kvar
veke gjennom heile året. Kvar og ein er her i ei til to veker om gongen før neste tek over. Sjølv om ingen er fast tilsett, har me fleire faste vikarar som kjem attende år etter år.
Radiologane som kjem til oss, jobbar til vanleg ved andre sjukehus, men gjennom tett samarbeid over tid har me blitt godt kjende med kvarandre. Dette gjer kommunikasjonen enkel, og det faglege samarbeidet effektivt.
«For mange er det nettopp kombinasjonen av små forhold og store naturopplevingar som gjer Lærdal til ein heilt spesiell stad å jobbe og bu.»
I dei vekene eller helgane me ikkje har radiolog fysisk til stades, er det eitt av dei andre sjukehusa i føretaket som tek radiologvakta for oss. Samarbeidet på tvers av lokasjonane fungerer svært godt, og sikrar at me alltid har tilgang til radiologfagleg støtte når me treng det. Me må heller ikkje gløyme sekretærane våre. Dei gjer arbeidskvardagen vår både enklare og meir oversiktleg. Heile dagen held dei styr på timebøker, pasientlister og oppsett på labane, slik at me kan konsentrere oss om det faglege. Innsatsen deira er heilt avgjerande for at drifta skal flyte godt.
I avdelinga har me MR, CT, UL, konvensjonelle røntgenapparat og mobilt røntgen.
• Phillips Ingenia 1.5 T MR
• Siemens Definition 64 slice CT
• Siemens Multitom RAX skjelettlab med gjennomlysning
• Opera Swing gjennomlysningslab
• Phillips Epiq Elite ultralyd
• Mobilt røntgenapparat frå Shimadzu Me utfører alle typar konvensjonelle røntgenundersøkingar ved avdelinga, både akutte og elektive. Ein stor del av pasientgrunnlaget på den konvensjonelle delen kjem frå ortopedisk avdeling. Dette omfattar utgreiingar, preoperative og postoperative bilete, samt kontrollar etter operasjonar og ulike skadar. På grunn av den elektive ortopediske verksemda, og størrelsen på sjukehuset er det eit tett og godt samarbeid mellom radiolog, ortoped og radiograf. Sjølv meiner me at me er kjempegode på røntgen av kne.

Bak frå venstre: Rannveig Frydenlund (sekretær), Kathrine Søraa Kilen (seksjonsleiar), Robin Søreng (radiograf) og Harald Hunderi (radiograf).
Foran frå venstre: Anna Maria Thanh-Binh Pham (radiograf), Rebekka Grande Loen (fagradiograf)
Når det gjeld CT, utfører me alle generelle undersøkingar. Mykje av aktiviteten er knytt til utredningar, kontrollar, responsevalueringar, og inneliggjande pasientar. Elles gjer me akutte undersøkingar innan fagfelta nevro, ortopedi, GI tractus, urologi, og kar/thorax. Spesialundersøkingar som CT av hjartet, CT colon og CT-veileda intervensjonar gjer me derimot ikkje. Hausten 2018 fekk avdelinga endeleg si første MR-maskin, noko som var eit stort fagleg løft for oss. Dette vart mogleg gjennom ein imponerande lokal innsats frå innbyggjarane i Lærdal og omland. Helse Førde finansierte sjølve bygget, medan lokalsamfunna sørga for midlane til maskina.
MR-maskina, ein Philips 1,5T, er i full drift alle kvardagar. Her utfører me eit breitt spekter av generelle undersøkingar innan nevro, onkologi og muskel- og skjelettdiagnostikk. Dette gjer at mange pasientar kan få nødvendig utgreiing lokalt, utan å måtte reise lange distansar
til anna sjukehus. Bileta reiser derimot langt då MR-radiologen vår jobbar teleradiologisk frå hovudstaden, men han gjer seg lett tilgjengeleg på både chat og telefon. Han jobbar fast i Helse Førde.
Radiografar på dialektkurs, humor og arbeidsmiljø
Radiografane hjå oss kjem med ulik erfaring, ulike dialektar og ulike historiar, og nettopp dette mangfaldet gjer kvardagen både rik og utviklande. Det sosiale fellesskapet står sterkt – her er det plass til både latter, læring, fagleg nysgjerrigheit og gode samtalar. Me er ei avdeling der humor og høg fagleg kvalitet går naturleg saman, og pasienten alltid er i sentrum.
At me kjem frå forskjellige miljø og faglege bakgrunnar, meiner me gjer oss betre saman. Me har lært ulike metodar, har ulike erfaringar og ulike blikk på same problem. Når desse perspektiva blir delte i kvardagen, finn me ofte betre løysingar, lærer av kvarandre og blir tryggare i faget.

Dette meiner me er ein styrke for ei lita avdeling som me tross alt er.
Dialektane og bakgrunnane våre gjer også at me må kommunisere tydeleg og aktivt – noko som styrkjer samarbeidet i avdelinga. Og ikkje minst: Det gjer arbeidsmiljøet meir levande og morosamt i kvardagen.
Dialektane våre bidreg ikkje berre til mangfald, dei sørgjer òg for ein jamn straum av humor, forvirring og små språklege utfordringar i kvardagen. For oss som kjem utanfrå Indre Sogn, kan første møtet med lokale ord og vendingar føre til stor forvirring.
Pasientane som kjem til radiologisk avdeling har dei same plagene som alle andre – det er berre måten dei blir presenterte på, som gjer dagen vår litt ekstra spennande. Som dei pliktoppfyllande radiografane me er, sjekkar me alltid at tilvisinga stemmer med pasienten sine eigne ord. Det kan by på augneblikk av både fagleg undring og innvendig latter, som når pasienten seier: «Eg ha so ilt i heradn, itte at eg sklei pao ei svedlekula pao veg te jobb.» Hera…kva for noko? Ikkje godt å vita at det er skulder! Svedlekula? Jau, det var glatta.
Og lista over kroppsdelar er eit kapittel for seg. Her kan folk ha ilt i «åkledn» (anklane), «mjådni» (hoftene), «fåabaddladn» (rumpeballane) og «knitti» (knea), og alt dette seier dei medan dei står der i labba og brok, heilt uanfekta av at den stakkars radiografen står der som et spørsmålsteikn. Desse augneblinka fulle
av dialektar og små språksmellar er også ein del av arbeidskvardagen vår.
Kva er det beste med å jobbe i vår avdeling?
Utan tvil det gode miljøet! På ei lita avdeling blir me godt kjende med kvarandre, og humoren og samhaldet gjer kvardagen ekstra triveleg. Me gir og delar av oss sjølve, me er som ein liten familie på godt og vondt.
Pauserommet vårt er eit naturleg samlingspunkt, og eit lite stykke paradis for alle med søtsug. Der er det som regel (eigentleg alltid) sjokolade, kaker og latter. Hjå oss er me ikkje særleg sjølvhøgtidlege av oss. Her snakkar me ope om det meste. Når sant skal seies, så er den rause sjokoladetilgangen eit heilt nødvendig tiltak for å halde PMS-nivået på eit akseptabelt nivå i ei avdeling med flest damer. Stakkars hanane i flokken, men dei har for lengst lært å leva med oss, og ser ut til å ha det ganske fint dei òg.
Når nokon har bursdag, vert det laga bursdagskort med bilete og tekst som passar til den einskilde. Me har til og med vårt eige tippelag, som bidreg med både spenning og fellesskap i kvardagen. No når jula nærmar seg, har den heimelaga julekalenderen allereie funne sin faste plass på veggen, laga av dei kreative sjelene i avdelinga. Snart er det også tid for den årlege julelunsjen, der alle tek med noko godt. Det er ein tradisjon me alltid gler oss til, og som gir ein ekstra fin avslutning på året som er gått. post@holdpusten.no
Disse har vært:
St. Olavs Hospital, UNN, Haukeland universitetssjukehus, Helse Førde, Helse Fonna, Haugesund, Stavanger universitetssjukehus, Rikshospitalet, Kristiansand sykehus, Hammerfest sykehus, Kiropraktoren AS på Voss, Voss sjukehus, Mosjøen sykehus, Sandnessjøen sykehus, Molde sykehus, Kirkenes sykehus, Tønsberg og Larvik sykehus, Drammen sykehus, Bærum sykehus, Kristiansund sykehus, Fredrikstad sykehus, Moss sykehus, Ahus, Kongsvinger sykehus, Tynset sykehus, Ålesund sjukehus, Volda sjukehus, Nordlandssykehuset Vesterålen, Feiringklinikken, traumeteamet ved Ullevål, Curato Oslo City, Unilabs Bryn, Helgelandssykehuset Mo i Rana, Sykehuset Namsos, Diakonhjemmet Sykehus, OUS Aker, Hallingdal sjukestugu, Ringerike sykehus, Kongsberg sykehus, Arendal sykehus, Röntgenkliniken Norrköping, Nordlandssykehuset Bodø, radiografutdanningen ved NTNU Gjøvik, Haraldsplass Diakonale Sykehus, Lovisenberg Diakonale Sykehus, Sykehuset Telemark HF, Sykehuset Levanger, radiografutdanningen ved NTNU Trondheim, masterutdanningen ved Institutt for optometri, radiografi og lysdesign ved USN, DSA, Anicura Jeløy Dyresykehus, Enhet for nukleærmedisin, Bodø, Radiologisk enhet Lofoten, radiografutdanningen ved Universitetet i Tromsø, Sykehusinnkjøp HF, og Bryst- og endokrinkirurgisk avdeling i Tromsø, Orkdal sjukehus, Hamar sykehus, Sykehuset Innlandet Elverum, Sykehuset Innlandet Gjøvik, Stråleenheten Sykehuset Innlandet Gjøvik, BDS Haukeland, radiografutdanningen ved HVL, Skadepoliklinikken i Bergen, DMS Sør-Helgeland, Stord sjukehus, Stråleterapiseksjonen ved Ålesund sjukehus, UNN/Longyearbyen, Distriktsmedisinsk senter på Finnsnes, Harstad sykehus, stråleterapeutene som arbeider med brakyterapi på Radiumhospitalet, radiografene på barnerøntgen ved Haukeland universitetssjukehus, Betanien sykehus i Bergen, Radiumhospitalet, Kysthospitalet i Hagevik, Evidia Stavanger og Flekkefjord sykehus.
Det å utforske ideer og teste ut dette er grunnleggende for utvikling av samfunnet vi lever i. MR som sentralt verktøy i medisinsk behandling er et resultat av slike prosesser. Som jeg tidligere har skrevet om i denne spalten, gjennomførte jeg i 2025 et seks måneders forskningsopphold ved Universitet i Aberdeen i Skottland. Her vil jeg vise noe av det universitetets forskningsbaserte bidrag innen utvikling av MR som modalitet innen det medisinske fagfeltet. Fra utvikling av skanneren Mark-1, som undersøkte den første kliniske pasienten i en helkroppsskanner, til nåtidens forskning på egenutviklet lavfelts-MR. Universitet i Aberdeen ble grunnlagt i 1495 og ble da det femte universitet etablert i dagens Storbritannia, der tre av dem var lokalisert til Skottland. På 1970-tallet var det bygget opp et aktivt akademisk miljø av medisinske fysikere som arbeidet med både CT og nukleærmedisin. Erfaringer og kunnskap fra de områdene kunne brukes til å utvikle ideen om å bruke magnetisme som basis for avbildning. En liten forskningsgruppe laget helkropps-MR-en Mark-1, basert på en magnet fra forkningsselskapet Oxford Instruments og med resten av nødvendig hardware som selvbygget løsning.
I august 1980 ble den første pasienten undersøkt med Mark-1. Pasienten hadde

Mark-1.
Ved Øystein Kallevåg, stipendiat ved Universitetet i Stavanger og leder i Radforum. ALLE FOTO: PRIVAT
kjente kreftforandringer, og det var forventet å finne lesjoner i lever, men metastase som kan ses i kolumna var ikke kjent på forhånd. Mark-1 er nå restaurert og er utstilt på sykehuset Aberdeen Royal Infirmary.
Fasekoding, som fortsatt benyttes i MR i dag, ble oppfunnet og patentert av miljøet som laget Mark-1. Det er også kjent at de ble skuffet av ikke å bli anerkjent med

Universitetet i Aberdeen.
«Bruken av lavfelt har som mål å være mer tilgjengelig og rimeligere enn dagens MR-teknologi.»
nobelprisen i medisin i 2003, som gikk til Paul Laterbur og Peter Mansfield. Akademisk kultur og tradisjon har vært vesentlig i forskningsmiljøet i Aberdeen, der flere av dagens forskere og ledere har fått sin opplæring av personer som arbeidet med Mark-1. Universitetet utfører klinisk forskning ved Aberdeen Biomedical Imaging Centre (ABIC) og har en svært aktiv forskningsgruppe innen lavfelts-MR.
Bruken av lavfelt har som mål å være mer tilgjengelig og rimeligere enn dagens MR-teknologi. Dette arbeidet utføres av teknologiselskapet Adaptiiv Medical Technologies, og det er utviklet én prototype for testing og én for klinisk bruk. Denne teknologien kalles Field-cycling Imaging (FCI). Prinsippet her er å variere magnetfeltstyrke samtidig som en sekvens kjører. En varierer feltstyrke mellom 0.2mT og 0.2T i ett opptak og lager T1-relaksasjonskart som viser endring i T1-relaksasjon med magnetfeltstyrke. Med slike lave og forskjellige feltstyrker får man andre vevsfremstillinger enn med dagens MR-teknologi. FCI-skanneren er en helkroppsskanner og det pågår kliniske studier for å undersøke klinisk nytte. Det gjenstår mye forskning og verifisering før man kan vite om FCI får sin plass som tilgjengelig og rimelig teknologi i klinisk virksomhet fremover. For egen del av har det vært svært motiverende å få anledning til å være en del av et kunnskapsrikt og innovativt fagmiljø som driver MR-feltet fremover. post@hldpusten.no
Mallard, John R. «Magnetic Resonance Imaging – the Aberdeen Perspective on Developments in the Early Years». Physics in Medicine & Biology [England], vol. 51, no. 13, 2006, pp. R45–60.

Mange ferske tillitsvalgte lurer på hvor de finner lover og regler om ulike temaer, forteller NRF-forhandlingssjef Carl Christian Grue Solberg. Det er ett av mange områder de er innom på NRFs årlige grunnkurs for tillitsvalgte. Her fra årets kurs.
Det er viktigere enn noen gang at tillitsvalgte får skolering så de kan føle seg trygge i rollen, sier NRFs forhandlingssjef.
TEKST OG FOTO: TONE RISE
Hver januar arrangerer NRF grunnkurs for tillitsvalgte i hovedstaden. Her kommer de innom temaer som den norske modellen, tariffavtalesystemet, forbundets tariffavtaler, NRF som organisasjon, forhandling, arbeidsrett og tillitsvalgtrollen.
Kurset, som tidligere har gått over to dager, gikk i år over tre dager.
– Hvorfor så dere behovet for å øke med en dag?
– Det har alltid vært komplisert å
være tillitsvalgt, på godt og vondt. De fleste av våre medlemmer er i sykehus eller i sykehuslignende virksomheter, og i spesialisthelsetjenesten får de ansatte stadig dårligere tid, samtidig som de møtes av høyere forventninger med tanke på det de leverer, sier Carl Christian Grue Solberg. Som forhandlingssjef i Norsk Radiografforbund har han hovedansvaret for tillitsvalgtkursene.
– Dette fører blant annet til at det blir mindre tid til uformell omgang enn
tidligere, legger han til.
– Du mener typisk den gode gamle praten ved kaffemaskinen?
– Ja, det og at man kanskje ikke samles til lunsj som før, mange rapporterer til oss at de spiser mens de jobber.
Jo bedre opplæring du har, jo enklere er det å gå inn i rollen som tillitsvalgt, er et av Solbergs mottoer.
– I tillegg lever vi i en virkelighet som blir mer og mer rettsliggjort, vi har en reguleringsiver i samfunnet vårt, noe som
«Like viktig som å vite hvor man finner lover og regler, er å vite hvordan og når man bruker dem.»
gjenspeiles i spesialisthelsetjenesten. Dette slås blant annet fast i Maktutredningen* fra 2023, ifølge Solberg.
– For å oppsummere: Radiografene løper fortere enn noen gang, samfunnet blir stadig mer komplekst, så det er et enda større behov enn før for god grunnopplæring for at tillitsvalgte skal føle seg trygge i rollen.
Og interessen for tilbudet er stor: 32 personer har meldt seg på i år, rundt ti flere enn i fjor.
– Kan du si noe om hva deltagerne uttrykker behov for å lære på dette kurset?
– De fleste er forholdsvis ferske i rollen,
og det svært mange lurer på, er hvor de finner lover og regler om ulike temaer. Så tenker man kanskje at vi bare kunne ha mailet dem et dokument med den infoen. Men det er ikke bare å læres opp til å finne regler, min erfaring er at når man går til arbeidsgiver og peker på paragrafer, da er det fare for at konflikten eskalerer. De tillitsvalgte må også kurses i for eksempel når en uformell samtale med arbeidstageren (eller arbeidsgiver) er på sin plass, eller når en klapp på skulderen er nok, så like viktig som å vite hvor man finner lover og regler, er å vite hvordan og når man bruker dem, og dette er noe vi håper å legge et godt grunnlag for på kurset.
Forhandlingssjefen forteller videre at god opplæring av tillitsvalgte også er en investering med tanke på fremtidig rekruttering til tillitsvalgtrollen:
– Samarbeidet med tillitsvalgte og arbeid med tariffavtaler er faktisk det viktigste vi driver med i forbundet, og vi er veldig opptatt av å sikre god rekruttering til tillitsvalgtrollen – den biten går mye lettere når vi har tillitsvalgte som føler seg trygge.
«Vi er veldig opptatt av å sikre god rekruttering til tillitsvalgtrollen – den biten går mye lettere når vi har tillitsvalgte som føler seg trygge.»
Kurset er også for varaer, og med god opplæring er kanskje ikke veien så lang for at noen av dem etter hvert takker ja til tillitsvalgtverv, ifølge forhandlingssjefen.
Maktutredningen (etter hvert kalt Makt- og demokratiutredningen) er en fellesbetegnelse på to store statlig oppnevnte forskningsprogrammer som har kartlagt maktforhold i Norge. Formålet med utredningen har vært å gi en kunnskapsbasert oversikt over hvem som har makt i landet, hvordan makt utøves, og hvordan dette har endret seg over tid.
Makt- og demokratiutredningen er det største samfunnsvitenskapelige prosjektet i Norge noensinne. Et par hundre forskere var involvert i arbeidet, og det ble utgitt 50 bøker og 77 rapporter i forbindelse med utredningen.
Sluttrapport ble avgitt til Arbeids- og administrasjonsdepartementet i august 2003 (NOU 2003:19). Denne oppsummerer utredningens forskningsresultater, publikasjoner og aktiviteter.
Kilder: snl.no og sv.uio.no
Forbundsleder Bent R. Mikalsen åpnet evenementets dag to med et foredrag om lønnsoppgjør og sentrale forhandlinger og om typiske utfordringer man møter som tillitsvalgt.
– En utfordring for den tillitsvalgte er for eksempel å forklare medlemmer etter forhandlinger som stiller spørsmål som: «Hvorfor får jeg bare tre prosent lønnsøkning når rammen er på 4,5 prosent?», sa forbundslederen og fortsatte:
– Tillitsvalgte bør ha stålkontroll når man kommuniserer et oppgjør ut til den enkelte for å berede grunnen slik at ikke konflikt oppstår.
Han sa videre at hovedavtalen setter rammene for samarbeid og
forhandling mellom arbeidsgivere og arbeidstagere – at dette inkluderer plikter og rettigheter for tillitsvalgte –og for hvordan partene skal håndtere konflikter.
– Det kan ta lang tid å bygge opp et godt samarbeid mellom tillitsvalgt og arbeidsgiver, og det kan ta kort tid å rive det ned, sa Mikalsen.
Han kom også inn på at en tillitsvalgt kan ofte føle på et press ovenfra, men understreket at tillitsvalgt og ledelse har en felles interesse i at tjenestene fungerer tilfredsstillende.
Han minnet deltagerne på at det å være tillitsvalgt også kan være en karrierevei.
«Tillitsvalgte bør ha stålkontroll når man kommuniserer et oppgjør ut til den enkelte, for å berede grunnen slik at ikke konflikt oppstår.»
– Tillitsvalgte som er dyktige og kan regelverket, blir gjerne ansett som stødige folk og blir ofte ledere. Du kan lese mer om lønnsforhadnlinger på radiograf.no under «Tariffoppgjøret 2025».
Kjærkomment påfyll
To av årets deltagere er Erik Hansen, tillitsvalgt ved Radiologisk avdeling på Ringerike sykehus i Hønefoss,

«Jeg er særlig interessert i å lære mer om lønnsforhandlinger og jussen.»
og Anita Kvernrød Sletvold, som er tillitsvalgt for radiografene på MR og nukleærmedisin ved St. Olavs hospital i Trondheim.
Hansen har jobbet i Hønefoss i fem måneder, og er helt fersk som NRFtillitsvalgt, han gikk inn i rollen i begynnelsen av januar. Fra tidligere har han fartstid blant annet som elevtillitsvalgt. Til daglig jobber han med konvensjonell røntgen og CT.
– Hva tenkte du på forhånd at du trengte påfyll av på dette kurset?
– Jeg er særlig interessert i å lære mer om lønnsforhandlinger og jussen.
– Og hva kan du si om kurset så langt?
– Jeg begynner å få litt bedre rolleforståelse, litt mer klarhet i hva rollen innebærer.
Sletvold har noen år bak seg som tillitsvalgt og vara. Selv jobber hun med MR og har vært på St. Olavs i tolv år.
– Hva tenkte du ville være nyttig med å delta her?
– Som med alt annet er ting gjerne ferskvare, så det å få en repetisjon med tanke på lover og regler og lønnsforhandlinger
kommer godt med, sier Sletvold.
– Dessuten er det lenge siden jeg har vært på kurs, og det å oppdatere seg gir en ekstra motivasjon i hverdagen. Man får en boost.
– Det er ganske tung materie mye av det dere er innom?
«Jeg er en person som liker å stille spørsmål. Og målet er innflytelse og samarbeid som er til beste for alle parter.»
– Ja, og det er vel optimistisk å tro at man får med seg det meste, man må nok må bearbeide inntrykkene når man er tilbake. For kurset er ganske intensivt, sier Hansen.
– Ja, som Carl Christian sa i går (NRFs forhanslingssjef, red.anm.), gir kurset en bakgrunn, slik at vi kan gå tilbake og se ved behov.
– Er tillitsvalgtrollen å anbefale?
– Jeg har bare vært i rollen nå i tre uker, men som tillitsvalgt kan du være med på å få til et godt arbeidsmiljø, i stedet for å klage til andre får du muligheten til å bidra selv, sier Hansen.
– Ja, folk glemmer lett viktigheten av å engasjere seg, som tillitsvalgt får du innsikt i ting, og du kan komme med innspill om gruppa du representerer, sier Sletvold og legger til:
– Jeg er en person som liker å stille spørsmål. Og målet er innflytelse og samarbeid som er til beste for alle parter.
tone.rise@holdpusten.no

Mange av oss som arbeidar i sjukehus, har i dei seinaste åra vert med i planlegging av nye bygg, og mange har erfaring frå innflytting i nybygg. Og den rir oss som ei mare den evinnelege økonomioptimismen. Etter mitt syn er det korttenkt med ineffektive bygg som gjer drifta dyrare. Og det igjen skaper mykje frustrasjon som i seg sjølv vert ein stor tidstjuv i kvardagen.
Eg arbeidar ved Oslo universitetssykehus, og har vore med i «medverknad» til nye sjukehusbygg. Radiumhospitalet vart opna med kong Harald, statsminister Støre klippa snora og Helse- og omsorgsminister Vestre uttalte: «Dette nye sykehuset viser vei, og er beviset på at vi har et helsevesen i verdensklasse».
«Etter mitt syn er det korttenkt med ineffektive bygg som gjer drifta dyrare.»
Kanskje fortel det meir om verden enn om Radiumhospitalet. Ikkje for det, det faglege nivået i norsk helsevesen er høgt. Commonwealth Fund* rangerte i 2021 Norge på topp etter eit gjennomsnitt av ein skår tufta på ulike kriteria. Utvalet som lå til grunn var elleve industrialiserte land. Sverige hamna på sjuande plass, USA på siste. Eit av kriteria var administrasjon, der var Noreg òg øvst. Kanskje litt overraskande i høve med samfunnsordskiftet. Behandlingsresultat var på ein god nummer to. Og det på trass av dei sjukehusbygga som vert reist rundt omkring i landet.
Vi har alle døme på dårleg planlegging og ikkje-fungerande ny teknologi. Arbeidsmiljølova og byggforskriftene vert handsame med store penselstrøk, og lovbrot vonast reddast med søknad om dispensasjon i ettertid.
Eller det som ofte skjer, at nybygget må byggast om frå første dag, for ein fekk ikkje dispensasjon. Så forsvann gevinstrealiseringa som dogg for sola.
No er det svært mange dømer ein kunne fortelje om. Ei historie er frå Radiumhospitalet som står der nypussa og blankt, men igjen er blitt byggeplass. Det finns mellom anna ikkje previsittrom. I

ved OUS og styremedlem i Norsk Radiografforbund.
planlegginga prøvde tillitsvalte å fortelje om arbeidsflyt, men vart møtt med at ein måtte innordne seg etter dei fantastiske store teknologiske nyvinningane og være endringsvillige. Så ein treng ikkje previsittrom. Pasientjournalen skulle både diskuterast og skrivast på pasientrommet, også samtalen med pårørande. Pasientroma kunne brukast som ei salig blanding av sjukestove og kontor.
Så for å få rigga til arbeidsplassar til dei arbeidsoppgåvene ein trass alt har, måtte ein gjere lager til kontor og toalett til lager. Dei sit fem personar med sine arbeidsstasjonar på ti kvadratmeter. Utan lys og utsyn som det står at ein skal ha. Der tek dei imot pasientar til innlegging samstundes som andre sit i telefonen med andre pasientar. Nokre sjukepleiarar sit i korridoren og arbeidar.
«Det rir oss som ei mare den evinnelege økonomioptimismen.»
På radiologi på Radiumhospitalet er det ikkje fullt så ille, sjølv om det der òg er tidstjuvar. Noko eg vert særleg oppgitt over, er at det ikkje byggast nok tekniske mellometasjar. Dette merkar ein ikkje så mykje til på opningsdagen, men når ein skal skifte utstyr, vert det dyrt og tungrodd. Ein kunne ha fått eit bygg som er betre rusta til å endre funksjonar til diagnosering og behandlingsformer vi i dag ikkje har kunnskap om.
Skifte av ein angiolab tek mykje lengre tid utan teknisk mellometasje enn med. Og det vert plunder og heft med å stenge av store delar av området rundt.
*The Commonwealth Fund er ein privat amerikansk stiftelse som arbeidar for å fremje eit meir effektivt og rettferdig helsevesen, spesielt for sårbare grupper. Dei finansierar uavhengig forsking og internasjonale studiar for å forbetre helsepolitikk og praksis. Kjelde: KI
«I planlegginga prøvde tillitsvalte å fortelje om arbeidsflyt, men vart møtt med at ein måtte innordne seg etter dei fantastiske store teknologiske nyvinningane og være endringsvillige.»
Handverkarane må stå på stige og arbeide med armane over hovudet sidan det tekniske vert ført fram over takhimlingane. Oslo universitetsykehus har om lag 44 milliardar å bygge for. Til samanlikning er eit års driftsbudsjett på 30 milliardar kroner. Så då kostar det nye sjukehuset eit og eit halvt års driftsbudsjett. Min påstand er at driftsbudsjettet vert vesentleg større enn naudsynt i eit ineffektivt bygg. Det demonstrerast for den tilsette at det ikkje skal satsast på effektive bygg og infrastruktur, samstundes som det konstant vert påpeikt korleis den tilsette skal jobbe meir effektivt. Då vert det tungt å få dei tilsette med på omkalfatringa.
Helse Sør-Øst, som er vår byggherre, har vedtatt at vi skal flytte 29 prosent av medisinsk-teknisk utstyr frå gamal bygningsmasse til ny. Og det før 2030. Då må det medisinsk-tekniske utstyret være så nytt at det er hensiktsmessig å flytte. Men vi har ikkje økonomi til å handle inn nytt, verken no eller seinare. Det synes regelrett noko usikkert kva for radiologisk avdeling vi har i 2032. post@holdpusten.no

For oss som jobber med tarifforhandlinger og lønnsoppgjør, nærmer det seg (nok en) høytid med stormskritt. De årlige lønnsoppgjørene forbindes først og fremst med våren, men er for mange av oss en helårsaktivitet – og er du blant dem som ennå ikke har begynt å tenke i tariffbaner, er det absolutt på tide å gjøre det!
Årets tariffoppgjør er et hovedoppgjør. Det betyr at ikke bare lønnsbestemmelsene, men hele tariffavtalen er oppe til revisjon. I tillegg til spørsmål om kroner og øre gir hovedoppgjøret rom for å se på strukturer, virkemidler og bestemmelser som legger føringer for arbeidshverdagen vår.
Hovedoppgjør skiller seg dermed fra mellomoppgjør ved at handlingsrommet er større, men forhandlingene er som regel til gjengjeld mer komplekse.
Flere interesser skal balanseres, flere spørsmål løses, og flere hensyn tas.
Det stiller krav til prioritering, en prosess mange forhandlere opplever som krevende.
«Kaller man inn til et medlemsmøte, ber om innspill, og noterer seg hva som er viktig for medlemmene, har man både anledning til å styre forventningene litt, i tillegg til at man blir bedre skodd til å foreta prioriteringer underveis i lønnsforhandlingene.»
Involver medlemmene
Ulike fagmiljøer og avdelinger kan ha ulike syn på hva man anser som viktigst, og medlemmer kan ha ulike vurderinger av hva de anser som det viktigste. Med andre ord, som forhandler i et tariffoppgjør må man ikke bare forholde seg til motparten og alle dens perspektiver, man må også forholde seg til ulike prioriteringer internt i egen medlemsmasse.
Et godt råd i denne sammenheng er å

ønske disse diskusjonene velkommen. Kaller man inn til et medlemsmøte, ber om innspill, og noterer seg hva som er viktig for medlemmene, har man både anledning til å styre forventningene litt, i tillegg til at man blir bedre skodd til å foreta prioriteringer underveis i lønnsforhandlingene. Man får en finger på pulsen, og får forhåpentligvis med seg nyttige perspektiver inn i forhandlingsrommet.
I tillegg kan man etterspørre hjelp og støtte til de kommende forhandlingene. Det er helt vanlig å ha med seg regnehjelp eller annen støtte på bakrommet, og mange forhandlingsutvalg synes dette er til god hjelp i en potensielt krevende prosess. Er du medlem, og aldri har vært involvert i lønnsoppgjør tidligere? Bidra, still spørsmål, gjør deg tilgjengelig – jo sterkere lag, jo bedre!
Din jobb, pasientens helse Rammene for årets oppgjør formes ikke i et vakuum.
Frontfagsramma defineres av frontfagspartene, som er først ut, og danner en retningsgivende norm for de påfølgende oppgjørene. I Norsk Radiografforbund er vi opptatt av
å understreke at denne er nettopp retningsgivende – men at den verken skal oppfattes som en bunn eller et tak. Overordnet må sykehusene og sammenlignbare helseaktører settes i stand til å rekruttere ny, og beholde eksisterende, kompetanse. Dersom ikke spesialisthelsetjenesten og øvrige tilknyttede virksomheter er konkurransedyktige på lønns- og arbeidsvilkår, vil Ola og Kari velge seg til andre utdanninger, yrker og sektorer. Det vil igjen føre til at vi som samfunn ikke blir i stand til å levere de høykompetente tjenestene vi alle mener skal og bør være offentlig finansiert. Følgelig er det å sikre konkurransedyktige lønnsvilkår i helsetjenestene våre av stor betydning for alle nordmenn, ikke bare for oss som jobber for interessene til helsegruppene.
Våre grupper er spesialiserte fagpersoner av stor betydning for den enkelte pasient, og lønnsnivået må reflektere dette.
Noen er også spesialiserte generalister, for å si det slik, og likheten mellom alle våre medlemmer er at de utfører et helt nødvendig samfunnsoppdrag. Bildediagnostikk er en potensiell flaskehals i de fleste helsevirksomheter, og for den enkelte pasient er det derfor viktig at dette prioriteres. Politikerne våre har store ambisjoner på vegne av tjenestene, som seg hør og bør, men verdensledende helsetjenester skal og må finansieres.
Dessuten må de øvrige rammene rundt være utformet slik at gode tjenester lar seg levere.
«Forbered dere godt, forankre tilnærmingen i medlemsmassen, og søk innspill for å være godt skodd til det braker løs.»
Utsyn
Samfunnsøkonomiske forhold vil, som alltid, spille en sentral rolle for hvordan et oppgjør blir seende ut. Ambisjonen er, som vanlig, å fordele verdiskapingen i samfunnet bredt, uten å sette kongerikets økonomiske bærekraft i spill.

«Hovedoppgjør er ikke bare et spørsmål om årets resultat, men om retning. Jo bedre forberedt man er, jo større er sannsynligheten for et resultat som står seg over tid.» FOTO:
«Lokale forhandlinger er ikke en mekanisk øvelse. De er et resultat av strategi, argumentasjon og tillit. Arbeidsgiver skal kunne forstå hvorfor nettopp radiografer bør prioriteres.»
Det er imidlertid alltid krevende å komme med gode prognoser for fremtidige forhold. Det er vanskelig å spå, særlig om fremtiden, og særlig når det skjer så mye rundt oss som det gjør for tiden.
Usikkerhet knyttet til prisutvikling, rente, produktivitetsvekst og offentlige budsjetter er faktorer partene må forholde seg til. Teknisk beregningsutvalg (TBU) gir et viktig faktagrunnlag, men tallene leses og vektlegges ulikt avhengig av ståsted. Slik informasjon tilgjengeliggjøres mer og mer, gradvis utover våren, og vi tilgjengeliggjør den etter hvert som den kommer.
I tillegg er det vanskelig å se bort fra den bredere konteksten. Geopolitiske spenninger, pågående konflikter og endringer i internasjonale forsyningslinjer påvirker også norsk økonomi. Dette kan slå ut i økte kostnader, større usikkerhet
og et skjerpet søkelys på kontroll og forutsigbarhet fra arbeidsgiversiden –også i tariffoppgjørene. Inflasjon og kronekurs, økonomisk vekst i Norge og utenlands – perspektivene av betydning for lønnsoppgjørene er mange.
Mange lokale oppgjør, ikke ett sentralt
For våre tariffområder, der hele lønnsmassen forhandles lokalt, blir dette særlig relevant. Arbeidsgiver vil ofte vise til overordnede økonomiske rammer, mens arbeidstagersiden må synliggjøre lokale behov og konsekvenser. Det er i dette spenningsfeltet de lokale forhandlingene foregår.
Klør for eksempel arbeidsgiver seg i hodet over at det blir vanskeligere og vanskeligere å rekruttere og beholde kompetanse? Da må dette adresseres i lønnsoppgjøret. Arbeidsgiversiden og arbeidstagersiden har enkelte uforenlige særinteresser, men også mange felles interesser. Både arbeidsgiver og arbeidstager er tjent med at arbeidsplassen er attraktiv, velfungerende og veldrevet – og det er fullt mulig å benytte lønnsoppgjøret til å utforme god politikk, og godt tilpassede ordninger, dette er noe av bakgrunnen for at vi forhandler lokalt. Hovedoppgjøret gir også anledning
til å løfte spørsmål som ikke nødvendigvis lar seg løse gjennom lønnsjustering alene. Det kan handle om arbeidstid, ubekvemstillegg, kompetanseuttelling eller andre bestemmelser som har betydning for både rekruttering, stabilitet og kvalitet i tjenestene.
Forbered dere godt, forankre tilnærmingen i medlemsmassen, og søk innspill for å være godt skodd til det braker løs, for de fleste i mai en gang. Lokale forhandlinger er ikke en mekanisk øvelse. De er et resultat av strategi, argumentasjon og tillit. Arbeidsgiver skal kunne forstå hvorfor nettopp radiografer bør prioriteres, og hvorfor bestemte grep er nødvendige for å sikre drift, kvalitet og pasientsikkerhet. Her er det også fullt mulig å spille på de øvrige lokallagene i forbundet.
Bruk hverandre, alle tenker på de samme tingene!
Forhandlingsutvalgene er avhengig av et godt kunnskapsgrunnlag når de går inn i slike diskusjoner. Det forutsetter dialog i lokallagene og konkrete innspill fra medlemmene. Hva fungerer godt i dagens avtaleverk? Hvor oppleves det som utilstrekkelig? Og hvilke endringer vil være mest hensiktsmessige på sikt?
Hovedoppgjør er ikke bare et spørsmål om årets resultat, men om retning. Jo bedre forberedt man er, jo større er sannsynligheten for et resultat som står seg over tid.
Som organisert i Norsk
Radiografforbund har du anledning til å påvirke også dette oppgjøret.
Bruk den! carl.christian@radiograf.no

23.–24. april 2026 på Thon Hotel Opera i Oslo sentrum
Læringsmål:
Etter fullført kurs skal deltageren ha tilegnet seg kunnskap og ferdigheter som gjør dem i stand til å beskrive pasientgruppen som er aktuell for TAVI-behandling. Dette inkluderer forståelse for seleksjonskriterier basert på gjeldende langtidsstudier og kliniske retningslinjer.
Deltageren skal også ha fått en grunnleggende innsikt i EKG-tolkning, med særlig fokus på hvordan EKG kan benyttes som et støtteverktøy under hjerteintervensjoner. I tillegg skal deltageren kunne anvende god kommunikasjon på intervensjonslaboratoriet, med vekt på tverrfaglig samarbeid og effektiv pasientkommunikasjon
Målgrupper: Radiografer og andre med interesse
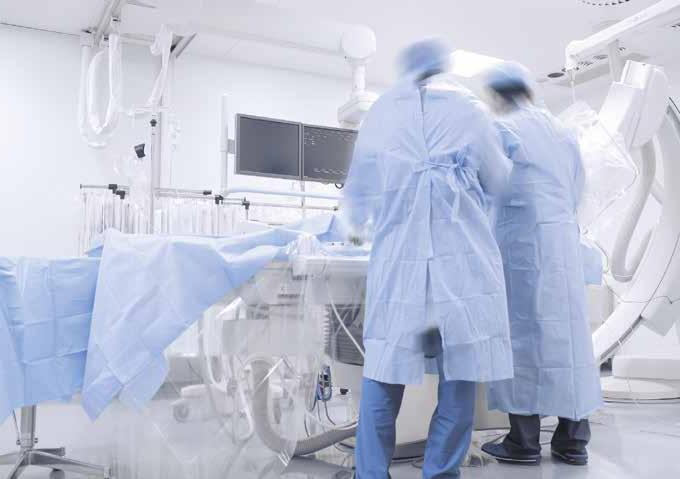

Etterutdanning: Fagkurs
for alle med interesse
6.–8. mai 2026 på hotell Opera i Oslo
Målgrupper: Radiografer, radiologer og andre interesserte.
Læringsmål: Etter endt fagkurs skal deltakeren ha fått oppdatert og utviklet sin kompetanse som ligger til grunn for å utføre nøyaktige og presise røntgenundersøkelser av høy kvalitet, samt vurdere bildene av skjelettet også med søkelys på anatomi, patologi og hvordan beskrive funn. Deltakeren skal ha fått økt kunnskap om utstyr og parametere for sikker strålebruk og optimalisering.
Deltakeren skal også ha fått utvidet forståelse for hva kunnskapsbasert praksis er og hvordan kvaliteten på undersøkelser og protokoller lokalt kan forbedres i det daglige, samt fått kunnskap om hvordan de kan gjennomføre systematisk kvalitetsrevisjon på sin arbeidsplass.
radiograf.no/fagkurs
Foto: Sverre Jarild.

Etterutdanning: Fagkurs
Foto: Sverre Jarild
20.–22. mai 2026
Thon Hotel Opera i Oslo sentrum
Læringsmål:
Etter endt fagkurs skal deltageren ha fått oppdatert og utviklet sin fagkompetanse. Deltageren skal ha fått kunnskap om tverrfaglig mammadiagnostisk virksomhet, krav til kvalitetskontroll av virksomheten, samt om mammografiscreening og hva som er ny kunnskap innen feltet. Deltageren skal også ha fått en kunnskapsbasert gjennomgang av brystets anatomi og fysiologi, sykdomslære, epidemiologi, utredningsprosedyrer og behandling, Mammografiprogrammet, tverrfaglig samarbeid ved et brystsenter, radiograffaglig vurdering av bilder, radiografisk og teknisk kvalitetskontroll samt stråledoser ved mammografi. Kvalitetsmanualen for mammografiprogrammet anbefaler at alle som jobber med screening skal ha gjennomført kurset i løpet av de to første årene.
Målgrupper: Radiografer som arbeider med mammografi og mammografiscreening.
www.radiograf.no/fagkurs
Fagkurs: Etterutdanning
for radiografer og radiologer
3.–5. juni 2026 på hotell Opera i Oslo sentrum
Målgrupper: Radiografer, radiologer, kliniske fysikere og andre med interesse
Læringsmål: Etter endt fagkurs skal deltageren ha fått styrket sin kompetanse på grunnleggende MR fysikk og teknikk. Deltageren skal ha fått utvidet forståelse for maskinens oppbygging, prinsipper, bildedannelse, vekting, pulssekvenser (spinn og gradient ekko) og akselerasjonsteknikker.
Etter endt fagkurs skal deltagerne i tillegg ha fått utviklet kompetanse på grunnleggende MR sikkerhet og kunnskapsbasert praksis.
radiograf.no/fagkurs
Foto: Trond Bergesen
VED TONE RISE
I denne spalten presenterer vi smakebiter fra tidligere tider i Hold Pusten. De små snuttene forteller noe om NRF og Hold Pustens historie, noen av dem vitner dessuten om hvor fort tidene forandrer seg. Tenk for eksempel så ofte vi humrer av ting som slett ikke var lattervekkende for bare et par tiår siden! tone.rise@holdpusten.no
Denne utgivelsen av Hold Pusten er nr. 102 i rekken, og de første 15 årene er tilbakelagt. (…)
Av Per Zaring
Opptakten
I oktober 1973 ble Norsk Radiografforbund stiftet, og blant de mange oppgavene som ble prioritert av det første styret, var opprettelsen av et eget medlemsskriv/medlemsblad. (…)
På et styremøte (…) ble det vedtatt at forsiden skulle tituleres med ordene «Hold Pusten», mens «ordren» skulle oppheves på baksiden med ordene « ... Pust igjen!».
Bladets navn
(…) Valget ble begrunnet med at det var logisk relatert til vårt yrke, men det skulle også indikere at mellom permene skulle det skje mye nytt og spennende, slik at leseren bokstavelig talt «Holdt Pusten» i åndeløs spenning under lesningen til siste side var gjennomgått.
(…) Navnet er originalt, logisk i henhold til fagkretsen, det kaller på smilet og innbyr til ordspill. Med andre ord: Det er ikke kjedelig, og det glemmes ikke så lett. Det siste er ikke minst viktig!
For å beskrive dette, kan jeg nevne at jeg gjennom vårt medlemsskap i Den Norske Fagpresses Forening med jevne mellomrom treffer andre fagpressekolleger. De færreste husker hva jeg heter, men svært få har glemt navnet på bladet vårt!
Både fra andre redaktører og kursledere har jeg flere ganger fått høre: Hva dere enn gjør med bladet, endring av format, typografi, layout eller hva som helst; dere må aldri finne på å endre navnet!
«Det viste seg da også at det å få radiografer til å skrive fagartikler til sitt eget fagblad, det skulle bli alle redaksjoners evige hodepine.»
Redaksjonene
(…) Den minste redaksjonen vi har oppdaget i redaksjonsoversiktene, besto av 2 personer, den største av 9. I oversiktene ser man også at den vanligste størrelsen har vært 6 medarbeidere. Det som vel er unikt i våre redaksjoner, i motsetning til mange andre fagblad, er at samtlige redaksjonsmedlemmer har hatt yrkesfaglig bakgrunn. (…) I tillegg kommer det faktum at bladet aldri har hatt hel- eller deltidsansatte medarbeidere, da alle til enhver tid har arbeidet med bladet på fritid. (…)
Hold Pusten på diskett
Inntil 1989 ble alt som skulle settes levert til setteriet på papirmanuskript med påskrevne koder/anvisninger for hvilke typer/størrelser/spaltebredder den forskjellige teksten skulle settes i. (…) I dag har vi kommet et skritt videre – redaksjonen har tatt skrittet inn i dataalderen og investert i en PC. Nå skrives alt inn på en diskett (…)
Innhold
Helt fra første stund var det klart at faglige artikler var et absolutt «must» for fagbladet (...) Fangsten var imidlertid minimal, og det viste seg da også at det å få radiografer til å skrive fagartikler til sitt eget fagblad, det skulle bli alle redaksjoners evige hodepine. Slik er det dessverre også i dag, selv om det de siste årene har bedret seg noe.
Når det gjelder fagartikler, har man derfor gjennom alle år så altfor ofte måttet ty til legene, som så desidert har vært den største gruppen av bidragsytere.
(…) I nr. 4/74 startet man en serie som het «Norge rundt». Her ble de forskjellige røntgenavdelinger presentert, og serien må vel kunne regnes som «forløperen» til «Slik har vi det her». (…) Reportasjer fra seminarer o.l. kom til etter hvert. Først selvfølgelig med NRF’s første faglige seminar i Trondheim i 1975.
(…) I nr. 1/88 startet man serien «Utenfor primærfeltet». (…) Denne serien presenterer radiografer som ikke lenger jobber som radiografer, enten de jobber innen nærliggende yrker eller helt «utenfor» fagmiljøet. (…)
I tillegg til dette har bladet inneholdt styrereferater, meldinger fra styret og hovedorganisasjon, diverse «småstoff», møtereferater, leserinnlegg (…)
De enkeltsakene som gjennom tidene har opptatt mest spalteplass i bladet, er uten tvil spørsmålet om videreutdanning eller linjedeling for terapiradiografer, feriesaken og spørsmålet om organisasjonstilknytning. (…) Fra nummer 4 1989
Telefon sentralbord: 23 10 04 70 E-post: nrf@radiograf.no









Forbundsleder:
Bent Ronny Mikalsen Mobil: 913 14 088 bent.r.mikalsen@radiograf.no
Sekretariatsleder:
Thor Eivind Halvorsen Mobil: 474 00 030 thor.eivind@radiograf.no
Økonomiansvarlig:
Faheem Ashraf Mobil: 459 02 310 faheem@radiograf.no
Fagutviklingsleder:
Hans Flaata Mobil: 408 57 476 hans@radiograf.no
Administrasjonskonsulent:
Ellinor D. Gunnerud Mobil: 948 84 980 ellinor@radiograf.no
Fagsjef:
Håkon Hjemly Mobil: 901 23 346 hakon@radiograf.no
Kommunikasjonsleder:
Elisabeth Norridge Mobil: 997 33 357 elisabeth@radiograf.no
Forhandlingssjef:
Carl Christian Grue Solberg Mobil: 976 22 185 carl.christian@radiograf.no
Redaktør:
Tone Rise Mobil: 470 19 141 tone.rise@holdpusten.no

Et bilde som kan gjøre godt i kulden, men hva heter cocktailen?
1 Hvilken cocktail lages av kremet kokosmelk, ananasjuice og hvit rom?
2 Hva er minuskler i typografisammenheng?
3 Hvilket land i verden er det mest folkerike?
4 Hva heter den fransktalende delen av Belgia?
5 Han vant Eurovision Song Contest for Norge i 2009, nå stiller han opp igjen i årets norske finale. Hvem?
6 Hvilket kunstnernavn er forlengst avdøde Greta Lovisa Gustafsson kjent under?
7 Hvem grunnla teknologiselskapet Apple?
8 Hva er promillegrensen for bilkjøring i Norge?
9 I 1839 kom svartedauden til Norge. Hvilken by brøt den først ut i?
10 Hvilken nordmann har flest følgere på Instagram?
0,2% 9) Bergen (som da het Bjørgvin) 10) Erling Braut Haaland
Svar: 1) Piña Colada 2) Små bokstaver 3) India, de gikk forbi Kina i 2023 og har nå over 1,4 milliarder innbyggere 4) Vallonia 5) Alexander Rybak 6) Greta Garbo 7) Steve Jobs 8)
Hold Pusten er Norsk Radiografforbunds fagtidsskrift, og utøver saklig, uavhengig og kritisk journalistikk i samsvar med NRFs formålsparagraf, medlemmenes faglige identitet og forbundets grunnleggende verdier.
Hold Pusten er medlem av Fagpressen, og følger prinsippene i Redaktørplakaten og Vær Varsomplakaten. Den som mener seg rammet av urettmessig omtale, bes ta kontakt med redaksjonen. Brudd på Vær Varsom-plakaten kan klages inn for Pressens Faglige Utvalg.
0332-9410
Hold Pusten er godkjent som vitenskapelig tidsskrift på nivå 1.

Utgivelsesplan 2026
Nr. Annonsefrist Utgivelsesdato
2 23. mars 8. april
3 4. mai 13. mai
4 15. juni 24. juni
5 14. september 23. september
6 16. november 25. november
Frister og priser: www.holdpusten.no/annonse
Returadresse: Norsk Radiografforbund, Rådhusgt. 4, oppg. A, NO-0151 OSLO

• Ett kontaktpunkt – NRFs forsikringskontor
• Du slipper å bli henvist videre til forsikringsselskapet
• 20 % rabatt på individuelle skadeforsikringer som f.eks. bil, hus, båt og hytte
Ta kontakt med oss i dag, så hjelper vi deg!
her Alle forsikringer på ett sted!
NRFs forsikringkontor | 23 11 35 89 | post@radiografforsikring.no
