• Metaboliahäiriköt ja diabetes
• Kantasolut tutkimuksessa ja hoidossa
• Tyypin 1 diabetes ja liikunta
• Diabeteksen hoito Keski-Suomessa

• Metaboliahäiriköt ja diabetes
• Kantasolut tutkimuksessa ja hoidossa
• Tyypin 1 diabetes ja liikunta
• Diabeteksen hoito Keski-Suomessa


FreeStyle Libre -järjestelmien hyvä suorityskyky varmistaa,
että potilaasi saavat tarkat2 glukoositiedot diabeteksen hallintaan.
Todistettu suorituskyky
Sensorimme ovat osoittaneet tarkkuutensa2 ja parantaneet hoitotuloksia vertaisarvioiduissa kliinisissä tutkimuksissa3.
Yli 20 000 automaattista laaduntarkistusta2
Jokainen FreeStyle Libre -sensori analysoi suorituskykyään minuutin välein ja suorittaa tuhansia älykkäitä laaduntarkistuksia käyttöjakson aikana.
Laadunvarmistus
Voit luottaa siihen, että sensorin minuutin välein päivittyvät glukoosilukemat ovat tarkkoja2 ja lukemat näytetään vasta, kun ne ovat läpäisseet sensorin omat laatuvaatimukset.
Lue lisää FreeStyle Libre - järjestelmistä: pro.freestyle.abbott/fi-fi
1. Fokkert, M BMJ Open Diabetes Research & Care (2019). https://doi.org/10.1136/bmjdrc-2019-000809 2. Data on file, Abbott Diabetes Care, Inc 3. Evans, M. Diabetes Therapy (2022). https://doi.org/10.1007/s13300-022-01253-9. Tuotekuvia käytetään vain havainnollistamistarkoituksessa, eikä niissä ole todellisia potilaita tai potilastietoja. FreeStyle Libre -järjestelmät on tarkoitettu soluvälinesteen glukoositasojen mittaamiseen diabetesta sairastavilla henkilöillä. Lue käyttäjän ohjekirja ennen käytön aloittamista. FreeStyle Libre 3 -jatkuva glukoosinseurantajärjestelmä on CE-merkitty lääkinnällinen laite CE 2797. Valmistaja: Abbott Diabetes Care Ltd., Range Road, Witney, Oxon, OX29 OYL, UK. ©2025 Abbott Sensorin ulkokuori, FreeStyle, Libre ja niihin liittyvät tavaramerkit ovat Abbottin tavaramerkkejä. ADC-119409 v1.0 10/25
Diabetes ja
4 Ajankohtaista
5 Pääkirjoitus: Talouden realiteetit haastavat vaikuttavan diabeteksen hoidon
Henri Honka
6 Seuraamo
9 Kun kemikaalit sekoittavat aineenvaihdunnan – metaboliahäiriköt ja diabetes
Jenni Küblbeck, Jaana Rysä
14 Kantasoluista erilaistetut haiman saarekkeet tutkimustyökaluna ja tulevaisuuden hoitomuotona
Väinö Lithoviusi
19 Tyypin 1 diabetes ja liikunta – kansainvälisten suositusten sanomaa
Elina Pimiä
22 DiabOsaava – osaamista diabeteksen hoitoon
Tuula-Maria Rintala, Piia Jokiranta, Tiia Eho, Maija Kurki
24 Verkko-ohjauksella tehoa leikkaushoitoa edeltävään painonpudotukseen
27 Keski-Suomen Diabeteskeskus – moniammatillinen tuki diabeteksen hoitoon koko hyvinvointialueella
29 Elämäni diabeteksen kanssa: Per-Henrik Groop
30 Maksuton Digihoitokokeilu tarjoaa digiratkaisut osaksi hoitoa
Elina Pimiä
32 Sairaanhoitajien koulutus vahvisti tyypin 2 diabeteksen hoidon laatu
Carita Niemistö, Tuula-Maria Rintala
35 Koulutusta
Tilaa sähköpostiisi uutiskirjeemme diabeteksen hoidon ammattilaisille: diabetes.fi/ammattilaiskirje
Kun kemikaalit sekoittavat aineenvaihdunnan
Hormoni ja metaboliahäiriköt eivät ole diabeteksen ensisijaisia riskitekijöitä, mutta voivat lisätä sairastumisriskiä.
14
Kantasolusaarekkeista hoito diabetekseen?
Aika näyttää, millainen rooli solukorvaushoidoilla on insuliininpuutosdiabeteksen hoidossa.
30 Digitaalisten sovellusten kirjo hämmentää
STM:n Digihoitokokeilu auttaa arvioimaan, mitkä sovellukset ovat turvallisia diabeteksen hoidossa.



Diabetes ja lääkäri -lehti verkossa u Diabetes ja lääkäri -lehden selailtava näköislehti on luettavissa verkossa https://issuu.com/diabetesjalaakarilehti. Verkkojulkaisusta on karsittu reseptilääkeilmoitukset, kuten laki edellyttää. Lehden kaikki numerot julkaistaan myös pdf-muodossa nettiarkistossa www.diabetes.fi/laakarilehdet.
Tästä Diabetes ja lääkäri -lehden rinnakkaispainoksesta on poistettu lääkemainontaa koskevien säädösten edellyttämällä tavalla reseptilääkemainokset.
Ilmoittajat vastaavat ilmoitusten sisällöstä. Ne eivät ole Diabetesliiton suosituksia.
TIETEELLISET TOIMITTAJAT: dosentti, endokrinologian ja sisätautien erikoislääkäri Henri Honka, henri.honka@utu.fi, endokrinologian erikoislääkäri Reeta Rintamäki, reeta.rintamaki@kuh.fi | DIABETESHOITAJAT RY:N EDUSTAJA: diabeteshoitaja Sanna Jekunen, tiedotus@diabeteshoitajat.fi | TOIMITUS: päätoimittaja Riikka Nurmi, riikka.nurmi@diabetes.fi, p. 044 509 1400, toimitussihteeri Pirita Salomaa, p. 0400 723 686, pirita.salomaa@diabetes.fi | LEHDEN YHTEYSTIEDOT: Diabetes ja lääkäri -lehti, Näsilinnankatu 26, 33200 Tampere, p. 03 2860 111 (ma–pe klo 9–13), sähköinen arkisto ja pdf-lehti: www.diabetes.fi/laakarilehdet, selailtava näköislehti: https://issuu.com/diabetesjalaakarilehti | JULKAISIJA: Diabetesliitto ry | ILMOITUKSET: markkinointikoordinaattori Keiju Telford, p. 050 310 6621, keiju.telford@diabetes.fi | TILAUKSET JA OSOITTEENMUUTOKSET: jäsensihteeri Anneli Jylhä, p. 050 310 6611, jasenasiat@diabetes.fi | ILMESTYMINEN JA TILAUSHINTA: Lehti ilmestyy helmi-, huhti-, syys- ja joulukuussa Diabetes-lehden liitteenä. Vuosikerta 17 e + Diabetes-lehden tilaushinta 49 e/vuosikerta (6 numeroa), jäsenetuhinta 21 e/vuosikerta | ULKOASU: Aino Myllyluoma | PAINO: Punamusta | 55. vuosikerta | ISSN-L 1455-7827 | ISSN 1455-7827 (Painettu) | ISSN 2242-3036 (PDF)
Euroopan komissio on hyväksynyt Teizeildhoidon (teplitsumabi) viivästyttämään tyypin 1 diabeteksen alkamista aikuisilla ja vähintään 8vuotiailla lapsilla. Kyseessä on ensimmäinen EU:ssa hyväksytty tämänkaltainen tyypin 1 diabetekseen kohdistuva hoito. Hyväksyntä perustuu tutkimustuloksiin, jotka osoittivat, että teplitsumabi viivästytti tyypin 1 diabeteksen etenemistä kaksi vuotta (mediaani) lumelääkkeeseen verrattuna.
Teizeildhoito kohdistuu tyypin 1 diabeteksen vaiheeseen kaksi, jolloin potilailla on jo todettu vähintään kaksi tyypin 1 diabetekseen liittyvää autovastaainetta. Vaiheeseen kolme edennyt tyypin 1 diabetes vaatii insuliinihoitoa. Teizeildhoitoa ei vielä ole saatavilla Suomessa. Hyväksynnästä tiedottaa Sanofi.
Glukokortikoidilääkitys kuuluu monien sairauksien hoitoon, mutta siitä voi aiheutua kortisonihyperglykemia, mikä voi vaatia aktiivista insuliinihoitoa erityisesti tyypin 2 diabetesta sairastavilla. Kortisonihyperglykemian hoitoon on Suomessa paljolti käytetty NPHinsuliinia. Protaphanen maahantuonti on kuitenkin päättynyt vuoden 2025 lopussa.
Syyskuun 2025 Diabetes ja lääkäri lehdessä (sivu 28) on kuvattu hoitomalli, jossa käytetään kaksifaasista sekoiteinsuliinia keskipitkävaikutteisten glukokortikoidien aiheuttaman hyperglykemian hallintaan. Suomessa saatavilla oleva sekoiteinsuliini on tällä hetkellä NovoMix® 30.
Lue artikkeli: issuu.com/diabetesjalaakarilehti


Moderni verisuonikirurgia | Jalan biomekaniikka ja anatomia | Alaraajan ihomuutokset | Kynsimuutokset...
6. Kansallinen Diabetes ja jalka -symposium
21.–22.5.2026, Scandic Rosendahl, Tampere
Hyvinvointialueiden jalkatyöryhmien ja muiden diabetesta sairastavien jalkaongelmista
kiinnostuneiden terveydenhuollon ammattilaisten koulutuspäivät tulevat jälleen toukokuussa 2026, varaa tilaa kalenteriin!
diabetes.fi/jalkasymposium

Viime vuoden marraskuussa julkaistiin insuliininpuutosdiabeteksen Käypä Hoito suosituksen päivitys. Se ottaa kantaa diabeteksen hoidon nykyaikaistamisen puolesta; yksilöllisesti asetettuihin glukoositavoitteisiin pääsemiseksi tulisi aktiivisesti tarjota modernin diabeteksen hoidon tarjoamia mahdollisuuksia.
Hoito automatisoidulla insuliinipumpulla (AID) parantaa tutkitusti insuliininpuutosdiabetesta sairastavan glukoositasapainoa monipistoshoitoon tai tavanomaiseen pumppuhoitoon verrattuna – lähtötilanteesta tai aiemmasta hoitotasapainosta riippumatta.
Vaikka AID pumppuhoidon suorat kustannukset ovat vanhempiin hoitomenetelmiin verrattuna suuremmat, potilaiden parantunut glukoositasapaino johtaa ajan myötä liitännäissairauksien vähenemiseen ja sen myötä kustannussäästöihin.
Kolikon kääntöpuoli on talouden ankea tila. Hyvinvointialueet ovat joutuneet aloittamaan työnsä globaalisti vaikeina aikoina. Euroopassa käytävä sota, puolustusmenojen lisääntyminen, epäsuotuisa inflaatio ja korkokehitys sekä yleinen laskusuhdanne ovat pakottaneet valtion tekemään leikkauksia, joiden vaikutukset näkyvät hyvinvointialueilla.
Diabetesliiton marraskuussa julkaiseman Diabetesbarometrin mukaan potilaiden luottamus diabeteshoidon saatavuuteen on säästöjen ja palveluiden leikkaamisen myötä heikentynyt. Vaikka tyypin 1 diabetesta sairastavat näyttävät olevan suhteellisen tyytyväisiä julkisesta terveydenhuollosta saamaansa omahoidon tukeen, osa potilaista ei ole kokenut saavansa AID pumppuja tarpeensa mukaan.
Diabetestyypistä riippumatta yhteiskunnan kyky vastata ikääntymisen aiheuttamaan lisääntyvään palvelutarpeeseen huolettaa monia. Terveydenhuollon ammattilaisista vain noin kolmannes kokee oman hyvinvointialueensa lääkäripalvelujen resurssien olevan riittäviä, ilmeni Diabetesbarometristä.
Diabetesbarometri heijastelee arkea, jossa hyvinvointialueet joutuvat päättämään alati niukkenevien resurssien oikeudenmukaisesta jaosta. Sairautena diabetes on kallis, ja sen kokonaiskustannusten on ar vioitu ylittävän jopa kuusi miljardia euroa vuodessa (lähde: Terveyden ja hyvinvoinnin laitos). Aivan erityisen kalliiksi diabetes tulee, mikäli potilaalle pääsee kehittymään liitännäissairauksia. Lyhyen aikavälin säästöt ”väärästä päästä” tulevat diabeteksen kohdalla maksettavaksi korkojen kera ylimääräisinä sydäninfarkteina, dialyysihoitoina sekä keskeytyneinä työurina.
Voidaan kysyä, olisiko kuitenkin halvempaa ja eettisesti kestävämpää lisätä (insuliininpuutos)diabetesta sairastavien hoidon resursointia etupainotteisesti parantamalla AID pumppujen ja glukoosisensorien saatavuutta potilaille, jotka niitä haluavat käyttää. Kun tiedetään, että suurin osa tyypin 1 diabetesta sairastavista ei tälläkään hetkellä saavuta yksilöllisiä hoitotavoitteita, modernin diabetesteknologian tarjoama kansanterveydellinen ja taloudellinen potentiaali on merkittävä.
Tyypin 2 diabeteksen hoidossa tarvitaan usein insuliinia, kun muiden diabeteslääkkeiden (tabletit ja inkretiinit) teho ei riitä. Insuliinihoidon toteutuksesta kertyneet vuosikymmenien kokemukset eivät kuitenkaan tarjoa yksiselitteistä ratkaisua siihen, mikä on tehon ja turvallisuuden näkökulmasta paras insuliinin annostelutapa. Hoidon vaikutuksia painoon, hypoglykemioihin ja elämänlaatuun on vaikea ennakoida.
Tavallisimmat tavat insuliinin annosteluun tyypin 2 diabetesta sairastavien hoidossa ovat yksipistoshoito (keskipitkä tai pitkävaikutteinen insuliini), seosinsuliinit, ateriabolukset yhdistettynä perusinsuliiniin tai pelkästään ateriabolukset.
Insuliinihoidon haasteita analysoitiin brasilialaisessa metaanalyysissä, jossa tarkasteltiin toteutuneita RCT (Randomized Controlled Trial) tutkimuksia. Tarkasteluun valittiin tutkimuksia, joissa insuliinihoito aloitettiin tutkimuksen alussa, ja insuliinin annosteluun käytettiin vähintään kahta eri tapaa. Lisäksi potilailla oli tablettihoito, ja eri tutkimuksissa oli eri määrä oraalisia lääkkeitä.
Tutkimusaiheeseen liittyviä RCTtutkimuksia löytyi kaikkiaan 5 178, joista 58 täytti vaaditut kriteerit. Näissä oli mukana 19 122 potilasta ja hoidon kesto oli 12–24 viikkoa.
Tulosten mukaan kaikilla insuliinin annostelutavoilla saavutettiin parempi HbA1ctaso. Monimutkaisemmista annosteluohjelmista oli vain vähän hyötyä yhteen päivittäiseen perusinsuliiniannokseen verrattuna: HbA1cerot olivat 2–5 mmol/mol. Hypoglykemioiden esiintyminen ja painon nousu olivat selvimmät ateriaboluksia käytettäessä. Eri tavoilla toteutettujen insuliinihoitojen vaikutusta elämänlaatuun ei voitu arvioida luotettavasti.
Päivittäinen insuliiniannos oli suurempi, kun se annosteltiin yhtenä perusinsuliiniannoksena. Viitteellisesti ison päivittäisen insuliiniannoksen (> 0.5 IU/kg) yhteydessä bolusinsuliini (myös seokset) liittyi parempaan glukoositasapainoon.
Tämän metaanalyysin tulokset vahvistavat käytännön kokemuksia. Yhden pistoksen perusinsuliiniannos on useimmiten järkevä valinta, kun insuliinihoito aloitetaan tyypin 2 diabetesta sairastavalle. Monia kysymyksiä silti jää. Tutkimusten seurantaaika oli lyhyt (alle puoli vuotta). Potilaiden yksilöllisiä ominaisuuksia ei pystytty arvioimaan hoitovalintojen perustaksi ja vaikutukset elämänlaatuun jäivät avoimiksi. Tutkimuksille ja innovaatioille on edelleen tarvetta.
Jorma Lahtela
Bertuol, V.C., Iorra, F., Vieceli, T. ym. Effects of insulin regimens for type 2 diabetes mellitus: a systematic review and network meta-analysis. Diabetologia (2025). https://doi.org/10.1007/s00125025-06633-x
Suoliston mikrobiperäiset molekyylit voivat vaikuttaa tyypin 1 diabeteksen riskiin
Kansainvälinen tutkimusryhmä on löytänyt vahvaa näyttöä, että suolistomikrobien tuottamat yhdisteet voivat ohjata immuunijärjestelmän kehitystä varhaislapsuudessa. Tutkimuksessa oli mukana 3–36 kuukauden ikäisiä lapsia, joilla oli geneettinen alttius tyypin 1 diabetekseen. Tutkimushavainnot
tuovat uutta tietoa siitä, miten suolistomikrobiston varhainen kehitys voi vaikuttaa tyypin 1 diabeteksen riskiin. Tuore tutkimus on osa INITIALISEhanketta, jotta koordinoi Örebron ja Turun yliopistoissa työskentelevä professori Matej Orešič. Tutkimus julkaistiin Nature Communications lehdessä.
Useissa hoitosuosituksissa metformiini on tyypin 2 diabeteksen ensikäden lääke, mutta sen tehoa myöhäiskomplikaatioiden estäjänä ei ole osoitettu vankasti. Ruotsissa tehdyssä tutkimuksessa selvitettiin metformiinin ja dapagliflotsiinin hoitotuloksia myöhäismuutosten suhteen juuri diagnosoiduilla potilailla.
Tyypin 2 diabeteksen varhaisdiagnoosit tehdään yleensä perusterveydenhuollossa, ja laajojen seurantatutkimusten tekeminen on ollut vaikeaa.
Diabetesrekisteristä tunnistetuilta potilailta pyydettiin suostumus tutkimukseen joko käynnillä tutkimuskeskuksissa tai etänä sähköisesti. Tutkimukseen osallistui potilaita kattavasti koko maasta kaikkiaan 36 keskuksesta.
Tutkimuspotilaiden rekrytointiaika oli 2019–2023, ja tutkimukseen valittujen potilaiden tyypin 2 diabeteksen diagnoosin tuli olla tehty neljän vuoden sisällä. Merkittäviä kardiovaskulaaritapahtumia ei saanut olla.
Hoidot satunnaistettiin 1:1 metformiiniin (vaihteleva annos) tai dapagliflotsiiniin (10 mg/pv). Päätetapahtumia olivat ensimmäinen sydän tai verisuonikomplikaatio (MACE), mikrovaskulaarinen komplikaatio (munuainen tai silmä) tai kuolema. Seurantaaika suunniteltiin kuuden vuoden pituiseksi, ja tutkijat seurasivat komplikaatioiden ilmaantumista käytettyyn lääkeryhmään nähden sokkoutettuina.
Rekrytointiaikana diabeteslääkityksen aloitti 2 072 tutkimuspotilasta. Heidän keskiikänsä oli 61,2 vuotta, miehiä heistä oli 61 prosenttia.
Lähtövaiheessa nefropatiaa oli 6,2 %:lla, retinopatiaa 13,2 %:lla ja riskijalka 5,7 %:lla potilaista. Kohonnut verenpaine oli 64 %:lla ja dyslipidemia 57 %:lla. Välianalyysin kohdalla (19 kk) päätetapahtumia todettiin 11,7/100 potilasvuotta, pääasiassa mikrovaskulaarisista syistä. Sydän ja verisuonitapahtumia (0,6/100 potilasvuotta) ja kuolemia (0,3/100 potilasvuotta) oli vähän.
Tutkimuksessa käytetty hajautettu RRCTmenetelmä (Registrybased Randomized Controlled Trial) osoittautui toteuttamiskelpoiseksi laajalle väestöä edustavalle tutkimukselle perusterveydenhuollossa. Merkittävimmäksi hoidolliseksi haasteeksi osoittautui mikrovaskulaarikomplikaatioiden (silmät ja munuaiset) estäminen.
Ruotsalaistutkimuksen lopullisia tuloksia on odotettavissa vuoden kuluttua. Suomessa hiljakkoin käynnistynyt diabetesrekisteri tarjonnee tulevaisuudessa vastaavan kaltaisia tutkimusmahdollisuuksia.
Jorma Lahtela
Eriksson JW, Fanni G, Lundqvist MH, ym. SGLT2 inhibitor or metformin as standard treatment in early-stage type 2 diabetes? Baseline data in SMARTEST, a novel, decentralised, register-based randomised trial on prevention of diabetic complications. Diabetes Obes Metab. 2025. doi: 10.1111/dom.70320.


Jos olet saanut sydäninfarktin, sinulla on erittäin suuri riski saada uusi infarkti.1 Yksi tärkeä
tapa pienentää uuden infarktin riskiä on saavuttaa LDL-kolesteroliarvo < 1,4 mmol/l.2
41,5 %
saa uuden kohtauksen 5 vuoden sisällä.1
61,5 %
uuden kohtauksen saaneista kuolee.1
JENNI KÜBLBECK

FT, yliopistotutkija
Itä-Suomen yliopisto, farmasian laitos jenni.kublbeck@uef.fi

Ympäristökemikaalit kytkeytyvät useisiin diabeteksen taustalla vaikuttaviin aineenvaihdunnan säätelymekanismeihin. Hormonitoimintaa ja aineenvaihduntaa häiritsevät kemikaalit –tuttavallisemmin hormoni ja metaboliahäiriköt – eivät ole diabeteksen ensisijaisia riskitekijöitä, mutta ne voivat lisätä sairastumisriskiä erityisesti silloin, kun henkilöllä on perinnöllinen tai elintapoihin liittyvä alttius sairastua.
Diabeteksen kannalta merkityksellistä ei ole yksittäinen yhdiste, vaan matalista ja monilähteisistä altistuksista kertyvä kokonaiskuorma, joka voi häiritä aineenvaihduntaa, vaikka yksittäisten yhdisteiden pitoisuudet olisivat pieniä. Metaboliahäiriköt muodostavat siten yhden palan diabeteksen monitekijäisessä riskikokonaisuudessa. Hormonitoimintaa häiritsevät kemikaalit (endocrine disrupting chemicals, EDCs) määritellään synteettisiksi tai luonnosta peräisin oleviksi
FT, professori
Itä-Suomen yliopisto, farmasian laitos jaana.rysa@uef.fi
yhdisteiksi, jotka muuttavat hormonijärjestelmän toimintaa ja aiheuttavat haitallisia terveysvaikutuksia yksilölle tai tämän jälkeläisille (1).
Nämä yhdisteet voivat vaikuttaa hormoneihin monin tavoin, kuten sitoutumalla hormonireseptoreihin, häiritsemällä hormonien synteesiä ja aineenvaihduntaa tai muuttamalla hormonien kuljetusta ja hajoamista. Vaikutuksia voidaan havaita hyvin pienilläkin pitoisuuksilla ja erityisen kriittisiä ovat sikiön varhaisen kehityksen vaiheet, jolloin pysyviä muutoksia voi tapahtua myös epigeneettisten mekanismien kautta.
Viime vuosina on alettu käyttää myös aineenvaihduntaa tai metaboliaa häiritsevät kemikaalit (metabolism disrupting chemicals, MDCs) tai metaboliahäiriköt (2) nimityksiä kuvaamaan hormonihäiriköitä, joiden vaikutukset kohdistuvat erityisesti energia aineenvaihdunnan säätelyyn (taulukko 1).
Metaboliahäiriköt voivat lisätä aineenvaihduntasairauksien riskiä tai etenemistä esimerkiksi lisäämällä insuliiniresistenssiä, muuttamalla rasvasolujen ja haiman beetasolujen toimintaa, edistämällä kroonista matalaasteista tulehdusta sekä vaikuttamalla ruokahalua, energiankulutusta ja hormonitasapainoa sääteleviin neuroendokriinisiin säätelyjärjestelmiin.
Syyseuraussuhteiden osoittaminen on vaikeaa, sillä usein altistus tapahtuu monille yhdisteille samanaikaisesti, ja vaikutukset voivat ilmetä vasta vuosikymmenten kuluttua.
Metaboliahäiriköt ja diabetes
Maailmanlaajuiset väestötutkimukset osoittavat, että esimerkiksi korkeat bisfenoli A (BPA) yhdisteiden, ftalaattiyhdisteiden, tiettyjen per ja polyfluorattujen (PFAS) yhdisteiden, polysyklisten aromaattisten hiilivety (PAH) yhdisteiden sekä torjuntaaineiden pitoisuudet veressä ovat yhteydessä insuliiniresistenssiin ja lievästi kohonneeseen tyypin 2 diabeteksen riskiin (3).
Myös pienemmät kokeelliset tutkimukset tukevat näitä havaintoja ja osoittavat, että jo pienet, turvallisiksi arvioidut BPAannokset voivat vaikuttaa glukoosivasteisiin ja insuliinineritykseen terveillä aikuisilla (4).
Vaikka yksittäinen altistuminen ei yksin johdakaan sairastumiseen, altistumisen kokonaiskuormalla näyttää olevan energia aineenvaihduntaa haittaava vaikutus. MDCyhdisteiden on osoitettu vaikuttavan myös raskaudenaikaisiin glukoosiaineenvaihdunnan häiriöihin ja raskausdiabeteksen lisääntymiseen (5).
Sikiöaika ja varhaislapsuus ovat herkkiä kehitysvaiheita: altistuminen näiden aikana voi vaikut
taa pitkäkestoisesti aineenvaihdunnan säätelyyn. Useat tutkimukset viittaavat siihen, että varhainen altistus voi ohjata glukoosiaineenvaihduntaa ja rasvakudoksen toimintaa epäsuotuisaan suuntaan sekä vaikuttaa immuunijärjestelmään ja suoliston mikrobiomiin ja siten lisätä tyypin 1 ja tyypin 2 diabeteksen riskiä jo lapsuudessa (6).
Metaboliahäiriköt ja glukoositasapaino
Metaboliahäiriköt voivat vaikuttaa elimistön glukoositasapainoon kolmella keskeisellä tavalla (kuva 1).
1. Insuliininerityksen heikkeneminen. Haiman beetasolut ovat herkkiä ympäristökemikaalien vaikutuksille. BPA:n ja ftalaattien on osoitettu häiritsevän solujen kalsiumsignalointia ja aiheuttavan hapetusstressiä, mikä voi vaurioittaa haiman soluja ja heikentää niiden toimintakykyä ja johtaa insuliininerityksen lyhyt tai pitkäaikaiseen heikkenemiseen. Pitkittynyt altistus voi lisäksi muuttaa beetasolujen prosesseja geenien säätelyn tasolla ja vaikuttaa solujen kypsy
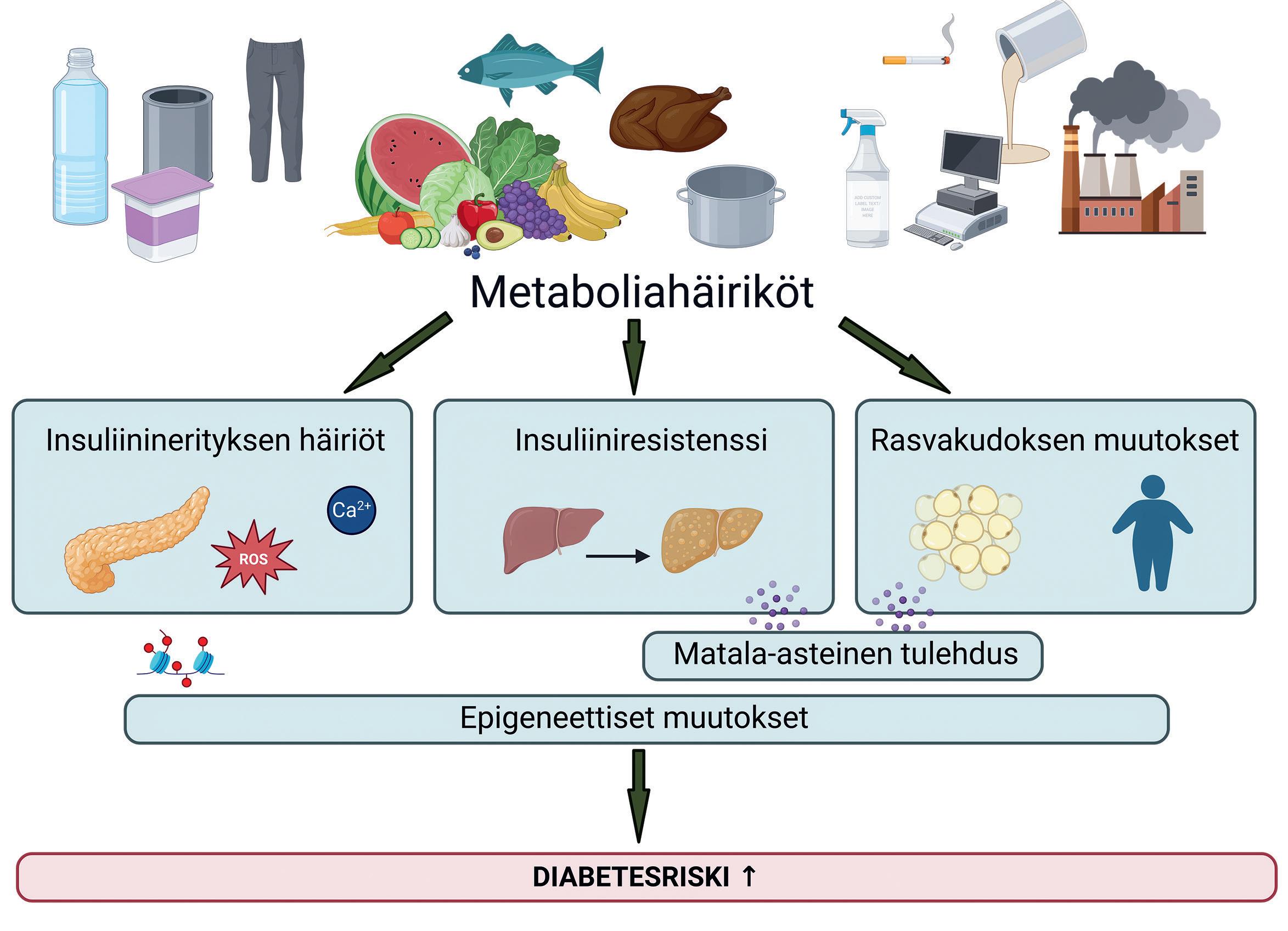
Kuva 1. Metaboliahäiriköiden mahdollisia lähteitä ja vaikutuksia elimistön glukoositasapainoon (BioRender).
miseen ja massan ylläpitoon, mikä heikentää haiman toimintareserviä ja voi lisätä tyypin 1 ja tyypin 2 diabeteksen riskiä (6).
2. Insuliiniresistenssi. Monet kemikaalit, kuten PFAS yhdisteet ja erilaiset torjuntaaineet voivat lisätä maksan glukoosintuotantoa sekä häiritä rasvojen β oksidaatiota ja edistää triglyseridien kertymistä maksasoluihin (3). Näiden seurauksena kehittyvä metabolinen rasvamaksatauti (metabolic dysfunction associated steatotic liver disease, MASLD) voimistaa insuliiniresistenssiä ja on osa laajempaa aineenvaihdunnan häiriintymistä, mikä voi johtaa tyypin 2 diabeteksen kehittymiseen.
3. Rasvakudoksen muutokset. Rasvakudos toimii sekä haitallisten yhdisteiden varastona että kohde elimenä. Monet kemikaalit, kuten tributyltin (TBT), ftalaatit ja jotkin PFAS yhdisteet, toimivat ns. obesogeeneinä ja voivat edistää rasvasolujen muodostusta (7). Tämä lisää viskeraalisen rasvan määrää, muuttaa adipokiinien tasapainoa
(leptiinin nousu, adiponektiinin lasku) ja vahvistaa matalaasteista tulehdusta, joka on erityisesti tyypin 2 diabeteksen riskitekijä.
Näiden mekanismien lisäksi yhdisteet voivat lisätä maksan ja rasvakudoksen tulehdusvälittäjäaineiden tuotantoa ja häiritä suoliston mikrobiomia (6). Molemmat mekanismit ovat sidoksissa systeemiseen matalaasteiseen tulehdukseen, joka on keskeinen osa tyypin 2 diabeteksen patofysiologiaa. Tulevaisuuden tutkimussuunnat
Ympäristöperäisten aineenvaihduntaa häiritsevien kemikaalien ja diabeteksen välinen yhteys on monisyinen ilmiö. Yksi tutkimuksen keskeisiä haasteita on, että nykyinen näyttö osoittaa selviä biologisia vaikutuksia, mutta yksityiskohtaiset mekanismit ja altistuksen merkitys väestötasolla ovat edelleen puutteellisesti ymmärrettyjä. Tulevaisuuden tutkimuslinjat onkin suunnattava kohti integroitua ja monitieteistä lähestymistapaa, joka yhdistää molekyylitason löydökset epidemiologiseen tietoon altistumisesta sekä kliiniseen merkitykseen (8).
Taulukko 1. Esimerkkejä metaboliaa häiritsevistä (MDC) -yhdisteryhmistä ja niiden käyttötarkoituksista
MDC
Alkyylifenolit
Bisfenolit (esim. BPA)
Ftalaatit
Orgaaniset tinayhdisteet (esim. TBT)
Orgaaniset torjuntaaineet
Per ja polyfluoratut yhdisteet (PFAS)
Polyklooratut bifenyylit (PCB)
Polysykliset aromaattiset hiilivedyt (PAH)
Käyttötarkoitus ja esimerkkejä yhdisteitä sisältävistä tuotteista ja materiaaleista
• Pintaaktiivinen aine.
• Teollisuuden puhdistusaineet, maalit, lakat, pinnoitteet, lentokoneiden jäänestoaine, tekstiiliteollisuus (EU:n ulkopuolella).
• Muovinpehmennin (esim. polyvinyylikloridi, PVC ja polykarbonaattimuovit), pinnoitusaine.
• Elintarvikepakkaukset, lämpöpaperi, pintakäsittelyt (kulutustuotteet), epoksihartsi, vesijohtoverkoston saneerauspinnoitteet.
• Muovinpehmennin (esim. PVC), kosteuttaja, imeytymistä tehostava aine.
• Kosmetiikka, rakennusmateriaalit, elintarvikepakkaukset, lelut, lääketieteelliset laitteet, lääkkeet, elektroniikka, painomuste, tekstiilit.
• Antifoulingvalmiste (ns. myrkkymaalit).
• Elintarvikkeet (kalat).
• Kasvinsuojeluaineet.
• Elintarvikkeet.
• Pintakäsittelyaine.
• Astiat (erit. paistinpannut), vettähylkivät tekstiilit, vedenpitävät tuotteet, sammutusvaahdot, kartongit, suksivoiteet, elintarvikepakkaukset, lattiavahat, elektroniikka.
• Palonesto ja eristysaine.
• Teolliset jäähdytysnesteet ja eristeet, vanhat sähkölaiteosat. Kielletty EU:ssa ja Suomessa 1990luvulta lähtien, mutta erittäin pysyvinä yhdisteinä edelleen ympäristössä.
• Ei varsinaisia käyttöaiheita, syntyvät epätäydellisen palamisen seurauksena.
• Grillatut, savustetut ja kuivatut elintarvikkeet, tupakka, metsäpalot.
Ensimmäinen merkittävä tutkimusalue liittyy mekanismien tarkempaan selvittämiseen, kuten reseptorivälitteisten säätelyreittien ja epigeneettisten muutosten tarkempaan tutkimiseen. Mekanismien tutkimisen ohella tarvitaan merkittävää panostusta tutkimusmenetelmien kehittämiseen. EDC ja MDCtutkimus on ollut pitkälti riippuvainen perinteisistä in vitro malleista ja eläinkokeista, jotka eivät aina heijasta ihmisen fysiologiaa tai altistustasoja.
Toiseksi on tärkeää kehittää uusia biologisia koemalleja, kuten ihmisalkuperää olevia 3D kudosmalleja, organoideja ja mikrofluidiikkaan perustuvia organ on chip malleja, joiden avulla voidaan tutkia annosvasteita, matalien altistustasojen vaikutuksia sekä eri kemikaalien yhteisvaikutuksia tavoilla, joita perinteiset järjestelmät eivät mahdollista. Yhdistettynä ns. multiomiikan lähestymistapoihin nämä mallit voivat tuottaa kokonaisvaltaisemman kuvan siitä, miten EDC/MDCaltistus muokkaa aineenvaihduntaa solutasolta elinten tasolle.
Tällä hetkellä käytössä olevat biomarkkerit eivät aina heijasta luotettavasti pitkäaikaista tai kumulatiivista altistusta, mikä vaikeuttaa tutkimustiedon soveltamista kliiniseen työhön sekä yksilötason riskinarviointia. Päätöksenteon tueksi tarvitaan uusia, validoituja biomarkkereita, jotka kuvaavat altistusta ja siihen liittyviä biologisia vaikutuksia esimerkiksi kudostasolla tai aineenvaihduntaa kuvaavien profiilien avulla.
Kolmas tulevaisuuden tutkimushaaste on monitekijäisyyden parempi huomioiminen. Ihmiset altistuvat samanaikaisesti useille kemikaaleille, joiden yhteisvaikutukset voivat olla additiivisia, synergistisiä tai jopa vastakkaisia. Kemikaaliseosten vaikutuksia aineenvaihduntaan tarkastelevat tutkimusasetelmat vastaavat paremmin todellisia altistustilanteita. Tämä edellyttää uusien kokeellisten lähestymistapojen ohella myös edistyneitä tilastollisia ja laskennallisia menetelmiä.
Kliiniset tutkimukset ovat vielä lähes kartoittamattomia. On tärkeää selvittää, voidaanko altistuksen vähentämisellä vaikuttaa diabeteksen ehkäisyyn tai sen etenemiseen, erityisesti riskiryhmissä. Tähän sisältyvät sekä yksilötason ohjaus että yhteiskunnan toimet, kuten kemikaalilainsäädäntö ja ympäristövalvonta. Vasta kun ymmärrämme, missä määrin altistuksen vähentäminen vaikuttaa aineenvaihdunnan kannalta keskeisiin muutoksiin, voidaan EDC/MDCaltistus huomioida tehokkaammin diabeteksen ehkäisyssä.
Kohti parempaa tunnistamista ja ehkäisyä –mitä kliinikon olisi hyvä tietää?
Ympäristökemikaalit kytkeytyvät moniin diabeteksen taustalla vaikuttaviin mekanismeihin. Vaikka hormonihäiriköt eivät ole ensisijaisia diabeteksen riskitekijöitä, ne voivat toimia eräänlaisina vahvistimina etenkin henkilöillä, joilla on perinnöllinen tai elämäntapoihin liittyvä alttius sairastumiseen.
Diabeteksen kannalta kyse ei ole yhdestä “myrkystä”, vaan kumulatiivisesta altistekuormasta, joka kertyy matalista, mutta monilähteisistä altistuksista ja voi häiritä aineenvaihdunnan säätelyä monella tasolla jo pienilläkin pitoisuuksilla. Tämän vuoksi ympäristökemikaalit kannattaa nähdä yhtenä palana diabeteksen monimutkaisessa riskipalapelissä; ei ensisijaisena syynä, mutta merkityksellisenä tekijänä, joka voi kiihdyttää aineenvaihdunnan häiriöitä.
Vaikka altistusta ei voida yksilötasolla kokonaan välttää, ilmiön ymmärtäminen ja potilaiden ohjaaminen kohtuullisiin altistusta vähentäviin valintoihin kuuluu nykyaikaiseen elintapaohjaukseen ja diabeteksen ennaltaehkäisyyn.
On hyvä pitää mielessä, että EDC tai MDCaltistus voi osittain selittää diabeteksen kehittymistä potilailla, joilla ei ole perinteisiä riskitekijöitä, mutta se voi myös voimistaa klassisten riskitekijöiden vaikutusta tai muokata hoitovastetta. Potilaita on hyvä ohjata välttämään tarpeetonta altistusta. Tämä on erityisen tärkeää raskauden aikana ja lapsiperheissä, sillä hormonihäiriköiden vaikutukset ovat annosvasteeltaan epälineaarisia, ja pienetkin altistukset voivat olla merkityksellisiä kehittyvälle aineenvaihdunnalle. Varhaisen elämän altistuksilla voi olla pitkäaikaisia seurauksia.
Metaboliahäiriköt liittyvät diabeteksen lisäksi muihin yleisiin metabolisiin häiriöihin, kuten lihavuuteen, metaboliseen rasvamaksatautiin ja sydänja verisuonitauteihin. Siksi niiden vaikutusten huomioiminen täydentää kliinikon mahdollisuuksia tarkastella potilaan metabolista kokonaisriskiä.
Ympäristötekijät ja kemikaalialtistus on tärkeää ottaa osaksi laajempaa ennaltaehkäisyä ja terveyspolitiikkaa. Kansainväliset asiantuntijaryhmät, kuten kansainvälinen endokrinologian asiantuntijajärjestö (Endocrine Society), ja kemikaaliasiantuntijat ovat peräänkuuluttaneet EDCja MDCyhdisteiden sääntelypolitiikan ohjausta ja altistuksen vähentämistä varovaisuusperiaatteen mukaisesti, vaikka havaittujen haitallisten vaikutusten mekanismien selvittäminen vaatii vielä lisätutkimuksia (9).
Metaboliahäiriköt ovat huomioitavia diabeteksen riskitekijöitä erityisesti yhdistettynä klassisiin riskitekijöihin. Ne voivat häiritä glukoosiaineenvaihduntaa, vaikuttaa haiman ja maksan toimintaan, altistaa rasvamaksalle ja kiihdyttää matalaasteista tulehdusta ja näin ollen muokata potilaan riskiprofiilia, nopeuttaa metabolisten häiriöiden kehittymistä ja heikentää hoitovastetta. Vaikutukset voivat alkaa jo sikiökaudella ja jatkua läpi elämän.
Kliinikon näkökulmasta keskeisiä asioita ovat tietoisuus ympäristötekijöiden roolista diabeteksen monimuotoisessa etiologiassa sekä altistuksen tunnistaminen ja potilaiden ohjaus kohti altistuksen vähentämisen tapoja osana elintapaohjausta.
Vaikka yksilön mahdollisuudet välttää altistumista ovat rajalliset, tietoisuus ja pienetkin muutokset arjessa voivat olla merkityksellisiä pitkällä aikavälillä. Yhteiskunnan tasolla kemikaalien vaikutusten tutkiminen, käytön sääntely ja altistumisen hallinta ovat avainasemassa diabeteksen ja muiden aineenvaihduntasairauksien ehkäisyssä.
1. La Merrill MA, Vandenberg LN, Smith MT, ym. Consensus on the key characteristics of endocrine-disrupting chemicals as a basis for hazard identification. Nat Rev Endocrinol 2020;16:45-57. https://doi.org/10.1038/s41574-019-0273-8
2. La Merrill MA, Smith MT, HcHale CM, ym. Consensus on the key characteristics of metabolism disruptors. Nat Rev Endocrinol 2025;21:245-261. https://doi.org/10.1038/s41574-024-01059-8
3. Dagar M, Kumari P, Mirza AMW, ym. The Hidden Threat: Endocrine Disruptors and Their Impact on Insulin Resistance. Cureus 2023;15:e47282. https://doi.org/10.7759/cureus.47282
4. Stahlhut RW, Myers JP, Taylor JA, ym. Experimental BPA Exposure and Glucose-Stimulated Insulin Response in Adult Men and Women. J Endocr Soc 2018;2:1173-1187. https://doi.org/10.1210/ js.2018-00151
5. Mitra T, Gluati R, Ramachandran K, ym. Endocrine disrupting chemicals: gestational diabetes and beyond. Diabetol Metab Syndr 2024;16:95. https://doi.org/10.1186/s13098-024-01317-9
6. Celik MN, Yesildermir O. Endocrine disruptors in Child Obesity and Related Disorders: Early Critical Windows of Exposure. Curr Nutr Rep 2025;14:14. https://doi.org/10.1007/s13668-024-00604-1
7. Jaskulak M, Zimowska M, Rolbiecka M, ym. Understanding the role of endocrine disrupting chemicals as environmental obesogens in the obesity epidemic: A comprehensive overview of epidemiological studies between 2014 and 2024. Ecotoxicol Environ Saf 2025;299:118401. https://doi.org/10.1016/j. ecoenv.2025.118401
8. Alonso-Magdalena P. The hidden health effects of endocrinedisrupting chemicals. Nat Rev Endocrinol 2025. https://doi. org/10.1038/s41574-025-01222-9
9. Gore AC, Chappel VA, Fenton SE, ym. EDC-2: The Endocrine Society's Second Scientific Statement on Endocrine-Disrupting Chemicals. Endocr Rev 2015;36:E1-E150. https://doi.org/ 10.1210/er.2015-1010
Kelan lokakuussa 2025 käynnistämä kokeilu tarjoaa pienituloisille mahdollisuuden saada Kelasta lainaa lääkekustannusten vuosiomavastuun maksamiseen. Tarkoituksena on varmistaa, että asiakkaat saavat tarvitsemansa lääkkeet ajallaan eikä lääkehoito keskeydy asiakkaan taloudellisen tilanteen vuoksi.
Lääkeluotto on tarkoitettu niille asiakkaille, jotka eivät saa toimeentulotukea, ja joilla lääkkeiden vuosiomavastuu täyttyy joko yhdellä ostokerralla tai yhden kalenterikuukauden aikana. Asiakas maksaa lääkeluoton takaisin Kelalle 12 kuukauden kuluessa. Luotosta ei peritä korkoa. Kelan laatima kuvaaja näyttää vinkit potilasohjaukseen.

VÄINÖ LITHOVIUS LT Helmholtz Diabetes Center vaino.lithovius@helmholtz-munich.de

Tehostin väitöstutkimuksessani menetelmiä, joilla kantasoluja ohjataan kehittymään haiman saarekkeiksi maljalla, ja tutkin kuinka pitkälle nämä kantasolusaarekkeet vastaavat elinluovuttajilta saatuja haiman saarekkeita. Lisäksi kehitin lääkehoitoa synnynnäiseen hyperinsulinismiin sekä kuvantamismenetelmiä, joiden avulla kantasolusaarekkeista tehtyjä siirteitä voitaisiin seurata.
Mahdollisuus uudistaa sairauden heikentämiä kudoksia on kiehtonut vuosisatoja. James Thomsonin ja Shinya Yamanakan sekä muiden kantasolututkimuksen pioneerien uraauurtavan tutkimuksen ansiosta haave on pikkuhiljaa muuttumassa todeksi: niin kutsutut kantasolusaarekkeet ovat mullistamassa insuliininpuutosdiabeteksen tutkimuksen ja hoidon.
Monikykyiset kantasolut ovat alkion sisäsolumassaa muistuttavia soluja, jotka pystyvät erilais
tumaan miksi tahansa elimistön kudokseksi, kuten verensokeria sääteleviksi haiman saarekkeiksi –ainakin teoriassa.
Kantasolujen genomia on verrattain helppo muokata CRISPR Cas9 tekniikalla. Muokattuja kantasoluja erilaistamalla voidaan tuottaa muun muassa immuunipuolustusta väistäviä tai tautigeeniä kantavia kantasolusaarekkeita tutkimukseen tai diabeteksen hoitoon.
Kantasolusaarekkeista on jo saatu lupaavia hoitotuloksia tyypin 1 diabeteksen hoidossa: kahdessa tutkimuksessa 12 tutkimuspotilasta 13:sta on päässyt eroon insuliininkorvaushoidosta. Kantasolusaarekkeilla tehty solukorvaushoito on palauttanut heille insuliininerityksen (1,2).
Tehostin väitöskirjatutkimuksessani kantasolusaarekkeiden tuotantoa (osatutkimus I), käytin niitä beetasolujen harvinaissairauden, synnynnäisen hyperinsulinismin mallintamiseen (II) sekä kehitin kantasolusaarekkeista tehtyjen siirteiden seurantamenetelmiä solukorvaushoitoa ajatellen (III).
Kantasoluista kypsiä ihmissaarekkeita
Aloittaessani väitöskirjatutkimukseni sen aikaisilla menetelmillä tuotetut kantasolusaarekkeet olivat toiminnallisesti epäkypsiä: ne tuottivat insuliinia, mutta eivät pystyneet erittämään sitä säädellysti sikiöaikaisten beetasolujen tapaan.
Kehitimme Helsingin yliopistossa professori Timo Otonkoske n tutkimusryhmässä uuden menetelmän, jolla kykenimme kasvattamaan laboratoriossa glukoosia aistivia, ja sopivasti insuliinia erittäviä kantasolusaarekkeita noin kymmenessä viikossa. Ne saavuttivat loppuvaiheen kypsytyksessä elinluovuttajien saarekkeita vastaavan insuliinineritystoiminnan (kuva 1).
Kantasolusaarekkeet vastasivat elinluovuttajien saarekkeita myös muilta osin, kuten beeta, alfa ja deltasolujen määrässä, rakenteen osalta ja keskeisten geenien ilmentymisessä. Ne olivat kuitenkin vielä epäkypsiä erityisesti tiettyjen glukoo
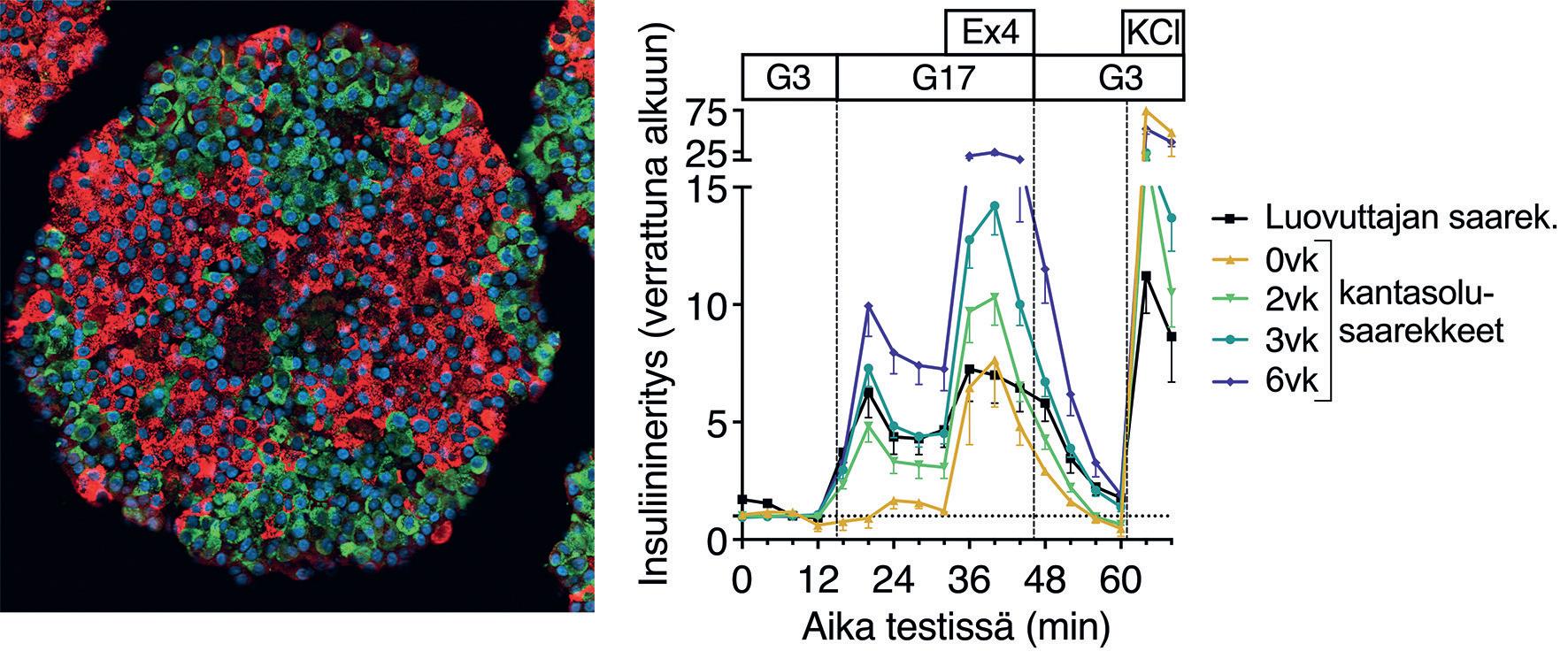
Kuva 1. Kypsytetty kantasolusaareke, insuliini (punainen) – glukagonivärjäys (vihreä). Insuliinineritys kypsytetyissä kantasolusaarekkeissa (viikkonumerot) ja elinluovuttajan saarekkeissa 3 mM ja 17 mM glukoosipitoisuudessa sekä GLP1-agonisti eksendiini-4-:llä ja kaliumkloridilla stimuloituna.
sin aineenvaihduntareittien kohdalla, ja sisälsivät noin kymmenen prosenttia erilaistumisessaan harhapoluille joutuneita, normaalisti suolistossa esiintyviä enterokromaffiinisoluja sekä haiman esiastesoluja (I, (3)).
Tutkimuksemme ansiosta kantasolusaarekkeita pystytään tuottamaan tehokkaammin, ja meillä on viitteitä osaalueista, joita pitäisi kantasolusaarekkeiden beetasolujen toiminnallisuuden parantamiseksi muuttaa.
Kehitimme
Toisessa osatyössäni sovelsin kantasolusaarekkeita beetasolujen harvinaissairauden, synnynnäisen hyperinsulinismin tutkimukseen. Siinä beetasolu
jen glukoositason aistimisen ja insuliininerityksen välisen linkin, kaliumATPkanavan mutaation seurauksena beetasolut erittävät jatkuvasti insuliinia. Tämä johtaa jo vastasyntyneellä henkeä uhkaaviin hypoglykemioihin.
Synnynnäiseen hyperinsulinismiin on rajallisesti hoitovaihtoehtoja. Me kehitimme siitä kantasolusaarekkeisiin perustuvan tautimallin. Hyperinsulinismia sairastavan kantasoluista erilaistetut saarekkeet erittivät kolminkertaisesti insuliinia matalassa 3 mM:n glukoositasossa mutaatiokorjattuihin kontrolleihin verrattuna. Kun saarekkeet siirrettiin immuunipuutteisiin hiiriin, ne aiheuttivat hiirille paastohypoglykemiaa (II, (4)) (kuva 2).
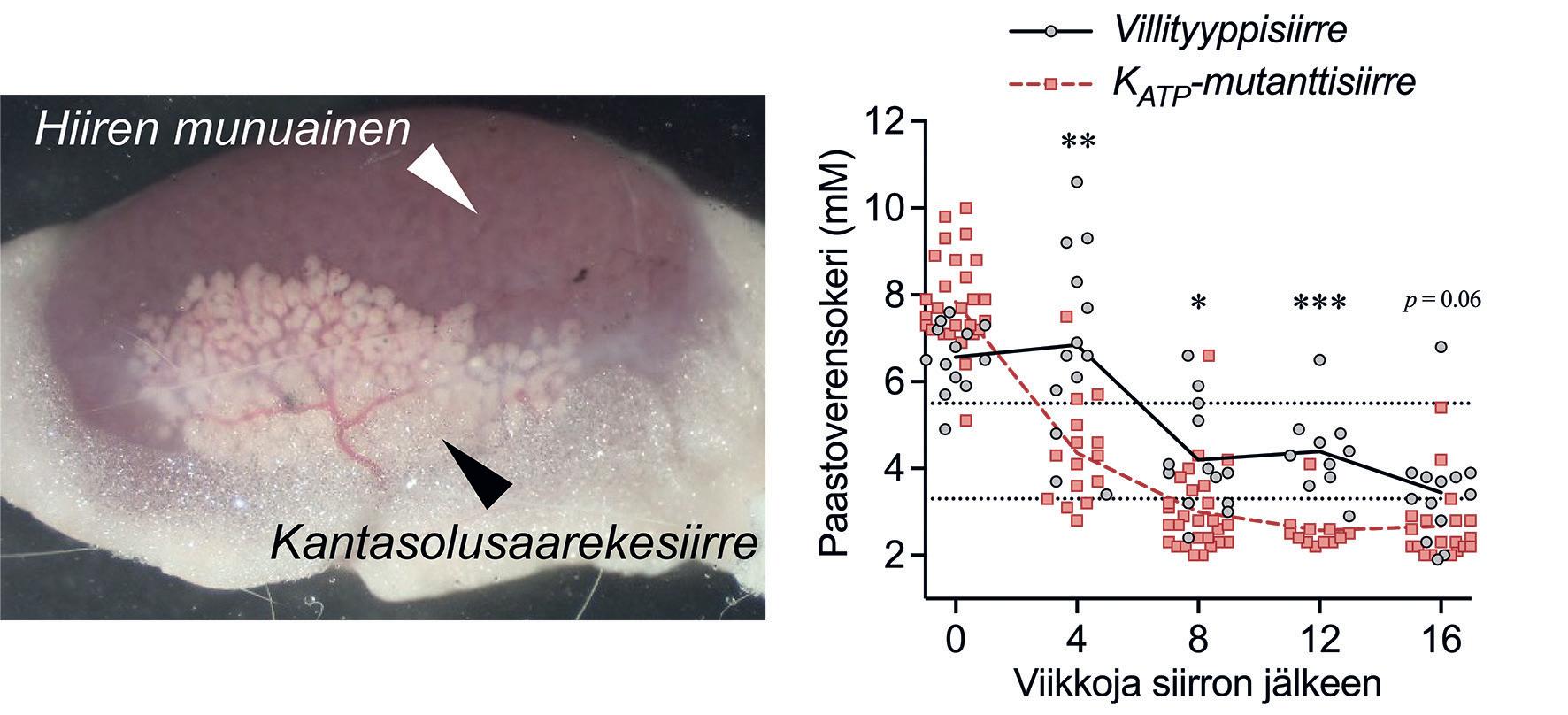
Kuva 2. Kantasolusaarekesiirre hiiren munuaiskapselin alla, eristetty 2 kk siirron jälkeen. Verensokeritaso tavallista (musta) tai hyperinsulinismisiirrettä (punainen) kantavissa hiirissä.
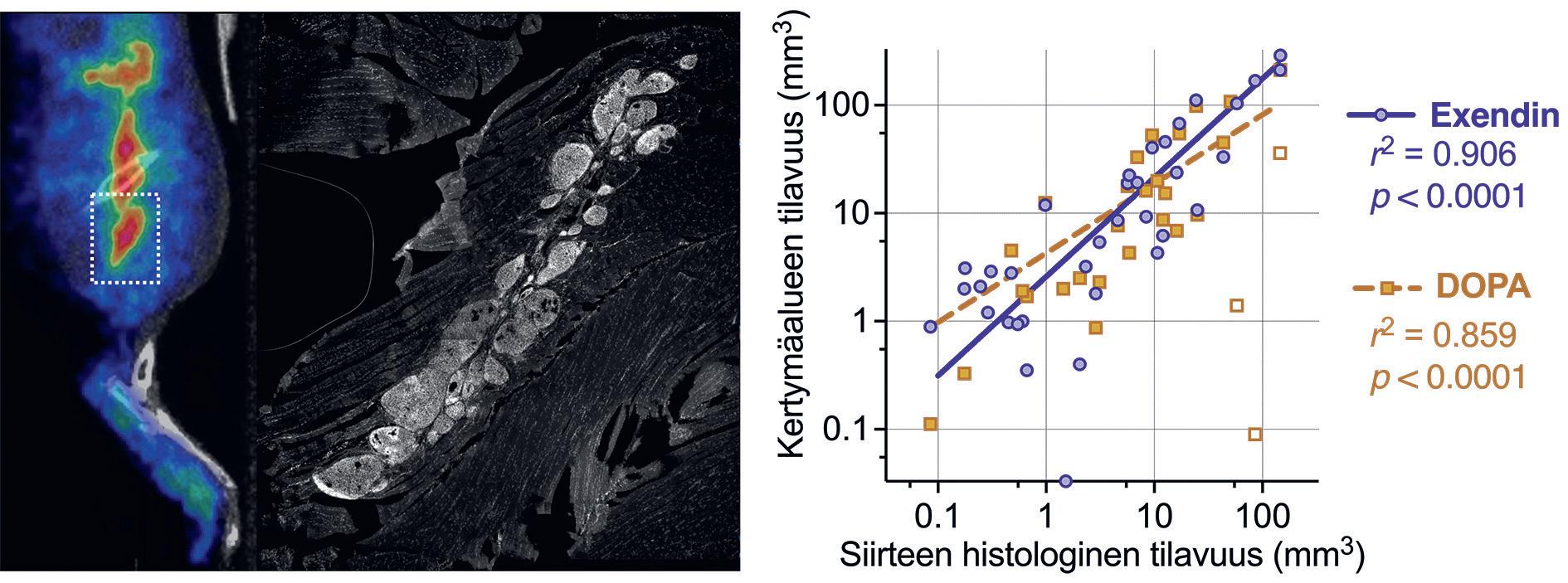
Kuva 3. Histologinen leike hiiren lihaksensisäisestä kantasolusaarekesiirteestä sekä PET-kuvannettuna 18F-eksendiinillä. Vastaavuus siirteen histologisen koon ja kuvannetun koon välillä.
Väitöskirjani jatkotutkimuksessa käytin kehittämäämme mallia pienimuotoiseen lääkekehitykseen. Testasin seitsemän biomolekyylin kykyä vähentää liiallista insuliinineritystä maljalla 3 mM:n glukoositasossa, ja niistä tehokkainta, greliinihormonin pitkävaikutteista analogia hyperinsulinismisiirrettä kantavissa immuunipuutteisissa hiirissä. Greliinin analogi, relamoreliini, palautti verensokerin akuutisti normaalille tasolle (5), mikä tarjoaa uuden lääkekandidaatin jatkokehitykseen.
Kuvaamani tutkimukset ovat yksi osoitus kantasolusaarekkeiden käytöstä tautimallinnuksessa ja lääkekehityksessä. Samanlaista lähestymistapaa
voidaan soveltaa, ja on jo sovellettukin myös diabetekselle altistavien geenimuutosten tutkimiseen.
PET-kuvantamisesta kajoamaton seurantamenetelmä?
Kantasolusaarekkeita on siis jo siirretty potilaisiin diabeteksen solukorvaushoidossa. Kantasoluista erilaistettuun kudokseen liittyy kuitenkin ainakin teoreettinen turvallisuusriski, mikäli niihin jää merkittävä määrä hallitsemattoman erilaistumiskyvyn omaavia soluja.
Kolmannessa osatyössäni työskentelin yhdessä Turun PETkeskuksen tutkijoiden kanssa, ja sovel

sin positroniemissiotomografiaa (PETkuvantamista) siirteiden seurantaan.
Kuvasimme kantasolusaarekesiirteen pohkeeseensa saaneita immuunipuutteisia hiiriä 18F isotoopilla leimatulla GLP1 analogilla (18F eksendiini) ja dopamiinin esiasteella (18F FDOPA). Molemmat merkkiaineet hakeutuivat siirteisiin, ja niiden avulla pystyttiin tarkasti selvittämään pientenkin siirteiden sijainti ja tilavuus (kuva 3).
Kuukausittain tekemämme kuvantamisen myötä havaitsimme joidenkin siirteiden kasvaneen. Kun siirteet seurannan lopussa eristettiin lihaksesta, niissä oli kystia, jotka vaikuttivat olevan seurausta haimatiehyeksi harhautuneista soluista.
Loppuun asti puhtaana endokriinisena kudoksena pysyneet siirteet eivät kasvaneet lainkaan, eli vaikuttaa siltä, että siirteen koon kasvu on aina yhteydessä sen laadun heikkenemiseen. Se, kuinka paljon 18F eksendiiniä kertyi siirteen alueelle, korreloi niiden beetasolujen runsauden kanssa (III, (6)).
Jalostamalla tätä kuvantamismenetelmää voitaisiin beetasolujen määrä kantasolusaarekesiirteen saaneilla potilailla tarkastella kajoamattomasti. Tämä ei toistaiseksi ole mahdollista muilla menetelmillä, ja voisi tulevaisuudessa auttaa varmistamaan siirteiden turvallisuuden.
Tavoitteena beetasolujen parempi selviytyminen
Tutkimukseni kantasolusaarekkeiden parissa jatkuu Münchenissä Saksassa Helmholtzjärjestön diabetestutkimuskeskuksessa professori Heiko Lickertin tutkimusryhmässä.
Tavoitteenani on kehittää keino, jolla kantasolusaarekkeiden beetasolut selviytyisivät paremmin siirron jälkeisinä päivinä, jolloin ne eivät ole vielä yhteydessä vastaanottajan verisuonitukseen. Eri tutkimuksissa on nimittäin havaittu, että solukorvaushoidossa siirretyistä beetasoluista noin 60 80 prosenttia tuhoutuu ensimmäisen viikon aikana (7). Tuhon estäminen voisi tehostaa kantasolusaarekkeiden käyttöä diabeteksen solukorvaushoidossa ja tehdä siitä halvempaa.
Aika näyttää, millainen rooli solukorvaushoidolla tulee olemaan insuliininpuutosdiabeteksen hoidossa. Viimeisetkin tekniset haasteet hoidolle, kuten immunosuppressiivisen lääkityksen tarve, beetasolujen tuho ja eitoivotut solut (8) selätettä
neen lähivuosina ja kysymykseksi jää, kuinka hoito jalkautuu diabetesta sairastaville.
Kalliit, mutta lähtökohtaisesti kertaluontoiset ja tehokkaat soluhoidot ovat perustavanlaatuisesti erilaisia kuin jatkuvaan lääkehoitoon nojaava nykyhoito. Toivoa luovat diabeteksesta kantasolusaarekehoidolla jo nyt parantuneet potilaat.
Kirjallisuus
1. Wang S, Du Y, Zhang B, ym. Transplantation of chemically induced pluripotent stem-cell-derived islets under abdominal anterior rectus sheath in a type 1 diabetes patient. Cell. 2024 Sept; S0092867424010225.
2. Reichman TW, Markmann JF, Odorico J, ym. Stem Cell–Derived, Fully Differentiated Islets for Type 1 Diabetes. N Engl J Med. 2025 Sept 4;393(9):858–68.
3. Balboa D, Barsby T, Lithovius V, ym. Functional, metabolic and transcriptional maturation of human pancreatic islets derived from stem cells. Nat Biotechnol. 2022 July;40(7):1042–55.
4. Lithovius V, Saarimäki-Vire J, Balboa D, ym. SUR1-mutant iPS cell-derived islets recapitulate the pathophysiology of congenital hyperinsulinism. Diabetologia. 2021 Mar;64(3):630–40.
5. Lithovius V, Montaser H, Saarimäki-Vire J, ym. Ghrelin and relamorelin alleviate hypoglycaemia in humanised mice with congenital hyperinsulinism. BioRxiv https://doi. org/10.1101/2025.10.02.680116
6. Lithovius V, Lahdenpohja S, Ibrahim H, ym. Non-invasive quantification of stem cell-derived islet graft size and composition. Diabetologia [Internet]. 2024 June 14 [cited 2024 June 24]; Available from: https://link.springer.com/10.1007/ s00125-024-06194-5
7. Hogrebe NJ, Ishahak M, Millman JR. Developments in stem cellderived islet replacement therapy for treating type 1 diabetes. Cell Stem Cell. 2023 May;30(5):530–48.
8. Vantyghem MC, De Koning EJP, Pattou F, ym. Advances in β-cell replacement therapy for the treatment of type 1 diabetes. The Lancet. 2019 Oct;394(10205):1274–85.
Suomen Diabetestutkijat ja Diabetologit ry myönsi kirjoittajalle nuoren diabetestutkijan palkinnon (1. sija) marraskuussa 2025.
Artikkeli on tiivistelmä Väinö Lithoviuksen väitöskirjasta, joka tarkastettiin Helsingin yliopiston lääketieteellisessä tiedekunnassa elokuussa 2024.
Väitöskirjan otsikko: Modelling of congenital hyperinsulinism with stem cell derived islets
Ohjaaja: Timo Otonkoski
Esitarkastajat: Katriina Aalto-Setälä ja Olov Andersson
Vastaväittäjä: Eelco De Koning

Säännöllinen liikunta on tyypin 1 diabetesta sairastavalle hoidon kulmakivi. Se vähentää kardiometabolista riskiä, parantaa kuntoa ja kehonkoostumusta ja voi tukea hyvää glukoositasapainoa. Samalla liikunta haastaa hoitoa: etenkin aerobinen harjoittelu altistaa hypoglykemialle, kun taas erittäin intensiivinen anaerobinen harjoittelu tai kilpailujännitys voi nostaa glukoosia. Käytännön ohjaus perustuu ymmärrykseen eri lajien ja liikunnan ajoituksen vaikutuksesta glukoosivasteeseen sekä insuliinin ja hiilihydraattien sovittamisesta kulloiseenkin tilanteeseen.
Aerobinen liikunta (esimerkiksi kävely, juoksu ja pyöräily) lisää insuliiniherkkyyttä useiksi tunneiksi, jopa seuraavaan yöhön asti. Siksi yöllisen hypoglykemian riski kasvaa erityisesti iltapainotteisen harjoittelun jälkeen. Toisaalta lyhytkestoinen, hyvin intensiivinen harjoitus (kuten HIIT, pikajuoksu tai painonnosto) nostaa usein glukoosia katekoliamiinihuipun vuoksi jo suorituksen aikana tai heti sen jälkeen, ja aamun paastotilassa tehty vastusharjoittelu aiheuttaa monille pienemmän hypoglykemian riskin kuin vastaava harjoitus iltapäivällä.
Jatkuvasta glukoosisensoroinnista (CGM) on liikkujalle selvää hyötyä, mutta sensoroinnin glukoositason viive on tärkeää huomioida erityisesti
Asiantuntijaylilääkäri
Diabetesliitto elina.pimia@diabetes.fi

nopeasti muuttuvissa tilanteissa. Trendinuolet auttavat arvioimaan pieniä, usein toistettavia hiilihydraattiannoksia liikunnan aikana, ja harjoitustietoihin tehty merkintä helpottaa myöhempää tulkintaa sekä hoitosuunnitelman tarkentamista.
Turvallinen lähtötilanne ja vasta-aiheet
Turvallinen liikuntaharjoituksen lähtölukema glukoosille on useimmille 5–15 mmol/l. Sensorin lukema kannattaa varmistaa sormenpäämittauksella, jos se on epävarma tai muuttuu nopeasti. Edeltävän vuorokauden vaikea hypoglykemia on tilapäinen vastaaihe raskaammalle liikunnalle.
Ketoaineiden nyrkkisääntö on, että 1,5 mmol/l tai suurempi arvo on syy lykätä harjoitus toiseen päivään ja korjata insuliinilla ja nesteytyksellä; 0,6–1,4 mmol/l edellyttää varovaisuutta, pienempää korjausta ja uuden arvion ennen liikkeelle lähtöä. Nopeita hiilihydraatteja tulee aina olla helposti saatavilla.
Monipistoshoitoa ja peruspumppuja käyttävien liikuntaharjoittelussa sopeutetaan sekä aterioiden insuliiniannostelua että perusinsuliinia. Jos liikunta alkaa noin kahden tunnin kuluessa aterian jälkeen, pienennetään ateriainsuliinia harjoituksen kestosta ja kuormittavuudesta riippuen tyypillisesti 25–75 %. Pumppuhoidossa väliaikainen alennettu basaali eli perusannostelu käynnistetään mieluiten 60–90 minuuttia ennen aerobista suoritusta ja sitä jatketaan harjoituksen ajan, täydellistä pysäytystä pyritään välttämään.
Monipistoshoidossa voidaan aktiivisena harjoituspäivänä harkita noin viidenneksen pienennystä perusinsuliiniin, mutta hitaasti vaikuttavilla valmisteilla yksittäisen päivän muutos ei aina ehdi näkyä.
Jos insuliiniannoksia ei ehditä säätää etukäteen, pitkäkestoisessa kestävyysliikunnassa tarvitaan usein 30–60 grammaa hiilihydraattia tunnissa hypoglykemian ehkäisemiseksi. Etenkin iltapäivällä tai illalla tehdyn harjoituksen jälkeen suositellaan hiilihydraattipitoista iltapalaa, jolle voidaan tarvittaessa annostella hieman pienempi pikainsuliiniannos sekä noin 20 prosenttia pienempää perusinsuliiniannosta yöhön. Yksilöllinen kirjanpito auttaa löytämään toistettavan rutiinin.
AID-pumppu: pääsääntö on pysyä automaattitilassa Insuliinin annostelua automaattisesti sensoridatan perusteella muuttavien AID pumppujen yleistyessä harjoittelun aikainen glukoosinhallinta on helpottunut, mutta myös AID vaatii käyttäjältä ennakointia. EASD ja ISPAD julkaisivat syksyllä 2025 seikkaperäisen ohjeen AID pumppuhoidosta ja liikunnasta liikuntalajeittain. Se antaa tarkat insuliinipumppumallikohtaiset ohjeet, jotka kannattaa ottaa käyttöön kaikissa AID pumppuohjauksia tekevissä hoitopaikoissa.
Kun aerobinen liikunta on suunniteltu ennalta, nostetaan glukoositavoitetta useimmissa järjestelmissä 1–2 tuntia ennen liikuntasuoritusta. Jos suoritus alkaa alle kahden tunnin kuluttua hiilihydraattipitoisen aterian nauttimisesta, ateriabolusta pienennetään noin neljänneksen tai enintään kolmanneksen verran – usein on järkevää asettaa korkeampi glukoositavoite ennen boluksen pienentämistä.
Suorituksen aikana nautitaan pieniä, toistuvia ”mikrohiilariannoksia”: 3–20 grammaa kerrallaan trendinuolten mukaan, ja vaikutusta arvioidaan 20–30 minuutin kuluttua. Näitä hiilihydraatteja ei ilmoiteta laitteelle, jotta algoritmi ei lisää insuliinia automaattisesti.
Pääsääntö on pysyä automaattitilassa. Jos laite antaa toistuvasti liikaa insuliinia ja aiheuttaa hypoglykemiaa, voidaan yksilöllisesti harkita tilapäistä manuaalitilaa tai yhteyden katkaisua – tällöin on huolehdittava vaihtoehtoisesta insuliinin annostelusta.
Korkeaintensiteettisessä liikuntasuorituksessa, jossa glukoosi tyypillisesti nousee, tavallinen tai jopa tiukempi glukoositavoite voi olla tarkoituk
senmukainen. Suoritukset kannattaa ajoittaa hetkiin, jolloin aktiivista insuliinia on vähän, kuten ennen aterioita tai paastotilassa. Jos glukoosi on selvästi koholla ja ketoaineet ylittävät 1,5 mmol/l, liikuntaa ei tule aloittaa.
EASD ja ISPAD: viisi liikunnan avainstrategiaa AID-käyttäjälle
1. Suunniteltu liikunta: aseta korkeampi glukoositavoite 1–2 h ennen suoritusta, jos odotat laskua tai vakaata glukoosia. Jos laji nostaa glukoosia (esim. hyvin korkea intensiteetti), tavallinen tai alempi tavoite voi olla sopiva.
2. Liikunta < 2 h hiilihydraattipitoisesta ateriasta: vähennä ateriabolusta 25–33 % (aseta ensin korkeampi tavoite, sitten pienennä bolusta).
3. Seuraa sensorointikäyrää ja trendiä: jos glukoosi laskee < 7,0 mmol/l suorituksen aikana, ota 3–20 g nopeasti imeytyvää hiilihydraattia – vältä ylisyömistä.
4. Yllättävä liikunta: aseta korkeampi tavoite heti alussa ja ota 10–20 g hiilihydraattia, jos glukoosi on < 7,0 mmol/l tai pidä tavoite tavallisena/alhaisena, jos odotat glukoosin nousevan.
5. Ajoitus ja aktiivinen insuliini (IOB, Insulin on Board): suosi ajankohtia, jolloin aktiivista insuliinia on vähän (aamupaasto / ennen ateriaa). Vältä liikuntaa, jos glukoosi > 15 mmol/l ja ketoaineet > 1,5 mmol/l.

Liikuntasuorituksen aikainen hiilihydraattiannostelu trendinuolten mukaan (AID):
: noin 3–6 g
: noin 6–9 g
: noin 9–12 g
/ : noin 12–20 g
Tarkista 20–30 min kuluttua ja toista tarvittaessa. Älä ilmoita näitä hiilihydraatteja AIDlaitteelle.
Milloin pysyä automaattitilassa? Suositus on pysyä automaattitilassa. Jos toistuva insuliinin ylitarjonta johtaa hypoglykemiaan, harkitse manuaalitilaa ennen liikuntasuoritusta.
Järjestelmäkohtaiset asetukset vaihtelevat. Osassa järjestelmiä on liikuntatila, osassa käytetään väliaikaista korkeampaa tavoitetasoa, mutta periaate on sama: algoritmin annostelua kevennetään ennen odotettavissa olevaa glukoosin laskua.
Lapset ja nuoret – samat periaatteet, korostettu turvallisuus
ISPAD:in liikuntaohje vuodelta 2022 suosittelee lapsille ja nuorille vähintään 60 minuuttia kohtuukuormitteista tai rasittavaa liikuntaa päivässä. Nuorilla hypoglykemiariski on koholla liikuntasuorituksen aikana ja välittömästi sen jälkeen, jopa seuraavana yönä. Sensorin viive on syytä huomioida, ja epäselvissä tilanteissa glukoosi varmistetaan sormenpäämittauksella.
Edeltävä hypoglykemia on syy keventää tai siirtää liikuntasuoritusta, ja ketoaineiden kohdalla lasten ja nuorten liikunnassa noudatetaan samoja rajaarvoja kuin aikuisilla.
Keinoja painonhallinnan tueksi
Moni diabetesta sairastava pyrkii tukemaan painonhallintaansa liikunnalla, ja runsas hiilihydraattitankkaus voi vaikeuttaa tavoitteiden saavuttamista. Tähän auttaa liikuntaharjoittelun ajoittaminen hetkiin, jolloin insuliinivaikutus on pienempi (esimerkiksi aamun paastossa) sekä liikunnan ajoittaminen riittävän myöhään aterian jälkeen. Jos liikunta aloitetaan pian aterian perään, ateriainsuliinin maltillinen vähentäminen pienentää lisähiilihydraattien tarvetta.
Lyhyet, intensiiviset harjoitteet ja vastusharjoittelu kuormittavat hiilihydraattitasapainoa vähemmän kuin pitkäkestoinen aerobinen liikunta. Siksi ne sopivat usein hyvin painonhallinnan tueksi. Palautumisvaiheessa 20–30 gramman proteiinilisä tukee lihasten korjausta. Yksilöllinen, toistettavissa oleva rutiini syntyy, kun tehdyt säädöt ja vasteet kirjataan ja niihin palataan vastaanotolla.
Kirjallisuus
1. Riddell MC, Gallen IW, Smart CE, ym. Exercise management in type 1 diabetes: a consensus statement. Lancet Diabetes Endocrinol. 2017;5:377–390.
2. Adolfsson P, Taplin CE, Zaharieva DP, ym. ISPAD Clinical Practice Consensus Guidelines 2022: Exercise in children and adolescents with diabetes. Pediatr Diabetes. 2022;23(8):1341–1372.
3. Moser O, Zaharieva DP, ym. The use of automated insulin delivery around physical activity and exercise in type 1 diabetes: a position statement of EASD and ISPAD. Diabetologia. 2025;68:255–280.
4. Vehkavaara S, Tuomaala A-K. Insuliininpuutosdiabetes ja liikunta – miten välttää hypoglykemia? Duodecim. 2020;136:2247–2254.
Lyhyt toimintamalli vastaanotolle
1. Arvioi ensin liikuntamuodon tyypillinen glukoosivaste.
2. Tarkista lähtötilanne ja aktiivinen insuliini sekä sovi turvarajat ja ketoaineiden seuranta.
3. Valitse hoitomuotoon sopiva strategia: monipistoshoidossa ja peruspumpuilla korostuvat aterioiden insuliinin ja perusinsuliinin ennakkosäädöt, AIDpumpuilla keskeistä on ajoissa asetettu korkeampi tavoitetaso tai liikuntatila sekä trendinuoliin suhteutettu pienien hiilihydraattitankkausten käyttö.
4. Ohjaa keinot yöllisen hypoglykemian ehkäisyyn harjoituksen jälkeen.
5. Dokumentoi ja hienosäädä suunnitelmaa yhdessä potilaan kanssa.


Yliopettaja
Tampereen ammattikorkeakoulu, sosiaali- ja terveysala tuula-maria.rintala@tuni.fi

Diabeteshoitaja, suunnittelija
Diabetesliitto tiia.eho@diabetes.fi

Lehtori
Tampereen ammattikorkeakoulu, sosiaali- ja terveysala piia.p.jokiranta@tuni.fi
Projektikoordinaattori, suunnittelija
Diabetesliitto maija.kurki@diabetes.fi
DiabOsaavahankkeessa kehitetään digitaalinen työkalu diabeteksen ehkäisyssä ja hoidossa tarvittavan osaamisen arviointiin. Hankkeessa syntyy myös toimintamalleja osaamisen tunnistamiseen ja vahvistamiseen.
DiabOsaava Osaamista diabeteksen hoitoon hanke käynnistyi huhtikuussa 2025. Euroopan unionin osarahoittamaa hanketta koordinoi Tampereen ammattikorkeakoulu, Diabetesliitto on hankkeessa osatoteuttaja.
Osaaminen tarkoittaa kykyä soveltaa tietoa, taitoja ja kokemusta tietyn tehtävän tai ongelman ratkaisemiseksi. Ammatillinen osaaminen voi puolestaan olla ammatillista pätevyyttä, työssä opittua osaamista ja yleisiä työelämätaitoja.
Osaamista arvioitaessa selvitetään henkilön osaaminen suhteessa tiettyihin tavoitteisiin, vaatimuksiin tai tehtäviin. Yksi osaamisen arvioinnin tapa on itsearviointi. Osaaminen on määriteltävä ja tunnistettava ennen kuin tietoja, taitoja ja valmiuksia voidaan vahvistaa työelämän tarpeita vastaavaksi.
Osaamisen kehittämistä tarvitaan
Sosiaali ja terveydenhuollon toiminta rakentuu asiakaslähtöisyyteen. Se edellyttää hyvää ammatillista tietopohjaa ja kykyä soveltaa tietoa asiakkaan tilanteen mukaisesti.
DiabOsaavahankkeessa asiakaslähtöinen osaaminen kiinnittyy diabeteksen ehkäisyn ja hoidon osaamiseen: monipuoliseen, ajantasaiseen ja luotettavaan tietoon diabeteksesta ja sen nykyhoidosta. Asiakaslähtöisyys tarkoittaa myös ohjausosaamista asiakkaan arjessa.
Näyttöön perustuva tieto ja toiminta sekä hoito kuuluu eettiseen osaamiseen – se varmistaa potilaalle parhaan mahdollisen hoidon. Eettisyyteen liittyy myös asiakas ja potilasturvallisuus. Vanhentunut tai puutteellinen tieto voi vaarantaa potilaan turvallisuuden ja hyvinvoinnin. Diabeteksen hoito
suosituksista, uusimmista tutkimustuloksista sekä käytettävissä olevista hoitovälineistä on tarve olla ajan tasalla.
Kyselyyn vastanneet kertoivat osaamisvajeesta
DiabOsaavahankkeessa on osaamisen määrittelemiseksi sekä digityökalun kehittämisen perustaksi tehty kysely hoitotyön ammattilaisille ja kuvaileva kirjallisuuskatsaus sekä järjestetty ammattilaisten työpajoja.
Kyselyllä kartoitettiin, millaista diabeteksen ehkäisyyn ja hoitoon liittyvää osaamista hoitotyössä tarvitaan, miten osaamista arvioidaan, ja millä osaamisalueilla on eniten osaamisvajetta.
Kyselyyn vastasi 89 hoitotyön ammattilaista. Vastaukset osoittivat, että diabeteksen ehkäisy, tunnistaminen ja hoito edellyttävät laajaalaista ja ajankohtaista osaamista. Vastaajien kokemuksen mukaan käytännön työssä osaamisvajetta on useilla osaalueilla.
Kyselyyn vastanneiden mukaan diabeteksen ehkäisyn ja hoidon osaamista arvioidaan työelämässä hyvin vähän tai ei lainkaan, vaikka sille olisi tarvetta. Arviointi perustuu usein oletukseen perusosaamisen hallinnasta, vastaajat kertoivat.
Hankkeessa tehdyssä kuvailevassa kirjallisuuskatsauksessa tarkasteltiin tutkimuksia, joissa oli tutkittu tai kuvattu diabeteksen hoitoon liittyvää osaamista. Tulokseksi saatiin runko diabeteksen ehkäisyssä ja hoidossa tarvittavan osaamisen alueista. Työpajat tuottivat syvempää ymmärrystä osaamistarpeista.
Asiantuntijat tärkeässä roolissa
DiabOsaava etenee asiantuntijatyöskentelynä, ja hankkeessa tehdään tiivistä yhteistyötä Diabeteshoitajat ry:n sekä Pirkanmaan hyvinvointialueen avopalveluiden vastaanottopalveluiden diabeteshoitajien kanssa.
Asiantuntijatyöskentelyllä on hankkeessa olennainen merkitys: asiantuntijoilla on oman työnsä kautta ajantasaista tietoa ja ymmärrystä tämän hetken osaamisen tasosta ja siihen kohdistuvista tarpeista hoitotyössä. Heiltä saadaan arvokasta tietoa sekä käytännön esimerkkejä diabeteksen ehkäisyn ja hoidon toteuttamisesta.
DiabOsaavahankkeen hankkeen tavoitteet ja keskeiset toimenpiteet on esitetty kuvassa 1.

Kehittää diabeteksen ehkäisyyn ja hoitoon liittyvän osaamisen tunnistamisen toimintamalli
• Osaamisen määrittely (kirjallisuuskatsaus, kysely, työpajat)
• Osaamisen arviointityökalun kehittäminen (pilotit)
• Toimintamalli osaamisen tunnistamiseen
Kehittää diabeteksen ehkäisyyn ja hoitoon liittyvän osaamisen tunnistamisen toimintamalli
Vahvistaa terveysalan ammattilaisten diabeteksen ehkäisyyn ja hoitoon liittyvää osaamista
• Osaamisen määrittely (kirjallisuuskatsaus, kysely, työpajat)
• Osaamisen arviointityökalun kehittäminen (pilotit)
• Toimintamalli osaamisen tunnistamiseen
• Case-perustaisen materiaalin kehittäminen (työpajat, pilotit)
Vahvistaa terveysalan ammattilaisten diabeteksen ehkäisyyn ja hoitoon liittyvää osaamista
• Case-perustaisen materiaalin kehittäminen (työpajat, pilotit)
Muodostaa osaamisen vahvistamisen toimintamalli
Muodostaa osaamisen vahvistamisen
• Koulutussisältöjen kartoitus ja integrointi
• Koulutussisältöjen kartoitus ja integrointi
• Toimintamallin kehittäminen (lyhyt kokeilu)
• Toimintamallin kehittäminen (lyhyt kokeilu)


Kuva 1. DiabOsaava-hankkeen tavoitteet ja toimenpiteet.


Leikkausta odottava potilas saattaa törmätä yllättävään esteeseen: runsas ylipaino voi estää suunnitellun toimenpiteen, kuten esimerkiksi napa tai nivustyräleikkauksen.
Ratkaisu potilaalle vaikeaan tilanteeseen voi löytyä Terveyskylän Painonhallintatalon digihoitopolulta, josta hän voi saada tehokasta tukea painonpudotukseen.
Laihdutus toimenpidettä varten digihoitopolku on suunnattu potilaille, joille lääkäri on asettanut painonpudotustavoitteen ennen kirurgista toimenpidettä. Vuoden kestävälle, verkossa toteutuvalle hoitopolulle hakeudutaan leikkaavan lääkärin lähetteellä. Lähetteen voi saada HUS:issa sekä niillä hyvinvointialueilla, joilla on käytössä Terveyskylä. Aktiivinen hoito digihoitopolulla jatkuu, kunnes suunniteltu leikkaus voidaan tehdä, sen jälkeen ohjelma jatkuu kevyempänä seurantana.
Vuoden mittainen verkkohoito – tiivistä tukea etänä
Digihoitopolku soveltuu yli 18vuotiaille, joiden painoindeksi (BMI) on vähintään 30, ja jotka eivät painonsa vuoksi voi turvallisesti ja vaikuttavasti päästä leikkaukseen. Yläikäraja polulle on noin 65 vuotta.
Hoitopolun tavoitteena on auttaa potilasta saavuttamaan lääkärin asettama painotavoite erittäin niukkaenergisen dieetin (ENE/ENED) avulla ravitsemusterapeutin ohjauksessa.
Kun potilas on hyväksytty mukaan, hän saa osallistumislinkin sähköpostitse. Kirjauduttuaan polulle hän täyttää alkukyselyt, minkä jälkeen hoitava ammattilainen soittaa hänelle aloituspuhelun. – Aloituspuhelussa käymme läpi potilaan terveydentilan, lääkitykset sekä toiveet painonpudotuksen keinoista, esimerkiksi halukkuuden ENE dieettiin. Tämän jälkeen yhteydenpito tapahtuu pääasiassa verkossa. Aktiivisen hoidon aikana ammattilainen on yhteydessä potilaaseen kahden viikon välein viestien kautta ja tarvittaessa myös puhelimitse, kertoo Painonhallintatalon ylilääkäri Kirsi Pietiläinen.
Digihoitopolku alkaa 4–10 viikon mittaisella ENE dieetillä. Potilas saa polulta selkeät, vaiheittaiset ohjeet dieetin toteuttamiseen, ja hoitava ammattilainen seuraa hänen etenemistään säännöllisesti.
Kun suunniteltu leikkaustoimenpide on tehty, potilaan hoito siirtyy seurantavaiheeseen, ja hän voi olla yhteydessä ohjaajaansa esimerkiksi painonhallintaan tai ravitsemukseen liittyvissä kysymyksissä. Yhteydenotot tehdään viestien kautta.
Lähete ei siirrä hoitovastuuta
Pietiläinen muistuttaa, että lähete digihoitopolulle ei siirrä hoitovastuuta.
– Lähettävän lääkärin tehtävänä on arvioida, miten ENE dieetti vaikuttaa potilaan mahdolliseen lääkitykseen. Tyypin 1 diabetesta sairastaville ENED ei sovellu, ja tyypin 2 diabetesta sairastavien lääkitystä joudutaan usein keventämään, Pietiläinen painottaa.
Tehojakson jälkeen ENE dieetti puretaan asteittain. Sen jälkeen siirrytään maltillisempaan painonpudotukseen ja ravitsemustilan korjaamiseen ennen leikkausta. Tässä vaiheessa voidaan harkita myös lihavuuslääkitystä, jonka tarpeen arvioi omalääkäri.
Harjoitukset tukevat pysyvää muutosta Ohjelmaan osallistuva potilas sitoutuu verkossa tehtäviin kirjallisiin harjoituksiin.
• Ensimmäiset kymmenen osiota tukevat ENEjakson läpiviemistä ja arjen sujumista dieetin aikana.
• Seuraavat kymmenen osiota keskittyvät pysyvään painonhallintaan, ja ne on tarkoitettu käytäväksi läpi seurantajakson aikana.
Ohjauksesta vastaa aina ravitsemusterapeutti. Viesteissä voidaan käsitellä painonhallinnan lisäksi muitakin sellaisia elämänalueita, joilla paino ja jaksaminen näkyvät.
Kustannustehokas ratkaisu lihavuuden hoitoon
Monelle pääsy digihoitopolulle on uusi mahdollisuus tilanteessa, jossa terveyttä ja toimintakykyä parantava leikkaus on jouduttu siirtämään ylipainon vuoksi.
Pietiläisen mukaan potilaan tukeminen on juuri tässä kohdassa erityisen tärkeää, jotta hänen mielialansa pysyy toiveikkaana, toimintakyky säilyy ja painonhallinta kääntyy myönteiseen suuntaan.
– Leikkaukseen valmistava digihoitopolku tähtää paitsi toimenpiteen mahdollistumiseen myös pitkäaikaiseen painonhallintaan. Verkkovalmennus on kustannustehokasta, ja sen avulla voidaan tukea useampia potilaita samanaikaisesti kuin perinteisessä kasvokkaisessa ohjauksessa, Pietiläinen sanoo.
Painonhallintatalossa leikkaukseen valmistavaa digihoitopolkua on pilotoitu jo useiden vuosien ajan. Polulle on osallistunut noin 200 potilasta, parhaillaan heitä on mukana noin 35.
Lisätietoja Painonhallintatalosta ja Laihdutus toimenpidettä varten -digihoitopolusta: www.terveyskyla.fi/painonhallinta/ammattilaiset/hus laihdutus toimenpidetta varten digihoitopolku
Yhdessä kohti terveempää arkea – tutustu Puhutaan Lihavuudesta sivustoon:
lihavuudesta.com




Jokainen voi löytää omat keinonsa pysyviin painonhallinnan valintoihin. Puhutaan lihavuudesta -sivustolta löydät monipuolista apua: tietoa, työkaluja ja vertaistukea.

Sivustolla täytettävä helppo kysely antaa tilannekuvan omista, painonhallintaan vaikuttavista elintavoista. Vastaukset toimivat keskustelupohjana terveydenhuollon ammattilaisen kanssa!
OmaArvio ei sisällä lääketieteellistä neuvontaa. Kyselyn täyttäjä saa yhteenvedon vastauksistaan PDF-tiedostona tai sähköpostina.


Esittelemme juttusarjassamme hyvinvointialueiden diabeteskeskuksia. Sarjan ensimmäisessä osassa tutustutaan Keski-Suomen Diabeteskeskukseen. Sen toimintamalli yhdistää perusterveydenhuollon ja erikoissairaanhoidon diabeteksen hoidon osaamisen koko maakunnan kattavaksi kokonaisuudeksi.


Diabeteksen hoito vaatii pitkäjänteistä seurantaa, potilaan omahoidon tukemista sekä eri ammattiryhmien saumatonta yhteistyötä. Useilla hyvinvointialueilla tähän haasteeseen on vastattu perustamalla alueellisia diabeteskeskuksia. Niiden tehtävä on vahvistaa diabeteksen hoidon osaamista, parantaa hoidon laatua ja varmistaa palvelujen yhdenvertainen saatavuus alueella.
KeskiSuomen Diabeteskeskus on koko hyvinvointialuetta palveleva toimintamalli, ei fyysinen yksikkö. Sen perusajatuksena on koota diabeteksen hoitoon liittyvä erityisosaaminen yhteen ja tuoda se perusterveydenhuollon tueksi. Malli on rakennettu vastaamaan KeskiSuomen väestörakennetta ja maantieteellistä laajuutta. Tavoitteena on, että potilas saa oikean tasoista hoitoa oikeaan aikaan. Diabeteskeskuksen palveluita tarjotaan pääosin potilaiden omilla soteasemilla. Jyväskylässä osa
toiminnasta on keskitetty Kyllön terveysasemalle, mihin ohjautuu myös osa alueiden diabeteskäynneistä. Erikoissairaanhoidon rooli painottuu erityistilanteisiin, kuten raskauteen ja jalkakomplikaatioihin.
Diabeteskeskuksen lääkärit työskentelevät terveysasemilla ja ovat osan työajastaan Diabeteskeskuksessa, diabeteshoitajat toimivat vain Diabeteskeskuksessa.
Selkeä kohderyhmä, joustava tuki
KeskiSuomen Diabeteskeskuksen keskeiset potilasryhmät ovat:
• aikuiset tyypin 1 diabetesta sairastavat
• vaativaa tyypin 2 diabetesta sairastavat, erityisesti monipistos ja pumppuhoitoa käyttävät
• nuoret tyypin 2 diabetesta sairastavat
• raskaana olevat diabetesta sairastavat
• potilaat, joilla on diabeteksen jalkakomplikaatioita.
Lisäksi Diabeteskeskus tarjoaa konsultaatiotukea perusterveydenhuollon ammattilaisille. Konsultaatiot voivat koskea esimerkiksi hoidon tehostamista, hoitotavoitteiden arviointia tai diabetestyypin epäselvyyttä. Tavoitteena on madaltaa kynnystä kysyä neuvoa sekä tukea perusterveydenhuollon osaamista arjen työssä.
Merkittävä muutos vuonna 2026 on insuliinipumppuhoidon aloitusten siirtyminen erikoissairaanhoidosta Diabeteskeskuksen Kyllön toimipisteeseen. Lääkärien ja diabeteshoitajien tiimi mahdollistaa jatkossa sen, että lisääntyvään teknologiaan – erityisesti älypumppuihin – voidaan vastata Käypä hoito suositusten ja kansainvälisten hoitosuositusten mukaisesti. Muutos tukee myös hoidon sujuvuutta ja yhdenmukaistaa käytäntöjä koko hyvinvointialueella riippumatta kunnasta, jossa potilas asuu.
Vaikuttavuus työn keskiössä
Vaikuttavuusajattelu on olennainen osa KeskiSuomen Diabeteskeskuksen toimintaa. Hoitotasapainoa, hoitovajeita ja hoidon laatua seurataan systemaattisesti kansallisten ja alueellisten rekisterien avulla.
Näin voidaan tunnistaa potilasryhmiä, joilla hoitotavoitteet eivät täyty, ja kohdentaa toimen
piteitä sinne, missä tarve on suurin. Tavoitteena ei ole vain yksittäisten mittareiden parantaminen, vaan diabeteksen lisäsairauksien ehkäisy ja alueellisten terveyserojen kaventaminen pitkällä aikavälillä.
Vaikuttavuustyö näkyy myös käytännön kehittämistoimina, kuten hoitopolkujen selkeyttämisenä ja digitaalisten työkalujen hyödyntämisenä hoidon seurannassa. Potilaat muun muassa lähettävät verenpaineseurantansa digitaalisesti jo ennen vastaanottoa.
Koulutusta ja osaamisen vahvistamista
Diabeteskeskus toimii myös koulutuksen ja osaamisen kehittämisen alustana. Se järjestää säännöllistä sisäistä diabeteskoulutusta, ja alueellinen diabeteskehittämispäivä kokoaa yhteen ammattiryhmiä koko hyvinvointialueelta.
Koulutuksen tavoitteena on vahvistaa yhteistä osaamispohjaa ja varmistaa, että diabeteksen hoito on alueella mahdollisimman yhdenmukaista.
Keski Suomen Diabeteskeskus on edelleen kehittyvä kokonaisuus. Tulevaisuudessa painopisteitä ovat digitaalisten ratkaisujen laajempi hyödyntäminen, vaikuttavuuden systemaattinen seuranta sekä hoidon yhdenvertaisuuden vahvistaminen koko hyvinvointialueella. Diabeteskeskus tarjoaa rakenteen, jonka varaan voidaan rakentaa sekä kliinistä kehittämistyötä että tutkimusta.
KeskiSuomen malli osoittaa, että diabeteksen hoitoa voidaan kehittää alueellisesti tavalla, joka tukee sekä potilasta että ammattilaista.
Elina Pimiä
Kirjoittaja on Diabetesliiton asiantuntijaylilääkäri ja virassa Keski-Suomen hyvinvointialueen diabeteskeskuksessa
Kenelle?
• Tyypin 1 diabetes (aikuiset)
• Vaativa tyypin 2 diabetes
• Monipistos ja pumppuhoito
• Konsultaatiot matalalla kynnyksellä
Missä?
• Koko KeskiSuomen hyvinvointialue
• Soteasemat
• Kyllön terveysasemalla keskitettyä toimintaa
Mitä tekee?
• Hoidon tehostus
• Omahoidon tuki
• Konsultaatio perusterveydenhuoltoon
• Hoitopolkujen ja vaikuttavuuden kehittäminen
YHDISTÄÄ PERUSTERVEYDENHUOLLON JA ERIKOISSAIRAANHOIDON DIABETEKSEN OSAAMISEN
Tässä juttusarjassa diabetesalan vaikuttajat kertovat elämästään diabeteksen kanssa. Per-Henrik Groop jäi toissa vuonna eläkkeelle Helsingin yliopiston sisätautiopin professorin virasta. Hän on luovuttanut perustamansa FinnDiane-tutkimusryhmän johtotehtävät seuraajilleen ja luopunut myös kahdesta muusta elämäntehtävästään: opettamisesta yliopistolla ja potilastyöstä. Diabeteksen lisäsairauksia ja erityisesti diabeteksen munuaistautia liki 40 vuotta tutkinut Groop ei kuitenkaan ole hidastanut tahtia. Yli sata matkapäivää vuodessa kuljettavat hänet luennoimaan ja opettamaan ympäri maailmaa, ja professuuri Melbournen yliopistossa jatkuu.

Kuinka sinusta tuli diabeteslääkäri ja -tutkija?
Isoveljeni professori ja diabetestutkija Leif Groop lähti opiskelemaan lääketiedettä Sveitsiin vuonna 1965. Minä olin tuolloin vielä pikkupoika, mutta seurasin Leifin tekemisiä tiiviisti. Hänen esimerkkinsä oli tärkeä, ja minullekin oli luontevaa lähteä opiskelemaan lääketiedettä.
Leif toimi 1970luvulla lääkärinä Närpiön terveysasemalla, jonne minäkin päädyin opiskelujeni lomassa ja sain Leifiltä diabetekseen liittyvän tutkimustehtävän. Hän ohjeisti minut käymään läpi potilastietoarkistoa ja selvittämään, löytyikö erään suuren perheen jäsenten virtsakokeista tietoa sokereista.
Tuossa perhekunnassa esiintyi renaalista glukosuriaa eli virtsaan erittyi sokeria, vaikka verensokeri oli normaali. Renaalinen glukosuria on ns. luonnollinen SGLT2inhibitio. Leifiltä saamaani tehtävää ratkoessani minulla ei tietenkään ollut hajuakaan siitä, että 2020luvulla matkustaisin ympäri maailmaa luennoimassa munuaisten vajaatoiminnan etenemistä hidastavista SGLT2estäjistä. Alkuperäinen haaveeni kliinikon työstä toteutui, mutta olen yhä hieman ymmälläni siitä, että urapolkuni johti professuuriin. Ketä olet pitänyt esikuvanasi ja miksi?
Luonnollisesti Leifiä, joka on yksi innovatiivisimpia tuntemiani henkilöitä. Myöhemmässä vaiheessa professori Giancarlo Vibertiä. Hän on tehnyt uraauurtavaa työtä, jotta munuaisten vaurioitumisesta kielivää mikroalbuminuriaa ymmärrettäisiin seuloa ja tilanteeseen puututtaisiin ajoissa.
Mitä pidät toistaiseksi tärkeimpänä saavutuksenasi?
FinnDianetutkimusryhmän perustaminen vuonna 1997 oli tärkeä merkkipaalu. Olen äärimmäisen ylpeä ryhmäni saavutuksista sekä siitä, että sen toiminnan jatkuvuus on pätevissä käsissä. FinnDiane on tyypin 1 diabeteksen seurantatutkimus, jossa keskitytään diabeteksen lisäsairauksiin. Yli viidennes Suomessa tyypin 1 diabetesta sairastavista on sen puitteissa tutkittu perusteellisesti.
Mitä diabetekseen liittyvää innovaatiota odotat?
Mieluummin kuin yksittäistä innovaatiota odotan, että munuaistauti tunnistettaisiin ajoissa, ja sitä ryhdyttäisiin aktiivisesti hoitamaan. Tehokkaita hoitokeinoja on jo, ja ne pitää ottaa käyttöön! Ajoissa aloitetulla pätevällä hoidolla diabeteksen munuaistautia voidaan siirtää jopa 30 vuotta eteenpäin. Ehkäisy on välttämätöntä, mutta odotan myös, että jatkossa löytyy lääkehoito tai muu hoitokeino, jolla munuaistauti voidaan kokonaan ehkäistä tyypin 1 diabetesta sairastavilta.
Mistä saat voimia arkeesi?
Musiikki on kulkenut matkassani niin harrastuksena kuin oopperalaulajapuolisoni myötä jo vuosikymmenten ajan. Ja kuntosalille suuntaan aina kun se vaan on mahdollista.

ELINA PIMIÄ Asiantuntijaylilääkäri
Diabetesliitto
elina.pimia@diabetes.fi
Diabeteksen hoitoon liittyviä digitaalisia sovelluksia on runsaasti. Kliinisen työn näkökulmasta ongelma ei olekaan tarjonnan puute, vaan se, että ammattilaiselle on usein epäselvää, mitkä sovellukset ovat turvallisia ja hoitosuositusten mukaisia. Sosiaali ja terveysministeriön käynnistämä Digihoitokokeilu tarjoaa ratkaisuja tähän pulmaan.
Digihoitokokeilun tavoitteena on luoda yhtenäinen ja turvallinen toimintamalli, jonka avulla digitaalisia hoitoja voidaan ottaa käyttöön osaksi julkisia hoitopolkuja. Hanketta koordinoi DigiFinland. Digihoitokokeiluun on valittu kymmenen sovellusta, jotka ovat vuoden 2026 ajan terveydenhuollon ammattilaisten määrättävissä potilaiden käyttöön veloituksetta.
Digihoitokokeilussa mukana oleville sovelluksille on tehty DigiHTAarviointi, jossa on tarkasteltu niiden potilasturvallisuutta, tietosuojaa ja tietoturvaa sekä käytettävyyttä potilaan ja ammattilaisen näkökulmasta.
Kuinka maksuttoman sovelluksen saa käyttöön potilaille?
Hyvinvointialueen tulee ensiksi tehdä yhteistyösopimus DigiFinlandin kanssa. Siinä sovitaan muun muassa yhteyshenkilöstä, joka vastaa digihoitosovellusten tilaamisesta Digihoitokokeilun Sovelluskirjastosta. Tilaaminen on hyvinvointialueille ilmaista, ja myös potilas saa sovelluksen veloituksetta käyttöönsä.
Hyvinvointialueen yhteyshenkilö lisää pyynnöstä terveydenhuollon ammattilaisen Digihoitokokeilun ammattilaisrekisteriin, jolloin tämä saa pääsyn Sovelluskirjastoon. Sen sisältämien materiaalien avulla on mahdollista arvioida potilaiden soveltuvuus digihoitoihin. Kokeilun aikana hoidon aloittamisen kriteerejä ovat todetun sairauden hoito tai ennaltaehkäisy.
Potilaan digihoidon tilaa DigiFinlandilta hyvinvointialueen yhteyshenkilö. Näin varmistetaan hoitojen maksuton käyttö kokeilun ajaksi. Tilauksen jälkeen sovellustoimittaja antaa tarkemmat ohjeet sovelluksen käyttöönotosta.
Hoitoa täydentävä ratkaisu
Digihoidon käynnistänyttä terveydenhuollon ammattilasta ja hänen potilastaan pyydetään vastaamaan kyselyyn hoidon alussa ja lopussa. DigiFinlandin lääketieteellisen johtajan Leena Soinisen mukaan molempien arvio kokeiltavasta hoidosta ja Digihoitokokeilusta ylipäätään on jatkon kannalta erittäin merkityksellinen.
Keskeinen periaate kokeilussa on, että digitaalinen hoito liitetään osaksi hoitoa terveydenhuollon ammattilaisen kautta. Potilas ei jää yksin sovelluksen kanssa, vaan käyttö perustuu yhteisesti sovittuun hoitosuunnitelmaan. Tämä selkeyttää vastuita, lisää potilaan sitoutumista ja mahdollistaa hoidon seurannan. Digitaalinen ratkaisu ei korvaa vastaanottoa, vaan täydentää sitä.
Potilaan näkökulmasta käyttö edellyttää suostumusta ja riittäviä valmiuksia digitaalisen palvelun hyödyntämiseen. Digihoitokokeilussa tunnistetaan, että digitaaliset ratkaisut eivät sovi kaikille, eikä digitaalinen hoito ole itseisarvo. Yhdenvertai
suus tarkoittaa myös oikeutta perinteiseen hoitoon silloin, kun digitaalinen ratkaisu ei ole potilaalle tarkoituksenmukainen.
Potilaalle digihoito voi tarkoittaa parempaa ymmärrystä omasta sairaudestaan ja arjen hoitopäätöksistä. Ammattilaiselle malli tuo turvaa ja rakennetta: käytössä olevat digitaaliset työkalut on arvioitu, rajattu ja liitetty osaksi yhteistä toimintamallia.
Digihoitokokeilu ei lupaa ratkaista diabeteksen hoidon kaikkia haasteita, mutta se vastaa olennai
Lisätietoa verkossa digifinland.fi/digihoidot/
seen kysymykseen: millä ehdoilla digitaaliset ratkaisut voivat olla järkevä ja turvallinen osa hoitoa.
Diabeteksen kohdalla tämä on erityisen ajankohtaista, kun omahoidon vaatimukset kasvavat ja terveydenhuollon resurssit ovat rajalliset.
1. KaikuHealth – Oireseuranta ja potilaan osallistaminen KaikuHealth on suunnattu oireiden seurantaan ja tukemaan potilaan omaa osallistumista hoitoon.
2. AIRe Platform – Kuntoutus alaselän kipuun ja aivoverenkiertohäiriöiden jälkitiloihin
Alusta tarjoaa digitaalisia harjoitteita ja tukea kuntoutukseen.
3. Orla INR-etämittaus – Etäseuranta antikoagulanttihoidossa
Tarkoitettu INRmittausten etäseurantaan ja hoidon ohjaukseen.
4. CardioSignal – Eteisvärinän varhainen tunnistus
Sovellus tunnistaa sydämen rytmihäiriöitä eteisvärinän näkökulmasta.
5. Beat2Phone ECG – 1kanavainen EKGseuranta
Laite ja sovellusratkaisu EKGmittauksiin rytmihäiriöiden tunnistamiseksi.
6. Diabetessovellusten ekosysteemi
Mukana useita diabeteksen omahoitoon ja hoidon seurantaan tarkoitettuja työkaluja:
Sensotrend Connect: glukoosisovellusten ja hoidon seuranta
Terve Päivä –digihoitopolut: diabetes ja painonhallinta
Balansio: diabetes ja krooniset elintapasairaudet
7. Sensotrend Connect ja Metabite
Keskittyy diabeteksen seurantaan ja ravitsemuksen tehostamiseen potilaan arjessa.
8. Sooma tDCS – Transkraniaalinen tasavirtastimulaatio
Sovellus ja laite masennuksen hoitoon, osana hoitoa.
9. Pregnabit / PregnaOne – KTGseuranta raskauskomplikaatioissa
Tarjoaa KTGseurannan sikiön kasvuhäiriön tai komplikaatioiden yhteydessä.
10. BitHabit – Elintapasairauksien pahenemisen ehkäisy
Digitaalinen ohjelma, joka tukee elämäntapamuutoksia ja pahenemisen ehkäisyä
(mm. tyypin 2 diabetes, metabolinen oireyhtymä).

CARITA NIEMISTÖ

Diabeteshoitaja (terveydenhoitaja, kliininen asiantuntija YAMK)
Varsinais-Suomen hyvinvointialue
Paraisten sote-keskus, diabetesvastaanotto carita.niemisto@varha.fi
Tyypin 2 diabetesta sairastavien määrä ja sen myötä perusterveydenhuollon kuormitus ovat kasvussa (3, 7). Lisääntyvä potilasjoukko ja diabeteshoitajien rajalliset resurssit ovat synnyttäneet tarpeen laajentaa hoitovastuuta myös avosairaanhoidon sairaanhoitajille. Paraisten sotekeskuksessa tähän vastattiin suunnitelmallisella koulutuskokonaisuudella, jonka tavoitteena oli vahvistaa sairaanhoitajien osaamista hoitotasapainossa olevien potilaiden seurannassa sekä tukea työnjaon joustavaa kehittämistä.
Koulutus suunniteltiin Precede–Proceedmallin mukaisesti (2). Se tarjosi rakenteen tarvearvioinnille, sisällön suunnittelulle ja vaikutusten arvioinnille (kuva 1). Mallin vahvuus on sen kyky huomioida sekä yksilön osaamisen että organisatoristen tekijöiden vaikutus koulutuksen onnistumiseen (6).

TtT, yliopettaja, kliinisen hoitotyön kehittäminen
Sosiaali- ja terveysala
Tampereen ammattikorkeakoulu tuula-maria.rintala@tuni.fi
Koulutukseen osallistui 17 sairaanhoitajaa kolmessa ryhmässä. Koulutuspäivät sisälsivät asiantuntijaluentoja, potilastapausten käsittelyä ja jalkojen tutkimisen harjoittelua (kuva 2). Lisäksi osallistujat mittasivat verensokeriaan usean päivän mittaisen omaseurantajakson ajan ja reflektoivat mittaustuloksiaan ryhmässä.
Kansainvälisen tutkimuksen mukaan kokemukselliset ja reflektiiviset menetelmät tukevat hoitajien kliinistä osaamista ja ohjaustaitoja erityisen tehokkaasti (5). Omaseurantajakso teki näkyväksi, miten arjen valinnat vaikuttavat verensokeriin sekä lisäsi ymmärrystä potilaiden kokemista haasteista omahoidossa. Tämän näkökulman on todettu vahvistavan hoitosuhteen laatua ja parantavan ohjausvuorovaikutusta (4).
Koulutus toteutettiin suomeksi ja ruotsiksi, mikä lisäsi sen saavutettavuutta Paraisten kaksikielisessä toimintaympäristössä.
Osaaminen vahvistui
Koulutuksen alku ja loppukyselyissä selvitettiin diabetekseen liittyvää tietopohjaa. Kyselyihin vastasi 14 sairaanhoitajaa. Tulokset osoittivat selvää edistymistä tietopohjassa:
• keskimääräinen pistemäärä nousi 81,0 86,1 (nousu + 6,3 %), vaihteluväli – 4 + 16 pistettä
• 71 % paransi kokonaistulostaan
• suurin kehitys: HbA1c tavoitteet (+ 35 %), liikuntasuositukset (+ 25 %) ja ensilinjan lääkehoito (+ 24 %)
VAIHE 5
Interventioiden valinta ja suunnittelu
Koulutustoimenpiteet
Valinta Suunnittelu
Aihepiirit
Menetelmät
Toteutus
VAIHE 6
Toteutus
VAIHE 4 Hallinnollinen arviointi
VAIHE 3
Koulutuksellinen ja ekologinen arviointi
Kansalliset linjaukset
Organisaation resurssit
Henkilöstöresurssit
Terveyshaasteet Hoitokäytännöt Valmiudet
Ympäristöön vaikuttavat tekijät
VAIHE 2
Epidemiologinen arviointi
Oppimiseen ja kouluttautumiseen vaikuttavat tekijät
VAIHE 1 Sosiaalinen arviointi
Odotukset ja tarpeet
Millaiset tiedot ja taidot tulee sh:lla olla
VAIHE 7 Prosessin arviointi
VAIHE 8 Vaikutusten arviointi
VAIHE 9 Tulosten arviointi
Kuva 1. Koulutuksen rakenne Precede–Proceed-mallin vaiheiden mukaan. (Kuva: Carita Niemistö, mukaillen Green & Kreuter 1991.)
Koulutuksen kesto
Motivaatio soveltaa opittua
Tuki kouluttajalta
Käytännön hyödyllisyys Osaamisen syventyminen
Käytännön harjoitukset
Esitysten selkeys
Koulutuspäivien sisältö
Kuvio 1. Koulutuspäivien arviointi (n = 15)
Kuva 2. Hoitajat harjoittelemassa jalkojen tutkimista koulutuspäivän yhteydessä.
Suurimman kehityksen alueet edellyttävät sairaanhoitajilta ajantasaista, tutkimusnäyttöön perustuvaa tietoa hoitotasapainossa olevien potilaiden arvioinnissa. Tutkimustiedon mukaan juuri näissä teemoissa hoitajien osaaminen vahvistuu herkimmin rakenteellisella koulutuksella (1,8).
Koulutuksen palautekyselyn tulokset olivat erinomaisia (kuvio 1). Osallistujat kokivat, että koulutus oli selkeä, hyödyllinen ja välittömästi sovellettavissa asiakastyöhön. Potilastapauksiin perustuva harjoittelu koettiin erityisen arvokkaaksi, mikä tukee aiempaa näyttöä casepohjaisen oppimisen vaikuttavuudesta diabeteksen hoidossa (4).
Arviointi edellyttää seurantaa
Koulutus vahvisti sairaanhoitajien osaamista ja lisäsi valmiuksia tukea potilasta hoitosuositusten mukaisesti. Nämä havainnot ovat yhdenmukaisia tutkimusnäytön kanssa, jonka mukaan jatkuva ammatillinen kehittyminen (CPD) parantaa hoitajien kliinistä päätöksentekoa, ohjaustaitoja ja hoidon jatkuvuutta (5,8).
Koulutuksen arvioinnissa on otettava huomioon aineiston rajallisuus (n=14) ja se, että kyselyt mittasivat tietotason muutoksia, eivät kliinistä toimintaa. Lyhyt, kolmeen päivään tiivistetty koulutus ei myöskään mahdollista pitkäaikaisvaikutusten arviointia.
Koulutuksen toteutti opinnäytetyön tekijä. Hänen roolinsa omassa työyhteisössään saattoi lisätä koulutukseen osallistuneiden luottamusta ja myönteisyyttä arvioinneissa. Vaikka kyselyt olivat anonyymejä, työyhteisökonteksti voi vaikuttaa vastauskäyttäytymiseen.
Jatkossa olisi tärkeää arvioida, miten osaaminen näkyy potilaskontakteissa sekä tukeeko se potilaiden omahoitoon sitoutumista ja hoitotasapainon paranemista. Hoidon vaikuttavuuden arviointi edellyttää myös sen seurantaa, miten opitut toimintatavat juurtuvat vastaanottotyöhön.
Perusta työnjaon kehittämiselle
Koulutus vahvisti sairaanhoitajien osaamista tyypin 2 diabeteksen hoidossa ja loi perustan työnjaon kehittämiselle perusterveydenhuollossa.
Tulokset ovat yhdenmukaisia tutkimusnäytön kanssa: rakenteinen, kokemuksellinen ja työelämälähtöinen täydennyskoulutus tukee hoidon laatua ja parantaa potilasohjausta (1,4,5,7).
Kuitenkin vain osaamisen jatkuva ylläpito, toistuvat koulutukset ja pitkäjänteinen seuranta mahdollistavat potilaiden hyvinvoinnissa näkyvät pysyvät käytännöt.
Kirjallisuus
1. Daly B, Arrol B, Scragg R. 2019. Diabetes knowledge of primary health care and specialist nurses in a major urban area. Journal of Clinical Nursing 2019; 28: 125–137. https://doi.org/10.1111/ jocn.14684
2. Green L, Kreuter M. 1991. Health Promotion Planning: An Educational and Ecological Approach. Mountain View, California: Mayfield Publishing.
3. Kurkela O, Raitanen J, Tuovinen M, ym. 2022. Lisäsairaudet voivat moninkertaistaa tyypin 2 diabetespotilaan terveydenhuollon kustannukset. Suom Lääkäril 2022; 77: e32697. www. laakarilehti.fi/e32697
4. Lawler J, Trevatt P, Elliot C, ym. 2019. Does the Diabetes Specialist Nursing workforce impact the experiences and outcomes of people with diabetes? A hermeneutic review of the evidence. Hum Resour Health 17, 65 (2019). https://doi. org/10.1186/s12960-019-0401-5
5. Mlambo M, Silen C, McGrath C. 2021. Lifelong learning and nurses’ continuing professional development, a metasynthesis of the literature. BMC Nursing (2021) 20:62. https://doi. org/10.1186/s12912-021-00579-2
6. Porter C. 2016. Revisiting Precede–Proceed: A leading model for ecological and ethical health promotion. Health Education Journal 2016 75:6, 753-764. https://doi-org.libproxy.tuni. fi/10.1177/0017896915619645
7. Tyypin 2 diabetes. Käypä hoito -suositus. Suomalaisen Lääkäriseuran Duodecimin, Suomen Sisätautilääkärien yhdistyksen ja Diabetesliiton Lääkärineuvoston asettama työryhmä. Helsinki: Suomalainen Lääkäriseura Duodecim, 2024. www.kaypahoito.fi
8. Vazquez-Calatayud M, Errasti-Ibrarrondo B, Choperena, A. 2021. Nurses’ continuing professional development: A systematic literature review. Nurse Education in Practice 2021 Jan: 50: 102963. doi: 10.1016/j.nepr.2020.102963.

5.3. Diabeteksen lääkehoidon ajankohtaispäivä farmasian alan ammattilaisille, Teams
17.3. ja 15.4. Tyypin 2 diabeteksen hoidon perusteet, Teams
24.27.3. Diabeteksen hoidon peruskoulutus
21.22.4. Insuliinipumppuhoidon peruskoulutus
23.4. Tyypin 2 diabetes, koulutus lääkäreille
6.5. ja 20.5. Raskausdiabeteksen hoidon perusteet, Teams
Kouluille ja varhaiskasvatukseen
Koulupäivän aikainen diabeteksen hoito, Teams 11.8. | 1.9.
Diabeteksen hoito varhaiskasvatuksessa, Teams 4.8. | 3.9.
Koulutussihteeri Malla Honkanen p. 050 310 6614 koulutussihteeri@diabetes.fi
Koulutukset järjestetään Tampereella, ellei toisin mainita.
6. Kansallinen Diabetes ja jalka -symposium 21.-22.5.
Scandic Rosendahl, Tampere
Asiantuntijaylilääkäri Elina Pimiä p. 050 573 5511 elina.pimia@diabetes.fi
Lisätiedot, hinnat ja ilmoittautumiset: diabetes.fi/koulutus
Onko työyhteisössäsi useampia, jotka hyötyisivät diabeteksen hoidon osaamisen päivittämisestä ja syventämisestä? Tilauskoulutuksemme tarjoavat tarpeitanne vastaavan koulutuksen työpaikalla tai etätoteutuksena.
Esimerkkejä tilauskoulutuksistamme
• Tyypin 1 diabeteksen hoidon ja ohjauksen perusteet
• Insuliinipumppuhoidon perusteet
• Tyypin 2 diabetes ja valtimoterveys
• Ikäihmisen diabeteksen hoidon perusteet
• Diabetes ja jalat
Pyydä lisätietoja ja tarjous!




• Kosteuttaa ja rauhoittaa ihoa
• Myös kuivalle, herkälle ja atooppiselle iholle
• Puhtaasta Jalasjärven kaurasta

