

IMPLANTOLÓGIA
A FOGÁSZAT
Az alsó bölcsességfogak eltávolításának ideális időpontja
Implantátum körüli lágyszövet defektus kezelése „Kígyótechnikával”
Azonnali implantáció- és restaurációkészítés –a pontosság új szintje
A periimplantitis kezelésének legújabb lehetőségei














































































Tisztelt Olvasó!
A fogászati szakma folyamatos megújulásban él: technológiai fejlődés, digitalizáció, új terápiás protokollok és egyre tudatosabb páciensek formálják mindennapjainkat. Az elmúlt évek kihívásai után a szektor ma már egyértelműen a stabilizáció és a szakmai előrelépés időszakát éli, ahol a minőség, a hatékonyság és az innováció kerültek a fókuszba.
A rendelők és fogtechnikai laborok működésében egyre hangsúlyosabb szerepet kapnak a korszerű eszközök, az új anyagok, valamint a digitális megoldások. A fejlesztések iránti igény töretlen, a piaci szereplők pedig aktívan keresik azokat a lehetőségeket, amelyek hosszú távon is versenyképesebbé tehetik praxisukat. Ebben a környezetben különösen felértékelődik a naprakész, hiteles szakmai információ szerepe.
Kiadóként célunk változatlan: olyan tartalmakat kínálni, amelyek valódi segítséget nyújtanak a mindennapi munkában, inspirációt adnak a fejlődéshez, és eligazítást nyújtanak a gyorsan változó szakmai környezetben. Nagy öröm számunkra, hogy megújult e-Journal kiadványaink pozitív fogadtatásra találnak, és egyre többen tekintenek rájuk szakmai tudástárként. A dental.hu oldalon továbbra is díjmentesen elérhetők korábbi tematikus lapszámaink, egyfajta online könyvtárként szolgálva Olvasóink számára.
Jelen számunkban az általános fogorvosi eljárások mellett kiemelt figyelmet szentelünk az implantológia aktuális kérdéseinek, gyakorlati tapasztalatainak és jövőbeni irányainak.
Bízunk benne, hogy összeállításunk értékes gondolatokat, hasznos ismereteket és új nézőpontokat kínál minden Olvasónk számára.
Tartalmas és inspiráló olvasást kívánok!

Tamás, felelős kiadó
Laczkó
E-Journal IX. évfolyam, 2026. 1. szám
Kiadja: Event Organizer Hungary Kft. 1012 Budapest, Kuny Domokos u. 9.
Felelős kiadó: Laczkó Tamás
Előkészítés:
Event Organizer Hungary Kft., Sárközi András e-mail: andras.sarkozi@dentalworld.hu
Információ, hirdetésfelvétel: Kiss Éden Aliz, telefon: 06-30-472-0030
Az újság e-mail címe: info@dental.hu
Az újság internetcíme: www.dental.hu
Terjesztés: E-mail hírlevél formájában.
A tudományos közleményeket a szerkesztőség lektoroknak adja át véleményezésre. Közlés csak egyetértő lektori vélemény, illetve a javasolt módosítások elvégzését követően lehetséges. A cikkek szerzői vállalják, hogy az általuk elküldött írás saját forrásból származik, illetve a felhasznált anyagokat (publikációkat, illusztrációkat, képeket stb.) mindenkor pontosan feltüntetik. Írásaiknak jogi és egyéb adatvédelmi kérdéseiben felelősséget vállalnak.
A német nyelvű szakmai cikkeink magyar fordítását az Oemus Media AG Kiadó engedélyével szerkesztettük lapunkba. A fel nem használt kéziratokat, fotókat nem őrizzük meg, és nem küldjük vissza.
A hirdetések tartalmáért nem vállalunk felelősséget. A gyártó, illetve forgalmazó cégek kérésére közzétett cikkeket keretbe foglalva közöljük és (x)-szel jelöljük, azok szakmai tartalmáért a szerkesztőbizottság nem vállal felelősséget.

Dr. Claudia Pinter

Dr. Omar Ikram

Dr. Jun Iwata

Hürzeler
WORLD DENTAL


B U D A P E S T


2 0 2 6 . Á P R I L I S 1 7 - 1 8 . - 3 0 %
Dr. Máthé Levente
AZ ALSÓ BÖLCSESSÉGFOGAK ELTÁVOLÍTÁSÁNAK
IDEÁLIS IDŐPONTJA
A praxisunkban nap mint nap szembesülünk a bölcsességfogak okozta panaszokkal. Úgy gondolom, hogy ennek a témakörnek van egy olyan szegmense, mely nem kap elég figyelmet, pedig a pácienseink életét és a saját munkánkat is nagyban meg tudnánk könnyíteni.
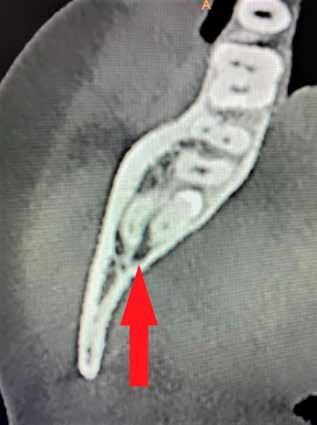
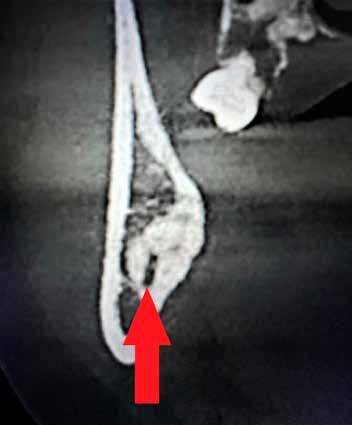
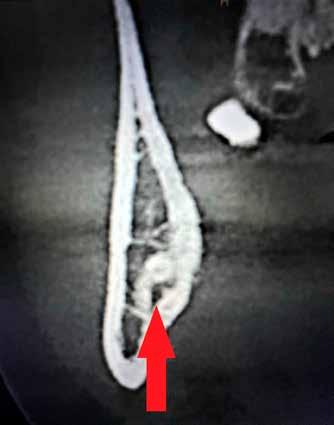
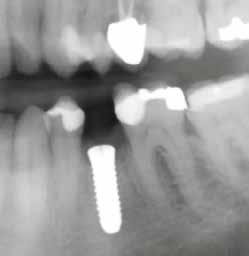
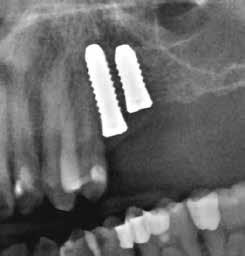
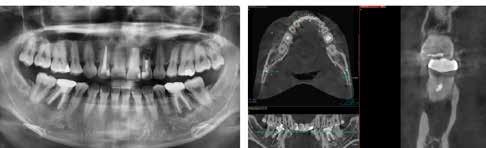
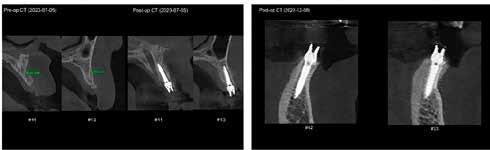
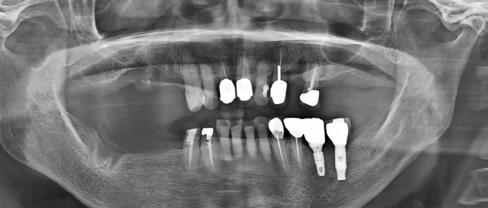
A CT metszetekben a 48-as gyökerei körbeölelik a canalis mandibularist, amelyet piros nyíllal jelöltünk a fotókon.
Mindenki tisztában van azzal, hogy a mandibulában sajnos nagyon ritkán van akkora helykínálat, hogy a bölcsességfogak a megfelelő pozícióban előtörhessenek. A többi fog kifejlődése után, az adott fogív hossza sokszor már nem engedi meg, hogy az utolsóként fejlődő bölcsességfogak is elférhessenek. Az utolsó molárisok, növekedésük befejeztével, számtalan variációban, a normálistól eltérő helyzetbe kerülhetnek, emiatt több probléma is kialakulhat. Ha a korona nem teljesen hozzáférhető, és emiatt plakkretentív területek jönnek létre, akkor caries és pericoronitis alakulhat ki. A második molárist a bölcsességfog meziális irányba tolhatja, illetve annak disztális gyökerét traumatizálhatja. A TMI-t is túlterhelheti, ha az occlusiot kórosan befolyásoló helyzetbe kerül.
Mi lehet az ideális megoldás? Napjainkban az a protokoll, hogy a már kialakult probléma miatt döntünk a bölcsességfogak eltávolításáról. A tünetek jelentkezése a legtöbb esetben nem kamaszkorban, nem a fogak gyökereinek teljes kifejlődése előtt történik, hanem később, amikor a gyökérfejlődés sajnos már befejeződött.
A fogak fejlődési üteme nagy szórást mutat, így mindenkinél egyéni az az életkor, amikor az optimális idősávban tudunk
operálni. A két legfontosabb tényező, amit sebészeti szempontból figyelembe kell venni, a gyökér helyzete a nervus alveolaris inferiorhoz képest, illetve a korona mandibula felszínéhez viszonyított pozíciója.
Általában a csíra növekedésével a gyökér egyre közelebb kerül az ideghez, közben a korona egyre jobban felemelkedik a csontfelszín irányába. Az idő előrehaladtával bekövetkező változások az első tényezőt tekintve folyamatosan veszélyesebbé, a másodikat számításba véve viszont folyamatosan könnyebbé teszik a fog eltávolítását. Ideális esetben, ezeket mérlegelve választunk időpontot. A túl későn elvégzett műtéteknél magasabb a kockázata a nervus alveolaris inferior sérülésének, a túl korai beavatkozások esetén viszont nagyon mélyről kell eltávolítani a fogat, így a feltárásához több csontot kell preparálni.
Saját gyermekeimnek már kb. 10 éves korukban készítettem OPT-ket a bölcsességfogak helyzetének ellenőrzése céljából. Mindkettejüknek 60-70°-os szögben mezioanguláltak a fogaik, tehát biztos, hogy nem fognak normál pozícióban az erupciós síkig emelkedni, ezért az eltávolításuk indokolt. Ezzel addig várok, amíg egyrészt a lehető legkisebb prepa-
rációval tudom felszabadítani a koronát, másrészt, hogy a gyökerek 1-2 mm-nél ne kerüljenek közelebb a canalishoz. A fejlődési ütemüket követve, előreláthatólag kb. 15-16 éves korukra érik el a fogaik ezt az állapotot.
Az elmúlt 25 évben több ezer ilyen műtétet végeztem. Sajnos gyakran találkozom olyan esetekkel, amikor komoly fejtörést okoz a problémák megoldása.
Szeretnék mutatni néhány ábrát az egyik bonyolult esetről, a közelmúltból. A CT-n látszik, hogy a három gyökér teljesen „körbenőtte” az ideget. Van olyan frontális metszeti kép, ahol csak a gyökerek vannak a nervus körül, ezen a szakaszon egyáltalán nincs meg a csontos fala a canalisnak. Szeparációs technikával, viszonylag könnyen, minimális traumával, szövődménymentesen sikerült eltávolítani a fog minden részét. A várakozásnak megfelelően, a beteg nem számolt be paraesthesiáról.
Alapos kivizsgálással, részletes tervezéssel, óvatos műtéti technikával még ilyen, extrém esetekben is sikeresen, szövődménymentesen meg lehet oldani a komplikált helyzeteket. Jobb lenne azonban, ha a műtét időpontjának helyes megválasztásával elkerülhetőek lennének ezek a magas rizikójú beavatkozások.
A terápiás lehetőségek között felmerült a dekoronálás lehetősége is, erről konzultáltunk a pácienssel a műtét előtt. Az utóbbi időben megjelent statisztikák ezt a műtéti technikát a legtöbb esetben sikeresnek értékelték, de konszenzus ezt a módszert nem övezi, a szakma nem ezt tartja az ideális megoldásnak. Sokszor a betegek is nehezen fogadják el, pedig gyakran előfordul, hogy nincs más alternatíva. A páci-
ensemmel is azt a közös döntést hoztuk, hogy a teljes fogat eltávolítjuk.
Ideális lenne, ha az ehhez hasonló extrém sebészi-anatómiai állapot kialakulásának megelőzése érdekében nem várnánk meg a gyökérfejlődésnek azt a stádiumát, amikor az ennyire szoros kapcsolatba kerül az ideggel.
Véleményem szerint, azoknál a bölcsességfogaknál, ahol egyértelmű, hogy később nem tudnak megfelelő pozícióba jutni, az lenne az optimális protokoll, ha fiatalabb korban, még a gyökér teljes kifejlődése előtt kerülne sor a műtétre, mert ezzel biztosan megelőzhetnénk az ideget érintő traumát. Szerintem nekünk, akik fogászattal foglalkozunk és pácienseink bizalmát élvezzük, el kell mondanunk a kamaszoknak és a szülőknek, hogy ha az ideális műtéti időpontról lekésünk, akkor később komoly problémákkal nézhetünk szembe. Legnagyobb szerepe ebben a gyermekfogorvosoknak, az iskolafogászati szolgálatot teljesítő kollégáknak és az orthodontusoknak van. Tájékoztatás hiányában mindannyian felelősek vagyunk azokért a szövődményekért, amiket a „bent felejtett nyolcasok”, illetve azok nem ideális időben történő eltávolításaik okoznak.
A magam eszközeivel évtizedek óta küzdök azért, hogy ez a fontos probléma ne csak a szakmai köztudatban, hanem jóval szélesebb körben is nagyobb hangsúlyt kapjon. Csapatommal, többek között dr. Csernyik Orsolya és dr. Bukovenszki Tamás kollégáimmal, akik orthodonciával és dentoalveoláris sebészettel foglalkoznak, sokat dolgozunk azon, hogy a következő generációk ideális időpontban juthassanak ellátáshoz.

Dr. Cosmin Dima, Iulia Florea (Románia)
IMPLANTÁTUM KÖRÜLI LÁGYSZÖVET DEFEKTUS
KEZELÉSE „KÍGYÓTECHNIKÁVAL”
Az implantátum körüli lágyszövet defektusok (papilla hiánya, csökkent lágyszövettérfogat, ínyrecesszió, dehiszcencia, színeltérés) kialakulása viszonylag gyakori komplikációnak számít és befolyásolja az implantátum hosszú távú stabilitását, valamint az esztétikai eredményt (1, 2). Számos tényező befolyásolhatja az ilyen defektusok kialakulását. Csontvesztés a faciális falon, illetve a vékony biotípus elősegítheti egy esetleges implantátum körüli recesszió kialakulását (3). A két milliméternél vékonyabb lágyszövet pedig fokozottabb marginális csontvesztést okozhat (4, 5), amelynek következményeképpen az implantátum szabaddá válhat. Ha az ínyrecesszió mellett nem elegendő a keratinizált íny mennyisége, úgy nehezebb azt megfelelően tisztítani, ami gyulladáshoz és esztétikai problémákhoz vezethet (6). Lágyszövet augmentációt alkalmazhatunk az implantátum felszabadításakor, azonnali implantációval együtt, papillák rekonstrukciójához, keratinizált ínyszélesítéshez, biotípus vastagításhoz és a gerinckontúr helyreállításához egyaránt (7).
Egyre nagyobb az igény az implantátum körüli lágyszövet defektusok kezelésére, mivel azonnali implantáció után gyakran alakulhat ki ínyrecesszió, a szövetek átépülése miatt. Vékony lágyszövet (< 2 mm) esetén szürkésen áttűnhet az implantátum vagy a felépítmény, illetve a lágyszövet hegesen gyógyulhat, ami egyaránt lágyszövet-korrekciót tehet szükségessé (8, 9, 10).
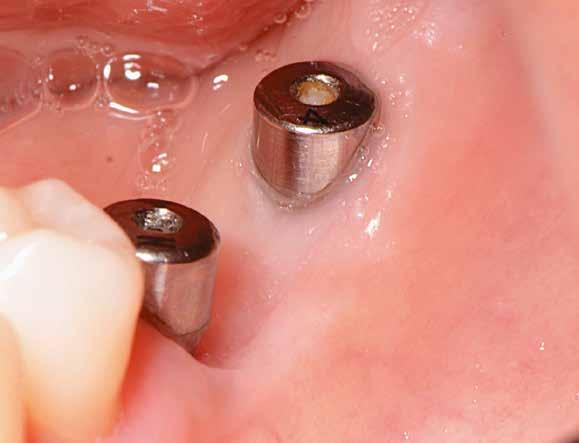
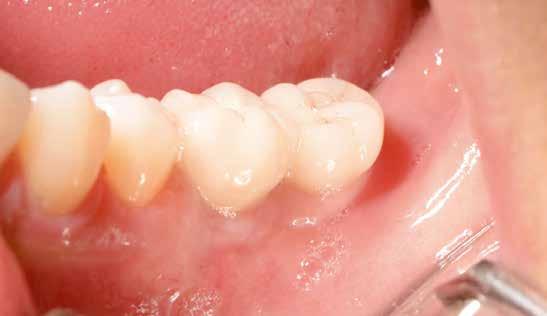
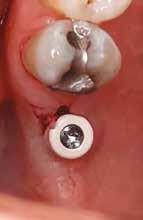
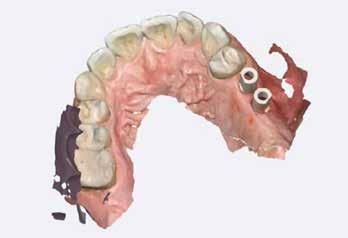
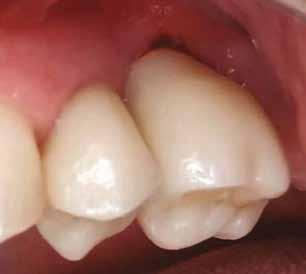
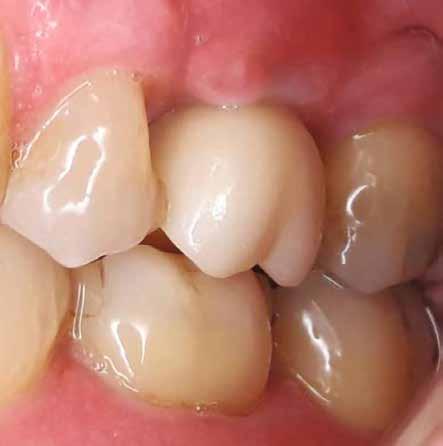
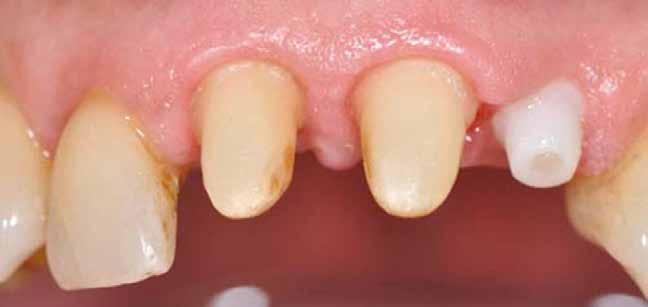
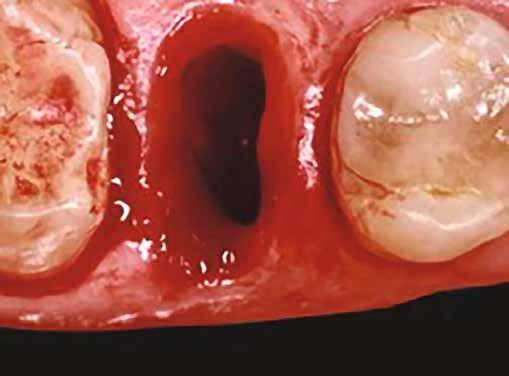
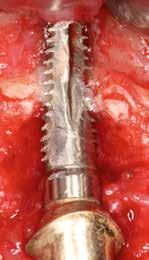
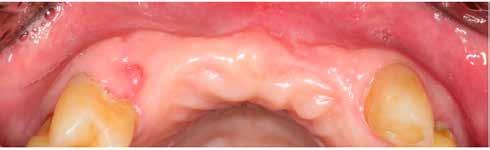
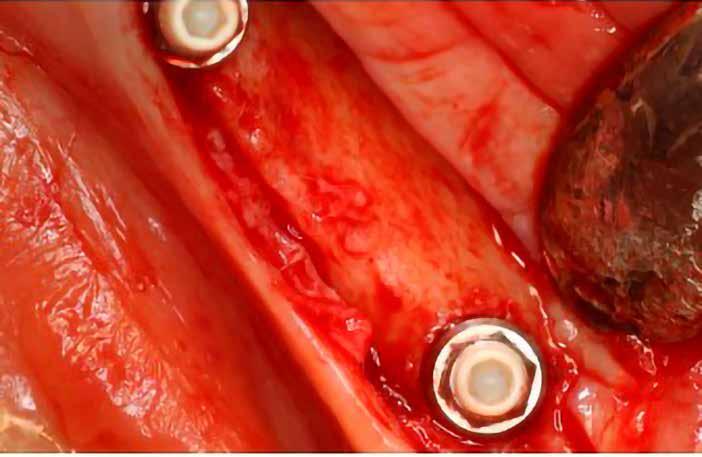
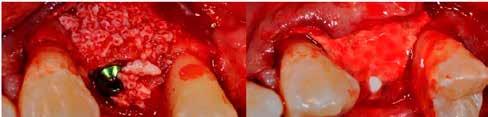
1. ábra: A műtét előtti szituáció, megfigyelhető az implantátumok közötti konkáv terület, ahova könnyen beragad az ételmaradék, és könnyen kialakul a periimplantitis.
Számos sebészi technikát, valamint sebészi és protetikai módszerek kombinációját leírtak már az ilyen defektusok kezelésére. Sok érvet találhatunk, amely az implantátum felszabadításakor (second-stage surgery) a periimplantáris nyálkahártyán végzett beavatkozások mellett szól. Az irodalmi áttekintés leszögezi, hogy esztétikai régióban, illetve a megfelelő plakk-kontroll érdekében szükséges a keratinizált íny regenerációja, hogy az implantátum körüli szövetek stabilitása biztosított legyen (11). A lebeny kialakítása a következőktől függ: az ínyrecesszió kiterjedése, a vesztibulum mélysége, a nem elmozduló nyálkahártya szélessége és az interproximális szövetek térfogata (1). A klasszikus sebészi módszereknél általában apikálisan vagy laterálisan eltolt lebenyeket használunk az implantátum felszabadításakor. Ezeket a technikákat kombinálhatjuk szabad ínylebeny (free gingival graft) átültetéssel, amikor a keratinizált mukóza szélessége minimális. Az apikálisan eltolt lebeny vagy vesztibulumplasztika kombinálása szabad ínylebennyel vagy szubepiteliális kötőszöveti grafttal az egyik legjobban kutatott technika. Az eredmények alapján 1,15 ± 0,81 mm és 2,57 ± 0,50 mm közötti keratinizált ínyszélesség nyerhető, valamint megfelelően fedhető a szabaddá vált implantátumfelszín (12). A keratinizált íny szélesítéséhez apikálisan eltolt lebeny kollagén mátrixszal kombinálva kisebb morbiditást jelent és a műtét ideje is rövidebb, illetve szinte ugyanolyan hatékony, mint a szabad ínylebennyel végzett műtétek (13). Szuprakresztális és/vagy dehiszcencia típusú defektusok esetén is alkalmazhatóak a szabad autológ epiteliális graftok (14). Az autológ graftot alkalmazó módszerek sokkal hatékonyabbak az implantátum körüli lágyszövet-vastagításban és az esztétika javításában, mint a graft nélküli eljárások (15, 16). Egy szisztematikus irodalmi áttekintés megállapította, hogy az ínyvastagításra alkalmazott autológ graftok jelentősen csökkentik a marginális csontvesztést hosszú távon, valamint apikálisan eltolt lebennyel kombinálva megnövelik a keratinizált íny szélességét, ami jobb szondázási vérzésindexet eredményez és a marginális csontszintváltozás sem lesz annyira drasztikus (17). Az imént leírt technikákkal kiváló eredmény érhető el az implantátumok körül, azonban figyelembe kell vennünk a velük járó morbiditást (seb a donorterületen, ami leggyakrabban a szájpadlást jelenti), a dinamikus lágyszöveti változásokat (recidíva) és a hosszabb gyógyulási időt. Ezekkel a technikákkal kompenzálható a volumenveszteség és kezelhetők a kisebb recessziók, azonban kevésbé egyértelmű mélyebb vagy nagyobb recessziók és a papillavesztések kezelése (1). Ezeket a nehézségeket elkerülhetjük nyeles epitelizált vagy nyeles kötőszöveti lebenyekkel kollagén mátrix alkalmazásával vagy anélkül (18). A
nyelezett lebeny technikák egy viszonylag új, minimálinvazív eljárásnak minősülnek. Ilyen műtétet el lehet végezni az implantációkor vagy a felszabadításkor, egy vagy több implantátum esetén is és front- vagy hátsó területen egyaránt (18). A nyelezett lebeny azoknál az eseteknél javasolt főleg, ahol már volt valamilyen sikertelen implantációs kezelés, illetve teljesen fogatlan pácienseknél, ahol több implantátum mellett is szükséges kötőszövet-átültetést végezni (18). Pandolfi leír egy módosított lebenykialakítást (ómega görgetett borítéklebeny), ahol kombinálja a görgetett lebenyt a módosított zsebtechnikával, hogy korrigálja a helyi horizontális gerincdefektust, és hogy megnövelje az implantátum körüli lágyszövet vastagságát (20). Ezzel az eljárással elkerülhető az autológ kötőszövetvétel, így nincs szükség donorterületre, azáltal, hogy az implantátum feletti szuprakresztális kötőszövetet használjuk fel. Tabanella leír egy bukkális nyelezett lebeny technikát, ami mind front-, mind moláris területen használható legalább két szomszédos implantátum esetén (18). Ez a technika egy lingválisan/palatinálisan vezetett parakresztális metszéssel indul, majd egy-egy paraszulkuláris metszéssel folytatódik meziálisan és disztálisan.
Ezután félvastag lebenyt preparálunk, amit apikálisan eltolunk, így a szövettöbblet egy kissé felgyűrődik, ezáltal vastagítva a bukkális szövetet.
Moreno Rodriguez és Caffesse egy ún. laterális elforgatott lebenyt javasol a defektusok fedésére (21). A technika magába foglalja egy recipiens terület kialakítását a bukkális
defektustól apikálisan, ezt követően az ettől disztálisan és kresztálisan lévő keratinizált ínyt forgatjuk be kb. 90 fokkal (diszto-palatinális irányból), majd rögzítjük az implantátum bukkális oldalán (21, 22). Az alábbi írás célja, hogy bemutasson egy új sebészi eljárást, a „Kígyó” módosított nyelezett lebenyt, az implantátum körüli lágyszövet-kondicionálásra osszeointegrálódott implantátumok körül, a mandibula hátsó részén.
Esetleírás
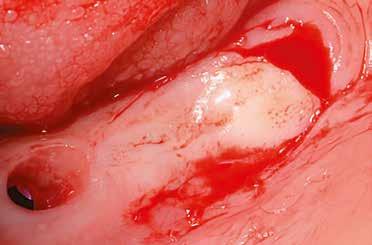
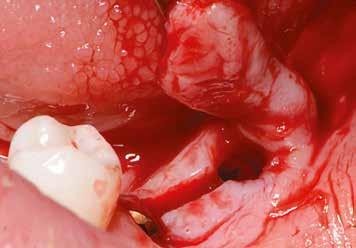
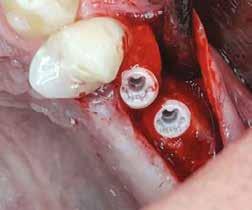
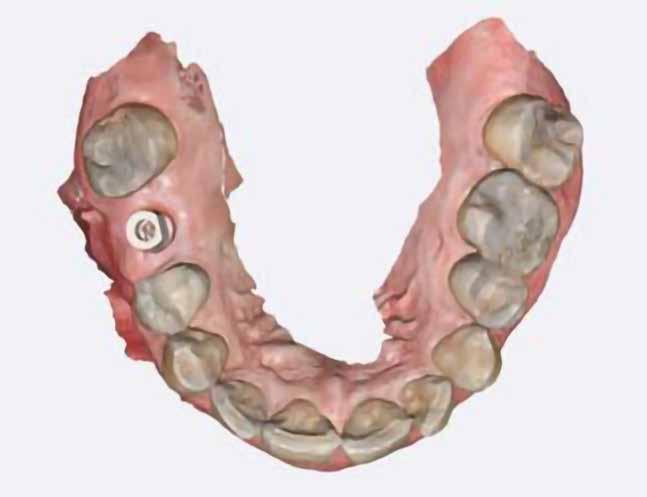
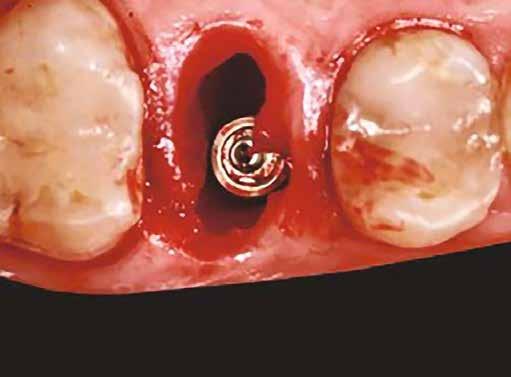
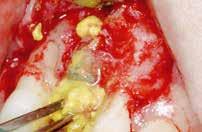
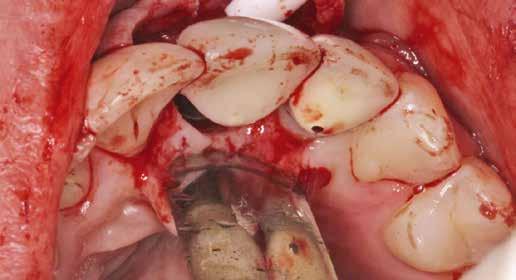
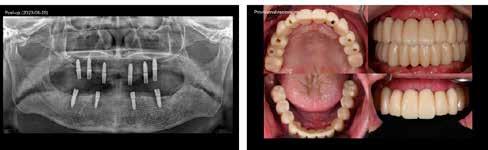
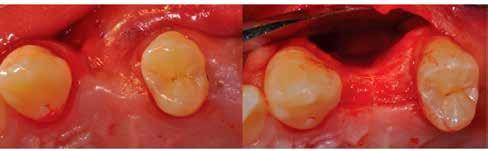
Egy 47 éves páciens jelentkezett nálunk egy alsó, hátsó foghiánnyal, ahol jelentős csontfelszívódást tapasztaltunk a moláris fogak korábbi eltávolítása miatt (1. ábra). Két implantátum körül is volt ínyrecesszió, illetve a keratinizált íny mennyisége minimális volt (kevesebb, mint 1 mm). 4 hónappal az implantációt követően ínykorrekciót végeztünk.
Sebészi technika
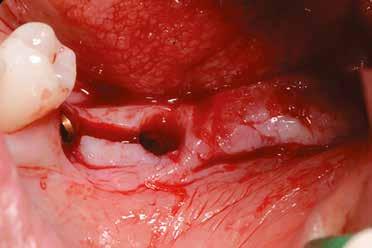
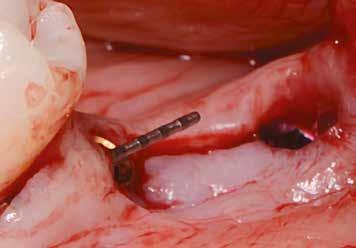
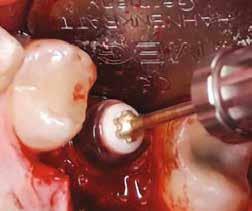
Helyi érzéstelenítést végeztünk a műtéti területen artikain és 1:100 000 adrenalin segítségével. A recipiens területet előkészítettük, élesen disszekciót végeztünk, hogy egy izomtapadástól mentes periosteum ágyat képezhessünk. Ettől disztálisan két párhuzamos parakresztális metszést végeztünk egy 15C-s szikepengével, majd a metszéseket egy
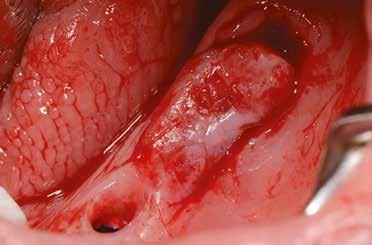
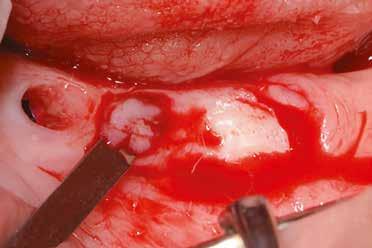
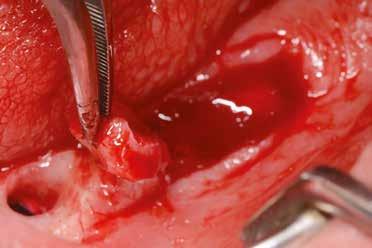
2–5. ábra: A metszések és a deepitelizáció. – 6–9. ábra: Félvastag lebeny. – 10. ábra: A nyelezett ínylebeny „bepróbálása”.
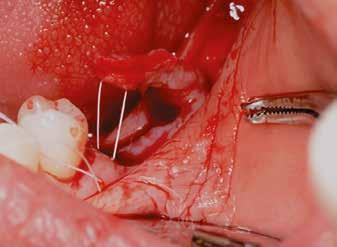
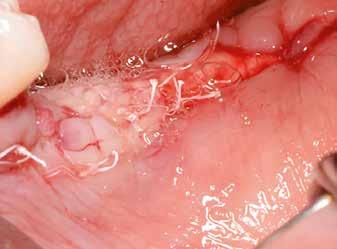
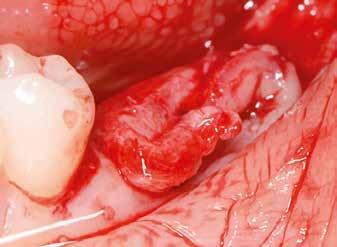
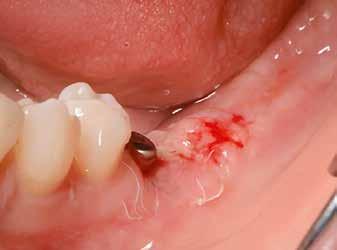
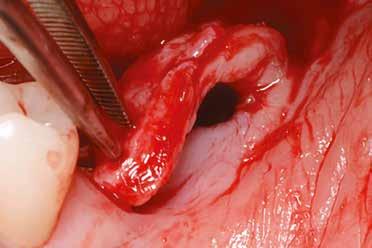
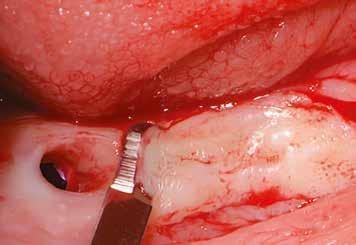
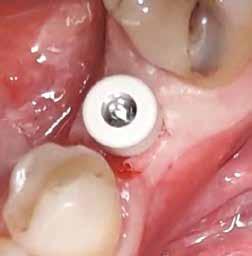
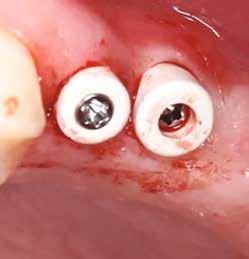
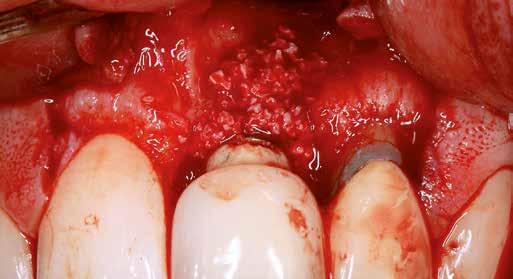
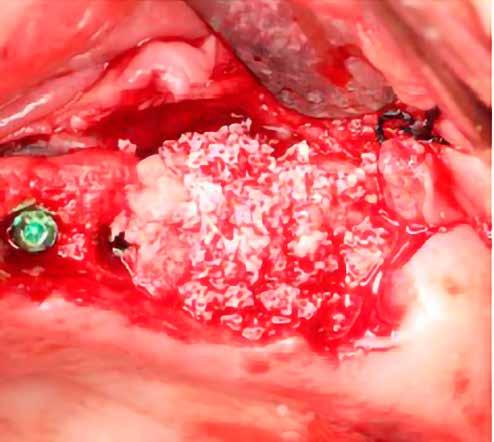
horizontális metszéssel kötöttük össze (2–5. ábra). A metszések hosszát és a köztük lévő távolságot minden esetben a lágyszövet augmentációhoz szükséges keratinizált szövet határozza meg. A lebeny deepitelizációját egy 15C-s szikepengével végeztük (6. ábra). Ezt követően félvastag lebenyt preparáltunk (7. ábra). A lebenyt apikálisan, az alapjáról belső, felületes metszéssel felszabadítottuk, hogy passzívan áthelyezhessük és rögzíthessük, feszülés nélkül. Meziális irányba 180 fokkal átforgattuk (8–9. ábra). A meziális papillát alagúttechnikával (tunnelling technique) készítettük elő a graft befogadására (10. ábra). Az így kialakított lebenyt a recipiens ágyban rögzítettük az újonnan kialakított vesztibulum alapjánál 5-0 nem felszívódó PTFE (Coreflon, IMPLACORE) varratokkal. A graftot behajtottuk az ínyszél alá és meziális oldalon rögzítettük PTFE varratokkal (11–14. ábra) A műtétet követően napi kétszeri, 0,12%-os klórhexidin tartalmú szájvízzel történő öblögetést javasoltunk a páciensnek, két héten keresztül. Gyulladáscsökkentésre 8 óránként 400 mg Ibuprofént javasoltunk, három napon keresztül. A páciens elmondása szerint sem fájdalmat, sem különösebb diszkomfortot nem tapasztalt. Ezt követően, további 4 héten keresztül, 0,2%-os klórhexidin tartalmú szájvízzel történő öblögetést javasoltunk a betegnek és instruáltuk, hogy lehetőleg ne mossa fogkefével az érintett területet. A varratokat egy héttel később távolítottuk el. A donor és a recipiens terület – 10 nappal a műtétet követően – kiválóan gyógyult (15–16. ábra). Az ezt követő kontrollokat a következő időpontokban ejtettük meg: kettő, illetve négy héttel a műtét után, majd három, hat és tizenkét hónappal később, ezt követően pedig félévente (17–20. ábra). Minden kontroll alkalmával professzionális fenntartó kezelést végeztünk a területen.
Klinikai mérések
Implantátum körüli szondázási mélységet mértünk az interproximális oldal középső pontjánál, a legmagasabb értéket figyelembe véve az ínyszél és a periimplantáris sulcus alja között. Az implantátum körüli lágyszövet bukkális vastag-
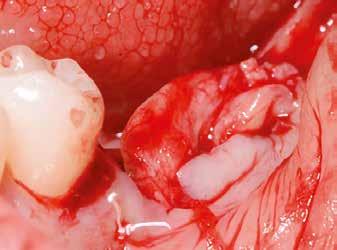
11. ábra: A Kígyó lebeny (varratok disztális részén).
12. ábra: A graftot a meziális oldalon rögzítettük PTFE varrattal.
13. ábra: A graft az ínyszél alá húzva.
14. ábra: Közvetlenül a műtét utáni kép, az utolsó öltések lenyomják a lebenyt, hogy ne maradjon szabad terület.
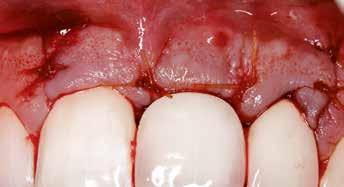
15. ábra: Tíz nappal a műtét után készült kép, kiválóan gyógyult mind a donor, mind a recipiens terület.
ságát egy ISO #15-ös endodonciai fájllal mértük 2 mm-re a marginális ínyszéltől meziálisan, disztálisan, illetve az implantátum tengelyében (mint referenciapont). A keratinizált íny szélességét parodontológiai szondával regisztráltuk a kiindulás és a kontrollvizsgálatok alatt. A méréseket elvégeztük a műtét előtt, közvetlenül utána, 4 héttel később, majd egy és két év elteltével. A klinikai paramétereket (keratinizált íny szélessége, lágyszövet volumen és recessziófedés) regisztráltunk a kiinduláskor és az utánkövetés időpontjai alatt. Kiinduláskor a feszes íny szélessége minimális volt (1 mm). A keratinizált ínyszélesség terén négy hétnél 2 mm-t sikerült nyerni, egy évnél 3 mm-t és öt év alatt 5 mm-t. A recessziót 100%-osan sikerült fedni 4 hét után, és ez nem változott sem egy év, sem öt év után.
Megbeszélés
A kutatások az implantátumok körüli lágyszövetek egészségére fókuszálnak, mivel kulcsfontosságú a megfelelő feszes ínyszélesség és a megfelelő ínyvastagság a biológiai komplikációk és a marginális csontvesztés megelőzésében (4, 5). Nem elmozduló, feszes szövetek szükségesek az implantátum körül, hogy ne alakulhasson ki periimplantitis és megtartható legyen a csontszövet (24, 25). Az implantátumok körüli lágyszövetek kondicionálására szolgáló technikák javasoltak azokban az esetekben, ahol bizonyos tényezők (konvex pótlás-implantátum kontúr, vékony íny, 3 mm-nél nagyobb implantátum platform-csontszint távolság, interproximális szövetvesztés, nem optimálisan pozicionált implantátum) befolyásolhatják a szövetek stabilitását (1). Az implantátum körüli lágyszövet hiányok kezelésével kapcsolatban nem sok irodalmi bizonyíték áll rendelkezésre (1.). Keratinizált ínyszélesítés területén egy szisztematikus áttekintés az apikálisan eltolt félvastag lebennyel és szabad ínylebeny átültetéssel végzett technikát hasonlította össze a szubepiteliális kötőszöveti grafttal vagy xenogén lágyszövetpótló anyaggal (12). Ugyanez az áttekintés átlag 28,0% és 96,3%-os recessziófedést írt, amikor koronálisan eltolt

lebenyt szubepiteliális kötőszöveti grafttal vagy allogén lágyszövetpótló anyaggal alkalmaztak, illetve félvastag lebennyel és szubepiteliális kötőszöveti grafttal végzett műtét esetén (12).
A klasszikus apikális vagy laterálisan eltolt lebeny technika (epitelizált grafttal kombinálva) megbízhatósága ellenére számos komplikációt jelentettek (graft elhalás, zsugorodás, recesszió recidívája) (17). Ezenfelül a kötőszöveti graftot vagy kollagén mátrixot alkalmazó technikák is eredményezhetnek mobilis implantátum körüli szöveteket, ezáltal veszélyeztetve a implantátum és a körülötte lévő szövetek stabilitását, ami biológiai komplikációkhoz vezethet (26).
Ezek a lágyszövet-korrekciós technikák többnyire invazív jelleggel és morbiditással bírnak, ezért számos nyelezett lebeny technikát javasolnak különböző szituációban. Ezeket általában esetleírások kapcsán láthatjuk sematikus ábrázolással szemléltetve (18, 20–22).
Moreno Rodriguez és mtsai. az esetbemutatást egy kísérleti tanulmánnyal ötvözték (22). A tesztcsoportban olyan páciensek szerepeltek, akik a felső állcsontba már korábban kaptak implantátumokat és valamilyen lágyszövet defektussal (keratinizált íny hiánya vagy 2 mm-nél kisebb ínyvastagság és/ vagy szélesség) rendelkeztek az osszeointegrálódott implantátumok körül és a plakk és vérzési index 30% alatti volt. A kutatók átlagosan 1,37 mm-es bukkális tapadás nyereségét, 3,06 mm-es lágyszövet-vastagodást és 4,69 mm-es keratinizált ínyszélesítést jelentettek. Más kutatók is alkalmaztak nyelezett lebeny technikákat olyan pácienseknél, ahol az ínyvastagság és/vagy szélesség nem érte el a 2 mm-t. Eredményeik alapján mind a keratinizált ínyszélességben, mind az
ínyvastagságban legalább 2 mm-t sikerült nyerniük (18, 20). A rövid és középtávú eredményeket figyelembe véve, egy tanulmány javulást mutatott be az első három hónap alatt a lágyszövet térfogat és a keratinizált íny esetében, azonban az 1 éves kontrollon 42,4%-os térfogatveszteséget regisztráltak (14). Szisztematikus irodalmi áttekintések nem találtak elegendő adatot azzal kapcsolatban, hogy melyik technika lenne a legideálisabb vagy milyen lebenyt és graftot kellene alkalmazni lágyszövet augmentációhoz (15–17, 27).
A Kígyótechnika abból az elhatározásból született, hogy a lehető legkisebb traumával járó módszert ajánlhassunk pácienseink részére, akik vékony, sérülékeny implantátum körüli lágyszövettel rendelkeznek. Én mindig is úgy gondolok mind a kezelési tervre, mind a kezelésre, mintha én magam lennék a páciens, és ha én lennék a páciens, szeretném, ha lehetőleg csak egy műtéten kellene átesnem, ami nem jár nagy fájdalommal és minél gyorsabban gyógyul a műtét után. A Kígyótechnikának pontosan ezek az előnyei, és van még egy további előnye: csak egy sebbel jár, nem pedig kettővel. Látva az augmentálandó terület melletti keratinizált szövet mennyiségét és minőségét, azon gondolkodtam, hogy miért vennék szövetet a szájpadlásból, amikor a közvetlenül rendelkezésre álló szövetet is felhasználhatom az augmentációhoz. Amikor a palatumból veszünk valamilyen graftot, annak mindig megszakítjuk a vaszkularizációját, ezzel szemben a Kígyó graft mindig vaszkularizált marad, ami jelentősen csökkenti a graftelhalás kockázatát. A disztális donorterület – ahonnan a lebenyt leválasztjuk az alapjáról – biztosítja a recipiens terület augmentációjához szükséges keratinizált szövetet és kötőszövetet (28).
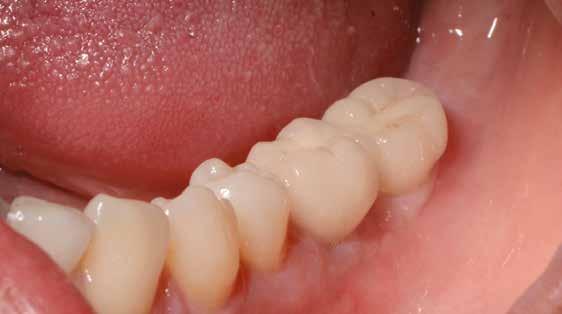
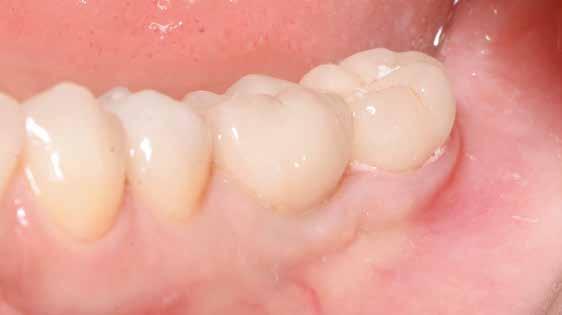
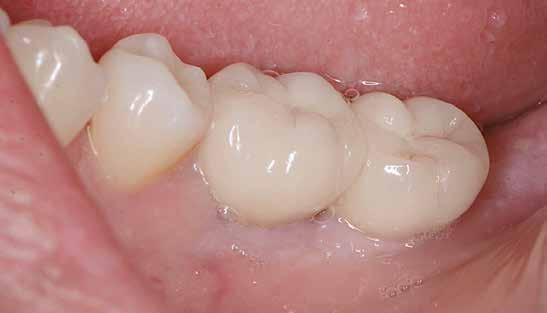
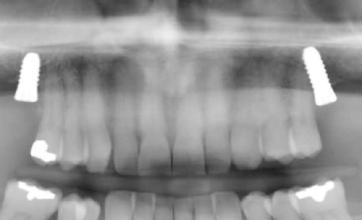
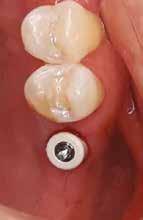
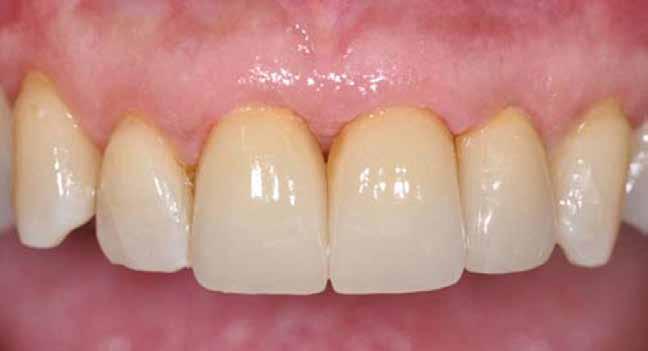
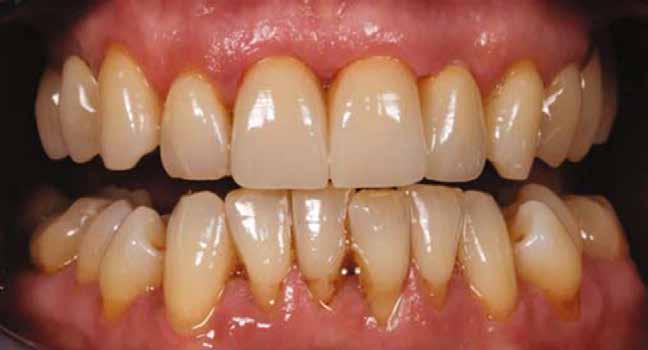
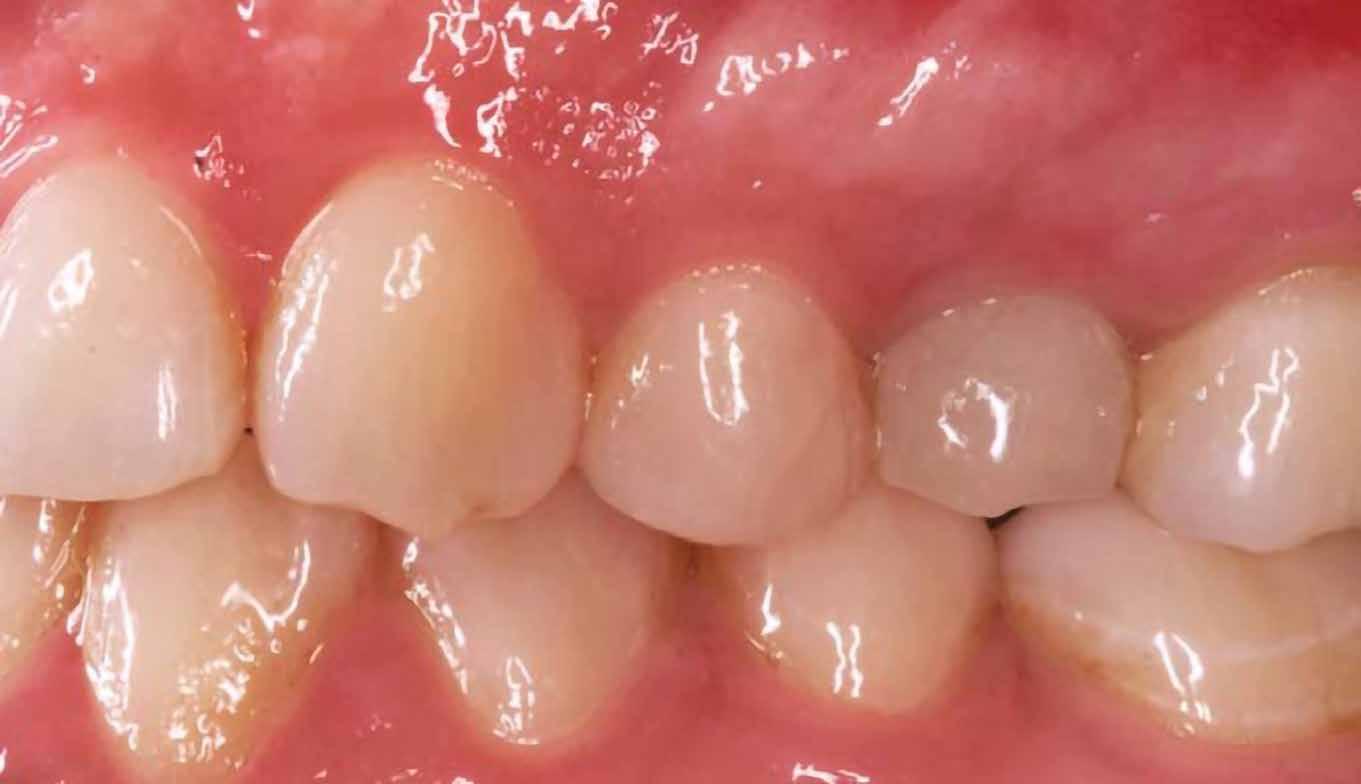
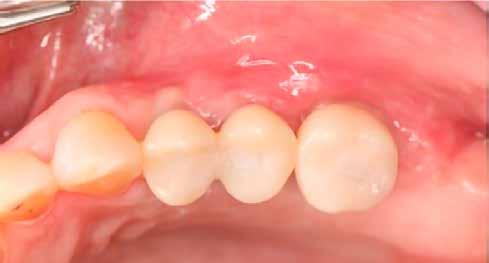
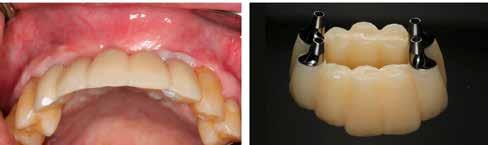
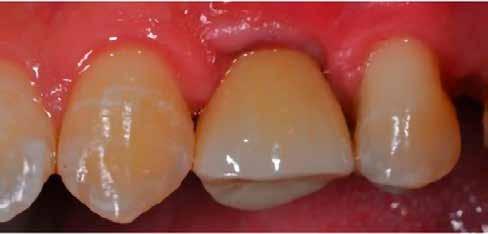
16. ábra: Klinikai kép az implantátumok körüli lágyszövetről a végleges pótlásátadás után. – 17. ábra: Klinikai kép az implantátumok körüli lágyszövetről egy évvel az átadást követően. – 18. ábra: Klinikai kép az implantátumok körüli lágyszövetről két évvel az átadást követően. – 19. ábra: Klinikai kép az implantátumok körüli lágyszövetről öt évvel az átadást követően.

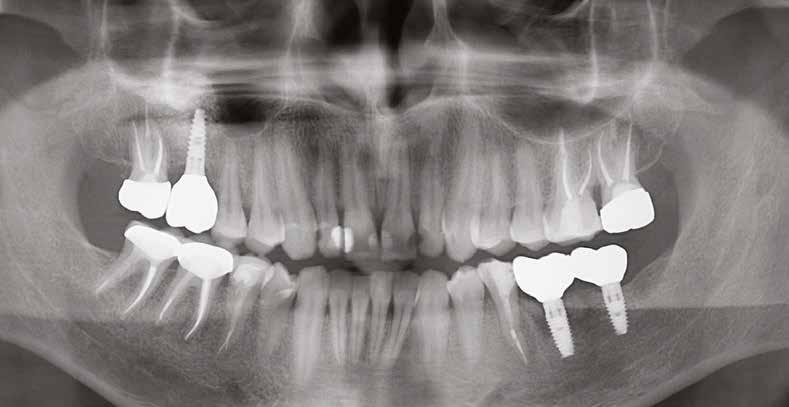
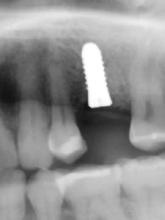
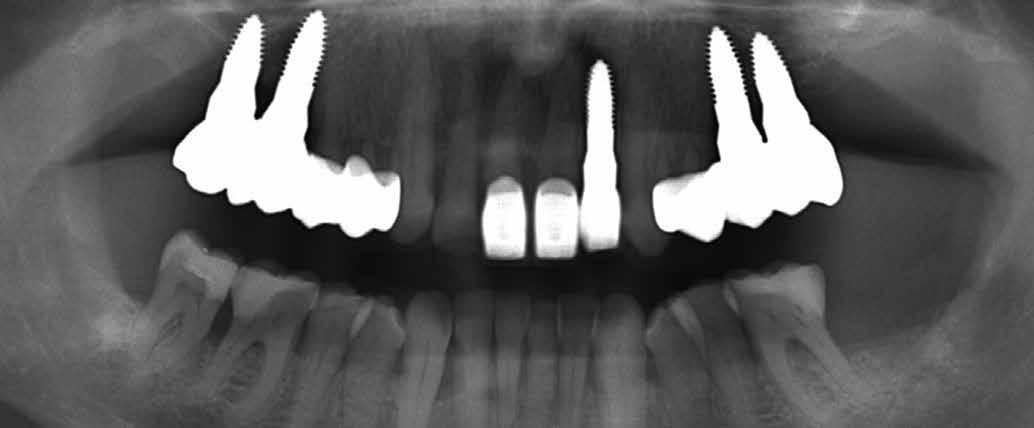
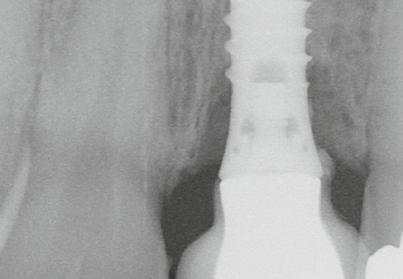
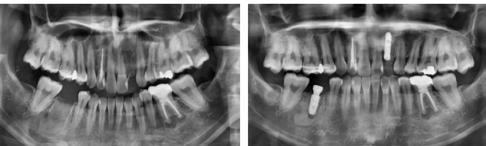
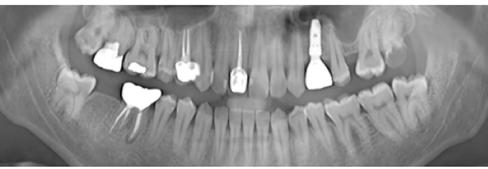
20–22. ábra: 2017-es, 2019-es és 2022-es panorámaröntgen-felvételek.
A lebeny 180 fokos elforgatásával mobilizáljuk azt anélkül, hogy csökkenne a vesztibulum mélysége vagy az izmokat akadályoztatnák, mindez alatt a meziális implantátum körüli terület vérellátása akadálytalan (22). A félvastag lebeny technika biztosítja a flexibilitást, ami által megnövelhető a lágyszövet térfogata, és segít egy esetleges implantátum
körüli áltasak kialakulásában, ami bakteriális kolonizáció kockázatát hordozná magával (18).
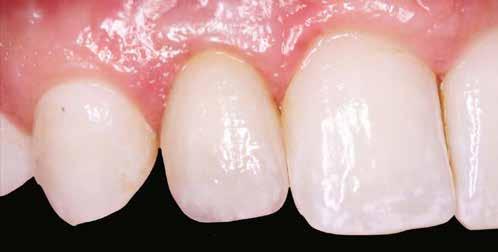
A páciens mobilis implantátum körüli lágyszövettel rendelkezett, a keratinizált íny szélessége kevesebb volt, mint 1 mm és a nyálkahártya vastagsága nem érte el a 2 mm-t. Az ínyszél az implantátum platform vonalában volt. Az alábbi műtéti technikával jelentős javulást sikerült elérnünk az implantátum körüli lágyszövetek minőségében és a nem elmozduló keratinizált szövet szélesedett 4 mm-rel. A Kígyótechnikánál alkalmazott elforgatott lebeny a szabad keratinizált íny lebeny előnyeivel növeli a nem elmozduló nyálkahártya szélességét az implantátum körül. Biztosítja továbbá a jó vérellátást és a nyeles lebeny stabilitását, ami kisebb mértékű zsugorodást eredményez, mint egy szabad lágyszövet lebenyátültetésnél (29).
Konklúzió
Az implantátum körüli lágyszövet defektusok teljes rehabilitációját sikeresen elérhetjük egy második műtéttel elvégzett lágyszövet augmentációval. A javasolt módosított, nyelezett Kígyó lebeny technika jelentősen javított az implantátum körüli lágyszöveteken, mind szélesség, mind vastagság tekintetében egy, kettő és öt évvel a műtét után is egyaránt tartós maradt az eredmény. Az előnyei a következők: nincs szükség második sebre (távoli donorterületre), jobb a vaszkularizáció, nincs nekróziskockázat, gyorsabb a gyógyulás mind a donor, mind a recipiens területen, nincs nagyobb fájdalom vagy diszkomfort. Hosszú távú utánkövetéses, randomizált kontrolltanulmányokra van szükség ahhoz, hogy megállapítsuk, hogy valóban egy tartós, megbízható módszerről van szó.
Forrás: Implants 2022/4
MI Diagnosztika
Új dimenzió a CBCT, a fogászati röntgenek és a kefalometriai felvételek diagnosztikájában a MESTERSÉGES
INTELLIGENCIA erejével csak a VIP DENTALBAN!

Dentális státusz elemzése mesterséges intelligencia által CBCT felvételen.


Panorámaröntgen elemzése mesterséges intelligencia által.
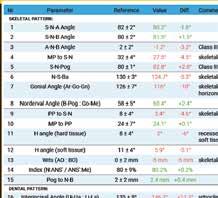


Kefalometriai elemzés és pontbejelölés mesterséges intelligencia által.
Legyen az Ön rendelője a fogászati ellátás innovatív központja, és velünk együtt biztosítsa a legmagasabb szintű diagnosztikai szolgáltatást az MI által támogatott elemzésünkkel.
4,8-as átlag


É V E S E L Ő F I Z E T É S

4 1 0 0 0 F T 2 5 0 0 0 F T

DENTAL PRESS





ÁLLÁSOK KURZUSOK
CÉGEK
ELADÓ, KIADÓ RENDELŐK
HASZNÁLT TERMÉKEK, BERENDEZÉSEK
DENTAL PRESS
FOGORVOS KERESŐ
Prof. Curd Bollen, prof. Paul Tipton (Egyesült Királyság)
SZÓLÓ FOGHIÁNYOK PÓTLÁSA KERÁMIAIMPLANTÁTUMOKKAL
Esetbemutatások
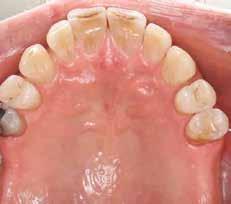
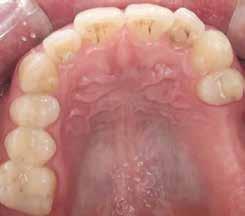
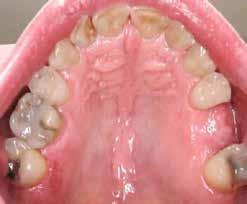
1. a–d. ábra: Műtét előtti állapot mind a négy páciensnél. 1. eset (a). 2. eset (b). 3. eset (c). 4. eset (d).
Bevezetés
A fogászati implantátumok hozzájárulnak pácienseink életminőségének javításához. Az implantátumok anyaga továbbra is IV-es típusú titán, amely igazolt mechanikai és biológiai tulajdonságokkal rendelkezik (1). Ennek ellenére ez az anyag is okozhat komplikációkat. Az ilyen fémimplantátumok használata során esztétikai korlátokba ütközhetünk, kiváltképp olyan esetben, ha az elülső régióban alkalmazzuk őket, különösen vékony biotípusú pácienseknél. Példaként említhető a fémes szegély lehetséges megjelenése ínyrecesszió esetén, illetve az implantátum körüli nyálkahártya áttetszősége miatt szürkés elszíneződést mutathat (2, 3). Különböző vizsgálatok titánrészecskékre adott immunológiai reakciókról is beszámoltak, amelyek biológiai szövődményekhez vezettek (4). Más vizsgálatok titánnal szembe-
Eset 1 Férfi 52
ni allergiás reakciókat igazoltak, és 0,6%-os prevalenciáról számoltak be (5). Azt is figyelembe kell venni, hogy az elmúlt években nőtt a fémmentes implantátumot igénylő betegek száma. Az első kerámiaimplantátumok több mint 40 éve érkeztek a piacra (6). Alumínium-oxidból készültek, amelyek kedvezőtlen terhelés esetén hajlamosak voltak a törésre, így már nem kaphatók a piacon (7). Újabban ittrium-tetragonális cirkónium-oxid polikristályt (Y-TZP) használnak a kerámiaimplantátumok gyártásához. Nagy törésállóság, alacsony rugalmassági modulus, alacsony plakk-affinitás és magas biokompatibilitás jellemzi (8, 9).
Az alábbi – négy esetből álló – sorozatban a CERALOG rendszert (BioHorizons Camlog) alkalmaztuk, és szóló foghiányok kerültek ellátásra. A CERALOG implantátumok Y-TZP-ből készülnek (10). A CERALOG rendszer minden szükséges elemet biztosít ahhoz, hogy bármilyen típusú pótlás megtartását lehetővé tegye ezeken az implantátumokon, az egyedi koronáktól a teljes ívre kiterjedő pótlásokig.
Esetek bemutatása
Az alábbi esettanulmányhoz négy pácienst választottunk ki (1. táblázat). Minden esetben egy, vagy több fog pótlására volt szükség, amelyhez kerámiaimplantátumokat használtunk. Valamennyi páciens általános egészségügyi állapota jó volt.
Vizsgálatok
A pótlásra szoruló fogat, vagy fogakat minden esetben legalább egy évvel a fogpótlást megelőzően eltávolítottuk. Ezen esetek egyikében sem végeztünk alveolus vagy állcsontgerinc prezervációt az eltávolítás során, illetve minden páciens jó szájhigiéniával rendelkezett. Egy kivételével minden páciensnél radiológiai analízist végeztünk CBCT-vel, amelyet
I Nem Egészséges #35
Eset 2 Férfi 43 ASA I Nem Egészséges #25 & 26
Eset 3 Férfi 57 ASA I Nem Egészséges #16 & 26
Eset 4 Férfi 61 ASA I Nem Egészséges #26 1. táblázat: A páciensek adatai.
2. táblázat: Az implantátum tulajdonságai.
digitális implantátumtervezés követett (SICAT és Sidexis, mindkettő Dentsply Sirona; 1. ábra).
A sebészeti eljárás
Mind a hat implantátum esetén kétlépcsős műtétet végeztünk. Minden sebészeti eljárást bódítás, illetve preoperatív szisztémás antibiotikus terápia nélkül végeztünk. A négy eset közül kettőnél leukocitában és vérlemezkében gazdag fibrint (L-PRF) alkalmaztunk a beavatkozás során (IntraSpin, BioHorizons; 2. táblázat). Minden esetben a pontos CERALOG menetvágási (maximum 15 ford./perc) és fúrási (maximális fúrási fordulatszám: 550–800 ford./perc) protokollt követtük. Az összes implantátumot manuálisan helyeztük be 35 Ncm maximális nyomatékkal. Az implantátumokba PEEK zárócsavar került (2. ábra). A lágyszövetet atraumatikus, felszívódó varrattal, szorosan zártuk/összevarrtuk. A műtétek után szövődmények nem jelentkeztek. A pácienseket arra kértük, hogy a műtét utáni héten naponta kétszer öblögessenek klórhexidinnel (PERIO-AID, 0,05%, DENTAID). Az alsó állcsontnál három hónapos, a felső állcsontnál öt hónapos gyógyulási időt vettünk figyelembe. Három hónap (1. eset) és öt hónap (2., 3. és 4. eset) elteltével a műtétek második stádiumát helyi érzéstelenítés mellett végeztük. A gyógyu-
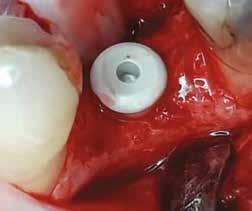
lási csavarokat (PEEK titáncsavarral) maximum 15 Ncm-rel húztuk meg (3–6. ábra). Az összes implantátum kiváló stabilitást mutatott (a mérésekhez Periotestet használtunk, a Medizintechnik Gulden jóvoltából), és teljesen osszeointegrálódott. Ezt a radiológiai vizsgálatok is megerősítették.
Digitális intraorális scan
Egy héttel a második műtét után intraorális szkennelést végeztünk Medit i500 scannerrel (Medit), a gyártó szkennelési protokollját követve (7. ábra). A gyógyulási csavarok eltávolítása után CERALOG scanbodykat (PEEK-titánötvözet csavar) helyeztünk el az implantátumokba. A fogszín meghatározását digitálisan, a Rayplicker (Borea) segítségével végeztük. A protetikai pótlás tervezéséhez poliphenilszulfon felépítményeket alkalmaztunk. Minden koronát digitálisan rendeltünk ugyanabból a fogászati laboratóriumból, és kerámiakoronákat választottunk minden esetben.
A koronák átadása
Átlagosan két héttel a szkennelés után a koronákat felhelyeztük, PEEK felépítményeket használtunk. Az összes koro-
2. a–d ábra: PEEK zárócsavarok az implantátumokba helyezve, 1. eset (a). 2. eset (b). 3. eset (c), 4. eset (d).
3. a–b ábra: Röntgenfelvételek három hónap után (a) és a gyógyulási csavarok behelyezve (b, 1. eset).
4. a–b ábra: Röntgenfelvételek öt hónappal később (a) és a gyógyulási csavarok behelyezve (b, 2. eset).
5. a–c ábra: Röntgenfelvételek öt hónappal később (a) és a gyógyulási csavarok behelyezve (b és c, 3. eset).
6. a–b ábra: Röntgenfelvételek öt hónappal később (a) és a gyógyulási csavarok behelyezve (b, 4. eset).
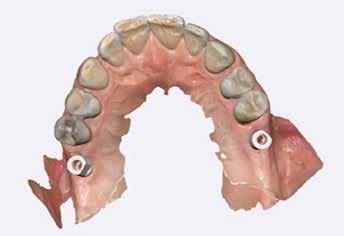
7. a–d ábra: Digitális intraorális szkennelések az implantátum felszabadítása után. 1. eset (a). 2. eset (b). 3. eset (c), 4. eset (d).
na csavarozhatóan készült el. Mivel a négy páciens szigorúan a bioholisztikus megközelítés mellett döntött, a hat titán felépítménycsavart hat aranycsavarra (Holisticor csavarok) cseréltük ki. Ezeket az aranycsavarokat maximum 15 Ncm nyomatékkal húztuk meg. Titáncsavarok használata esetén legfeljebb 25 Ncm nyomatékot kell alkalmazni. A cég ajánlásának megfelelően az összes csavart legalább 5 perc elteltével újra meghúztuk a megfelelő nyomatékkal (15 Ncm). A csavarokat PTFE szalag védte, a fennmaradó csavarnyílásokat a cirkóniakoronával megegyező színű kompozitanyaggal fedtük. Az okklúziót ellenőriztük, és szükség esetén beállí-
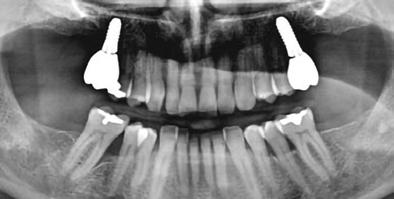
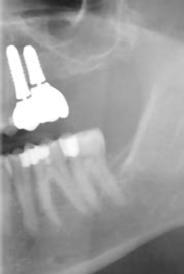
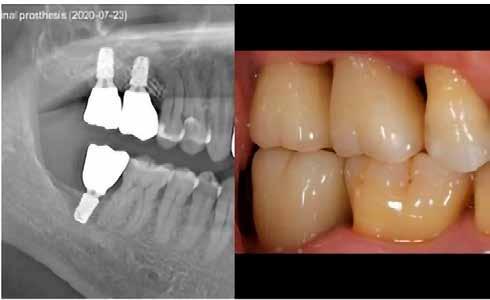
8. a–b. ábra: Végső röntgenfelvétel az implantátum helyzetéről (a) és a szájon belüli végső szituáció az 1. esetről (b).
9. a–b. ábra: Végső röntgenfelvétel az implantátum helyzetéről (a) és a szájon belüli végső szituáció a 2. esetről (b).
10. a–c. ábra: Végső röntgenfelvétel az implantátum helyzetéről (a) és a szájon belüli végső szituáció a 3. esetről (b és c).
tottuk (az okklúziós koncepciók alapján az implantációs pótlások nem voltak vezető fogak, és csak könnyű érintkezéseket alakítottunk ki, amelyeket artikulációs papírral ellenőriztünk). A páciensek instrukciókat kaptak a megfelelő szájhigiénére vonatkozóan, összpontosítva a fogköz kefékkel történő tisztítására. Végső kontroll röntgenfelvétel készült. A PEEK felépítmény nem radioopák, így az implantátum és a korona közötti távolság könnyen meghatározható a röntgenfelvételen: a felépítmény megfelelően illeszkedik az implantátumban, ha az implantátum válla és a korona alsó széle közötti rés 0,55 mm a röntgenfelvételen (8–11. ábra)
Összegzés
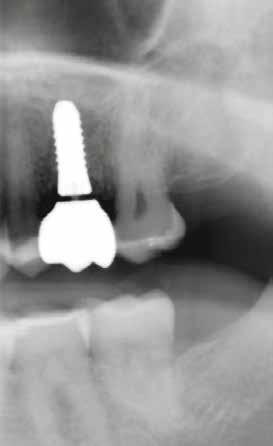
11. a–b. ábra: Végső röntgenfelvétel az implantátum helyzetéről (a) és a szájon belüli végső szituáció a 4. esetről (b).
Minden páciens elégedett volt a kezelés eredményével, a funkcionális és az esztétikai eredmény egyaránt kielégítő volt. Az egyetlen megjegyzés – a teljes kezelés hosszú időtartama – a felső állkapocs esetében volt. A meghosszabbított, öt hónapos csontintegrációs periódus miatt, a teljes
eljárás több mint hat hónapig tartott. A kezelő szemszögéből a gyártó szigorú előírásainak betartása mellett nem volt jelentős különbség a titánimplantátumok használatához képest. A felső és alsó állcsont fogainak pótlásában a CERALOG implantátumok megfelelő és stabil alternatívának tűnnek a titánimplantátumokkal szemben.
Forrás: EDI Journal 2022/2


Termékkód Megnevezés Súly Térfogat Ár
BG-A25 THE Graft xenograft (0,25-1,0 mm) 0,25 g 0,6 cm³ 21 900/db
BG-A05 The Graft xenograft (0,25-1,0 mm) 0,5 g 1,2 cm³ 29 900/db
BG-B05 The Graft xenograft (1,0-2,0 mm) 0,5 g 1,8 cm³ 32 900/db
BG-A10 The Graft xenograft (0,25-1,0 mm) 1,0 g 2,4 cm³ 56 900/db
BG-B10 The Graft xenograft (1,0-2,0 mm) 1,0 g 3,6 cm³ 59 900/db
BG-A20 The Graft xenograft (0,25-1,0 mm) 2,0 g 4,8 cm³ 79 900/db
A THE Graft™ egy természetes, porózus, csontból és ásványi anyagokból álló mátrix. A mátrixot sertéscsontból, a szerves komponensek eltávolításával állítják elo˝. Természetes összetétele miatt a THE Graft™ szervetlen csontanyagának fizikai és kémiai tulajdonságai hasonlóak az emberi csont mineralizált mátrixához. A csonthiányos részbe történo˝ behelyezés után a THE Graft™ fokozatosan felszívódik és a gyógyulási folyamat során a helyén csont képzo˝dik. Szivacsos granulátum formájában, fiolás kiszerelésben kapható. A THE Graft™ sterilizálása gamma besugárzással történik.
Fenti ajánlatunk azonos cikkszámú graftok rendelése esetén érvényes. Min. 5 doboz, változó cikkszámú graftok rendelésekor egységesen 30% kedvezményt adunk.
30 942 7560 | dental@harmonycom.hu | www.harmonycom.hu








KIZÁRÓLAGOS MAGYARORSZÁGI FORGALMAZÓ




Kónuszos felépítmény kapcsolat
Kisebb mikromozgás

Erősebb és egyenletesebb csatlakozás

Platform switching
Dr. Dominik Nischwitz (Németország)
AZ OSSZEOINTEGRÁCIÓ TÁMOGATÁSA KERÁMIA IMPLANTÁTUMOK ESETÉN
A hagyományos szájsebészetben és implantológiában nagy hangsúlyt fektetünk az implantátumok megfelelő gyógyulására, illetve hogy a csont- és lágyszöveteket megőrízzük, vagy egy esetleges augmentációhoz megfelelő feltételek álljanak rendelkezésre. Hagyományosan a csontképződés négy lehetséges mechanizmusát különböztetjük meg: oszteoindukció (növekedési faktorok), oszteokondukció (csontpótló anyagok, amelyek egy vázat biztosítanak a csontosodáshoz), oszteogenezis, valamint irányított szövetregeneráció (membránok, héjtechnika stb.) (1).
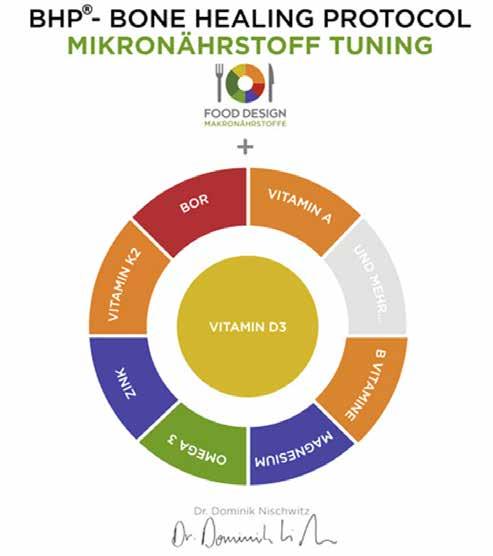
1. ábra: A csontgyógyulási protokoll (Bone Healing Protocol) áttekintése.
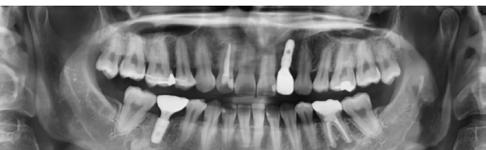
2. ábra: A műtét előtt készült panorámaröntgen-felvétel.
A biológiai fogászatban a funkcionális orvostudományból és táplálkozástudományból szerzett tapasztalatainkra és tudásunkra támaszkodunk, és célzott mikrotápanyag-terápiákat alkalmazunk a tervezett műtétek előtti szisztémás előfeltételek megteremtésére, valamint az azt követő csont- és szövetregenerációhoz.
Lokális előfeltételek
Az intelligens csont- és lágyszöveti regeneráció helyi előfeltételei közé tartozik a műtéti terület dekontaminálása (és a helyi növekedési faktorok (IGF–1, oszteoblasztok, plazmafehérjék stb.) aktiválása fúrással, illetve vérző pontok biztosításával a csontregeneráció stimulálásához, valamint fontos az olyan intelligens bioanyagok használata, mint például a vérlemezkében gazdag fibrin membránok (PRF), amelyek javítják az extracelluláris mátrixot, és optimalizálják a csont- és lágyszöveti állapotot.
Az olyan mikroinvazív technikák, mint például a piezosebészet, ózon alkalmazása, navigált implantátumbehelyezés és modern képalkotási technológiák (mint például a cone beam komputertomográfia, CBCT) óriási előrelépést hoztak a fogászatban. A tendencia egyértelműen az esztétika és az egészség felé mutat. A kerámia implantátumok korántsem számítanak tabutémának, mi több, az implantológia jövőjét jelentik. Ennek ellenére a sebészek mindössze körülbelül egy százaléka helyez be kerámia implantátumot. Tízéves klinikai tapasztalat alapján (több mint 4000 behelyezett kerámia implantátummal) a szerző nyugodtan állíthatja, hogy több sebészeti, de különösen szisztematikus, áttekintő publikációkból származó adatra van szükség a még nagyobb gyógyulási ráta eléréséhez.
A kerámia implantológiában fontos beépíteni a funkcionális orvoslás, a táplálkozás és a mikrotápanyagokról
szerzett ismereteket, hogy felkészítsük a szervezetet az „átalakítási fázisra”, ezért nagy hangsúlyt fektetünk pácienseink életmódjának javítására. Mind a műtéti beavatkozás szisztémás előkészítése, mind a célzott nyomonkövetés rendkívül fontos.
Intelligens csont- és lágyszövetkezelés
Szisztémás előfeltételek: változtatások az adott étrenden. A nem megfelelő étrend, amely cukrot, gabonát, finomított főzőolajokat, hagyományos tejtermékeket („a négy fő betegség kórokozója”) tartalmaz, elősegíti a szervezet általános hajlamát gyulladásos reakciókra, illetve makro- és mikrotápanyag-hiányosságokat idéz elő. Ez azt jelenti, hogy nem lesz elegendő fehérje és aminosav, zsírban oldódó A-, D 3-, E- és K-vitaminok, vízben oldódó C-, illetve B-vitaminok és ásványi anyagok, mint például a cink és a magnézium, valamint egészséges omega-3 és omega-6 zsírsavak, amelyek helyes diéta esetén a szövet és csont felépítését, továbbá a regenerálását szolgálják (2). Célunk a páciensek minél hatékonyabb felkészítése a műtétre. A középpontban a megfelelő makrotápanyagok biztosítása és a stresszfaktorok elkerülése áll. Szigorúan kerülni kell a „négy alapbetegség okozóját”. Több mint száz évvel ezelőtt dr. Weston Price különböző népcsoportoknál végzett kutatást. Kutatásait a „Táplálkozás és fizikai degeneráció” című könyvében dokumentálta (3). Azok az emberek, akik megfelelő étrendet követtek, gyakorlatilag immunisak voltak a fogszuvasodásra. Utódaik, akik már korábban is iparilag feldolgozott élelmiszereket fogyasztottak, már a tápanyaghiány miatti degeneráció jellegzetes jeleitől szenvedtek. A szövetek (csontok, lágyszövetek, izmok stb.) felépítésének legfontosabb makrotápanyaga a fehérje.
Fehérjék és aminosavak –az élet építőkövei
Húsz emberi fehérjét alkotó aminosav létezik, de csak nyolcat szükséges étrend -
3. ábra: Intraorális helyzet a műtét előtt.
4. ábra: Felkészülés az implantátum behelyezésére.
5–6. ábra: A pótlás átadása után közvetlenül.
del biztosítani. Ezek az ún. esszenciális aminosavak: izoleucin, leucin, lizin, metionin, fenilalanin, treonin, triptofán és valin. A szervezet ebből a nyolc aminosavból bármilyen fehérjét képes felépíteni – feltéve, hogy elegendő nyersanyag áll rendelkezésére. Számos tanulmány kimutatta a kapcsolatot, miszerint a fehérjék és aminosavak hiánya kapcsolatban áll a nem megfelelő csontképződéssel, a csökkent csontsűrűséggel, illetve a törések késleltetett gyógyulásával. Minél idősebbek a páciensek, annál szignifikánsabb az összefüggés. Dayer és munkatársai (2006) egy állatkísérletben azt állapították meg, hogy a titán implantátumok kevésbé könnyen csontosodtak be fehérjehiányos patkányokban (< 1 g/ttkg) (4, 5). Az implantátumnak a patkány csontjából hat-nyolc hét elteltével történő eltávolításához szükséges nyomaték körülbelül 43%-kal alacsonyabb volt fehérjehiányos patkányokban, mint azoknál az állatoknál, amelyek tápláléka elegendő fehérjét tartalmazott (= 1 g/testtömeg-kg) (4). Hannan és munkatársai A Framingham Osteoporosis Studyban részt vevő 391 nő és 224 férfi adatai alapján, négy év alatt egyértelmű összefüggést találtak a csontvesztés és az elégtelen állati fehérjebevitel között (6). Minél nagyobb a fehérjehiány, annál kifejezettebb a csonttömeg vesztesége combcsontban és gerincben. A többlet fehérje csontgyógyulásra gyakorolt negatív hatását nem figyelték meg (6). Következésképpen, a fő hangsúly a megfelelő fehérjebevitelen van. Mivel az akut regenerációs fázisban makro- és mikrotápanyag-hiány nem fordulhat elő, napi 1,5-2 g/ttkg fehérjebevitelt javasolunk. A szervezet lúgosításához minden étkezéshez ajánlott egy adag zöldség fogyasztása. Egészséges zsírok, mint az omega-3 és egy változata az egyszeresen telítetlen és többszörösen telítetlen zsírsavaknak is fontos, hogy a táplálkozásunk része legyen. A kollagénporok, az es zszenciális aminosavak, a csontlevesek és a fehérjeturmixok megkönnyítik a páciensek napi fehérjeszükségletének kielégítését (7–17). Praxisunkban a páciensek szisztémás támogatása célzott táplálkozással és a megfelelő tápanyag-kiegészítőkkel mára bevett gya -
korlattá vált, a sikeres sebészeti kezelés létfontosságú feltétele.
Mikrotápanyagok
A csontgyógyulási protokoll (Bone Healing Protocol) alapja a nagy dózisú D 3-vitamin. A műtét előtt megmérjük a beteg vérének D 3-vitaminszintjét. Az optimumon tartás érdekében legalább 60 ng/ml preoperatív szintre törekszünk (18). Számos tanulmány kimutatta, hogy a D 3-vitamin kritikus tényező a csontok állapotában (19–23). Ez a vitamin két olyan enzimet aktivál, amelyek kritikusak a csont mineralizációjához: az oszteokalcint (BGP) és a mátrix Gla proteint (MGP). Ahhoz, hogy a kalcium által az artériák elmeszesedése elkerülhető legyen, ezeket az enzimeket egy másik fontos kofaktor, a K 2-vitamin (MK-7) aktiválja (24). Egy másik kofaktor a magnézium, amely több mint 400 anyagcsere-folyamatban vesz részt (25). A cink egyaránt részt vesz az immunrendszeren belül a D 3-vitamin receptor aktiválásának kofaktoraként (26). A bór nyomelem megduplázza a D 3-vitamin felezési idejét (27). Mivel a mikrotápanyagok szinergikusan működnek, nem lehet hiány B-vitaminokból, C-vitaminból vagy emésztőenzimekből, valamint az omega-3 zsírsavakból a posztoperatív időszakban.
Összegzés
A fogászatban a klasszikus sebészeti mesterség mellett a funkcionális orvoslás és a táplálkozástudomány tapasztalatait is hasznosítjuk. Ezzel támogatjuk a szervezet saját gyógyító erejét, és biztosítjuk a jobb szövetés csontgyógyulást, és ezáltal természetesen a kerámia implantátumok jobb integrációját is. Az eredmény: kevesebb kudarc, egészségesebb és boldogabb páciensek!
(Az irodalomjegyzék szerkesztőségünkben elérhető.)
Forrás: EDI Journal 2022/2
7. ábra: Röntgenfelvétel a behelyezett pótlással.








PRÉMIUM







BEFEKTETÉS 20+ ÉVRE PRÉMIUM GARANCIÁVAL!
Legalacsonyabb üzemeltetési költség (1,97%) Leghosszabb garancia (10 év) Stabil, folyamatos, megbízható működés - digitális vagy más fejlesztések stabil háttere










A-dec/NSK elektromos, nyomaték szabályozott LED-es, ENDO funkciós mikromotor, rpm 100-40000
























Ebben az A-dec páratlan!
10 év garancia
Varrott kárpit
Varrás nélküli kárpit
Érintés nélkül is működik
Dr. Markus Sperlich, dr. Mathias Sperlich (Németország)
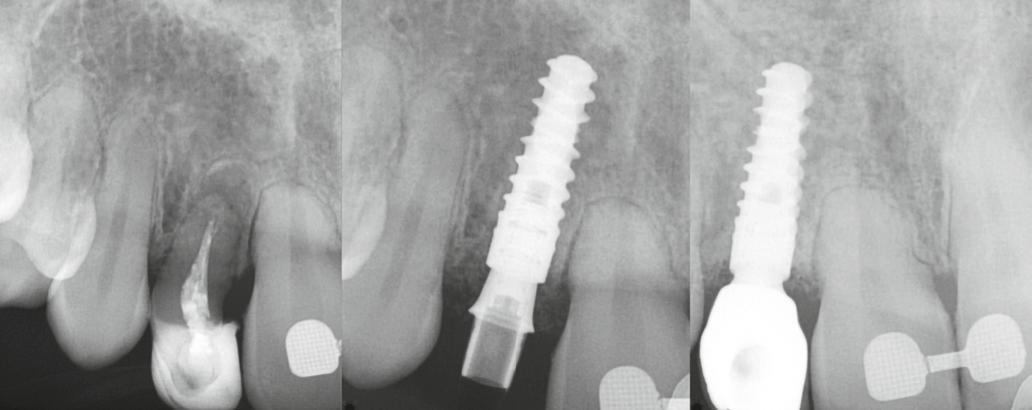
AZONNALI IMPLANTÁCIÓ-
ÉS RESTAURÁCIÓKÉSZÍTÉS –A PONTOSSÁG ÚJ SZINTJE
A páciensek egyre inkább keresik a rövidebb és kevésbé invazív kezeléseket. Ezt friss kutatások és prospektív analízisek (1) is megerősítik, felhívva a figyelmet arra, hogy a hatékony, azonnali implantációra és restaurációra egyre nagyobb az igény. Rengeteg információ elérhető az interneten, ezért a páciensek manapság sokkal jobban informáltak a lehetséges kezelési opciókról. Az alábbi cikkben két fogorvos, Markus Sperlich és Mathias Sperlich átbeszélik az azonnali implantáció koncepcióját.
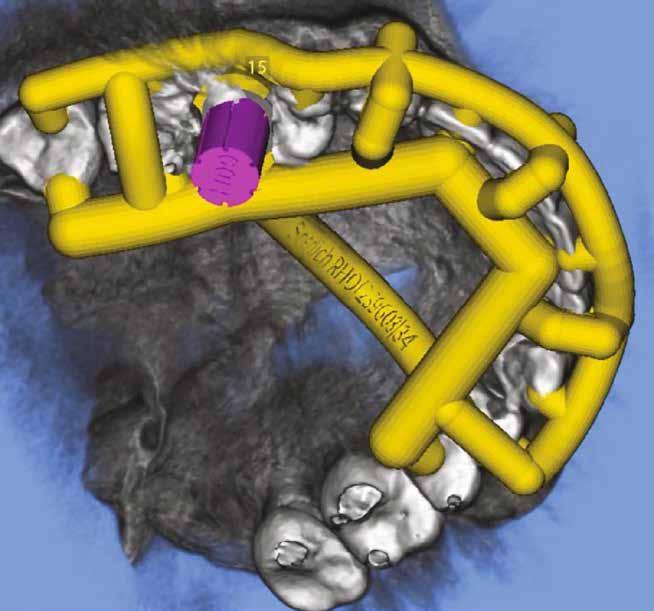
1. ábra: Háromdimenziós implantátumpozíció-tervezés a SMOP Swissmedia szoftverrel.
Az azonnali implantáció- és azonnali restaurációkészítés implantológiai koncepciója rendkívül előnyös, ugyanis a páciens pszichésen sem szenved akkora sérülést, és a szöveteket is sokkal jobban meg lehet tartani. Ez a módszer jelentősen lerövidíti a kezelést és a költségeket is csökkenti (2). A kezelés minimálinvazív, csökkenti a gyógyulási időt és gyors rehabilitációt tesz lehetővé, ezáltal jobb lesz a páciensek életminősége is. A kezelési eljárás jelentősen csökkenti a csontban a fogeltávolítást követően létrejövő dimenzionális változásokat (3–4).
Azonnali
implantáció –klinikai esetsorozat
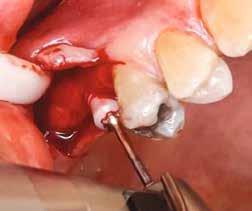
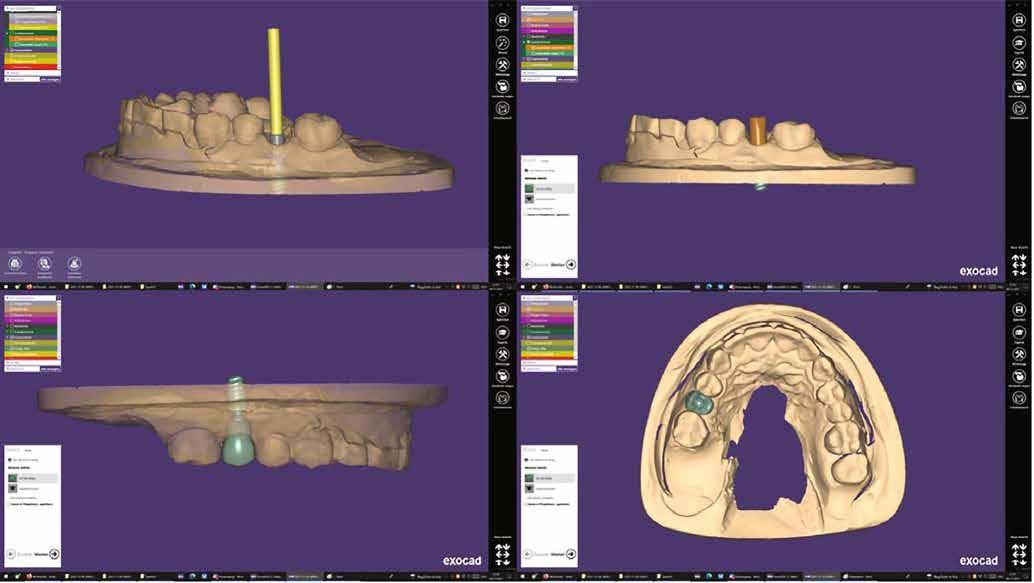
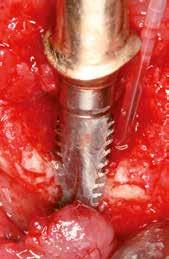
Egy esetsorozatban 20 reménytelen prognózisú fogat távolítottunk el és azonnali implantációt végeztünk Straumann BLX implantátumok segítségével, amelyeket előre legyártott CAD/CAM koronákkal láttunk el közvetlenül az implantáció után. A műtétek előtt háromdimenziós, préoperatív tervezést végeztünk, minden esetben a SMOP Swissmedia tervezőrendszer segítségével (1. ábra), hogy meghatározzuk a protetikai szempontból ideális implantátumpozíciót az azonnali restaurációhoz. A sebészi sablont megterveztük és a szuprastruktúra dimenziót meghatároztuk a felépítmény geometriája alapján. A leendő implantátumpozíciók STL-adatát az SMOP háromdimenziós tervezőszoftverrel készítettük el és importáltuk a CAD-szoftverbe (exocad). Ezt követően a megfelelő restaurációkat legyártottuk (CAM) az exocad tervek alapján. Minden esetben csavarozható, akrilát szólókoronákat gyártottunk le a műtét előtt.
Klinikai munkamenet
Kezdésnek atraumatikusan eltávolítottuk az érintett fogakat (3. ábra), ezt követően előkészítettük az alveolust és azonnali implantációt végeztünk a megfelelő implantátummal (4. ábra). Amennyiben a behajtási nyomaték nagyobb volt, mint 35 Ncm, az implantátumra azonnal felcsavaroztuk az előre legyártott csavarozható koronát. Ehhez a beavatkozáshoz az előfeltételek: sértetlen posztextrakciós alveolus, egészséges lágyszövetek, gyulladásmentes környezet, valamint együttműködő páciens (5). A háromdimenziós tervezés nélkülözhetetlen az alább bemutatott munkamenet kivitelezéséhez (6–8). Csak a sablon által vezetett implan-
A Legacy Of Performance
A
TSX® Implant System
1. A TSX implantátum kompatibilis a TSV, a Driva Gold fúrókkal és az Eztetic sebészeti műszerekkel és protetikai alkatrészekkel.
2. EXTRAKCIÓS STABILITÁS
A mély apikális menetek és az extrakciós protokoll megkönnyíti az azonnali behelyezést (> 35 Ncm az in vitro extrakciós tesztek során).

3. PERIIMPLANTÁRIS EGÉSZSÉGI ZÓNA
Hibrid felszín: Koronális 1,5 mm, szabadalmaztatott kettős savmaratott (DAE) textúrával, vonzó a csont és nem a baktériumok számára.
4. ELVÁRT AZONNALISÁG
Progresszív szálak és kúp követik az előkészített oszteotómiát a beültetés kiszámíthatósága és nagy stabilitása érdekében (> 70 ISQ in vitro sűrű csontban).
5. OSZSZEOINTEGRÁCIÓS ZÓNA
Saját fejlesztésű MTX™ felület, magas oszteokonduktív potenciállal és több mint két évtizedes klinikai sikerrel.


• Ismert a primer stabilitásáról és az azonnali terhelhetőségéről.
• Megbízható a belső hatszög frikciós illeszkedésű csatlakozásáról.
• Elismert a 98,7%-os kumulatív túlélési arány miatt.



Operációs idő megtakarítása
Szövet megőrzés
Magas primer stabilitás BIC és oszteokonduktív képesség All-in-One megoldás




tátumbehelyezés teszi lehetővé, hogy a vertikális magasság és az implantátum belső kapcsolatának orientációja megegyezzen a digitális tervezéssel. Ezért a TorcFit kapcsolattal rendelkező Straumann BLX implantátumot pontosan úgy kell behelyezni, ahogy azt terveztük. A H07/H09/H11 behelyezőeszközök (5–6. ábra) speciálisan a mi praxisunkban lettek kifejlesztve, hogy meghatározzák a megfelelő vertikális implantátumpozíciót a sebészi sablon perselyeinek stop magassága által, valamint az angulációt és TorcFit belső kapcsolat megfelelő állását a pozicionálómarkerek segítségével (7. ábra). Az alábbi eljárás segítségével a későbbiekben kevesebb korrekcióra, becsiszolásra szorul az ideiglenes pótlás, ezáltal nincs szükség a műtéti terület mechanikai és kémiai manipulációjára, amely segíti a kezdeti zavartalan gyógyulást. A behelyezett korona felületét a laboratóriumban kialakított végső polírozott textúra adja (8.
ábra), a pácienst megkíméljük az egyéb, protetikai beavatkozásoktól (9). A következő paraméterek kulcsfontosságúak a siker érdekében (10): a páciensek megfelelő kiválasztása, a csont minősége és mennyisége, az implantátum dizájnja, 35 Ncm-nél nagyobb behajtási nyomaték (11), H07/09/H11 behelyezőeszközök és természetesen megfelelő sebészi tapasztalat. A digitális munkamenethez alapvető feltétel a digitális tervezés, amint azt bemutattuk (7).
Az előre legyártott pótlások sikeressége
Az alábbiakban bemutatott esetsorozatnál az előre legyártott pótlások illeszkedési pontossága elérte a 95%-ot, ahol bármilyen intraoperatív módosítás, alakítás vagy becsiszo-
2. ábra: Az előre legyártott pótlás tervezése az exocad szoftverben.
3. ábra: Atraumatikus fogeltávolítás.
4. ábra: Azonnali implantáció.










5–6. ábra: H07/H09/H11 behelyezőeszközök (prototípusok).
7. ábra: A TorcFit belső kapcsolat pozicionálás a H07 behelyezőeszköz segítségével.


lás vált szükségessé, azt sikertelenségnek vettük. Az implantátumok sikerességi aránya 100%-os volt 18 hónap után (9–10. ábra). A előre legyártott azonnali pótlások protetikai sikerességi aránya 90%-os volt. Két esetben a korona levált a felépítményről az első hat hónap során. Egy összefoglaló elemzésben a szerzők összehasonlították a különböző implantátumbehelyezési és terhelési protokollokat (12). A cikkben az azonnali implantáció és azonnali terhelés 98,4%-os
sikerességi aránnyal szerepel. A hagyományos protokollok, ahol a késői implantációt hagyományos késői terhelés követi, a sikerességi arány 97,7%. Meg kell jegyeznünk azonban, hogy a szisztematikus áttekintésbe bevont cikkek között a bizonyítékok szintjében néha lényeges különbségek voltak, amikor az egyes protokollokat összehasonlították. Az azonnali implantáció adatai klinikailag dokumentált adatokra korlátozódtak.
8. ábra: Az előre legyártott 25 CAD/CAM korona.
Konklúzió
Az alábbiakban leírt munkamenet számos előnnyel jár, beleértve a maximális elégedettséget a páciens részéről, rövidebb kezelési időt és a meglévő szövetek optimális megőrzését.
A sikeres kimenetel a felsorolt követelmények szigorú betartásától és a megfelelő tapasztalattól függ. Számos magas evidenciaszintű tudományos tanulmány szükséges, hogy megerősítsük és konszolidáljuk ezeket az eredményeket.
Forrás: EDI Journal 2022/2

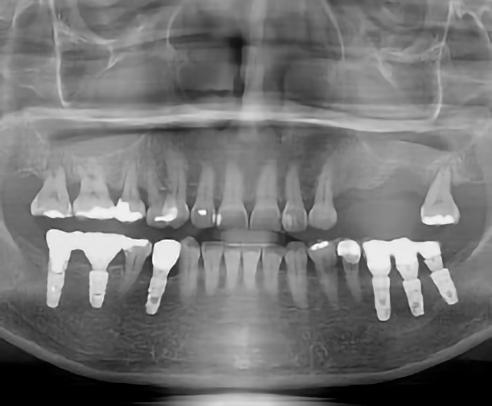
9. ábra: Különböző stádiumnál készített röntgenfelvételek.
10. ábra: Kontroll 18 hónappal később.
Prof. Lisa JA Heitz-Mayfield, Perth (Ausztrália)
A PERIIMPLANTITIS KEZELÉSÉNEK
A periimplantitis kezelése a periodontitis kezelésének alapelvei szerint történik, és három fázist foglal magában (1. ábra): a szisztémás, a korrekciós és a támogató fázist (9).
Anamnézis/megállapítások
A kezelést általában csak különböző iatrogén tényezők (pl. csavarok meglazulása, cementfelesleg, rossz illeszkedés stb.) figyelembevétele után kezdik meg.
Az aktív beavatkozás előtt ajánlott figyelembe venni a további kockázati tényezőket is (29, 30): rossz szájhigiénia, a plakk-kontrollt korlátozó protézisek, dohányzás és alkoholfogyasztás, parodontális betegségek, szisztémás betegségek (pl. cukorbetegség), amelyek hajlamosíthatnak a periimplantitis kialakulására.
Szisztémás fázis – higiéniai fázis
A higiéniai fázis célja a megfelelő plakk-kontroll elérése. A pácienst instruálni kell a helyes szájhigiéniai technikára (30).
ANAMNÉZIS/ MEGÁLLAPÍTÁSOK
SZISZTÉMÁS FÁZIS
HIGIÉNIAI FÁZIS
A megfelelő szájhigiéne elérése gyakran nehezen kivitelezhető a pótlások miatt, ezért különösen fontos az egyéni igényeknek megfelelő, személyre szabott kezelés (9). A betegség progressziójának megelőzése érdekében a patogén mikroflórát is csökkenteni kell. A hozzáféréstől és a betegség mértékétől függően a fogkőeltávolítás is hatékonyan eltávolíthatja a bakteriális biofilmet és a fogkövet az implantátum felszínéről (9).
Általánosságban elmondható, hogy a periimplantáris gyulladások szisztematikus terápiájának korrekciós fázisa nem kezdhető meg addig, amíg a szájhigiénia és a plakk-index (PI) értéke nem stabil, <1 (9).
Korrekciós fázis –nem-sebészeti kezelés
A sebészi beavatkozást megelőzheti a nem-sebészi előkezelés, amelyet megfelelő eszközökkel, például műanyag, szén- vagy titánkürettekkel, levegőporos fúvóeszközökkel (Airflow), ultrahangos eszközökkel, fotodinamikus terápiával vagy Er:YAG lézerrel végezhetünk (9, 30). A szisztémásan
DIAGNÓZIS
ELŐREJELZÉS
FÁZIS NEM-SEBÉSZETI KEZELÉS INTRAOPERATÍV ÚJRAÉRTÉKELÉS
TÁMOGATÓ FÁZIS
FENNTARTÓ TERÁPIA
KORREKCIÓS FÁZIS
SEBÉSZETI KEZELÉS 5a > RESZEKTÍV 5b > REGENERATÍV
1. ábra: Döntési fa. A Schwarz F & Becker J, Peri-implant Infection című könyvből adaptálva: Etiológia, diagnózis és kezelés.
vagy lokálisan alkalmazott antibiotikumokkal, valamint helyi antiszeptikumokkal (pl. klórhexidin) történő egyidejű kezelés előnyös lehet mind a szondázási vérzés, mind a tasak mélységének csökkentése szempontjából (31, 32).
Újraértékelés
Az implantátum körüli szövetek állapotának újraértékelése a nem-sebészi előkezelést követő 1–2 hónapon belül ajánlott (30). Az enyhébb fokú periimplantitis egyes esetei a nem-sebészeti kezelést követően megszűnhetnek, de a legtöbb esetben a korrekció csak megállíthatja, vagy a legjobb esetben is csak lassíthatja a betegség előrehaladását. A csontdefektustól és az implantátum osszeointegrációjától függően, a betegek folytathatják a fenntartó terápiát, de lehetséges, hogy sebészeti kezelésre, esetleg az implantátum eltávolítására szorulnak.
Korrekciós fázis – sebészeti kezelés
Ha a periimplantitis az újraértékelés idejére nem szűnt meg, sebészeti beavatkozás javasolt. Ha a nem-sebészi kezelés nem segítette elő az osszeointegrációt az exponált implantátumhelyeken, sebészeti beavatkozásokra lehet szükség a periimplantáris tasak újrafertőződési kockázatának minimalizálása érdekében, amely vagy reszekciós műtéttel, vagy regeneratív, csontpótló eljárásokkal érhető el (9).
Irányelvként: az iniciális kezelési fázisnak a szondázási vérzés jelentős csökkenését, valamint a gennyesedés megszűnését kell eredményeznie. Ennek megfelelően a sebészeti kezelés nem javasolható mindaddig, amíg a kezelésnek ez az elsődleges célja nem érhető el (9).
A műtéti eljárás első lépése és egyik fő célja, hogy hozzáférést biztosítson a fertőzött implantátum felületének a tisztításához és a fertőtlenítéséhez. A sebészi kezelés magában foglalja a teljes nyálkahártyalebeny kiemelését és a gyulladásos, granulációs szövet eltávolítását, hogy lehetővé váljon az implantátum felületének alapos fertőtlenítése (30).
A biofilmet és a fogkövet el kell távolítani, hogy csökkenjen a betegség további progressziójának vagy az újrafertőződés-
KÜRETTEK* VAGY AIRFLOW**

nek a kockázata (33). Az implantátum felületének fertőtlenítésére a következő technikák javasoltak: helyileg alkalmazott vegyszerek, sóoldattal vagy antiszeptikummal átitatott géz, kézi eszközök, levegőporos fúvóeszközök (Airflow), Er:YAG lézer, fotodinamikus terápia és az implantátum felületének módosítása (2. ábra), (30). Eddig egyetlen felületi fertőtlenítési módszer sem bizonyult a legjobbnak (34, 35).
Reszektív megközelítés
A sebészi reszektív terápia koncepciója a hiperplasztikus vagy patológiás periimplantáris tasakok méretének csökkentéséből vagy a tasakok megszüntetéséből áll, amelyek ellenálltak az iniciális kezelésnek, és/vagy túl nehezen voltak elérhetők a páciens számára a megfelelő szájhigiénia érdekében (9). A reszektív kezelés a csontdefektus csökkentésére irányuló csontplasztikával és a nyálkahártyaperem apikálisan történő újrapozicionálásával érhető el, ezáltal növelve a tisztítható felületet (36). Egyes klinikusok implantoplasztikát végeznek, kisimítva és polírozva az összes szuprakresztális vagy transzmukozális implantátumfelületet. Ez az eljárás csökkenti a lepedék felhalmozódását, és megkönnyíti a páciens szájhigiénéjét. Két tanulmány is kimutatta, hogy a reszektív műtét és az implantoplasztika kombinációja 3 év alatt klinikai és radiológiai javulást eredményez (37, 38). Mivel a reszektív műtét az íny jelentős apikális elmozdulásával és az implantátum endoszteális részének feltárásával jár, alkalmazása a nem esztétikai zónára korlátozódhat (9). Nem szabad elfelejteni, hogy az implantátumok bármilyen manipulációja érvénytelenítheti a gyártó garanciáját, és csak a teljes implantátum elvesztésének utolsó alternatívájaként jöhet szóba.
Regeneratív megközelítés
A szisztematikus parodontális terápiához hasonlóan a periimplantitis regeneratív kezelését nem szabad fontolóra venni, amíg az iniciális terápia nem csökkenti az akut gyulladás jeleit (9). A regeneratív terápia két fő célja a periimplantáris csont regenerációja és az implantátum új osszeointegrációja. Preklinikai vizsgálatok kimutatták, hogy az implantátumfelszín
ANTIBIOTIKUMOS KEZELÉS OSZCILLÁLÓ TITÁNKEFE ER:YAG LÉZER IMPLANTOPLASZTIKA
A képek Prof. A. Sculean jóvoltából készültek
A képek Prof. F. Schwarz jóvoltából készültek
A
2. ábra: Technikák az implantátum felületének dekontaminálására: * pl. műanyag, szénszál; ** pl. nátrium-bikarbonát vagy glicinpor.
képek Prof. F. Schwarz jóvoltából készültek
A képek Dr. J.-L. Giovannoli jóvoltából készültek
A képek Prof. F. Schwarz jóvoltából készültek
A képek Prof. F. Schwarz jóvoltából készültek
reosszeointegrációja lehetséges a regeneratív megközelítést követően, de a valódi (szövettani) reosszeointegráció embereken történő bizonyítása még várat magára (39). A szisztematikus irodalmi áttekintés szerint a periimplantitis-defektusok sebészeti kezelési módokat követő defektusfeltöltése csontpótló anyagok egyidejű behelyezésével lehetséges (40). Ha a periimplantitis-defektusok feltöltése szükséges, a natív csont ásványi anyag kollagénmembránnal vagy anélkül történő alkalmazása hosszú távon jelentős klinikai javulást eredményezett (3. ábra), (41–44). A Geistlich Bio-Oss® röntgen alapján stabilabb csontosodást biztosít, mint az autogén csont (45), és egy nemrégiben készült áttekintés szerint a membránok használata hatékonyabb lehet (4. ábra), (46). A kezelés eredményét azonban nagyban befolyásolja a beteg szisztémás egészségi állapota, a defektus jellemzői, az implantátum felszíne és az alkalmazott csontpótló anyag (46). Egyes klinikusok a regeneratív és reszektív megközelítéseket kombinálják. Matarasso és mtsai. kimutatták, hogy a kombinált regeneratív és reszektív megközelítés 12 hónap után pozitív eredményeket hozott a tasakmélység csökkenése és a röntgenfelvételen látható defektuskitöltés tekintetében (36). Az íny apikális pozicionálása ellensúlyozható egyidejű lágyszöveti augmentációval, kötőszöveti graft (50) vagy sertés kollagénmátrix – Geistlich Mucograft® (51) – segítségével, hogy az anterior zónában esztétikus eredményt érjenek el.
A zárt, csonton belüli defektusok, ahol a csontfalak maradványai támogatják a csontpótlást, alkalmasabbak a regeneratív megközelítésre, mint a nem zárt defektusok (47).
Támogató fázis –fenntartó terápia
Az utolsó kezelési fázisban egy személyre szabott, fenntartó és ápolási program kerül kidolgozásra. Rendszeres klinikai
A TASAKMÉLYSÉG (PD) HOSSZÚ TÁVÚ NYOMONKÖVETÉSE
Geistlich Bio-Oss® +
Geistlich Bio-Gide®
NHA (nanokristályos hidroxiapatit)
3. ábra: A Geistlich Bio-Oss® és Geistlich Bio-Gide® sebészeti regeneratív kezelés 4 év alatt nagyobb PD csökkenést és CAL növekedést eredményezett, mint az NHA (53).
ellenőrzés ajánlott, amely szükség szerint megfelelő röntgenvizsgálattal egészíthető ki. A szupportív, fenntartó terápiát, beleértve a hatékony szájhigiéne fenntartását és a biofilm szakszerű eltávolítását, rendszeresen – általában 3–6 havonta – kell biztosítani, a szájüregi egészségi állapot és a kockázati profil függvényében. A legfontosabb szempontok közé tartoznak a dohányzási szokások, a parodontális állapot, a cukorbetegség és a szájhigiénés anamnézis (30).
Explantáció
A klinikus az implantátum eltávolítását a periimplantitis kezelésének minden szakaszában megfontolhatja (30). Az implantátum eltávolítására vonatkozó döntésnek az abszolút vagy a relatív tüneteken kell alapulnia (5. ábra), (9).
Abszolút tünetek Relatív tünetek
Az implantátum mobilitása az alveoláris csont előrehaladott reszorpciója miatt.
– Az implantátum hoszszának kétharmadánál nagyobb csontvesztés;
– Hengeres implantátumok;
– Terápiarezisztens periimplantáris gyulladások;
– Implantátumok orvosilag veszélyeztetett betegeknél (pl. daganatok, biszfoszfonát-asszociált medication-related stb.).
5. ábra: Abszolút és relatív tünetek az implantátum eltávolításáról.
Ha az eltávolításról szóló döntés megszületett, számos további tényezőt, például az implantátum geometriáját, átmérőjét, hosszát és a meglévő osszeointegráció mértékét kell figyelembe venni. A geometriai formától és a meglévő
CAL GAIN (MM)
Csontátültetések vagy csontpótló anyagok
Graftok + membránok
4. ábra: Egy nemrégiben készült áttekintés megállapítása szerint: a regeneratív megközelítés hatékonyabb lehet a membránok esetében (46). A periimplantitisre vonatkozó tudományos bizonyítékok még mindig korlátozottak. 21 tanulmányt (8 RCT) tekintettek át.
Parodontális / szájüregi egészség
A PERIIMPLANTITIS DIAGNÓZISAKOR SEBÉSZETI KEZELÉS UTÁN
Fogazat / szájüreg állapota Jó Jó
Parodontális állapot
Periimplantáris állapot
Egészséges
Egészséges
Vérzés az implantátum vizsgálatakor (BOP) Igen Nem
Tályogképződés
1.
osszeointegráció mértékétől függően az implantátumokat ki lehet hajtani. Más esetekben speciális, explantációs eszközöket kell alkalmazni, és gondoskodni kell a megmaradó alveoláris csont megőrzéséről (9).
A feltárást csontpótlás kísérheti, az új implantátum behelyezéséhez szükséges alveoláris gerinc előkészítése érdekében (9).
A regeneratív periimplantitis kezelése
A páciens szájüregi egészségi állapotának a felmérése (1 táblázat).
Kockázati tényezők: túl sok cementet tartalmazó kötőanyag szubmukozálisan.
Implantátum hely: 2.1; Straumann, lágyrész-szint, átmérő: 4,1 mm, hossz: 10 mm, Standard Plus, nyaki rész 1,8 mm. Gyógyszeres kezelés: Amoxicillin 500 mg és Metronidazol 400 mg naponta háromszor 7 napig.
A műtét után klórhexidin szájöblítés (0,2%) történt naponta kétszer 1 percig, 4 héten keresztül, majd 6 hónapos fenntartó gondozás.
Célok
1. Az implantátum funkciójának fenntartása.
2. A periimplantáris gyulladás megszüntetése.
3. Az implantátum körüli intraosszeális defektus regenerálása.
4. A periimplantáris gyulladás kiújulásának megelőzése érdekében sebészi hozzáférést terveztek a röntgenfelvételen jól látható, felesleges rögzítőcement eltávolítására.
Összefoglalás
A regeneratív kezelést követő 3 hónap után a gyulladás megszűnt. A kezelés előtt a középső periimplantáris nyálkahártyán észlelt, sinus felőli szivárgás megszűnt. A klinikai vizsgálat 12 hónap múlva a periimplantáris szondázási mélység csökkenését mutatta, a periimplantáris gyulladás megszűnésével együtt.
Anyagválasztás:
Geistlich Bio-Oss csontpótló granulátum (méret: 0.25–1 mm), Geistlich Bio-Gide membrán (méret: 13 mm x 25 mm).
1 évvel a kezelés utáni állapot. A kezelés előtti állapot.
táblázat
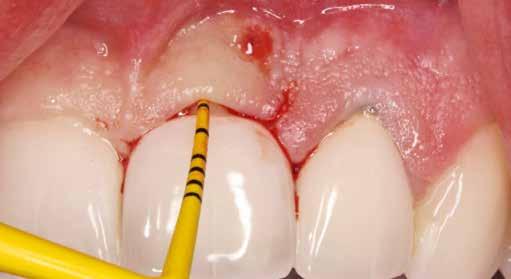
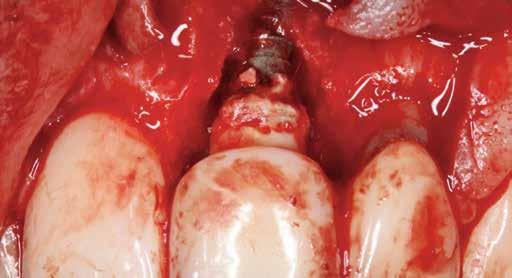
6. ábra: Klinikai helyzet a kezdeti vizsgálat során. 9 mm mély periimplantáris szondázási mélység, szondázási vérzéssel. Az arc periimplantáris nyálkahártyáján sinus felőli szivárgás figyelhető meg. A periimplantitis diagnózisának felállítása előtt körülbelül 4 évvel, amikor a pácienst kezelésre utalták, cementált fogpótlást helyeztek el ezen a Straumann lágyrész-szintű implantátumon.
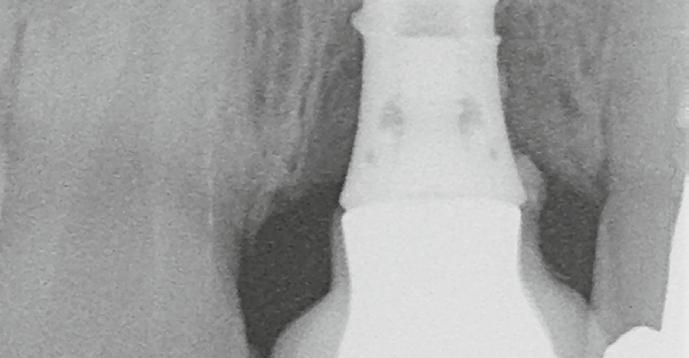
7. ábra: Röntgenfelvétel a marginális csontszintekről az implantátumnál a kezelés előtt. Meziális és disztális csontvesztés figyelhető meg, amely az implantátum második menetéig terjed. Figyelje meg az implantátum disztális felszínén lévő radioopak anyagot (felesleges rögzítőcement)! Figyelje meg a 11-es fog meziális felszínén lévő fogkövet is!
8. ábra: A csonton belüli defektus palatinális nézete. Vegyük észre, hogy a szájpadlás felőli csontfal ép, így ez a defektus alkalmas a regenerációra!
9. ábra: Felvétel az implantátumról és a csontdefektusról a lebenyképzés után, az implantátum és a korona felszínén lévő felesleges rögzítőcement eltávolítása előtt.
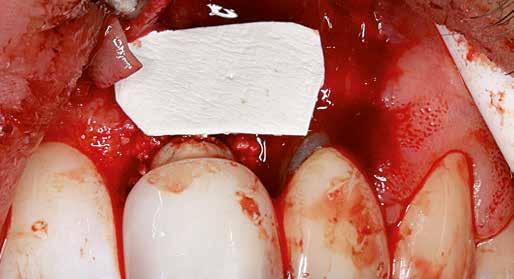
10. ábra: A gyulladásos granulációs szövet eltávolítása és az implantátum felületének dekontaminálása után a defektus csonton belüli részét Geistlich Bio-Oss® granulátummal töltjük fel. Megjegyzendő, hogy a korona kontúrja és marginális illeszkedése nem ideális, azonban a páciens nem kívánta a korona eltávolítását.
11. ábra: Az augmentált területet a Geistlich Bio-Gide® natív kollagénmembránnal fedjük be.
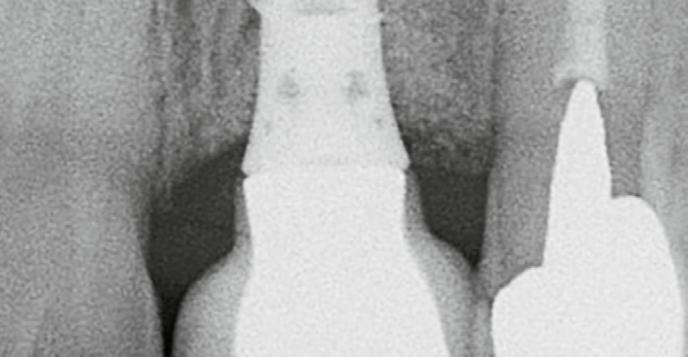
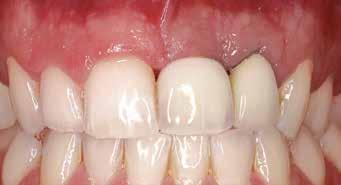
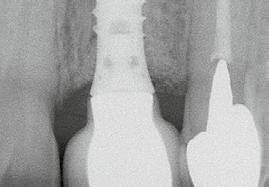
12. ábra: Posztoperatív nézet a varratszedés után. A mukoperioszteális lebeny lezárása a membrán fedésére és a varratok elhelyezése. 13. ábra: Klinikai helyzet 4 hónappal az implantátum regeneratív sebészeti kezelése után. 14. ábra: A 12 hónappal a műtét után készült ellenőrző röntgenfelvétel stabil csontszintet mutat, a defektus teljesen feltöltődött.
A hivatkozott irodalomjegyzék listája szerkesztőségünkben elérhető.
Forrás: Peri-Implantitis Treatment Concepts – Geistlich Biomaterials
6.
8.
10.
12. 13.










alphaimplant. hu
Dr. Gáspár Lajos
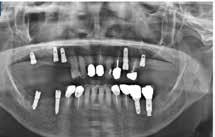
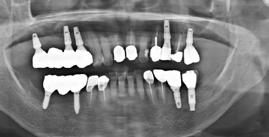
RÖVID ÉS KESKENY IMPLANTÁTUMOK AKTUÁLIS KONSZENZUS KÉRDÉSEI
A XXI. század fogászatának egyik legdinamikusabban fejlődő ágazata a fogászati implantológia, napról napra újabb és újabb kérdéseket, kihívásokat jelent, melyekre újabb és újabb, ma már konszenzuson alapuló válaszok születnek. Ezek nagyban segítik a gyakorló orvosokat a helyes és biztonságos megoldások kiválasztásában, a rizikó csökkentésében, továbbá a kiszámítható, minél kevésbé invazív eljárások alkalmazásában. Ez az iránymutatás és ezek megerősítése meghatározó jelentőségű a szakma fejlődése és tudományos megalapozottsága szempontjából.
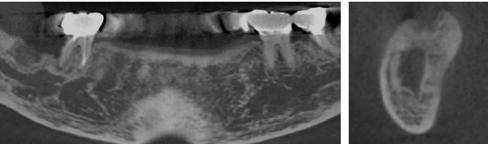
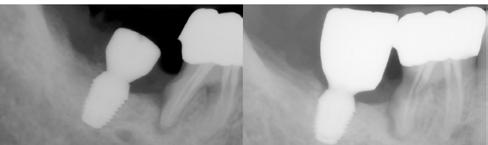
1. ábra: Dr. Jung 10 éves kontrollal rendelkező 4.7-es helyén levő Dentium short implantációja. Preoperativ CT, ínyformázó 4 hónappal a műtét után, valamint 4 hónap múlva 4.7-es szólókorona.
Az USA-ban működő Global Market Insights Inc. az egész világra kiterjedő felmérései szerint (https://www.gminsights.com/ industry-analysis/dental-implants-market) évi 6,5%-os forgalomnövekedés tapasztalható a fogászati implantológiában a világpiacon, és 15 év alatt a forgalom a duplájára nőtt. Az implantológia világpiaci, fontosabb tényezőinek vizsgálata során elemezték a gyökér formájú vagy a párhuzamos, a titán- vagy a cirkonimplantátumokat. A végfelhasználás kórházakban, magánklinikákon vagy egyéb helyen történik. Mindezt minden földrészen elemzik. Megállapították, hogy 2018–2022 között a titánimplantátumok forgalma 24%-kal, a cirkonok 27%-kal növekedett. 80% titán és 20% cirkon a jelenlegi felhasználás aránya. A gyökér formájúak forgalma 21%-kal, a párhuzamos falúaké 29%-kal növekedett. Jelenleg 80%-ban gyökér formájút, 20%-ban parallelt használnak. Az implantátumok végfelhasználása elsősorban magánklinikákon történik. A Biomaterial Research 2022. évi 26. számában „Worldwide patent landscape of dental implant technology” című cikkükben Woo Jin Kim és mtsai. arról számolnak be szakfolyóiratok széles körű analízise alapján, hogy 2000–2020 közötti 20 év alatt a levédett
fogászati implantológiai találmányok számában, országonként vizsgálva: 1. USA; 2. Korea; 3. Kína; 4. Németország; 5. Japán sorrend figyelhető meg. Megállapítják továbbá, hogy Kínában és Koreában jóval nagyobb arányban alkalmazzák az újabb technológiákat, mint akár az USA-ban, akár Németországban. Ismert tény, hogy Magyarországon – a környező országokhoz hasonlítva – az egy lakosra számított implantáció értéke magas, ugyanakkor gazdasági problémák és erősödő versenyhelyzet van a rendelők között (ígéretek? árak? megoldások? vélemények?). A páciensek elvárásai mennyire reálisak? Jelentős része mindenáron fix hídpótlást szeretne, azonnali terheléssel, rövid idő alatt. Hol a szakmai kompromisszumok határa?
A betegek igényei, magas szintű elvárásai sokszor ellentétben állnak jelenlegi fogazati státuszukkal, szájhigiéniájukkal. Páci-
2. ábra: Dr. Park esete. 4.6-os fogon levő jelentős csontfelritkulás röntgenképe, extractio és iGBR alkalmazása Osteon Xenoval. 4 hónap múlva Dentium short implantátum, majd 4 hónap múlva korona készítése.
ensek helyes kiválasztása, gondos előkészítése, együttműködésének kialakítása, folyamatok megértése nélkül a rizikók sora jelentkezik. Az egyik jelentős problémakör a megfelelő csontkínálat kérdése, a másik pedig a szakmai szabályok és konszenzuson alapuló ajánlások betartása.
A páciensek jelentős része nem elegendő csonttal rendelkezik, ugyanakkor mindenáron fix pótlást szeretne. Sokan elzárkóznak a hagyományos megoldást jelentő csontpótlástól, és napról napra felmerül a kérdés: milyen feltételek között lehetséges bizonyos szempontból a csontpótlás alternatívájaként jelentkező rövid és keskeny implantátumokkal megoldani a csonthiányos eseteket?
Ezt az igen aktuális témakört tűzte napirendre 2023. október 29-én Dél-Koreában, Szöulban a COEX-ben „Short and Narrow Consensus” címmel a Dentium cég szervezésében megrendezett nemzetközi implantológiai szimpózium, melyen az egész világról 1500 fogorvos vett részt.
A konferencián elsőként a Szöuli Egyetem Professzora, Kim Sung Tae „Consensus Guidline for management of Deficient Alveolar Ridge” címmel tartott előadást. Felvetette számos eset bemutatásán keresztül a grafttal vagy graft nélküli megoldások dilemmáját, pró és kontra érveket, és hogy miként lehetséges az eredmények optimalizálása, továbbá a rizikó minimálisra csökkentése.
Az esetek jelentős részében, ahol a csonthiány mértéke egy határt már meghalad, megállapította, hogy a rövid és keskeny implantátumok kiváló alkalmazhatósága ellenére csak graftok alkalmazása teszi lehetővé az implantátumok biztonságos behelyezését.
Dr. Jerry Lin, a Harvard parodontológusa a rövid implantátumok rizikókérdéseivel foglalkozott. Kiemelte, hogy az implantológia létezése óta folyamatos törekvés a komplikációk csökkentése, a minimál invazivitás, a betegek diszkomfortjának a csökkentése. Ebben a short implantátumok új fontos szerepre tettek szert. A múltban a 10 mm-es és annál hosszabb implantátumok alkalmazása terjedt el elsősorban. A „Minél hosszabb, annál jobb” elvet követték. Majd megjelentek a 8 mm-es és az ennél rövidebb, short implantátumok, később a 6 mm-nél is rövidebb, ultrashort műgyökerek. Megfelelő átmérő esetén – lehetőleg 5 mm-es vagy annál nagyobb átmérővel – a rövid implantátumok alkalmazása ma már elfogadottá vált és szakmailag bevált eljárásnak tekinthető. Új szemlélet elterjedésének és elfogadásának lehetünk a tanúi.
Prof. Jung Ui Won szöuli parodontológus a rövid implantátumok rizikómenedzselésével foglalkozott előadásában. Eseteket mutatott be 10 éves követéssel, ahol rendkívül alacsony csontkínálat mellett tudott sikeresen short megoldást találni.
Dr. Park Jung Chul, a szöuli Katolikus Egyetem előadója a páciens és orvos-barát megoldásként alkalmazott, nyitott gyógyulású iGBR technikával foglalkozott. Egyik esetében a jobb alsó 6-os fogon periapicalis léziót mutatott be, majd extractio, iGBR alkalmazása, és 4 hónappal később implantáció, továbbá korona készítése történt.
Park doktor előadásának második részében a súlyos, csonthiányos állapotok Dentium Osteon Xeno csontpótló alkalmazásával szerzett tapasztalatairól számolt be. Megállapította, annak ellenére, hogy rendkívül kedvezőek a tapasztalatok a rövid és keskeny implantátumokkal, egyre szélesebb körben alkalmazhatóak, nem lehetséges minden eset megoldása ezekkel, mert nem csodaszerről van szó. Nem lehetséges sok esetben
3. ábra: Dr. Han esete. 2.4-2.5-2.6 lokalizációban keskeny gerinc. Csontpótlás Osteon Xeno- val, majd 4 hónap múlva 3 db Dentium short implantátum behelyezése. 4 hónappal később protetikai munka.
4. ábra: Dr. Chung esete. Short implantátumok 10 éves kontrollja a 4.7 és 1.6-1.7 lokalizációban.
5. ábra: Dr. Chun esete. Dentium Narrow implantátumok és azok protetikai ellátása 4 hónappal a beültetést követően.

6. ábra: Dr. Lim esete. Dentium Narrow implantátumok a felső állcsonton, guide tervezés, ideiglenes hídpótlás azonnali terheléssel, majd 4 hónappal később végleges protetikai ellátás.
csontpótlás nélkül a jó megoldás. A konszenzusos elveket be kell tartani.
Dr. Han Seung Min szöuli parodontológus szintén csonthiányos esetek Osteon Xeno-val történő sikeres rekonstrukciójáról és short implantátumokkal történő megoldásáról számolt be.
A Dentium cég elnöke, dr. Chung Sung Min a „Minimalizmus rövid és keskeny implantátumokkal” címmel tartott előadást. Kiemelte, hogy mind az alsó, mind a felső állcsonton elsősorban a moláris régióban találkozunk alacsony gerinccel, ahol a short implantátumok ma már igazoltan jó, biztos és bevált megoldást jelentenek. Ezzel már több mint 10 éves tapasztalatok állnak rendelkezésre, és konszenzus alakult ki az alkalmazásuk feltételeiről, melyben az ITI nemzetközi ajánlásait tartja a Dentium is követendőnek.
Dr. Chun hangsúlyozta a felső és alsó frontterület gyakori keskeny gerincét, ahol kedvezően alkalmazhatóak a keskeny implantátumok.
Dr. Chun kiemelte, hogy a rövid és keskeny implantátumok alkalmazása ma már forradalmasította az implantológiát, és újragondolásra késztette a klasszikus definíciókat. Fontos minden esetben a könnyebb, egyszerűbb, biztonságosabb, költséghatékony megoldások keresése. A Dentium implantátumok
7. ábra: Dr. Byun esete. Keskeny állcsontgerinc a jobb alsó és mindkét oldali felső laterális régióban. Implantáció Dentium Narrow implantátumokkal, majd 4 hónap múlva protetikai ellátás.



8. ábra: Dr. Chang esete. 2.4-es fog helyén keskeny gerinc. Csontpótlással együtt Dentium Narrow implantátum behelyezése. 4 hónap múlva korona készítése.
fejlesztése az ITI irányelvek figyelembevételével történik, és mind a rövid, mind a keskeny implantátumok területén lehetőséget nyújtanak ezek biztonságos alkalmazására.
Dr. Lim Sang Chui, a Szöuli Egyetem parodontológusa előadásában a digitálisan, guide segítségével keskeny gerincbe történő implantáció módszerét mutatta be. Elmondta, hogy világszerte elfogadott a minimálisan invazív módszerek alkalmazása, és különösen a keskeny állcsontgerinc esetén nagy jelentősége van a guide módszernek.
Dr. Ha-Kien Oon a szájsebész társaság elnöke, a malajziai egyetemről „Tényleg számít a méret?” című előadását a Branemark által megfogalmazott elvek elemzésével kezdte. A fejlődés új elemeket hozott, így az azonnali implantációt, a bicorticalis elhelyezést, a protetika által vezérelt behelyezést. Ezek egyre minimálisabb invazivitáshoz, egyre nagyobb kiszámíthatósághoz vezettek, és egyre többet értünk meg az emberi szervezet és az implantátumok kapcsolatából. Felmerül a kérdés, hogy milyen tényezők figyelembevételével döntünk az implantátumok méretének meghatározásakor? A körültekintő diagnosztika és a konszenzuson alapuló irányelvek segítségével a méretválasztásban ma már sok segítséget kapnak az implantológusok. Javasolja,
hogy az ITI konszenzus ajánlásait vegyék figyelembe.
Prof. Byun Soo Hvan, a Szöuli Egyetem szájsebésze „A minimal GBR technika alkalmazása keskeny implantátumok esetén” témakörben tartott előadást.
Kiemelte, hogy mind a rövid, mind a keskeny implantátumok alkalmazása sok esetben elkerülhetővé teszi a betegek számára megterhelő és időben elhúzódó csontpótlásokat. Beszámolójában a Dentium Bright tissue level keskeny implantátumok alkalmazásával szerzett kedvező tapasztalatait ismertette.
Dr. Chang Dong Wook előadásában a keskeny gerinc esetén előforduló különböző megoldásokról szólt. A keskeny implantátumok alkalmazása augmentációval együtt, megfelelő gyakorlattal jó megoldás.
Prof. Daniel Thoma (Zürich) előadásában az alábbi kérdésekkel foglalkozott:
Hogyan változtatták meg a rövid implantátumok a klinikai koncepciót, és miként oldják meg a csonthiányos helyzetet? Mind a mandibula, mind a maxilla posterior régiójában gyakran találkozunk alacsony alveoláris gerinccel. Ilyenkor a hagyományos eljárások során csak csontpótlással együtt lehetséges implantátumokat behelyezni.
Ma már 5-10 éves tapasztalatok állnak rendelkezésre, hogy ilyenkor a short implantátumokkal az esetek jelentős részét csontpótlás nélkül is sikeresen meg lehet oldani. Ezzel mind időben, költségben, rizikóban, postoperatív szövődményekben kedvezőbb megoldást találhatunk. Az utóbbi évek tapasztalatai a megfelelő terhelést is megengedik a kellő számú és átmérőjű short implantátumok esetében. A short implantátumok megfelelő indikáció esetén egyenértékűnek minősíthetők a „normál” hosszúságúakkal.
A Dentium mind a rövid, mind pedig a keskeny implantátumok tekintetében megfelelő méretválasztékkal rendelkezik. Széles körű, 5-10 éves irodalmi tapasztalatok bizonyítják, hogy a 8 mm-es és annál rövidebb short, valamint a 6 mm-es és annál rövidebb ultrashort implantátumok sikerességi aránya nem tér el jelentősen az előző időszakban standardnak számított 10 mm hosszúságú, vagy annál hosszabb implantátumokétól. Fontos szempont a megfelelő felületkezelés, valamint a lehetőség szerinti nagyobb átmérőjű műgyökerek, továbbá a terhelésnek megfelelő darabszám alkalmazása. Akár pótolandó foganként 1-1 implantátum is alkalmazható. Ezzel az esetek jelentős részében vagy elkerülhető a csontpótlás, vagy ha mégis csontpótlással együtt alkalmazzuk őket, akkor egyszerűsödik az eljárás, és csökkennek a rizikótényezők. A short implantátumok a konszenzus szerint egyenértékűek a „normál” méretű implantátumokkal.
A keskeny implantátumok a 3,75 mm-es átmérőnél kisebb átmérőjűek. Ezek alkalmazása esetén fontos a felületkezelés, a megfelelő hosszúság, az implantátum anyagának kellő szilárdsága, az implantátumok számának meghatározása a kellő teherviselő képességhez. Az esetek nagy részében nem szükséges csontpótlás, de nagyon vékony állcsontgerinc előfordulásakor kiegészíthető az eljárás augmentációval. Az implantáció sikerességét keskeny gerinc esetén guide technikával tovább lehet javítani.
A Short and Narrow konszenzus szimpózium előadói Szöulban hangsúlyozták, hogy egyetértenek az ITI módszertani ajánlásaival, azokat igazoltnak tartják, alátámasztják saját tapasztalataikkal, és javasolják a résztvevők részére ezek figyelembevételét mind az implantációs tervezésben, mind a sebészi eljárásokban és a protetikai munkákban egyaránt.


Dr. Alexander Zastera, prof. dr. Fouad Khoury (Németország)
PERIIMPLANTÁRIS CSONTDEFEKTUSOK
MINIMÁLINVAZÍV REKONSTRUKCIÓJA
ÉS AUGMENTÁCIÓJA AUTOLÓG CSONTTAL
Az alveoláris gerincdefektusok ún. autológ csontmag technikával történő augmentációjának egyik alapvető feltétele a kíméletes preparáció és csontgyűjtés minimálinvazív trepánfúrókkal. Ahhoz, hogy a lehető legtöbb csontot nyerjük, az előfúrást egy kétrészes trepánnal végezzük. A technika előnye, hogy nincs külön donorterület, így csökken a morbiditás, a kezelés időtartama, és nincs szükség idegen szövetpótló anyagok vagy membránok használatára sem. Mivel a csontmag technika saját csont felhasználásán alapszik, magas oszteokonduktív, oszteoinduktív és oszteogenetikus potenciállal bír. Az autológ csontgraft előnyös biológiai tulajdonságainak köszönhetően a mai napig „arany standardnak” számít az implantológiában.
A reménytelen fogak és implantátumok eltávolítása olyan felszívódási folyamatokat indít el a csontban, amelyek szignifikánsan ronthatják a terület jövőbeni „implantálhatóságát”. Az elveszett lágy- és keményszöveteket gyakran helyre kell állítani, hogy az esztétikai, protetikai és funkcionális követelményeknek is eleget tudjunk tenni. Ezekre a komplex rehabilitációkra, lágy- és keményszöveti augmentációkra manapság jól megalapozott módszerek léteznek.1
A keményszövetek pótlásának igen sok műtéti módja ismert. Számos vizsgálat foglalkozott a különböző technikákkal, lehetséges csontdonor területekkel és csontpótlókkal is.1-3 Ahhoz, hogy ezek a körülményes műtéti beavatkozások sikerrel járjanak, több tényezőt is figyelembe kell venni. Kiemelkedő figyelmet érdemel közülük a szájüregi regeneráció biológiájának megértése, mely egy bakteriálisan kolonizált környezetben zajló folyamat. Egy implantátum protetikailag előnyös elhelyezésének előfeltétele a kiszámítható augmentáció.1,4
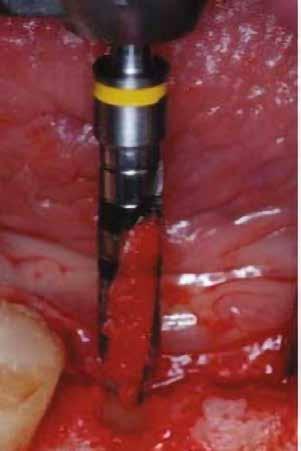
Az autológ csont a mai napig „arany standardnak” számít az implantológiában, főként laterális és vertikális defektusok helyreállításánál.5-8 Ezt kiváló oszteokonduktív, oszteoinduktív és oszteogenetikus tulajdonságainak köszönheti.3 Egyéb forrásokból származó csontpótló anyagok csupán oszteokonduktív tulajdonságokkal bírnak. Csontblokkokat extraorális és intraorális területekről, több méretben és formában vehetünk.9 Bár autológ csontforgácsot a szájüregen belül sok helyről nyerhetünk, mivel nem térfogattartó, gerincaugmentációnál gyakran szükséges egyéb csontpótlóval keverni és membránnal (felszívódó vagy nem felszívódó) fedni.10-12 Ennek a metódusnak több hátránya is van: fennáll a korai membrán expozíció és felülfertőződés veszélye, ez az augmentált terület elvesztéséhez vezethet; továbbá, akár kilenc hónapig is eltarthat a gyógyulás, a felhasznált anyagok költségeiről nem is szólva.12-14

1. a ábra: Autológ csontforgács gyűjtése implantátum előfúrás közben, alacsony fordulatszám mellett és vízhűtés nélkül. 1. b ábra: A mikrocsavarkészlet.





2. a ábra: A trepánfúrókészlet. – 2. b ábra: A négy különböző átmérőjű trepán előfúró. – 2. c ábra: A négy különböző átmérőjű trepán. – 2. d ábra: A kétrészes trepán felépítése. – 2. e ábra: A csontmag könnyen eltávolítható, miután eltávolítjuk a trepán koronális részét.
Az ún. csontmag technikánál a blokkot rendszerint a mandibula ramusának linea obliqua externajának területéről nyerik, de ezt valamennyi augmentációs technikához fel lehet használni.1, 9, 15 A blokk eltávolítása biztonságos és jól reprodukálható, viszont egy második műtéti területet és plusz megterhelést jelent a páciens számára.
A csontmag technika alapja, hogy a donorterület megegyezik az implantátum majdani helyével. A technikát számos indikációs területen használták már sikerrel.2 Jelen cikk többféle indikáción és esettanulmányon keresztül írja le és mutatja be ezt a minimálinvazív augmentációs eljárást.
Felhasznált anyagok és módszerek
A csontmag technika lényege, hogy az implantáció előtt trepánfúróval eltávolítunk egy stabil csontmagot a beültetés tervezett helyéről. Az implantátum helyének további előkészítése közben még gyűjthetünk csontforgácsot a hagyományos fúrófejekről, amíg el nem érjük az implantátum átmérőjének megfelelő osteotomiát. Az előfúrást lassú fordulatszámon (kb. 80-120/perc) végezzük, vízhűtés nélkül, ügyelve arra, hogy az alveoláris csont nedvességtartalma megmaradjon (1. a ábra). Ha az érzéstelenítőben található tonogén hatására a terület vérellátása csökken, szükséges fiziológiás sóoldatos vízhűtést alkalmazni előfúrás közben, hogy megelőzzük a csont túlmelegedését és károsodását. A csontmag technika azokban az esetekben alkalmazható jól, amikor a reziduális alveolus kontúrja megengedi az implantátum egyidejű behelyezését a defektus bukkális vagy orális regenerációjával. Az implantátum behelyezését követően a csontmagot az implantátum felszínéhez komprimálva rög-
zítjük mikrocsavarok segítségével (1. b ábra). A szabad implantátummeneteket fedjük, a hézagokat kitöltjük csontforgáccsal.9
Gyakori jelenség, hogy előfúrás közben a csontmag kitörik a helyéről, és benne marad a trepánfúróban. Az egyrészes trepánokból néha nehéz kiszedni a bent rekedt csontmagot, főleg, ha a fúró már kissé elhasználódott, és az élei nem tökéletesek. A túlhasznált fúrók könnyen megcsúszhatnak, főleg keményebb, kortikális csontban. A technika leegyszerűsítésére fejlesztette ki a Meisinger a kétrészes trepánkészletét, mely négyféle különböző átmérőjű trepánt és az azoknak megfelelő előfúrókat tartalmazza (2. a-e ábra). Az előfúrók kijelölik a csontmag helyét, és segítenek a trepánfúrók orientálásában, hogy a fúrás biztonságos és precíz lehessen (3. a-b ábra). A trepánok kívülről és belülről is kapnak hűtést, ezzel előzve meg a csontmag és az oszteotómia körüli csont túlhevülését és károsodását.9, 16 A jobb hűtés érdekében ajánlott ezeket a fúrókat is szakaszosan használni, kisebb szüneteket tartva fúrás közben. A kétrészes trepán cilindrikus részéből könnyen eltávolítható a csontmag. Ha a csontmag nem törik ki, hanem benne marad az alveolusban, egy speciális emelő segítségével tudjuk eltávolítani (Meisinger, 3. ábra).
A műtét leírása
A páciens a beavatkozás előtt antibiotikus profilaxisban (1 000 000 NE penicillin) részesül, melyet megkaphat intravénásan közvetlenül a helyi érzéstelenítés előtt, vagy szájon át egy órával a műtét előtt. A posztoperatív antibiotikus kezelés az augmentáció kiterjedésétől függ, általában egy hétig tart, és napi háromszor 1 000 000 NE
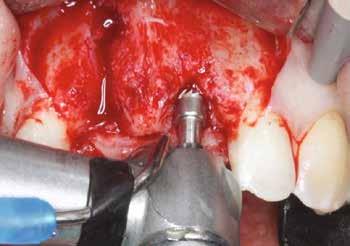
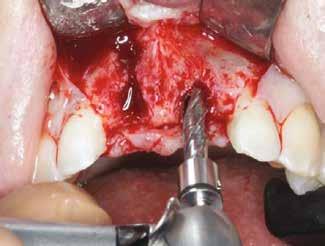
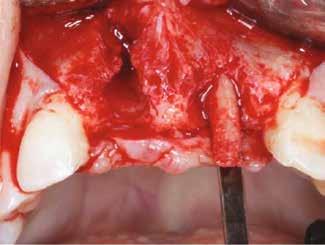
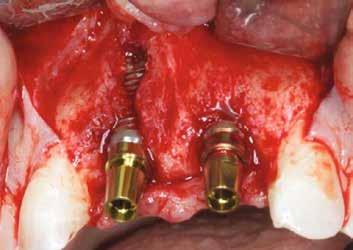
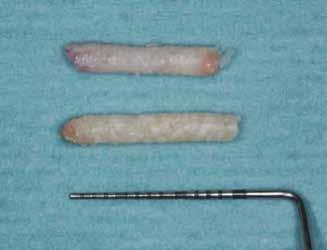
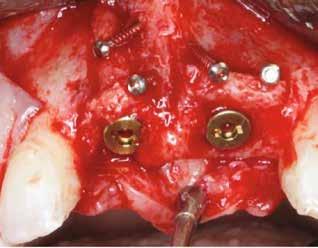
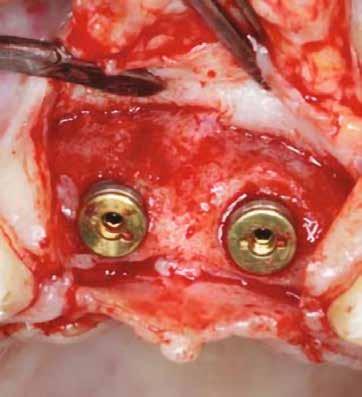
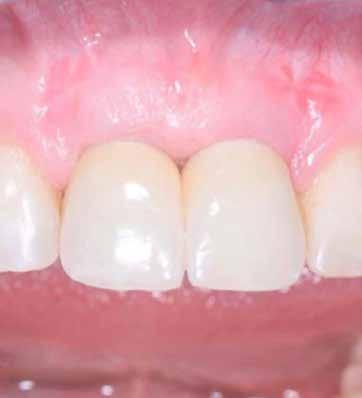
3. a ábra: A vestibularis fal hiánya a 1.1 területén és egy kisebb defektus a 2.1 vestibularis oldalán. A trepán előfúróval a 2.1 területén jelölőfúrást ejtünk. – 3. b ábra: A trepánt gond nélkül vezeti az előfúró által meghatározott centrális furat. –3. c ábra: Amennyiben a csontmag az alveolusban marad, könnyen eltávolítható egy speciális emelő segítségével. –3. d ábra: Az alveolus kontúrján belül elhelyezett implantátumok (1.1 és 2.1), melyek vestibularis oldalán dehiszcencia látszik. – 3. e ábra: A csontmagok. – 3. f ábra: Mindkét csontmag az implantátumok felszínéhez nyomva került rögzítésre, 2-2 oszteoszintézis csavarral. A defektus többi részét autológ csontforgáccsal töltöttük fel. – 3. g ábra: Három hónap gyógyulási idő elteltével láthatjuk, hogy a defektusok teljesen regenerálódtak. 3. h ábra: A végleges fogpótlás átadását követő egyéves kontrollfotó. – 3. i ábra: Egyéves kontrollröntgen.
penicillin szedésével jár. Azoknál a pácienseknél, ahol igazolt penicillinallergia áll fenn, napi 1200 mg clindamycin szedését ajánljuk. A bukkális és orális helyi érzéstelenítést (4% artikain, 1:100 000 adrenalin tartalommal) követően teljes vastag (mucoperiostealis) lebenyes feltárást végzünk a foghiány és a defektus területén. Ezt követően elemezzük a defektus kiterjedését. Az implantátum behelyezésével egyidejűleg végzett csontpótlás egyik feltétele, hogy a behelyezett implantátum valamennyi menete az alveolus kontúrján belül helyezkedjen el. Ezt a csont magassága, a szomszédos fogak helyzete és az implantátum helye határozza meg. Az implantátum meneteinek legalább egy milliméterrel a csont kontúrján belül 9 kell elhelyezkedniük ahhoz, hogy az implantátum osszeointegrációja és a csontpótló anyagok vaszkularizációja megfe -
lelően végbe menjen. A széles alveolus (3. a ábra) emiatt kiváló indikációja ennek a technikának, függetlenül a defektus méretétől.
A behelyezendő implantátum átmérőjének megfelelően kiválasztjuk a trepánfúró méretét, ennek előfúrójával megjelöljük az alveolus felszínét ott, ahonnan el kívánjuk távolítani a csontmagot. Az őrlőknél ez a hely a korábbi interradicularis septum területe. Front- és kisőrlő fogak esetén palatinálisabban ejtjük meg ezt a furatot, hogy minél jobban ki tudjuk használni a csontkínálatot. Az előfúrást követően a trepánt ugyanoda illesztve, a kívánt mélységig preparálva eltávolítjuk a csontmagot (3. b ábra). Ezt követően az oszteotomiát addig tágítjuk, míg az implantátum átmérőjének és hoszszának meg nem felel. Az alveolus kontúrján belül maradva behelyezzük az implantátumot (3. d ábra). Mivel a trepán át-
mérője mindig kisebb, mint a behelyezendő implantátumé, az implantátum további előfúrásánál (alacsony fordulaton, vízhűtés nélkül) is gyűjthető autológ csontforgács. A csontmagot általában az implantátum felszínéhez szorítva stabilizáljuk két mikrocsavarral (1,0 vagy 1,2 mm átmérő, Meisinger, 3. e ábra). A mikrocsavarok nem fúrják át a csontmagot, enyhe nyomást gyakorolva a graftra, fejeikkel tartják helyben. Nagyobb defektusok rehabilitálására több csontmag is használható (több implantátum előfúrásakor, 3. f ábra).
Ha az implantátum előfúrásakor nem sikerül kellő mennyiségű csontforgácsot nyerni a fúrófejekről, ajánlott további autogén csont gyűjtése speciális csontkaparókkal (scraper). A sebet – a feszülésmentes zárást követően – 3 hónapon át hagyjuk gyógyulni, és csak ezután tárjuk fel ismét teljes vastagságban, hogy pontosan látható legyen az augmentált terület (3. g ábra). Ezzel egy időben megkezdhető a protetikai rehabilitáció is (3. h-i ábra)
A defektus és a maradék csontos falak fogják meghatározni, hogy hol használhatunk trepánt. Általában a megtartott csontos falak mentén van erre lehetőség. Figyelembe kell vennünk természetesen, hogy a furat a protetikai és okklúziós szempontoknak is megfeleljen, elkerülve a kifejezett alámenős területeket. A maxillánál a csontmagot általában palatinálisabban fúrjuk ki, mivel a defektusok jellemzően a korábbi bukkális falon találhatók, illetve, így biztosítani tudjuk, hogy az implantátum menetei a csontos kontúron belül helyezkedjenek el.
A defektus helyzetétől és kiterjedésétől függően ezzel a minimálinvazív módszerrel hosszú távú, stabil regeneráció érhető el jelentősebb mértékű defektusok esetében is. Megfelelő lágyrész management mellett pedig magas szintű funkcionális és esztétikai rehabilitáció érhető el. A csontmag technika kiegészítésként is alkalmazható olyan esetekben, ahol kiterjedt, csontlemezes augmentációt követően mégsem teljes a regeneráció. A regenerálandó terület kapacitásától függően – három hónappal az első augmentációt követően, a területet ismét feltárva – az implantátumok behelyezésével együtt elvégezhető még egy regeneratív beavatkozás a csontmag segítségével.
Megbeszélés
Számos módszer és anyag létezik alveoláris defektusok augmentálására és regenerálására. Klinikai jelentőségük a sebészi megközelítéstől és a defektusnak megfelelő módszer megválasztásától függ.
Az autológ csont a mai napig „arany standard”, mivel biológiai tulajdonságainak köszönhetően ez a legalkalmasabb a különböző méretű, különösen a kiterjedt horizontális és vertikális csontdefektusok helyreállítására. A vitális oszteocyták és oszteoblasztok csont morfogenetikus fehérjéket (BMPs, bone morphogenetic proteins) termelnek, ezzel stimulálva a mesenchymális őssejtek képződését, melyek később oszteoblasztokká differenciálódva a regenerációért lesznek felelősek.9,18
A vertikális és laterális defektusok ellátásában jól ismert és bevált módszer a mandibulából vett grafttal végzett ún. csontmag technika (repesztett csontblokk technika, split bone block technique), amelynek hátránya azonban a második
donor műtéti terület. Kisebb defektusoknál egy kevésbé invazív, de az autológ csontpótlási megoldás jobb lenne.15,19-21
A csontmag technika esetében, figyelembe véve a defektus morfológiáját, a laterális és vertikális augmentációhoz szükséges autológ csontot a majdani implantátum helyéről vesszük egy speciális trepán segítségével. Ezáltal a fúrókkal amúgy is eltávolításra kerülő csont nem vész kárba, hanem oszteoszintézis csavarokkal felrögzítve a regenerálandó területen, integrálódik.9
A technika legfontosabb előnye, hogy az autológ csont használata mellett nincs szükség membránok és egyéb, idegen eredetű csontpótló anyagok használatára. Ezzel csökken a membrán expozíciójának és következményes felülfertőződésének a veszélye. A nem felszívódó membránok kevéssé tapadnak a környező szövetekhez, emiatt érzékenyebbek a korai expozícióra és a befertőződésre.9,13
Az autológ graft regeneratív potenciálja nagymértékben függ a szövet vételi módjától és a donorterülettől.22,23 A csontvelői területről minimálinvazívan nyert csontmagot egy viszonylag vékony kortikális és egy nagyobb szivacsos rész alkotja.24 Az ilyen típusú csontra jellemző a gyors revaszkularizáció, a magas sejttartalom, a mineralizált szövetképződéssel járó emelkedett differenciációs kapacitás, továbbá az oszteokonduktív fehérjék (BMP-2 és VEGF) magas expressziója.25,26 Egy ötéves prospektív vizsgálat kimutatta az ún. „carotta technique”, más néven „csontmag technika” magas sikerarányát, valamint az elsődleges eredmények hosszú távú stabilitását. A vizsgálatba 186 pácienst és összesen 223 augmentált területet vontak be. A páciensek 1,4%-ánál (mind dohányos volt) tapasztaltak kisebb posztoperatív komplikációt: a zárócsavarok, az oszteoszintézis csavarok és a csontmag egy részének (<2 mm) korai expozícióját. A szakirodalom adatai alapján a csontmag technika szövődményeinek valószínűsége szignifikánsan kisebb a többi augmentációs technikához képest.27-30 A fenti prospektív vizsgálatban, a második feltáráskor az augmentált területeken alacsony csontreszorpciót mértek az eredeti alveoluson belül, illetve a csontmag azon részein is, melyek az alveolus kontúrján kívül estek (4. a-e ábra). Az augmentált terület átlagos szélessége az első műtét végén 2,4 ± 0,8 mm, míg három hónap elteltével a második feltáráskor 2,1 ± 0,6 mm volt. Mind a csontlemezes, mind a hasításos módszer hasonló eredményekre vezetett. 9,15,31 A fenti klinikai tapasztalatokkal összhangban, a beavatkozásokat követő 5-8 évben stabil periimplantáris csontszövetet láthatunk a radiológiai kontrollfelvételeken (többek közt Cone Beam CT). A vizsgálat teljes időtartama alatt egyetlen implantátumot sem kellett eltávolítani. 2
Az itt bemutatott technika bizonyos körülhatárolt defektusok ellátására könnyen és jól használható ott, de ahol vastag a kortikális, továbbá nagy a csont túlmelegedés esélye fúrás közben, komplikációk léphetnek fel (pl.: „burned-bone syndrome”, azaz a túlmelegedés következtében fellépő tünetegyüttes).16 Jelen tanulmányban két páciensnél találtunk erre utaló radiológiai jeleket. Mindkét esetben kis csontablakot preparáltunk, ezen keresztül eltávolítottuk az apikális sarjszövetet, majd a csontfedelet repozicionáltuk, és zártuk a feltárást (ún. bony lid technique).2
Medentika® ÉLETHOSSZIG TARTÓ GARANCIA
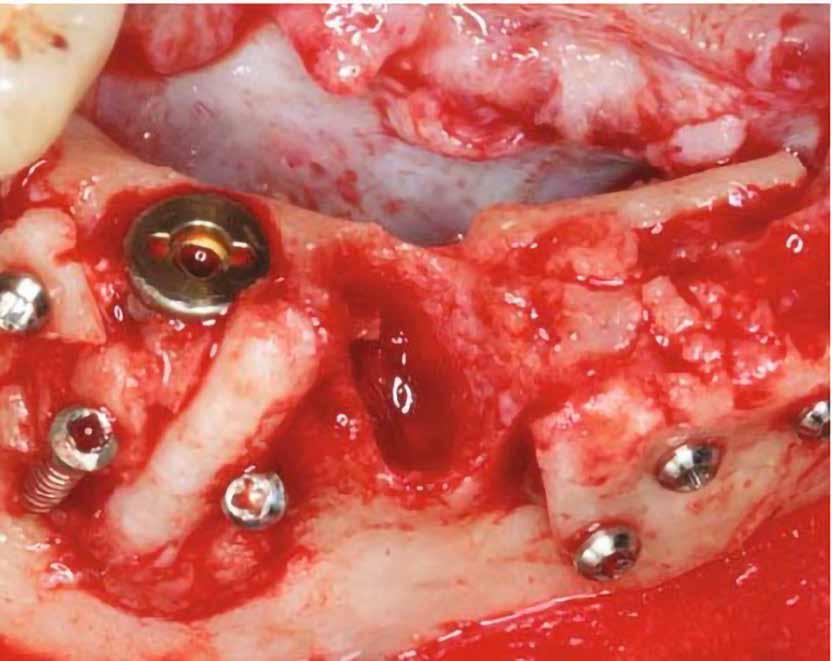
MEDENTIKA IMPLANTÁTUMOK MÁR MAGYARORSZÁGON IS ELÉRHETŐ IPS
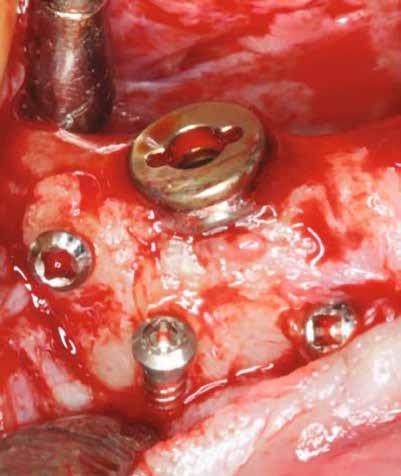
Implantációs RendszerInnovatív Komponensek
PRECIZITÁS
Német mérnökök és fogászati szakemberek dolgoznak együtt, hogy tökéletes protetikai rendszert alkossanak.
Magas Precizitású

Összefoglalás
GYORSASÁG
Idő- és pénzmegtakarítás a fogtechnikusok és a fogorvosok számára.
4. a ábra: A 4.3 fog korábbi extrakciós helye, mely még nem csontosodott, illetve a 3.1 terület, ahol 2 mm keskeny reziduális gerinc található. – 4. b ábra: A 4.3 területén az alveolus kontúrján belül bekerült egy implantátum, vestibularisan dehiszcencia látszik. A 3.1-3.2 területen – ezzel egy időben – egy lemezes augmentációt végeztünk, ahol a csontblokkot a mentum területéről nyertük. – 4. c ábra: A 4.3 vestibularis dehiszcenciát a csontmag technikával fedtük. – 4. d ábra: A korábbi defektus teljesen regenerálódott. – 4. e ábra: Kontroll panoráma röntgenfelvétel a végleges fogpótlás behelyezését követően.
MADE IN GERMANY Tradicionálisan magas minőség.
A csontmag technika bizonyos esetekben alkalmas a csontdefektusok minimálinvazív augmentációjára, a helyileg vett donor csontszövetből. A kezelés sikeréhez elengedhetetlen, hogy kíméletesen használjuk a kétrészes trepánfúrókat, és körültekintően bánjunk a donorszövettel. A technika amellett, hogy pénzt és időt takarít meg mind a páciens, mind a sebész számára, kiváló biológiai és immunológiai kompetenciával bír. Könnyen integrálható a mindennapi gyakorlatba, mivel alacsony költségekkel és kezelési idővel jár, másrészt megfelelő lágyrész managementtel kombinálva a nagyobb esztétikai kihívást jelentő eseteknél is hosszú távú, stabil eredményt ad.
PIACVEZETŐ MÁRKAKOMPATIBILIS GYÁRTÓ Az összes ismert implantátum rendszerrel kompatibilis.
Forrás: EDI Journal 2023/1


MÁR MAGYARORSZÁGON IS ELÉRHETŐ IPS
MEDENTIKA IMPLANTÁTUMOK
Magas Precizitású Implantációs RendszerInnovatív Komponensek


Ne hagyj ki egy ilyen lehetőséget! Óriási kedvezmények induló készletünkre!
Dr. Eduardo Anitua (Spanyolország)
SZÓLÓ FOGHIÁNYOK ELLÁTÁSA
EXTRA RÖVID IMPLANTÁTUMOK ÉS
TRANSZMUKOZÁLIS FEJ
SEGÍTSÉGÉVEL – 2:1 FELÉPÍTMÉNY/
IMPLANTÁTUM ARÁNY MELLETT
Retrospektív tanulmány
Manapság a minket felkereső és kezelési megoldások után érdeklődő páciensek többsége alkalmas az implantátummal történő rehabilitációra. Ennek oka elsősorban a jelenleg elérhető implantátumtípusok formai kialakításának fejlődésében rejlik, amellyel bármely klinikai szituációhoz alkalmazkodni tudunk rövidebb vagy kisebb átmérőjű implantátumokkal; illetve a regeneratív eljárások, amelyek olykor elkerülhetetlenek, szintén hatalmas fejlődésen mentek keresztül.1,2
Az extra rövid implantátumok alkalmazása mind az alsó, mind a felső állcsont vertikális defektusainál jól kiszámíthatóan alkalmazhatók, a jelenlegi adatok szerint a sikeresség 86,7–100% között mozog.3,4 Vertikális defektusoknál a fő problémát az okozza, hogy a csonthiány miatt az implantátumok és az azokra készülő fogpótlás egymáshoz viszonyított aránya rendkívül előnytelen. A protetikai tér nagy, és a felépítmény–implantátum arány gyakran meghaladja a 2:1 értéket. Ha tanulmányozzuk az erők lehetséges eloszlását, láthatjuk, hogy 2:1-nél nagyobb arány mellett egy erőkar keletkezik, kiváltképp igaz ez rövid és frissen behelyezett implantátumokra. Azt már többször kimutatták, hogy amennyiben több implantátumot sínezünk egy fogpótlással, ezek az előnytelen arány- és terhelési eloszlások nem eredményeznek nagyobb mértékű csontfelszívódást vagy sikertelenséget.5-7
Rövid és extra rövid implantátumokra, melyeket gyakran használnak lokalizált vertikális csonthiány esetén, szintén készülhet olyan protetikai felépítmény, ahol az arány
1. ábra: A vizsgált implantátumok átmérője és hossza az elhelyezkedésük függvényében.
meghaladja a 2:1-t. Egyes tanulmányok, amelyek a crestalis csontfelszívódást vizsgálták ilyen esetekben, kimutatták, hogy itt is magas volt az összesített túlélési ráta: 87%, 95,7%, illetve 96,6%.8-11 A szóló foghiányok pótlásával foglalkozó tanulmányok többsége azonban nem veszi figyelembe köztielemek, mint például a transzmukozális fejek lehetséges hatásait. Legtöbbször közvetlenül az implantátumon elhorgonyzott fogpótlásokat vizsgálják, ahol a kiégethető technikai elemek használata kompromittálhatja a felépítmény hermetikus zárását.12-20 Ennek hiánya periimplantitis gyakoribb kialakulásához vezethet, amely befolyásolhatja a túlélési adatokat a fent említett kutatásokban. Ez hatványozottan igaz azokban az esetekben, ahol a felépítmény–implantátum arány nagyobb, mint 2:1 és a laterális erők miatt könnyen képződhet rés terhelés hatására.13
Jelen tanulmányban olyan eseteket mutatunk be, ahol a páciensek rövid és extra rövid implantátumokat (7,5 mm és 6,5 mm) kaptak, a végleges felépítmények transzmukozális fejek-
2. ábra: A transzmukozális fejek magassága az implantátumok átmérőjének és hosszának függvényében.
3. ábra: A vizsgálatban részt vevő koronák hossza az őket viselő implantátumok függvényében.
re készülő, átmenő csavarral rögzülő szólókoronák voltak. A felépítmény–implantátum aránya minden esetben meghaladta a 2:1-t. Vizsgáltuk az implantátumok túlélését, a crestalis csont felszívódását, illetve a transzmukozális elem hatását.
Vizsgálati módszerek
Visszamenőleg vizsgáltunk meg olyan eseteket, ahol az implantátumok 2014 májusa és 2015 decembere között kerültek behelyezésre, így adatokat nyertünk arra vonatkozóan is, hogyan viselkedtek minimum 5 éves terhelést követően. Statisztikai analízis céljából az adatokat egységesen vezettük, a fő vizsgálati paraméter a csontmagasság és az implantátumok túlélése volt.
A vizsgálatban részt vevő páciensek implantációt megelőzően intraorális vizsgálaton estek át, kiindulási tanulmányi minta, illetve Cone Beam CT-felvétel készült, amely később egy speciális szoftver segítségével (BTI-Scan II) került kiértékelésre. A páciensek a műtétet megelőzően antibiotikus profilaxisban (2 g amoxicillin szájon át, 1 órával a beavatkozás előtt) és fájdalomcsillapításban (1 g paracetamol szájon át) részesültek. A beavatkozást követően, testsúlytól függően, még öt napig szedtek antibiotikumot (500–750 mg amoxicillin szájon át, 8 óránként).
Az implantátumokat ugyanaz a szájsebész helyezte be minden páciens esetében, figyelve az előfúrási technikára, alacsony fordulatszám mellett és vízhűtés alkalmazása nélkül.21-22
Előre egyeztetett időpontokban elvégeztük a varratszedést, illetve ellenőriztük, hogy adódtak-e nemkívánatos események az implantátumok behelyezése és a következő sebészi fázis között eltelt időben (5–6 hónap).
Miután az implantátumok megkapták a végleges protetikai ellátást (és terhelést), az első visszahívás 6 hónap elteltével, a későbbiekben évente történt.
Statisztikai kiértékelés
A fő vizsgálati paraméter az implantátum túlélése volt. Szekunder paraméterként a crestalis csont stabilitását, a pro-
tetikai komplikációkat és a fogpótlás túlélését vizsgáltuk.
A pácienseket osztályoztuk koruk, nemük és kórtörténetük függvényében is.
Az összegyűjtött adatok normál eloszlásának igazolására a Shapiro-Wilks tesztet alkalmaztuk. A kvalitatív változókat frekvenciaanalízissel, a kvantitatív változókat átlagértékekkel és szórással jellemeztük. Az implantátumok túlélési értékeit a Kaplan–Meier módszerrel számoltuk ki. Minden analízist az SPSS v15.0 (SPSS) szoftver segítségével, 5%-os szignifikancia szint (p<0,05) mellett végeztük.
Eredmények
Összesen 16 pácienst válogattunk be, akik megfeleltek az előzetes kritériumoknak. A résztvevők 42,9%-a nő, az átlagéletkor 54,9 ± 13,6 évre tehető (teljes koreloszlás: 32–77 év). A leggyakrabban a 26 (43,8%), ezt követve azonos gyakorisággal a 16, a 17 és a 25 (mindháromnál 18,8%) fogak kerültek pótlásra. A beültetett implantátumok jellemző átmérője 5,5 mm (31,3%) vagy 5 mm (25%) volt. Kétféle hosszúságú implantátum került beültetésre: 6,5 mm (56,3%) és 7,5 mm (43,8%). Az 1. ábra szemlélteti a behelyezett implantátumok eloszlását átmérő, hossz és behelyezési pozíció alapján.
Az átlagos behelyezési nyomaték 45,9 ± 7,1 Ncm (teljes tartomány 35–65 Ncm) volt. Az esetek negyedénél a csont keménysége az implantáció területén III típusnak (550 Hu) felelt meg. A terhelési protokoll minden esetben ugyanaz volt: zárt gyógyulás mellett a maxillánál 5, míg a mandibulánál 3 hónap telt el. A transzmukozális fejek leggyakoribb magassága 3 mm (43,8%), illetve 2,5 mm (18,8%) voltak, a teljes eloszlást a 2. ábra mutatja. A koronák vertikális hossza 13,1–18,9 mm között mozgott. A különböző korona- és implantátumhosszak egymáshoz képesti eloszlását a 3. ábra mutatja.
Az átlagos utánkövetési időszak 46,6 ± 22,5 hónap volt, amely idő alatt egyik implantátumot sem kellett eltávolítani. Az implantátumok mellett mesialisan 0,31 ± 0,51 mm, míg distalisan 0,33 ± 0,85 mm csontfelszívódás volt mérhető. Nem találtunk statisztikailag szignifikáns összefüggést a koronahossz és a mesialis vagy distalis csontfelszívódás (p=0,875 mesialis/ p=1,500 distalis), sem a teljes felépítmény–implantátumhossz és a mesialis vagy distalis csontfelszívódás (mesialis p=0,980/ distalis p=0,888) között. Nem találtunk korreláló kapcsolatot a koronahossz és a transzmukozális fej magassága, valamint a mesialis és distalis csontfelszívódás között; szignifikáns kapcsolatot nem sikerült kimutatni ezen paraméterek között egyik vizsgálati pontnál sem.
A 4–9. ábrán a tanulmányban részt vevő esetek láthatók.
Megbeszélés
A jelen tanulmányban vizsgált rövid és extra rövid, 7,5 mm és 6,5 mm hosszúságú implantátumok manapság biztonságos és kiváló kezelési alternatívát nyújtanak, mivel a páciensek számára kevesebb anyagi, biológiai és sebé-
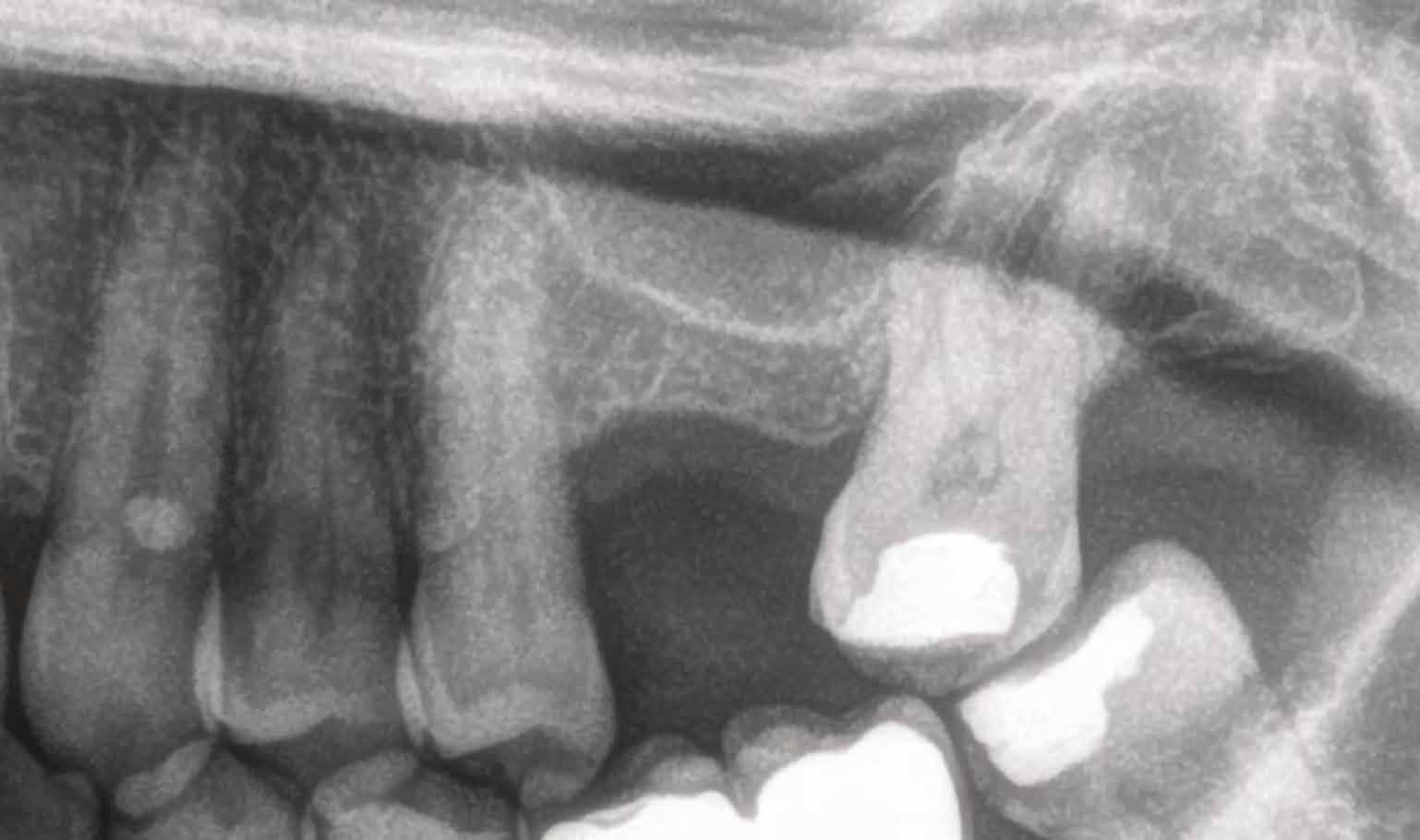
4. ábra: Kiindulási röntgenfelvétel a bal felső kvadránsban található foghiányról, amelyet egy rövid implantátummal pótoltunk.
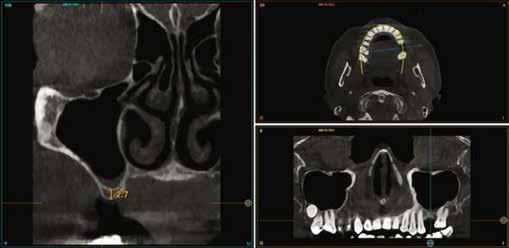
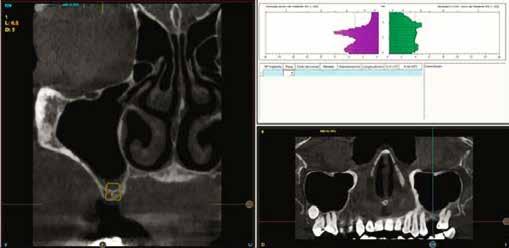
5–6. ábra: Tervezés a kiindulási Cone Beam CT-n: jól látszik a fogatlan csontállomány kiterjedése, illetve a beültetésre szánt 6,5 mm hosszú implantátum.
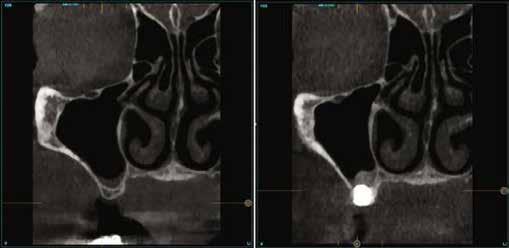
7. ábra: CT-felvételek a beavatkozás előtt és után: a műtétet követő 6 hónapos kontrollfelvételen jól látszik az osseointegrálódott implantátum.
szeti megterhelést jelentenek.8, 20-23 Hosszú távú túlélésük 98,9%, amely teljes mértékben összemérhető a natív, illetve az augmentált csontba helyezett hosszabb implantátumok eredményeivel.4,24
A vizsgált páciensek esetében kisebb felépítmény–implantátum arány mellett, a rövid és extra rövid implantátumok
körül nem tapasztaltunk nagyobb csontfelszívódást: az 1 éves kontrollnál csupán 0,4–0,5 mm-t, míg a 3 éves kontroll alkalmával 1,25 ± 0,99 mm-t mértünk.8-10,11
A transzmukozális fejek magassága egyik esetben sem módosította számszerűen a crestalis csontfelszívódás mértékét. Pácienseinknél a vizsgálat időtartama alatt azt tapasztaltuk, hogy a korona hosszához hasonlóan ez a paraméter sem növeli a megterhelt implantátum körül a crestalis csont felszívódásának kockázatát. Eredményeink alapján azonban elmondhatjuk, hogy a transzmukozális fejek jelenléte előnyökkel járhat, mivel jobb erőelosztást eredményez a környező csontban, illetve jobb zárást tesz lehetővé az implantátum és a protetikai felépítmény között. 13-16,18
Konklúzió
Vizsgálatunk alapján megállapíthatjuk, hogy a 6,5 mm és 7,5 mm hosszú implantátumok körül, előnytelen felépítmény–implantátum arányok mellett sem tapasztaltunk
8. ábra: Lenyomatvétel az implantátumról: a lenyomati fej átmérője és emergenciaprofilja lehetővé teszi a majdani fogpótlás körüli optimális lágyrész-adaptációt.
nagyobb mértékű crestalis csontfelszívódást vagy sikertelenséget. Eredményeink igazolására azonban további vizsgálatok szükségesek, amelyek részletesebb analízis -

9. ábra: A végleges fogpótlás szájba helyezését követően 2 évvel készült röntgenfelvétel. A kezelés eredménye stabil.
sel, nagyobb esetszámmal és hosszabb utánkövetéssel rendelkeznek.
Forrás: EDI Journal 2023/1

ÚJ MEDENTIKA SCANBODY ajándék! 2026. február 28-ig!!!

+3670 606 3000 +3670 560 6366
Szolgáltató és Kereskedelmi Kft. H-1065 Budapest, Nagymező u. 4.
zoltan.toth@regonimplant.hu iroda@regonimplant.hu


Prof. dr. Hady Haririan (Ausztria)
KEZELHETŐ-E A PERIIMPLANTITIS
NEM SEBÉSZI ÚTON?
A parodontális és periimplantáris kórképek új klasszifikációját 2018-ban vezették be, amellyel tisztázódtak az implantátumok körüli szövetek egészségének és elváltozásainak kritériumai is.1 A jövőben így lehetőségünk nyílik arra, hogy a periimplantitisszel kapcsolatban hiteles összehasonlító adatokat gyűjtsünk. Az elmúlt években hatalmasat fejlődött az implantológia, mind a digitális munkamenet, mind az anyagok területén. Ugyanakkor többet tudunk arról is, mik a sikertelenség okai és hogyan lehet ellensúlyozni a periimplantáris mucositis, majd következményesen a periimplantitis kialakulását.2
A társadalom öregszik és ezzel párhuzamosan növekszik azon páciensek száma, akik implantátummal a szájukban élnek. Egy tanulmány, amelyet a Bécsi Orvostudományi Egyetem Fogászati Klinikáján végeztek, rámutatott, hogy folyamatosan nő az idősebb, implantátummal élő páciensek aránya: míg 2013-ban a 70–75 év közötti ambuláns páciensek csupán 20%-ának volt fogászati implantátuma, ez az arány 2017-re elérte a 30%-ot.3 Az idős korral együtt jár számos olyan állapot, sokszor betegség, amely többféle gyógyszer együttes szedéséhez és hiányos táplálkozáshoz vezethet. Egyre nő azon idős páciensek száma is, akik inkább rögzített fogpótlással szeretnék harapásuk stabilitását megőrizni, ugyanakkor néha ezeket nehezebb tisztítani, mint a kivehető protéziseket. A szövődmények kockázata is növekszik a korral, és a periimplantitis szinte elkerülhetetlen, ha nem szentelünk idejekorán kellő figyelmet a megelőzésnek, a kockázati tényezők minimalizálásának és a szoros nyomon követésnek.
Hasonlóan a parodontitishez, ha a csont reszorpciója elindul az implantátum körül, nincs olyan terápiás módszer, amely kiszámíthatóan megszüntetné a gyulladást vagy biztos regenerációt eredményezne. Amennyiben az implantátum menetei közül több is exponálódik, a konzervatív kezelés lehetőségei korlátozottá, a sebészi beavatkozások (reszektív vagy regeneratív) pedig elkerülhetetlenné válnak. Ennek ellenére, a következőkben szeretnénk bemutatni néhány olyan periimplantitis esetet, amely kezdetben reménytelennek tűnt, mégis relatíve egyszerű terápiás eszközökkel megoldható volt. Ezek megoldást jelenthetnek mindaddig, míg egy implantátum nem teljesen mobilis (a bemutatott esetek közül az első sajnos ebbe a kategóriába esett).
A periimplantitis előfordulása és rizikófaktorai
Egyrészről tudjuk, hogy a foghiányokat pótló implantátumok sikeraránya relatíve magas tíz évet meghaladó utánkövetés
mellett.4 Másrészről viszont azt is megfigyelték, hogy tíz év elteltével az implantátumok 10–50%-ánál periimplantitis tünetei jelentkeztek. Általában véve a periimplantáris mucositis előfordulási gyakorisága 80%-ra, míg a periimplantitisé 28–56%-ra tehető.5 A mindennapi munkánk során is egyre gyakrabban találkozunk ezzel, de a kialakulás általában ismert rizikófaktorokra vezethető vissza.6 Néhány ezek közül:
• dohányzás
• korábbi parodontitis
• rossz szájhigiénia
• rendszertelen parodontális fenntartó kezelések
• szisztémás megbetegedések (pl.: kezeletlen diabetes, szív- és érrendszeri betegségek, immunszuppresszió)
A fentiek kombinációi is gyakoriak, amelyek tovább emelik a szövődmények kockázatát. Zitzmann és mtsai. már korábban kimutatták, hogy azoknál, akik parodontitisben szenvednek, hatszor valószínűbb a periimplantitis kialakulásának esélye, mint azoknál, akiknek egészséges a fogágya.7
Esetbemutatások
Rossz szájhigiénia és életmódbeli szokások miatt elveszett implantátum
A következő esetnél a sikertelenséghez számos tényező járult hozzá. Annak ellenére, hogy a páciens több mint 2 doboz cigarettát szív naponta, implantátumokon rögzülő fix fogpótlás készült számára. Állítása szerint nem tudja elviselni és nem szeretne a szájpadlását beborító, kivehető fogpótlást. Nem volt meglepő tehát, hogy erős dohányosként, nagymértékű alkoholfogyasztás és perzisztáló, elégtelen szájhigiénia mellett periimplantitis alakult ki. Ha a maradék fogazat parodontális állapotát elhanyagolják és ezen a páciens életmódja tovább ront, általában, ahogy ebben az esetben is, hét év elteltével alakul ki periimplantitis. A páciens ezen a ponton esztétikai problémák és az implantátumok mobilitása miatt kereste fel fogorvosát (1. ábra). A konzervatív parodontális terápia és szájhigiénés instruálás (fogköztisztító kefék használata) ebben a stádiumban már nem akadályozhatta volna meg az implantátumok elvesztését (2. ábra)
Implantátumok megőrzése szubgingivális homokfúvó kezelés és szisztémás antibiotikus terápia kombinált alkalmazásával
Meg tudják-e szüntetni a konzervatív terápiás módszerek az előrehaladott periimplantitist? Az itt bemutatott pácienseknél szisztémás antibiotikus kezelés és egyszeri szubgingivális homokfúvás kombinációja elegendő volt ahhoz, hogy az implantátumok körüli csont regenerálódjon. Egy randomizált egyszeresen vak klinikai vizsgálatban kimutatták, hogy
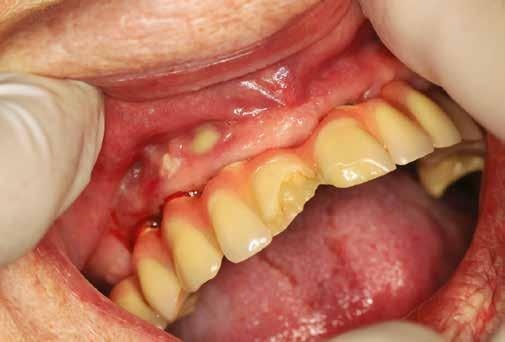
1. ábra: A páciens törött fogpótlással és mozgó implantátumokkal érkezett. A felső ajkat elemelve látszanak a többszörös sipolynyílások, amelyekből váladék ürül. – 2. ábra: A felső implantátumok menthetetlenek voltak.
nem feltétlenül jár klinikailag szignifikáns előnnyel a szisztémás antibiotikus kezelés abban az esetben, ha amoxicillin és metronidazol kombinációját egyszerre adjuk.8 Ugyanazt tapasztaltuk-e volna esetünkben, ha a szubgingivális tisztítást követően mellőzzük a 7 napos szisztémás metronidazol kúrát? Egy még frissebb randomizált klinikai vizsgálat szerint a szisztémás metronidazol kezelés, konzervatív terápiát követően adva, szignifikánsan javította a periimplantitis klinikai, radiológiai és mikrobiológiai paramétereit 12 hónapos utánkövetés mellett.9
A második, harmadik és negyedik páciensnél (3–5. ábra) az egyszeri szubgingivális homokfúvó kezelést egy hétnapos metronidazol kúra (500 mg naponta háromszor) követte.
Az implantátumok megőrzése interdiszciplináris kezelés útján
Nem minden beteg reagál olyan jól a fenti kezelésekre, mint a második, harmadik és negyedik páciens. Mindazonáltal az első választandó kezelés mindig a konzervatív kell legyen, és csak ha ez nem járt kellő klinikai sikerrel, akkor gondolkodhatunk el a sebészi megközelítésen, ideértve azokat a módszereket, amelyeket még nem támaszt alá kellő mennyiségű
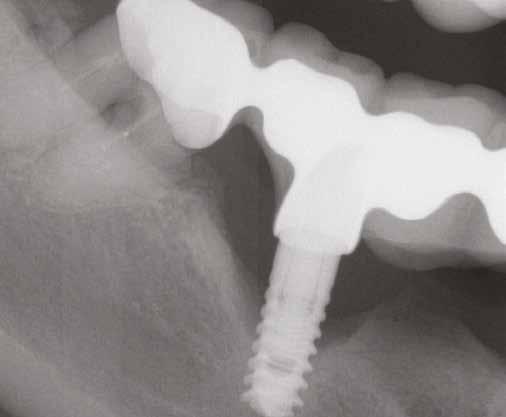
tudományos bizonyíték.10 Az ötödik esetben egy eredetileg reménytelennek tűnő implantátumot láthatunk, amelyet mégis sikerült megtartani, miután átesett a megfelelő parodontális/periimplantáris kezeléseken, illetve GalvoSurge tisztításon és membránnal kiegészített augmentáción (6. ábra). Ezek a beavatkozások, az augmentációhoz használt anyagok és az elektródos kezelések azonban relatíve költségesek, amely a pácienst terheli, ha az implantátumot meg szeretné őrizni. A sebészi beavatkozásokat csak az erre berendezett műtőkben és klinikákon lehet elvégezni. Az idősebb páciensek számára a kezelésekre való eljutás általában nehézséget okoz, mivel többségük már segítségre szorul a közlekedésben.11
Végső soron a periimplantitis kezelésének legjobb módja a megelőzés és a rizikófaktorok kontrollja, ideális esetben még mielőtt az implantátumok beültetésre kerülnének. Véleményem szerint a leggyakoribb hiba az elégtelen megelőzés és a helytelen, csupán dentálhigiénikus által elvégzett szájhigiénés fenntartó kezelés. Olykor a pácienseket akár néhány hetente is visszahívják tisztításra, de mindez nem állítja meg a már kialakult periimplantitist és további csontpusztulást eredményez.
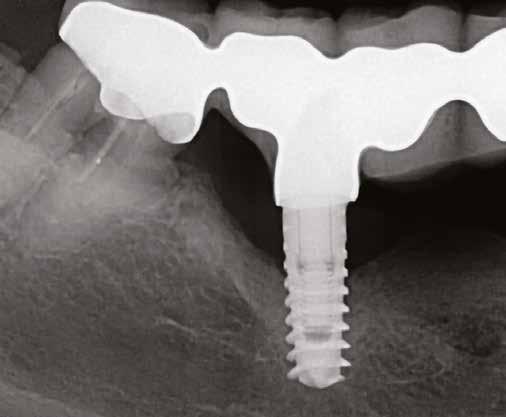
3. ábrák: A második eset, a 46 implantátum körül periimplantitis. 3. a. ábra: A konzervatív kezelést megelőző állapot. 3. b. ábra: Fél–egy évvel a kezelést követően.
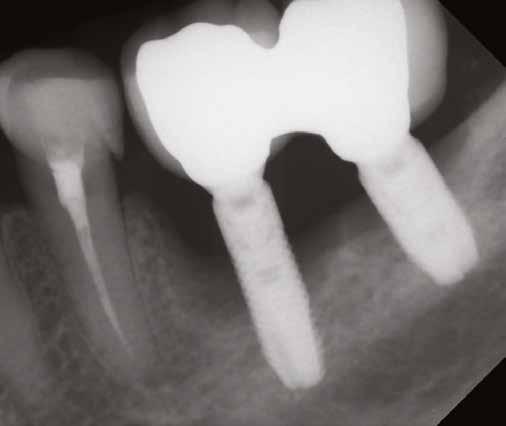
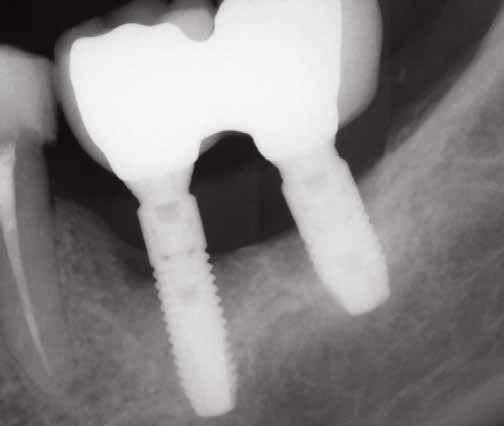
4. ábra: A harmadik eset, a 36 és 37 implantátumok körüli periimplantitis. 4. a ábra: A konzervatív kezelést megelőző állapot.
b ábra: Fél–egy évvel a kezelést követően.
5. ábra: A negyedik eset, a 36 implantátum körüli periimplantitis. 5. a ábra: A konzervatív kezelést megelőző állapot.
b ábra: Fél–egy évvel a kezelést követően.
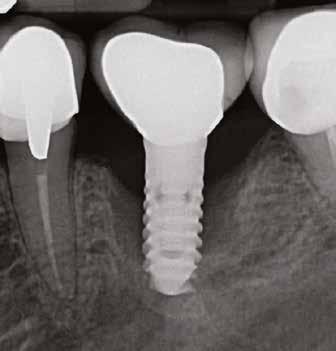
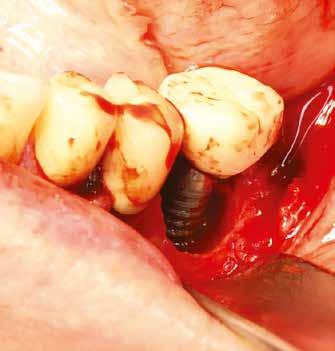
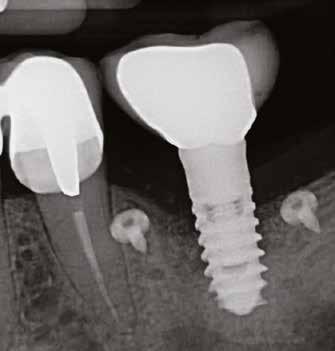
6. a–c ábra: Az ötödik esetnél a 36 implantátum eredetileg eltávolításra volt ítélve, de végül regeneratív sebészi beavatkozással sikerült megmenteni (1 éves kontrollröntgen).
4.
5.

6 fejezet 49 szakmai cikk 388 oldal 1980 színes kép
Róth Lajos
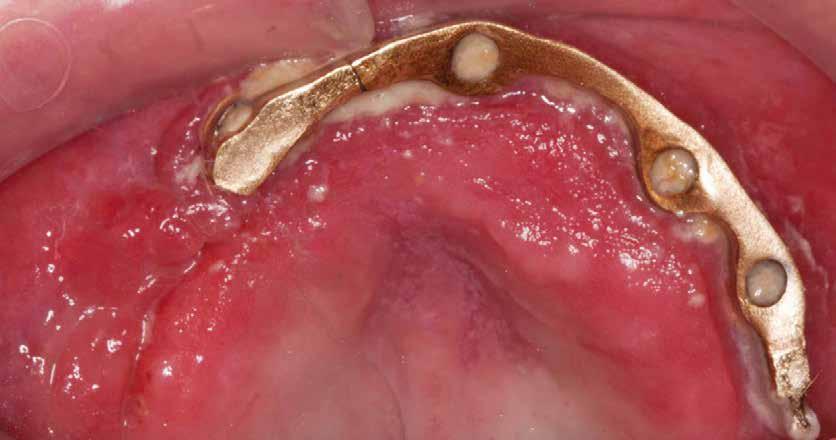
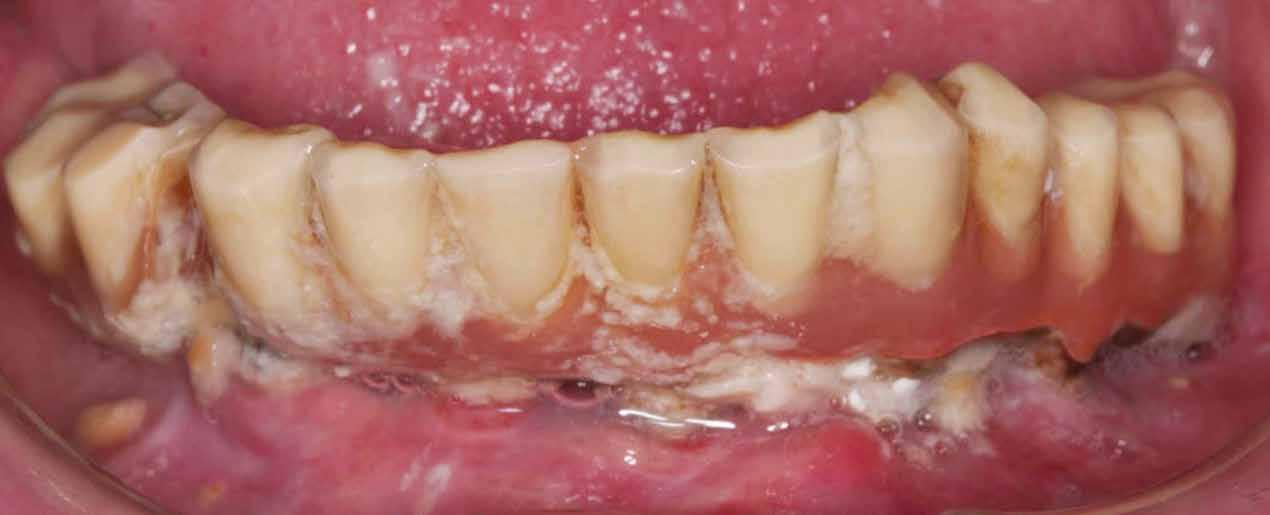
A következő séma segíthet az implantátumok szövődményeinek megelőzésében:
• rendszeres ellenőrzés hagyományos parodontális szonda segítségével (a speciálisan implantátumokhoz való műanyag szonda megkönnyítheti a szondázást, de nem elengedhetetlen hozzá)
• az implantátumok éves szintű, szoros ellenőrzése, hogy a kezdődő csontreszorpciók is mihamarabb felismerésre kerüljenek
• az esetleges komplikációk könnyebben orvosolhatók, ha csavarral rögzülő fogpótlást készítünk
• az idősebb pácienseknél tervezzünk előre: az implantátumokon nyugvó rögzített fogpótlásokat legyen módunk olyan kivehető megoldásra cserélni, amely a megmaradó implantátumokon támaszkodik
• a műíny kiterjesztését úgy határozzuk meg, hogy megfelelően lehessen tisztítani a fogpótlást
• tanítsuk meg a pácienseket a fogköztisztító kefék használatára; manapság még mindig gyakori, hogy csupán a fogselyem használatát mutatják meg a pácienseknek, amely nem elegendő implantációs fogpótlás megfelelő tisztán tartásához és nem távolítja el a lepedéket a gyakran tág interdentális résekből
Öregedő népesség
Az ENSZ adatai szerint 2050-re a világon 1,5 milliárd 65 év feletti ember él majd, az Európai Unió népességének pedig 25–40%-a tartozik majd ebbe a korcsoportba. Ahogy öregszik a népesség, úgy nő azok száma, akik ellátást igényelnek. Az Osztrák Szövetségi Statisztikai Hivatal adatai szerint a 90 év feletti nők 70%-a, a férfiak körülbelül 50%-a gondozásra szorul, legtöbbjüket rokonaik látják el otthonaikban. Hogyan illeszthető bele ebbe az életvitelbe egy bonyolult, sokszor rögzített fogpótlás rendszeres ápolása? Az ápolási intézményekben sem jobb a helyzet, az ápolók általában nem tudják ezeket a feladatokat elvégezni (a hatodik páciens például egy bécsi ápolási otthonból került hozzánk, 7. ábra ). Ezért fontos az idősebb páciensek (különösen, akik kísérőre szorulnak) rendszeres visszahívása. Erre a célra kiváló megoldást jelenthetnek a mobil kezelőegységek, amelyeket sajnos egyelőre csupán egyes projektekben használnak és nem érhetőek el szélesebb körben az osztrák lakosság számára. 12
Forrás: Implants 2023/1
7. a–b ábra: A páciensnek felül implantátumokon támaszkodó kivehető, alul csavarral rögzülő fogpótlása volt.






















Dr. Gáspár Lajos
ERŐS MAGYAR JELENLÉT A DENTIUM 2025-ÖS VILÁGKONGRESSZUSÁN
A világ 50 országából 1500 résztvevő rész vételével rendezték meg Bangkokban az Iconsiam épületében a Dentium cég ez évi világkongresszusát. A 40 tagú magyar küldöttség találkozhatott a legújabb fejlesztésekkel, valamint a cég vezetőivel, nemzetközi előadóival, megismerhette és kipróbálhatta az egyes új eszközöket. 2025. november 20-21-én a konferencia előadásainak fontosabb témacsoportjai voltak: Az implantológia múltja és jövője - Az arcüregemelés valamint a short implan tátumok alkalmazása - Az azonnali terhelés és a minimális csontpótlás - A minimal invaziv megoldások.

A szakmai kiállításon az implantológiához kapcsolódó anyagok, eszközök, berendezések élő bemutatására került sor. Szinte minden eszközt a gyakorlatban ki tudtak próbálni a résztvevők.
A dél-koreai fogászati implantátumgyártó cég 2000-es megalakulása óta lépéseket tett annak érdekében, hogy hírnevét a mai szintre építse. Alapítója Park Soo-Keun professzor volt, aki a céget azért hozta létre, hogy megfizethető áron biztosítson magas minőségű fogászati implantátumokat.
Az alapító professzor és csapata nagy hangsúlyt fektetett a kutatásra és fejlesztésre, melynek eredményeképpen a
Dentium kínálatában számos innovatív fogászati implantátum rendszer található, melyeket világszerte használnak.
Magyarországon a cég kizárólagos magyarországi partnereként már több, mint 24 éve forgalmazzák a fogászati implantátumait és implantológiában használt egyéb termékeket. A világcég európai központja 2023-ban Budapestre költözött.
Termékpalettáján a fogászati implantátumok, sebészeti eszközök, csontpótlók, varróanyagok, fogászati berendezések, labor termékek, a digitális fogászat rendszerei szerepelnek. A bio-anyagok termékvonalába tartoznak a csontpótlók, membránok, növekedési faktorok, és szövetsebészeti termékek, melyek mögött kiterjedt kutatási és fejlesztési háttér áll.
Rendszeresen szerveznek nemzetközi és országonkénti kurzusokat, a Dentium Akadémia rendszerében, ezek a hazai egyetemek részvételével folyamatosan akkreditált kurzusok. A Bangkokban megrendezett konferencia betekintést engedett az egész világon alkalmazott legújabb technológiákba, az egyre rohamosabb fejlődésbe. A tudományos, szakmai rendezvényhez rendkívül színvonalas társasági programok kapcsolódtak.




Könyvajánlataink











Ennek a könyvnek a kiadásával célkitűzésünk volt áttekinteni fogászati implantológiában hagyományosan alkalmazott csontmegmunkáló eljárásokat (kézi eszközök, forgóeszközök), összehasonlítva őket az új (piezo, lézer, mágneses kalapács /magnetic mallet = MM) módszerekkel, valamint bemutatni a csontpótló anyagokat és köztük az újnak számító BoneAlbumint.
Mind a mágneses kalapács, mind a BoneAlbumin a nemzetközi irodalomban is rendkívül újnak számít, egyelőre kevés vagy egyáltalán nincs sokéves tapasztalat, így fontos, hogy az eddigi ismereteket, technikákat, az elért eredményeket kellő kritikával, önkritikával kezeljük, és reálisan próbáljuk helyüket és szerepüket meghatározni a fogászati implantológiában.
Dr. Gáspár Lajos
Könyvem megszületését elsősorban dr. Forrai Judit professzor asszonynak köszönhetem. Az ő inspirálására született meg ez a történeti visszatekintés. 2014 februárjában a Semmelweis Egyetem Népegészségügyi Intézetének a tantermében megalakult a Magyar Orvostörténeti Társaság részeként a Fogászattörténeti Kör. Az alakuló ülésen érdekes előadások hangzottak el, majd azok befejeztével Forrai Judit tanárnő felkért, hogy tudnék-e az őszi program keretében a fogászati implantológia történetéről előadást tartani. Természetesen szívesen elvállaltam. Az orvoslás, a fogorvoslás történeti vonatkozásai mindig is érdekeltek, és a fogorvostan-hallgatóknak az érzéstelenítésről, az implantológiáról szóló előadásaimban állandóan próbáltam történeti vonatkozásokat is beépíteni. Engem elsősorban a gyógyító eljárások fejlődése érdekelt. Mi volt a régi gyógymódok – az akkori ismeretek szerinti – élettani, patológiai vagy akár vallási háttere?
Dr. Divinyi Tamás
A fogászat és különösen az implantológia fejlôdése az elmúlt évtizedekben az érdeklődés középpontjába került. Magyarországon napjainkban évi közel 60 000 darab fogászati implantátumot helyeznek be, ami mintegy évi 12 milliárd forint forgalmat generál az orvosi és fogtechnikai költségekkel együtt.
Az Implant Index című kézikönyv nemcsak a tudományos és szakmai ismeretek jelentős lexikális anyagát összegzi, hanem talán elsőként mutatja be az implantológiai piac jellemző vonásait, gazdasági elemzéseket, múltra, jelenre és jövőre vonatkozó adatokat, fejlődési tendenciákat. Ugyancsak új témának számít az implantációs betegek gondozását bemutató fejezet is. A könyv fejezeteiben először az adott témakör rövid, áttekintő bevezetésére kerül sor, majd ezt követi a lexikális ismeretanyag táblázatokban, majd elsősorban a mindennapi gyakorlatot segítő írások, cikkek következnek.
Dr. Gáspár Lajos és dr. Toldi Ferenc
Az implantológia a fogorvostudomány egyik legintenzívebben változó, fejlődő szakterülete. A foghiányok pótlásának szándéka - valamilyen csontba épített eszköz, anyag segítségével - több évezredes múltra tekint vissza. Az implantációs kísérletek azonban hosszú időn át - a nem megfelelő biológiai, anyagtani stb. feltételek hiánya miatt- többnyire nem jártak sikerrel. A nagy „előrelépést" a 20. század, annak is különösen a második fele hozta meg. Ezekben az évtizedekben számtalan próbálkozásról, kísérletről olvashattak az érdeklődők a hazai és a nemzetközi szakirodalomban egyaránt. A dentális implantológia mára már a fogorvoslás nélkülözhetetlen területe lett. A mindennapi gyakorlatban szükség van az ismeretek permanens bővítésére, frissítésére, hiszen egyre újabb és újabb implantációs rendszerek, fejlesztések, eszközök és eljárások megjelenésével szembesülnek - szinte naponta - a szakemberek.
Dr. Urbán István

Viz Dental Implant Kft. 1052 Bp., Váci utca 23. 1. em. 1/a Tel.:/fax: 06-1-318-4939, E-mail: office@vizdental.hu, www.vizdental.hu


SGS International Ltd. European Logistic Center 1047 Budapest, Károlyi István u. 1–3.
Tel.: +36 1 328 0427
Fax: +36 1 348 0428
E-mail: info@sgs-dental.com www.sgs-dental.com

ai_hird_47x69.indd



Implant Solution
Tel.: 06-20-326-0579
e-mail: info@implantsolution.hu Web: www.cowellmedi.hu





Dent-East Kft. 1112 Budapest, Rétkerülő út 51 www.dent-east.com • mail@dent-east.com
















klinikai tapasztalat és tudományos háttér. Folyamatos fejlesztés 16 éve. A LEGINNOVATÍVABB, PIACVEZETŐ


Kompressziós és bikortikális egyfázisú implantátumok választhatóan multiunit fejjel. Csavarozható stégekhez, overdenture felépítményekhez. Azonnali implantáció és azonnali terhelés meghatározott szakmai protokoll szerint. Folyamatos, többlépcsős kurzusok, praxistréning, felhasználótalálkozók. ISO, CE, nemzetközi klinikai tapasztalat és tudományos háttér. Folyamatos fejlesztés 16 éve.




CS 3700 CAD/CAM a piacvezető oralkamera Szkennelés kompromisszum nélkül Kompressziós





Bővebb felvilágosítás és






web: www.sofortimplant.com



