paraplyen
nr. 1 · 2026 · tidsskrift for hordaland og sogn og fjordane legeforeninger


nr. 1 · 2026 · tidsskrift for hordaland og sogn og fjordane legeforeninger

INVITERT INNLEGG
Krig i Europa Totalberedskapsløftet
SIDE 6
INVITERT INNLEGG
Ressursene må finne hverandre
Fred som unntak?
SIDE 9
SOGN OG FJORDANE
Beredskap i distrikt
Mer enn sykehusstruktur
SIDE 26
OSLO – STAVANGER – BERGEN – HAUGESUND
Siden 2006 har klinikkene våre hjulpet tusenvis av IVF-pasienter med drømmen om å få barn. Både single og par som ønsker fertilitetsbehandling får hjelp på vår klinikk i Bergen sentrum. Single kvinner og kvinner i parforhold har hos oss også muligheten til å fryse ned eggene sine. Kontakt Dr. Kirsten Øvergaard Hope eller Dr. Ørjan L. Vermeer på vår klinikk i Bergen for mer informasjon.
Aktuell behandling: Eggfrys Du finner oss på Helsenett

Si hallo til Team Bergen i Kong Oscars gate :-)
✓ Samarbeider med fastleger til fertilitetspasientens beste.
✓ Tilbyr de samme behandlingsmetodene i alle avdelingene.
www.klinikkhausken.no
✓ Viser regelmessig til de beste resultatene i Norge.

Grethe Fosse
grethe.fosse@modalen.kommune.no
I skrivende stund kan det nesten se ut som vi må forberede oss på krig og at vi i helsevesenet dermed vil få langt større og helt andre oppgaver enn dem vi har erfaring fra.
Beredskapsåret handler om å styrke samfunnets evne til å håndtere kriser som krig, pandemi, naturkatastrofer og langvarige strømbrudd. Erfaringene fra covid19pandemien og økt internasjonal uro gjør at myndighetene har større fokus på beredskap – både nasjonalt og lokalt.
Helse vil alltid være en sentral del av beredskapen. Helsevesenet må kunne håndtere plutselige økninger i pasienter, sikre tilgang på tilstrekkelig medisiner og utstyr, og beskytte sårbare grupper. I Norge har vi Helsedirektoratet, FHI og Direktoratet for samfunnssikkerhet og beredskap som viktige medspillere i planlegging og koordinering av helseberedskap. Heldigvis.
Beredskapsåret understreker betydningen av egenberedskap. Innbyggere oppfordres til å ha et lite lager av nødvendige medisiner, førstehjelpsutstyr og nok mat og vann til å klare seg i minst 72 timer. God folkehelse, kunnskap om førstehjelp og psykisk robusthet er like viktig som medisinsk behandling i en krisesituasjon.
Beredskapsåret forteller oss at helse ikke bare handler om sykehus og behandling, mesn også om forebygging, samarbeid og forberedelse. Et godt forberedt samfunn er bedre rustet til å beskytte liv og helse når kriser oppstår – hvis de oppstår…
Jeg ønsker dere et godt forberedt år!
Hordaland legeforening – kollegial støttegruppe:
Kristian Jansen (Leder)
Bergen kommune
Tlf. privat: 945 01 822
Epost: jansen.kristian@gmail.com
Jelena Vlku-Danjec
Sletten Allmennpraksis, Bergen
Tlf. privat: 967 36 936
Epost: jdanjec@yahoo.com
Elisabeth Tangen Haug
Kronstad DPS, Bergen
Tlf. privat: 996 03 503
Epost: elisabeth.tangen.haug@helsebergen.no
Lars Onsrud
Kronstad DPS
Tlf. privat: 917 28 580
Epost: l.onsrud@online.no
Sogn og Fjordane legeforening – kollegial støttegruppe:
Thomas Vingen Vedeld (Leder)
Stad kommune
Tlf. privat: 970 04 492
Epost: thomas.vingen.vedeld@stad.kommune.no
Jan Ove Tryti
Sogndal kommune
Tlf. privat: 917 73 798
Epost: jan.ove.tryti@sogndal.kommune.no
Kristin Susanne Mundal
Røde Kors Haugland Rehabiliteringssenter
Tlf. privat: 957 88 892
Epost: mundalkristin@hotmail.com
Kjell-Arne Nordgård
Legegruppa SMS – Sunnfjord medisinske senter
Tlf. privat: 414 59 620 Epost: kjell80@gmail.com
Du står fritt til å ta kontakt med støttekolleger i andre fylker enn der hvor du selv bor eller jobber.
paraplyen
tidsskrift for hordaland og sogn og fjordane legeforeninger
Paraplyen
Ansvarlig redaktør:
Inger Marie Fosse ingermarief@hotmail.com
Nr. 1 · 2026 — 36. årgang Hordaland Legeforening
Leder: Grethe Fosse Legenes hus, Kalfarveien 37, 5022 Bergen
Tlf: 905 50 127 post@hordalandlegeforening.no
Sogn og Fjordane Legeforening
Leder: Jan Ove Tryti jan.ove.tryti@sogndal. kommune.no
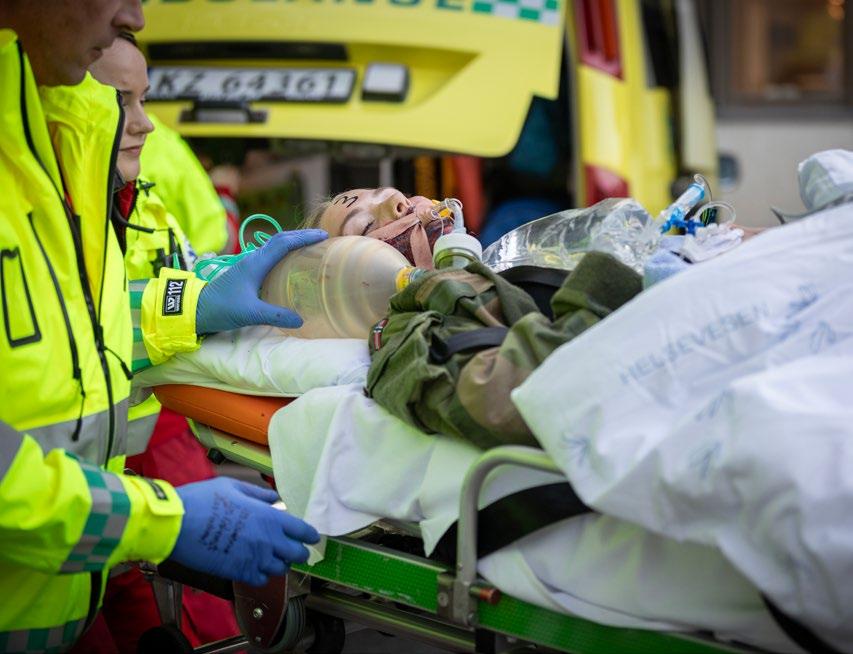
Forsidebilde: Totalforsvarsøvelse med masseskade på Jørstadmoen. Foto: Anette Ask, Forsvaret.
Grafisk produksjon og annonsesalg: Apriil Media AS annonse@apriil.no

Inger Marie Fosse ingermarief@hotmail.com
En ny type risikoforståelse i samfunnet.
Vi lever i en krevende tid på mange måter. Slik den politiske situasjonen utvikler seg i land som er både fjernt fra oss og nærmere oss, kan det som er trygt og det som er sikkert, nesten oppleves å endre seg fra dag til dag. Et tema som går igjen og som mange er opptatt av for tiden, er beredskap. Temaet er stadig på programmet på kurs og konferanser i mine kretser. Fra å være et fokusområde for særlig interesserte og dedikerte, har det nå blitt allemannseie i befolkningen. Jeg skjønte det den dagen jeg fikk sjekkliste for egenberedskap i posten fra det offentlige Norge, at noe var i ferd med å skje. En ny type risikoforståelse var i ferd med å sette seg i samfunnet. Kanskje kommer vi aldri tilbake der vi var.
Med et slikt bakteppe ble det tydelig at et av Paraplyens nummer måtte dedikeres til beredskap. Temaet belyses på flere måter gjennom innsiktsartikler fra leger med tilknytning til forsvaret, fra medisinsk nødmeldetjeneste, utdanningssektoren, allmennpraksis og distrikt.
Det «nye» styret i Sogn og Fjordane legeforening er endelig på plass, og i dette bladet har vi gleden av å presentere styremedlemmene. Vi får også høre mer om Dialogkonferansen som nylig ble arrangert på Solstrand som avslutning på «Fronesisprosjektet». Utdanningsvilkårene for medisinstudentene i allmennpraksis engasjerer bredt. Ellers er det mye å se frem til på kursfeltet. Hva med et kurs om sunne relasjoner ved Norges eneste baroni? – Det er bare å melde seg på!
For kort tid siden fikk styret i Hordaland legeforening den triste beskjeden om at Ola Jøsendal hadde gått bort, bare 65 år gammel. Ola var gift med leder i Hordaland legeforening, Grethe Fosse. Han stilte stadig opp for foreningen med reflekterte og engasjerende artikler i Paraplyen og med foredrag og praktisk bistand på foreningens arrangementer. Vi vil få uttrykke stor takknemlighet for alt Ola bidro med for Hordaland legeforening. Hans skarpe penn, kloke hode og store samfunnsengasjement vil bli savnet. Våre varmeste tanker og dypeste medfølelse går til Grethe og de 6 barna som har mistet sin mann og far. Vi vil bevare minnet om Ola i takknemlighet.
Styret i Hordaland legeforening
Vi har lenge levet i fred, men nå er det krig i Europa.

Jan Sommerfelt-Pettersen
Kontreadmiral, lege og spesialist i samfunnsmedisin. Tidligere Sjef for Forsvarets sanitet. Spesialrådgiver i Helse Bergen med beredskap som hovedoppgave. jan@sommerfelt-Pettersen.no
Etter at Berlinmuren falt i 1989 og jernteppet forsvant med Sovjetunionens oppløsning i 1991, halverte vi Forsvaret og nedla mesteparten av Totalforsvaret. Mobiliseringsforsvaret ble nedlagt på begynnelsen av 2000tallet.1 Den store mobiliserbare militære helsetjenesten (saniteten) ble nedlagt samtidig. I dag har vi bare én helsetjeneste.2 Det ble slutt på å bygge tilfluktsrom i 1998.3
I 2008 angrep Russland nabolandet Georgia. Vi trodde det var et unntak. I 2014 okkuperte de Krim og angrep Donbass. Var det virkelig krig? I 2022 ville de ta hele Ukraina. Da måtte vi vel våkne?
ANGREP PÅ HELSEINSTITUSJONER
Det var ikke lenger mulig å lukke øynene for et aggressivt Russland. Parallellen til etterkrigstidens aggressive Sovjetunionen ble ubehagelig påtrengende. Den siste illusjon forsvant med massakren av sivile i Butsja i 2022.4 Det er over 2800 verifiserte russiske angrep på helseinstitusjoner i Ukraina.5 Det er ikke verifisert noen ukrainske angrep på helseinstitusjoner i Russland. For oss som helsearbeidere er angrepene ikke bare brudd på Genèvekonvensjonene, men et varsel om at russerne vil angripe sykehus. Vi har blitt et mål.
Vi er det rikeste landet i Europa. Vi ligger vegg i vegg med verdens største ansamling av atomvåpen på Kola, noe som gir oss en viktig geostrategisk plassering. Russlands krig mot Ukraina har gjort oss viktigere, og mye rikesre, som strategisk energileverandør.
NEDPRIORITERING AV EGET FORSVAR
I 2014 besluttet NATO at 2 % av bruttonasjonalproduktet (BNP) skulle gå til forsvar innen 2024.
Vi skrev under. Statsminister Erna Solberg sa at «prosentmål er tull».6 Statsminister Jonas Gahr Støre lovet å oppfylle kravet om 2 %, men to år for sent.7 Europas rikeste land prioriterte ikke eget forsvar. Vi la støtten til Ukraina inn i regnestykket for å pynte på prosenten.
Russlands krig medførte at vi nedsatte to kommisjoner. Det haster, hevdet Forsvarskommisjonen i sin rapport fra 2023.8 Det er alvor, understreket Totalberedskapskommisjonen samme år.9 Det haster, og det er alvor.
Ukrainakrigen er den mest dødelig krig i Europa siden 1945.
DU SOM JOBBER I HELSE, HVORDAN ER DET PÅ
DITT ARBEIDSSTED?
KLAR TIL KRIG?
I 2025 besluttet NATO 3,5 5 % til militært forsvar og 1,5 % til totalforsvar.10 Vi forpliktet oss. Både statsminister Jonas Gahr Støre og utenriksminister Espen Barth Eide antydet at det vi allerede hadde gjort, tilfredsstiller 1,5 % av BNP.11 Det betyr at staten ikke trenger å bevilge mer penger til totalforsvaret. Stortinget bevilget heller ikke penger til totalforsvar i Totalberedskapsmeldingen.12
En natt i 1936 var dikteren Arnulf Øverland søvnløs. Da skrev han diktet «Du må ikke sove». En strofe er «Europa brenner» og en annen krever handling «Du må ikke tåle så inderlig vel, den urett som ikke rammer deg selv».13
Vårt forsvarskonsept tilsier at forsvarsevnen hviler på tre likeverdige og gjensidig avhengige funksjoner det militære forsvar, totalforsvaret og de allierte.14
Vi har bare én helsetjeneste i Norge. Helse i kommuner og på sykehus må håndtere krigen fra første krigsskadde. Forsvarsdepartementet tar seg av krig og Helsedepartementet tar seg av helse i hele kriseog konflikspekteret – fra fred og katastrofer gjennom hybride kriser til krig.15
Direktoratet for samfunnssikkerhet og beredskap (DSB) forventer egenberedskap i syv dager. 46 % av befolkningen har begynt, mens 29 % har beredskap for syv dager.16
Du som jobber i helse, hvordan er det på ditt arbeidssted? Klar til krig? Hvor mange sykehus har mat for syv dager? Hvor mange omsorgsboliger har strømaggregat? Når husholdningene går tom etter syv dager, hvor henvender de seg? I Ukraina har de stått i krigen i fire år.
Ett av hovedmålene i Oppdragsdokumentet til Helse Vest for 2026 er – «Spesialisthelsetenesta bidreg til samfunnstryggleik og er førebudd på kriser og krig». Vi skal ha «ei helseteneste som er i stand til å handtere masseskadar og halde oppe kritiske funksjonar i kriser og krig … og det er behov for eit intensivert sivil-militært samarbeid for å støtte Forsvaret og allierte i heile krisespekteret».
Oppdraget er greit. Det er ugreit at det ikke er finansiert. Kontrasten til det militære er foruroligende. Forsvarsløftet er en opprustning av Forsvaret. Et enstemmig Storting doblet forsvarsbudsjettet for 2024–2036 – i sum 1624 milliarder kroner.17 Slik er det ikke i helse eller noe annet sted i totalforsvaret.
Av plasshensyn, la oss velge ett eksempel. Mange nye sykehus er bygget de siste årene. Det er bra. Ingen av de nye sykehusene har tilfluktsrom, hverken til dekningsrom for ansatte og pasienter eller trygge steder hvor sykehusets kjernefunksjoner kan opprettholdes i krig. Helseministeren har blitt utfordret på dette. Han svarer at saken er under utredning. Forskriften18 har vært suspendert siden 1998. Jan Christian Vestre sier at avklaring er en prioritert oppgave for regjeringen og at finansiering av dette vil være en del av de ordinære budsjettprosesser.19 Vi er fire år inn i en krig og har snart passert 3000 direkte angrep på helse i Ukraina. Hva skal til for at regjeringen våkner? Handling er viktigere enn ord.
Den 11. februar ble totalforsvarsåret 2026 offisielt åpnet. «Her må alle skjerpe seg», sa justis og beredskapsminister Astri AasHansen.20
IKKE STRIDSKLAR
Regjeringen og Stortinget har all ære av Forsvarsløftet. Like viktig for landets forsvarsevne er totalforsvaret. Totalforsvarsløftet må være minst like stort. Tilfluktsrom på sykehus er innlysende, men det er bare ett av mange områder som helse er avhengig av for å virke i hele krise og konfliktspekteret, og ingen områder er finansiert. Totalforsvaret er ikke klar til strid.
Øverland tok ikke hardt nok i da han sa at «Du må ikke sove». Regjeringen bør lytte til sin egen justis og beredskapsminister – «Her må alle skjerpe seg».
HVA SKAL TIL FOR AT REGJERINGEN VÅKNER? HANDLING ER VIKTIGERE ENN ORD.
1. Heier, T. 2021. NATOs rolle i norsk forsvarsreform, 1998–2002. Internasjonal Politikk, 79(2); 208–217.
2. Friberg, FF. 2026-02-05. En helsetjeneste i krig. Dagens medisin.
3. St.meld. nr. 25 (1997–98). Hovedretningslinjer for det sivile beredskaps virksomhet og utvikling i tiden 1999–2002.
4. https://no.wikipedia.org/wiki/Butsja-massakren Anvendt: 2026-02-10.
5. https://www.who.int/europe/news/item/06-02-2026-ukraine--whoseeks-us-42-million-in-2026-to-protect-health-care-as-war-enters-itsfifth-year Anvendt: 2026-02-10.
6. 2015-06-26. Solberg om forsvarsbudsjett. Prosentmål er tull. Dagens næringsliv.
7. 2023-05-02. Regjeringen vil oppfylle Natos mål om 2 prosent av BNP til forsvar. E24. I 2024 var % 1,8 (https://www.tv2.no/direkte/agnh9/ statsbudsjettet-2024/651fb2030f4b3b827c6fa385/forsvarsbudsjettet-blirpa-18-prosent-av-bnp-ifolge-regjeringen Anvendt: 2026-02-10) og først i 2025 var den 2,15 (når man ikke tar med Ukrainastøtten)( https:// www.regjeringen.no/no/aktuelt/forsvarssatsing/id3056071/ Anvendt: 2026-02-10).
8. NOU 2023: 14. Forsvarskommisjonen av 2021 - Forsvar for fred og frihet.
9. NOU 2023: 17. Nå er det alvor - Rustet for en usikker fremtid.
10. NATO. 2025-06-25. The Hague Summit Declaration.
11. https://www.regjeringen.no/no/aktuelt/regjeringen-vil-bruke-5-prosent-av-bnp-til-forsvarsrelaterte-formal/id3110204/ Anvendt: 202602-10.
12. Meld. St. 9 (2024–2025) – Totalberedskapsmeldingen: Forberedt på kriser og krig.
13. https://no.wikipedia.org/wiki/Du_m%C3%A5_ikke_sove Anvendt: 2026-02-11.
14. Se 4. Sentrale begreper i NOU 2023: 14. Forsvarskommisjonen av 2021 - Forsvar for fred og frihet.
15. Ibid.
16. https://www.dsb.no/aktuelt/flere-er-forberedt-pa-en-krise/ Anvendt: 2026-02-11.
17. Prop. 87 S (2023–2024) Forsvarsløftet – for Norges trygghet. Langtidsplan for forsvarssektoren 2025–2036.
18. FOR 1995-03-15-254 Om tilfluktsrom.
19. 2026-01-31 Spørretimen, Stortinget.
20. 2026-02-11 NRK Dagsrevyen.
Fred som unntak heller enn regelen?

Ole H. Budal
Lege/spesialist i arbeidsmedisin. Sjef Saniteten i Sjøforsvaret.
obudal@mil.no
Beredskap er et ord som er oftere på våre lepper enn tidligere. Vi som har studert medisin og gjennomgått vår voksentid i dyp fred er nå i ferd med å vende oss til en litt annen verden. En verden der trusselen om krig og konflikt er mer nær enn den var på 90 og 2000tallet. Rett nok er ikke dette en ny situasjon for Europa og verden, det er vel mer riktig å si at de siste 30 årene med dyp fred har vært unntaket heller enn regelen når man ser på historien fra forrige århundre. Et århundre med to verdenskriger, en lang og kald krig, og en oppbygging av en verdensorden som vi nå ser slå sprekker.
BEREDSKAP I VID FORSTAND
Hva er egentlig beredskap i vid forstand? Det handler vel om å være forberedt på det som kan inntreffe, enten det er pandemi, naturkatastrofe, krig eller konflikt, og denne listen kan nok gjøres lengre. Forberedelse handler om materiell, personell, og om logistikk/forsyning og kompetanse. Vi fikk testet sårbarheten vår noe mellom 2020 og 2022 i forbindelse med pandemien, for eksempel med tanke på forbruksmateriell og legemidler. Med globalisering følger sårbare forsyningslinjer, både i forhold til konkrete vareleveranser, men også når det gjelder digital infrastruktur, energiinfrastruktur og finansielle transaksjoner. Det er da viktig å ha med seg at disse linjene er utsatte for hybride angrep og sabotasjeaksjoner, noe vi har sett flere eksempler på de siste årene. Beredskap handler også om å være forberedt på slike angrep.
Denne sårbarheten kan til en viss grad mitigeres, og flere stater gjør det. Et eksempel fra vår bransje er følgende: I 2018 uttalte Russland at de innen 2021 ville være selvforsynt med legemidler. De gjør seg dermed mindre sårbare for f.eks. internasjonale sanksjoner innenfor dette området. I 2022 gikk de til fullskalaangrep på Ukraina. Har disse begivenhetene noen sammenheng? Kanskje, kanskje ikke, men det viser at helseberedskap er en sårbarhet i et samfunn i krig og krise. Legemiddelmangel eller frykten for legemiddelmangel er for øvrig et skissert krisescenario i Norge som blant annet DSB øver på.
VI SOM HAR STUDERT
MEDISIN OG GJENNOMGÅTT
VÅR VOKSENTID I DYP FRED ER NÅ I FERD MED Å VENDE
OSS TIL EN LITT ANNEN VERDEN.

FORSVARET SOM VÅR FORSIKRING
Forsvarets virksomhet er i bunn og grunn en forsikring. En forsikring for å ha evne til å svare på trusler mot nasjonen, og sikre vår suverenitet. Med andre ord, en beredskap mot krenking av vår uavhengighet som nasjon. Vi ønsker jo ikke å bruke Forsvaret til maktutøvelse, på samme måte som man ikke ønsker å bruke sin bilforsikring, men sikkerheten er der. Forsvaret bidrar selvsagt også i krisehåndtering på norsk jord, f.eks. ved naturkatastrofer m.m. Men dette skjer formelt etter bistandsanmodning fra annen etat. En viktig tilleggsfunksjon Forsvaret har handler om avskrekking. For eksempel hindrer maritim tilstedeværelse fra Kystvakt og Marine i Barentshavet fremmede makter i å fylle et evt. vakuum og ta seg til rette.
TVERRSEKTORIELLE KRISER
De fleste kriser treffer flere sektorer i et samfunn. Norge er delt inn etter sektorprinsippet, og justissektoren og justisdepartementet blir som oftest ledende
sektor i håndtering av en nasjonal krise. Likevel, det er sjelden at utfordringene begrenser seg til et departement. Da blir det ytterst viktig at «ressursene finner hverandre» som er tittelen på dette innlegget. Det er vel også dette totalforsvaret handler om, at man i fellesskap, militært og sivilt, kommunalt og statlig, offentlig og privat, er best mulig forberedt på krisen som kommer, enten det er en militær trussel eller en annen.
Har vi da grunn til å være bekymret for hvilke helseimplikasjoner en krise eller krig kan føre til?
Både ja og nei. Krig er definitivt ikke bra for folkehelsen, og vi som samfunn må være forberedt på det uventede, noe som må sies å være krevende, og kostbart. Krig fører til skader og sykdom, ikke bare hos de stridende parter, men også hos befolkningen for øvrig. Det ser vi med skrekk i dagens krig i Ukraina. Læringskurven vil være bratt og helseressursene vil måtte prioriteres på en annen måte enn det som gjøres i dag, slik det har vært og er i Ukraina.
MILITÆRSYKEHUS
Likevel, Norge har kanskje bedre forutsetninger enn mange andre nasjoner for å kunne være godt forberedt hva gjelder helseberedskap. Først, legetettheten i Norge pr. capita er blant de høyeste i verden. Vi har også i stor grad et offentlig helsevesen som inngår i Totalforsvaret, og som følgelig har sine oppdrag i krise og krig. I Norge jobber over 300.000 mennesker i helsevesenet, ca 18.000 i Forsvaret, samt 10.000 vernepliktige, hvorav en brøkdel av disse i saniteten, altså det militære helsevesenet. Helsevesenet er altså gigantisk i forhold til Forsvarets helseressurser.
Da blir det forståelig at våre offentlige sykehus også har rollen militærsykehus, sagt på en annen måte, de regionale helseforetakene har en vesentlig rolle som militærsykehus hvis det blir krig på norsk jord. I en hverdag med ressursknapphet, korridorpasienter og travle vakter, har kanskje ikke dette vært øverst på prioriteringslisten når trusselen om krig har vært lav. Min påstand er at vi er midt inne i et kulturskifte her; en erkjennelse av behov for beredskapsfokus gjennom revitalisering av Totalforsvaret forsterket av lærdommer fra Covid19pandemien.
Foreløpig ser man kanskje ikke dette gjennom ressurstilfanget, det er fortsatt ressursknapphet, det er dessverre også fortsatt slik at man møtes med neserynking hos avdelingsleder på sykehus hvis man har bistilling i Forsvaret. Det er kanskje fordi dagens utfordringer må løses før morgendagens, det er ikke krig i Norge i dag, men det er vaktlister som skal dekkes, det er korridorpasienter og det er sykefravær. Dette er forståelig nok, det tar lang tid å snu et stort skip, men vi må også løfte blikket og tenke fremover. Det gjør vi også. Det arrangeres nå tverrsektorielle beredskapsøvelser i flere regioner. I Bergen har dette vært arrangert to år på rad med deltagere fra Forsvar, Helse og Justis, med mange læringspunkter. Dette er det en intensjon om å gjenta.
Det leder meg inn til neste punkt som er kultur og interoperablitet/evne til å fungere i fellesskap. Det siste først; Det er selvsagt et skille mellom oppgavene til det militære helsepersonellet i uniform og det sivile i ambulanse og i helsetjenesten. Det militære har et annet operasjonsområde som inne
har noe større risiko i forhold til hvor sivile helse og evakueringsressurser kan ferdes. Likevel, det er brytningspunkter og treffpunkter og åpenbart et behov for samvirke og interoperabilitet. På overordnet nivå finnes disse tverrsektorielle treffpunktene gjennom Totalberedskapsrådet og Fylkesberedskapsrådene, der ulike statlige og kommunale aktører treffes med fokus på beredskap. Det er imidlertid viktig at disse institusjonene benyttes, også hva gjelder helseberedskap. Det betyr at stakeholders, det være seg kommunale helseressurser, statlige eller militære, bør være representert med riktig kompetanse, riktig forberedt, og en tydelighet i forhold til roller, ansvar og myndighet.
Det er mange konkrete områder som kan diskuteres i disse fora og føre til aksjonspunkter. Viktige samvirkeområder i så måte er felles kommunikasjonsplattform, materiell/legemiddelrotasjon, elektromedisinsk utstyr, trening og øving. Innenfor helse er det ulikheter, men nok mer som forener enn som skiller oss. Dette gjør at det i større grad enn i dag bør være rom for like prosedyrer og behandlingsprotokoller, samt hospitering begge veier. Det er vanskelig å få en perfekt løsning for alle aktører, men det beste må ikke bli det godes fiende og ulike øvingsarenaer for samvirke vil bygge relasjoner og nettverk. Dette er et uvurderlig grunnlag for samvirke og samarbeid når krisen først inntreffer. Det vil bryte ned kulturbarrierer, senke terskel for kontakt og redusere klartid til innsats. Resultatet vil være at vi som samfunn er enda bedre forberedt til å håndtere en krise enn vi er i dag.
DE FLESTE KRISER
TREFFER FLERE SEKTORER I ET SAMFUNN. (...) DA BLIR DET YTTERST VIKTIG AT «RESSURSENE FINNER HVERANDRE».
Kortsiktig økonomisk vinning må ikke trumfe god beredskap.

Håkon Eliassen
Samfunnsmedisiner i forsvaret hse83@icloud.com
Direktoratet for Samfunnssikkerhet og beredskap har med prosjektet Totalforsvarsåret 2026 – ett prosjekt for å «styrke Norges evne til å forebygge og håndtere sikkerhetspolitiske kriser og krig», med ett ord kan dette kalles beredskap.
Europa er i krig, og den kommer stadig nærmere oss lengst nordpå. Krig er brutalt, mange blir skadd og skadene er annerledes enn hva vi er vant med. Traumepasienter kan ha behov for blodtransfusjon initialt eller under kirurgi, og krigen utkjempes i hele landet, også langt unna nærmeste blodbank.
ETABLERING AV NØDBLODGIVERKORPS
Tidlig blodoverføring er anbefalt ved behandling av pasienter med livstruende blødning (Traumemanualen HUS). Blod er ferskvare og når det tappes fra en blodgiver kan det lagres kaldt i om lag 4 uker. Det er og begrenset hvor ofte en blodgiver kan gi blod. Å ha tilstrekkelig og tilgjengelige lager av blod i Norge er utfordrende. Løsningen kan være å beholde blodet i originalinnpakningen (menneskekroppen) inntil det trengs. Dette gjør man ved å etablere et nødblodgiverkorps. Dette er en gruppe blodgivere som er rekruttert og selektert på vanlig måte, men som først kalles inn til blodgivning ved behov.
NORSK SENTER FOR BLODBEREDSSKAP
Helseberedskapsrådet har fulgt råd fra Forsvarets Sanitet og etablert et norsk senter for blodberedskap (NoKBlod) lokalisert på Haukeland Sykehus i Helse Vest. Dette senteret har gjennom prosjektet «Finn
markspiloten» gjennomført opplæring av helsepersonell, rekruttert lokale blodgivere og gjennomført øvelser i fire lokalsamfunn i Finnmark, samt på Svalbard. Beredskapsprinsippet de jobber etter er å sikre tidlig tilgang til blod i alle ledd av behandlingskjeden, altså uavhengig av hvor man bor og når uhellet er ute. Senteret sier og at et system for blodberedskap i krise forutsetter ett system i fredstid.
Jeg synes Helseberedskapsrådet, ved å opprette NoKBlod, er inne på riktig spor og er godt i gang med å etablere nasjonale planer for blodberedskap. Utfordringen fremover blir å la denne beredskapen bli nasjonal og ikke bare et prøveprosjekt i Finnmark.
AT BEREDSKAP KOSTER
PENGER, DET BLIR SOM EN FORSIKRING, MAN
BETALER I TILFELLE NOE
UFORUTSETT SKAL SKJE.
Beredskap koster penger. Dette har ført til en massiv nedbygging av beredskap i Norge. Et eksempel på dette er mangel på smittevernutstyr under Covid19 pandemien. Kloke hoder hadde bygget ned disse lagrene og det sparte oss trolig for penger på kort sikt. Når pandemien traff Norge, ble det en stor hodepine. Finnmarkspiloten er et godt eksempel på hvordan beredskapsplaner for blodtransfusjon har blitt endret fra «send blod fra nærmeste blodbank ved behov» til lokale forhåndsplanlagte vandrende blodbanker som alltid er tilgjengelig, uavhengig av vær og føreforhold.
Tankesettet må snus og kortsiktig økonomisk vinning må ikke trumfe god beredskap. En god beredskap er dimensjonert for rask utøkning, er forhåndsplanlagt, lokalt distribuert og gjenkjennbar fra sted til sted. Vi må ta inn over oss at beredskap koster penger, det blir som en forsikring, man betaler i tilfelle noe uforutsett skal skje. Vi forsikrer mobiltelefoner, burde vi ikke også forsikre
det norske folk? Finnmarkspiloten må videreutvikles og bli en komplett nasjonal plan for blodbredskap på alle steder hvor det er langt til nærmeste blodbank.

Uten en velfungerende nødmeldetjeneste risikerer man betydelige kostnader og feilvurderinger i akutte situasjoner.

Medisinsk Nødmeldetjeneste (MNT) utgjør en sentral del av den akuttmedisinske kjeden utenfor sykehus. Den er helt avgjørende for både kommunikasjon mellom de ulike deler av helsetjenesten og for det enkelte pasientforløp. MNT styrer pasientstrømmen via medisinsk nødtelefon 113 (AMK) og det nasjonale legevaktnummeret 116 117, og er bindeleddet mellom den enkelte innbygger og forsvarlige og godt koordinerte akuttmedisinske tjenester. Denne artikkelen belyser hva MNT er, dens betydning for å forebygge unødvendige sykehusinnleggelser og livstruende feilvurderinger, samt nødvendigheten av at alle leger kjenner til dens funksjoner og begrensninger. Å investere i kompetanse og ressurser i MNT er en kritisk investering i trygghet og helseberedskap.
Debatten om fremtidens helsetjenester fokuserer ofte, og med rette, på fastlegeordningens rolle i å styre pasientstrømmen inn til spesialisthelsetjenesten. Imidlertid er MNT like avgjørende for kvaliteten på pasientforløpene og den samlede helseberedskapen. Uten en velfungerende MNT risikerer man både betydelige kostnader som unødvendige legevaktkonsultasjoner og sykehusinnleggelser, samt feilvurderinger i akutte situasjoner.
Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap (KoKom) understreker at MNT spiller en nøkkelrolle nettopp fordi forløpet for mange øyeblikkelig hjelppasienter starter her. Den sentrale utfordringen er derfor å sikre at de



Robert Brennersted
Forsker ved Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap (KoKom), Haukeland universitetssykehus og seniorrådgiver i Helse Førde. robert.brennersted@helse-forde.no
Guttorm Brattebø
Seksjonsoverlege og leder av Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap (KoKom), Haukeland universitetssykehus og professor II ved UiB. guttorm.brattebo@helse-bergen.no
Emil Iversen
Overlege ved Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap (KoKom), Haukeland universitetssykehus og AMK, Oslo universitets sykehus.
Legevaktslege ved Asker og Bærum legevakt. emil.kristoffer.iversen@helse-bergen.no
som bemanner MNT har tilstrekkelig opplæring og kompetanse til å kunne levere rett hjelp, til rett tid, med rett hastegrad.
Medisinsk Nødmeldetjeneste utgjør et komplekst system designet for å håndtere akutte helsehendelser utenfor sykehus. Tjenesten er primært organisert rundt to inngangsporter for publikum:
Medisinsk nødtelefon 113 fører til en av de 16 akuttmedisinske kommunikasjonssentralene (AMK), mens det nasjonale legevaktnummeret 116 117 er tilknyttet en av landets knapt 100 legevaktsentraler (LVS).
MNT utgjør dermed et integrert system som omfatter AMKsentraler, legevaktsentraler, legevaktleger, ambulansepersonell og andre akutte ressurser. Tjenestens mål er å sikre at befolkningen, ved behov for øyeblikkelig hjelp, mottar forsvarlige og koordinerte helsetjenester utenfor sykehus, i tråd med kravene i Akuttmedisinforskriften.
KoKom, etablert ved Haukeland universitetssykehus i 1997, har som hovedoppgave å bistå MNT med å sikre god opplæring av nye operatører, siden kompetanse er nøkkelen til vellykket samhandling og pasientstyring.
En velfungerende MNT har stor betydning både for den enkelte pasient og for helsetjenestens samlede ressursbruk. Hvordan samtalene håndteres ved AMK og LVS får direkte konsekvenser for systemets økonomi og effektivitet. Det som foregår i MNT kan sammenlignes med vurdering og prioritering av henvisninger i «fortfilm». En feilvurdering, som en «unødvendig» utsendelse av ambulanse, kan medføre betydelige kostnader og tidvis ulemper for både pasient og helsetjenesten. På den andre siden kan en misforståelse føre til at en pasient med akutt behov ikke identifiseres og dermed ikke får nødvendig transport til legevakt eller sykehus.
MNT utgjør derfor, sammen med fastleger og legevaktsleger, et viktig sorteringsfilter som er med på å hindre unødvendige sykehusinnleggelser. Denne funksjonen må selvsagt balanseres opp mot rollen med å identifisere alvorlige tilfeller som har behov for rask transport og behandling.
I tillegg til den daglige pasientstyringen, er MNT en av de viktigste delene i norsk helseberedskap. Pandemien viste viktigheten av slike systemer, noe
nr. 1 ·
som også har blitt påpekt tidligere i helsedebatten. En sterk, kompetent og velfungerende MNT er synonymt med investering i trygghet, helse og beredskap for hele befolkningen. MNT fortjener derfor både politisk oppmerksomhet og konkrete satsinger på opplæring, kvalitet og systemer.
KOMPETANSE OG SAMHANDLING ER AVGJØRENDE
Nøkkelen til en velfungerende MNT ligger i samhandling og kompetanse. Dette krever et godt og tett samarbeid mellom LVS, AMK, ambulansepersonell, fastleger og legevaktleger. Det er derfor essensielt at de som bemanner MNT har tilstrekkelig og god opplæring. Dette har blitt ytterligere understreket i den nye Stortingsmeldingen om akuttmedisinske tjenester utenfor sykehus (Meld. St. 23 (2024–2025)), som fastslår viktigheten av operatørenes gode kompetanse. KoKom arbeider med å bistå alle sentralene i deres arbeid med opplæring, og en rekke webinarer om aktuelle tema, samt alt annet undervisningsmateriell er fritt tilgjengelig via www.kokom.no.
UTFORDRINGER
Selv med høy kompetanse, har MNTsystemet begrensninger, særlig knyttet til usikkerhet i beslutningstaking og ressursbruk. En av dem er den komplekse vurderingen av transportbehov:
• Det er en del pasienter som transporteres direkte til sykehus fordi ambulansepersonell, AMK eller legevakten vurderer dette som sikrest eller også fordi det kanskje er enklest.
• Kanskje ambulansetransport velges som utvei fordi man da sjelden risikerer å bli kritisert i etterkant.
Dette dilemmaet, mellom å velge det sikreste/ enkleste alternativet, versus å utøve kompetent sortering, illustrerer et sentralt begrensende aspekt ved tjenesten. For leger og MNTpersonell er det en konstant balansegang å unngå både livstruende feilvurderinger (som krever rask transport) og unødvendig bruk av ambulanser og sykehuskapasitet. Dette krever solid kompetanse, slik at man trygt kan stole på en vurdering som fører til at pasienten ikke sendes til sykehus.
ALLE LEGER MÅ KJENNE TIL MNT SIN
FUNKSJON OG BEGRENSNINGER
Det er viktig at leger, spesielt i førstelinjen, har en god forståelse av MNT. Alle leger som mottar akuttpasienter (både i og utenfor sykehus) må forstå hvilke vurderinger som er gjort i forkant og at MNT sine vurderinger er sentrale i pasientflyten. Dette er en forutsetning for et godt samarbeid og forståelse på tvers av systemene i primær og spesialisthelsetjenesten.
KONKLUSJON
Medisinsk nødmeldetjeneste er en av de viktigste delene i vår helseberedskap, og dens betydning for pasientforløp er avgjørende. Gjennom AMK og LVS sikrer MNT at akuttmedisinske tjenester utenfor sykehus er forsvarlige, koordinerte og leverer rett hjelp til rett tid med rett hastegrad.
For å opprettholde dette høye nivået, er investering i kompetanse ved AMK og LVS nødvendig. Alle leger må kjenne til MNT sine funksjoner og begrensninger, da deres egen samhandling med tjenesten er nøkkelen til å sortere og ferdigbehandle pasienter for å unngå både unødvendige sykehusinnleggelser og livstruende feilvurderinger. Staten og kommunene må anerkjenne at denne investeringen ikke er en kostnad som kan utsettes, men en nødvendig satsing på trygghet og beredskap.
STATEN OG KOMMUNENE MÅ ANERKJENNE AT DENNE INVESTERINGEN
IKKE ER EN KOSTNAD SOM KAN UTSETTES, MEN EN NØDVENDIG SATSING PÅ
TRYGGHET OG BEREDSKAP.


Med Azets Legeregnskap som din samarbeidspartner kan du forvente høy forståelse for din legepraksis gjennom:
• Kvalifiserte råd om driften din
• Oversiktlige rapporter
• Alltid oppdaterte regnskaper
Ta kontakt
Tlf.: 40 10 40 18 azets.no/legeregnskap
Azets Legeregnskap har bygget kompetanse og erfaring gjennom 30 år i bransjen og har i dag over 3.000 kunder i helsevirksomeheter.
Ta på di eiga «oksygenmaske» først.

Synnøve Natland Lillebø Styremedlem HLF og 1. landsråd for AF i Hordaland synnenl@gmail.com
Det starta eigentleg med Anka. Presidenten såg strengt på oss frå talarstolen på tillitsvaldkurset i haust og sa det ganske enkelt: Når krisa kjem, må vi kunne gå på jobb og vere i stand til å gjere ein innsats. Eg er ingen typisk prepper, så eg kjente meg litt truffe. Hittil har beredskapslageret i heimen bestått av eit velfylt vinkjøleskap og seks boksar andeconfit frå fjorårets Frankrikeferie. Fastlege, ja – men klart under middels som beredskapslege.
For kva skjer eigentleg når krisa kjem? Og kva kriser skal vi vere budde på?
På Askøy er krisebegrepet ikkje heilt ukjent. Vi treng berre å tenke tilbake 2019 for å kjenne det fysisk i magen. Både frå vasskrisa og pandemien erfarte vi i legetenesta at rådet til befolkninga blir «ring legevakta» då koker det jo da! Og innimellom der må ein handtere alle som renn inn –inkludert dei som har hjarteinfarkt, hjerneslag og sepsis.
Beredskapsdokumenta til kommunen burde eg sikkert ha lest, og det står nok mykje klokt om pandemi, cyberangrep, bortfall av kritisk infrastruktur og kommunal kriseleiing. Men den mest sannsynlege krisa på legekontoret dei neste 12 månadene er kanskje noko heilt anna: måndag, full liste, tre legar med omgangssjuke og infodoc som bestemmer seg for å ha nedetid. Kall det gjerne «høgfrekvent lågintensitetskrise i primærhelsetenesta» –situasjonar som ikkje utløyser kommunal kriseleiiing, men som like fullt trugar forsvarleg drift.
Samtidig finst det faktisk scenario som krev at vi har tenkt tanken på førehand:
• Brann på legekontoret, med tap av lokale, utstyr, medikament og eventuelt pasientjournalar.
• Lengre straumbrot, som rammar alt frå lys og varme til laboratorieutstyr, bankterminal og telefon.
• Smittehendingar og nye utbrot, der smittevernplanar faktisk må brukast i praksis, ikkje berre finnast i perm.
• Bortfall eller forureining av vassforsyning, med utfordringar for hygiene, sårstell og prøvetaking.
• Atomberedskap og CBRNEhendingar, der legekontor og legevakt kan bli etterspurde for informasjon, vurderingar og praktisk handtering.
• Store ulykker eller hendingar i nærmiljøet, der legekontoret kan bli eit naturleg første kontaktpunkt for pårørande eller skadde før spesialisthelsetenesta er mobilisert.
Det finst mange flotte beredskapsplanar. Men på legekontoret startar det eigentleg med nokre ganske enkle spørsmål:
• Er akuttkofferten vår oppdatert, komplett og lett tilgjengeleg – og veit alle kvar den står?
• Har vi smittevernutstyr i reelle mengder, ikkje berre symbolsk restlager frå covidtida?
• Finst det klare rutinar for brann og evakuering, også for vikarar og LIS1?
• Har vi kontaktlister og varslingsrutinar lett tilgjengeleg dersom nødnettet er nede?
• Har vi tenkt gjennom kva vi faktisk gjer dersom kontoret plutseleg er utilgjengeleg – kvar kan vi mellombels drive frå, kven informerer vi, kven prioriterer vi?
I tillegg til adekvat beredskapslager med kaffi, er det slike avklaringar som avgjer om vi fungerer når det verkeleg gjeld.
LEGEN SOM DEL AV BEREDSKAPEN
Anten vi vil det eller ei, er vi ein del av beredskapen når krisa stor eller lita råker. Då held det ikkje berre å vere del av ein beredskapsplan – vi må faktisk vere i stand til å møte opp og gjere ein jobb. Det betyr at vi treng eit visst minimum av orden både heime (vatn, mat, medisin, litt havregryn og kanskje eit knekkebrød eller tre) og på kontoret (utstyr, rutinar, planar som er kjende og brukbare).
Så då får eg begynne med å sørge for at eg kan stå oppreist til minst klokka 14 også den dagen alt går gale. Eg trur eg eg startar med kaffe, knekkebrød og vatn. Og så tek vi akuttkofferten, smittefrakkane, ITberedskapen og brannrutinen på neste styremøte.

STOMIUTSTYR
KATETER / INKO
BRYSTPROTESER E-resept Vi leverer/sender
VERDENSLEDENDE SKO FRA GAITLINE OG JOYA Plantarfacitis?
MADRASSER/PUTER FRA TEMPUR KOMPRESJONSSTRØMPER
LYSTERAPI BLUEBLOCKER BRILLER SENGETØY MOT MIDD


Foreningsgaten 1, post@rezepten.no
Tlf. 53 69 80 00 man -fre 10-17, lør 11-15
HAR DU NOE DU VIL FORMIDLE TIL DINE KOLLEGER?
Medlemmer av Hordaland og Sogn og Fjordane legeforeninger har mulighet til å skrive i Paraplyen. Innlegg sendes til redaktør på epost: ingermarief@hotmail.com

Ny faggruppe i NFA og emnekurs i Rosendal høsten 2026.

Siri Dalsmo Berge Leder, Faggruppe for relasjoners påvirkning på helse, NFA sibe@norceresearch.no

Solfrid Hellesøy Siqveland Leiar i kurskomitéen Hordaland solfridhs@gmail.com
På fastlegekontoret møter vi daglig komplekse problemstillinger der vi ser hvordan samliv, familie, ensomhet, konflikt og tilhørighet setter spor i kroppen og har betydning for helsen. Dette er utgangspunktet for den nyetablerte Faggruppe for relasjoners betydning for helsen i Norsk Forening for Allmennmedisin (NFA), stiftet 4. desember 2025.
KLINISK OG FORSKNINGSMESSIG FORANKRING
Faggruppen arbeider for å styrke kunnskap, klinisk praksis og forskning om hvordan relasjonelle forhold påvirker helse, sykdom og behandlingsforløp i allmennmedisin. Relasjoner i familie, parforhold, arbeid, nærmiljø og møte med helsetjenesten har veldokumenterte biologiske og psykososiale effekter, og er en grunnpilar i den biopsykososiale modellen som norsk allmennmedisin bygger på.
Ambisjonen vår er å gi fastleger og andre leger både språk, forståelse og konkrete arbeidsredskap til å stå tryggere i møter der relasjoner er en del av det som gjør pasienten syk, eller der vi ser at det er relasjonelle ressurser som kan bidra til bedring.
Faggruppen har både en klinisk og forskningsmessig forankring, og består per i dag av erfarne fastleger og akademikere med interesse for relasjonsmedisin og klinisk praksis, blant andre Siri Dalsmo Berge (leder), Solfrid Hellesøy Siqveland, Lars Christian Kvalbein-Olsen, Heidi Lidal Fidjeland, Ina Grung, Marianne Rønneberg og Amid David Arden.
IKKE BARE FOR ALLMENNLEGER
Det er plass til flere medlemmer, også fra andre spesialiteter enn allmennmedisin. Vi ønsker å komme i kontakt med kolleger som er nysgjerrige på eller engasjert i hvordan relasjoner påvirker helse og sykdom i klinisk arbeid. Ta kontakt med leder Siri Dalsmo Berge: sibe@norceresearch.no hvis du er interessert i å være med på laget.
Faggruppen vil bidra til fagutvikling gjennom kurs, formidling, faglige ressurser og diskusjonsarenaer. Vi ønsker også å støtte og stimulere til mer forskning på feltet, og gi faglige innspill i relevante høringer og fagpolitiske prosesser. Ikke minst vil vi synliggjøre hvordan relasjonelle belastninger og beskyttende faktorer påvirker fastlegens kliniske arbeid, enten den handler om samliv, foreldrerolle, kronisk sykdom, psykisk helse, seksuell helse eller andre relevante problemstillinger.
KURSET «SUNNE RELASJONER»
Høsten 2026 arrangerer vi kurset Sunne relasjoner i samarbeid med Hordaland legeforening. Kurset søkes godkjent som klinisk emnekurs i allmennmedisin, psykiatri og barne og ungdomspsykiatri (15 timer). Hold av datoen 9.11. september 2026 og bli med på kurs i unike omgivelser ved Baroniet i Rosendal, med fjord, fjell og natur som aktiv del av læringsrammen. Det legges opp til et aktivt kurs med korte faglige innledninger, arbeid i par og smågrupper, refleksjon, «walk and talk» og praktiske øvelser direkte rettet mot konsultasjonshverdagen.
Temaene spenner bredt:
• Samliv, livskvalitet og helse
• Arbeidsredskap i konsultasjoner om samliv, seksualitet og relasjonelle vansker
• Foreldrerollen når familien strever, inkludert nevrodiversitet og psykososiale belastninger
• Relasjoner ved kronisk sykdom og kreft
• Vennskap, tillit og endringsarbeid i parforhold
Kurset innledes med felles fjelltur i Rosendal og kombinerer faglig fordypning med sosialt og kollegialt fellesskap. Det er enkel og rask båtforbindelse både fra Bergen sentrum og fra Flesland.
Høres dette spennende ut? Mer informasjon om faggruppen finnes på Legeforeningens nettsider: Relasjoners betydning for helsen. Vi håper å se mange kolleger fra Hordaland og resten av landet i Rosendal i september 2026. Lenke til påmelding for kurset finner du her: https://www.legeforeningen.no/foreningsledd/lokal/hordaland/kurs-og-aktiviteter/kurs-2026/
Vi ses i Rosendal!

Ein heilskapleg tilnærming.

Solfrid Hellesøy Siqveland
Leiar
i kurskomitéen Hordaland solfridhs@gmail.com
Helse og Lykke – Når NEL ikke er nok – var tema for fjorårets Rosendalskurs. 24 deltakarar frå mange stader i Norge brukte 15 timar på å fordjupe seg i kunnskap om det som løftar helsa, ikkje berre korrigerer sjukdom. Vi blei kjent med arbeidsverktøyet Min positive helse, som alltid er gratis tilgjengelig på https://positivehealth-international.com/
Det er ikkje lett å vite kvar ein skal jobbe ifrå i møte med eigne og andre sine helseutfordringar. Det kan hjelpe livet å få nokon dagar ilag med gode kollegaer, under grøne blad og open himmel. Det skal vere utfordrande å vere på kurs, men ikkje berre fagleg, det skal også utfordre og møte oss som legar, der vi er. Eit sitat frå Dalai Lama som vart referert på kurset var frå ein gong han vart spurt om kva som overraska han mest om menneskeslekta:
«Menneska ofrar helsa for å tene penger. Så ofrar dei pengar for å gjenvinne helsa si. Og så er dei så urolege for framtida at dei ikkje nyt øyeblikket, resultatet er at dei verken lever i notida eller i framtida, dei lever som om dei aldri kjem til å døy, for så å døy utan å eigentleg nokon gong ha levd.»
Vi må vite kvar vi er, for å vite kvar vi skal. Dette er vesentleg for alle menneske, også for legar. Mange liv er like mykje resultat av samfunnet sine val, som vala ein tek sjølv. I dette spenningsfeltet er det vil lever og arbeider. Det er godt å vere på kurs som har god forskingsbasert kunnskap til grunn for både teori og praksis. Vi forsøker difor å ha kurs som til dømes ikkje berre snakkar om å gå tur ilag med gode vener og kollegaer, men også gjer det! Vi vil halde fram å lage gode kurs i Hordaland, og er alltid interessert i å få fleire med oss. Har du gode idear til kurs så ta kontakt, så ser vi kva vi får til!

KOMANDE KURS I HORDALAND
Akuttmedisin i Villmarka: 22.24. april, Klinisk Emnekurs 15 t Rosendal Rosendalskurset: Når relasjoner blir medisin 9.11. sept, Klinisk Emnekurs 15 t Rosendal Grunnkurs D: 26.29. okt. (uke 44) Høstkurs: uke 44 eller 45: Oppvekst og Helsestasjonsmedisin, med vekt på ADHD, 15 t Klinisk emnekurs Legenes Hus, Bergen Grunnkurs A, Del 2: 09.12. nov. (uke 46), Solstrand, Os

Betanien sykehus er en sentral aktør innen gynekologi og kvinnehelse, og tilbyr et bredt, offentlig finansiert behandlingstilbud til kvinner i hele regionen. Vi har avtale med Helse Vest RHF og tar imot henvisninger fra fastleger, spesialister og andre.

Et trygt og offentlig tilbud
Som en del av spesialisthelsetjenesten i region vest tilbyr vi behandling innenfor offentlige rammer, med kort ventetid og høy kvalitet.
Bred kompetanse
– effektiv dagkirurgi
Vår dagkirurgiske avdeling består av:
• 4 erfarne opererende gynekologer
• 1 anestesilege
• 1 generell kirurg
• Uroterapeut og erfarne sykepleiere
Vi tilbyr utredning, poliklinisk og kirurgisk behandling med fokus på operativ behandling innen generell gynekologi. Vi er opptatt av å levere helsetjenester med høy faglig kvalitet, moderne teknikker, flotte lokaler og effektiv pasientflyt.
Våre behandlingstilbud inkluderer bl.a.:
• Urinlekkasje – TVT-operasjoner og Bulkamid
• Menoragi og muskelknuter og polypper –hysteroskopi, TCER/endometriereseksjon og hysterektomi
• Descens/fremfall
• Laparoskopiske operasjoner/kikkhullsoperasjoner for ovarialcyster, hysterektomi/ fjerne livmor, endometriose, og sterilisering.
• Behandling av cervixdysplasi – konisering
Vi legger vekt på forutsigbarhet, god dialog med henviser og rask tilbakemelding etter behandling.
For henvisning og mer informasjon, se våre hjemmesider.
Styret i SFLF får her anledning til å presentere seg gjennom følgende:
1. Arbeidssted og faglig bakgrunn
2. Tidligere verv i foreningen
3. Hjertesaker du ønsker å jobbe med i styreperioden

JAN OVE TRYTI
styreleiar
1. Eg var uteksaminert frå UiB i 2005 og er spesialist i allmennmedisin. Jobbar som fastlege og for legetenestene i Sogndal kommune.
2. Har vore styremedlem sidan 2011 og leiar sidan 2020. Støttekollega sidan 2019. 3. Eg håpar Sogn og Fjordane legeforening kan vere ein aktuell og aktiv aktør i og pådrivar for planlegging av gode helsetenester både i Helse Førde og i kommunane. Viktig å ha fokus på rekruttering og stabilisering av legar og vere bevisste på at dette arbeidet startar allereie på medisinstudiet. Me må jobbe for gode vilkår for å bli spesialist både i spesialisthelsetenesta og i kommunehelsetenesta, samt at det blir attraktivt for ferdige spesialistar å jobbe i vår region. Det må leggjast til rette for samarbeid og samhandling mellom legar i spesialisthelsetenesta og i kommunehelsetenesta. Me må bidra til at både spesialisthelsetenesta og kommunane ser verdien av sterk medisinskfagleg leiing i helsetenestene og motivere legar til å ta leiaransvar.

ANDERS ROSØ
årsmøtevald, nestleiar
1. Eg har jobba som fastlege ved Jølster Legekontor sidan 2009. Har tidlegare også vore kommuneoverlege i 10 år og helsesjef i 5 år. Er spesialist i allmenn og samfunnsmedisin, og snart ferdig spesialist i idrettsmedisin. Har bistilling som klubblege i Sogndal Fotball, samt som universitetslektor ved UiB.
2. Er nestleiar og årsmøtevald til styret i SFLF. Eg har 3 styreperiodar bak meg, tidlegare har eg vore
ein del av kurskomiteen i SFLF. Tidlegare medlem i regionutvalet.
3. Ynskjer å jobbe for god rekruttering/stabilisering av legar til Sogn og Fjordane, både i spesialist og primærhelsetenesta. Eg ynskjer særskilt å arbeide for fastlegeordningen, både mtp. innretning, samt vilkår for legane som arbeider i den.

årsmøtevald
1. Jobbar til vanleg som anestesilege ved FSS. For tida er eg og familien i Bergen, der både eg og sambuar gjennomfører Gruppe 1teneste. Har frå tidlegare erfaring innan indremedisin og ein kort periode som fastlege.
2. Dette er min andre periode som styremedlem. Eg har også til saman kring 3 års erfaring som avdelings, klinikk og hovudtillitsvald i YLF i Helse Førde. Nyleg vart eg valgt til medlem i Regionutvalg Vest.
3. Mine hjartesaker er å jobbe for best mogleg pasientbehandling og kompetanse i helsevesenet vårt, samt anstendige arbeidsvilkår for oss som jobbar i det desse meiner eg heng tett i hop. Skal ein yte best mogleg pasientbehandling må vi ha bærekraftige kår å jobbe under, som legg til rette for faglig integritet, autonomi, mangfald og ein arbeidskvardag som let seg kombinere med øvrige dimensjonar av livet. Det ryktast at «fastlegekrisa» er avblåst, det motsette kan seiast om legar som jobbar i sjukehus, der ein no ser uunnværlig kompetanse slutte til fordel for familievennlege alternativ utanfor spesialisthelsetenesta denne trenden er stadig aukande. Tida er overmoden for å forkaste føretaksmodellen slik vi kjenner den, og få tilbake ei fagstyrt organisering og leiing.

SHARLINE RIISER
Allmennlegeforeningen
1. Jeg er spesialist i allmennmedisin og jobber som fastlege ved Sogndal Legesenter. Jeg har også en bistilling som førsteamanuensis ved institutt for global helse og samfunnsmedisin ved Universitetet i Bergen.
2. Dette er min tredje periode i styret i Sogn og Fjordane Legeforening. Jeg er førstelandsråd i allmennlegeforeningen i aktuelle periode. Jeg har tidligere ledet kurskomiteen i Sogn og Fjordane legeforening.
3. Jeg ønsker særlig å ha fokus på fastlegenes arbeidsvilkår og arbeidsmiljø i denne perioden. I tillegg er jeg opptatt av arbeidet med etableringen av Vestlandslegen i Førde, som blir et viktig satsingsområde fremover, ikke minst når det gjelder rekruttering av gode kolleger til trivselsfylket.

MAREN ANDREA ØVRUM SELVÅG
YLF
1. LIS 2/3 i pediatri og foretakstillitsvalgt for YLF i Helse Førde 2. Dette er min første periode som styremedlem i Sogn og Fjordane Legeforening
3. Jeg er særlig opptatt av sykehuslegers arbeidsforhold, spesialisering og ivaretakelse av legers psykiske helse.
MICHAEL BENJAMIN

ROBERT
årsmøtevald vara
1. Til daglig jobber jeg som fastlege hos Legegruppa SMS i Florø og er spesialist i allmenn medisin. Jeg studerte i Praha, og ble ferdig utdannet i 2015. Som bistilling har jeg en lektorstilling hos UiB, og er gruppeveileder for LIS1 og ALIS.
2. Vara i Legeforeningen Sogn og Fjordane 2023–2025.
3. Jeg ønsker å arbeide med rekruttering til både Helse Førde og til primærhelsetjenesten, med fokus på LIS1 og studenter i praksis. I den anledning er det svært spennende at vi nå er i gang med Vestlands legen, og jeg ønsker å bidra til at medisinstudiet i Førde vil holde et høyt faglig nivå.

MARI HOLM
årsmøtevald vara
1. Fastlege, Nordfjordeid.
2. Tillitsvalgt Nordfjord interkommunale legevakt
3. Ønsker å jobbe for å opprettholde et godt helsetilbud i hele regionen. I tillegg er jeg opptatt av at leger skal ha en levelig arbeidshverdag med ei arbeidstid som det går an å leve med.

Spesialister innen:


Bryst- og bukplastikk Håndkirurgi
Karkirurgi Øre-Nese-Hals
Ortopedi
Idrettsskader


Kort ventetid
Helseforsikring & private pasienter

Når medisinsk beredskap blir diskutert handlar det ofte om struktur og grad av sentralisering. I distrikt som Sogn og Fjordane er erfaringa at god medisinsk beredskap blir skapt i samhandlinga mellom legevakt, prehospitale tenester og sjukehus.

Jan Ove Tryti
Leiar Sogn og Fjordane legeforening jan.ove.tryti@sogndal.kommune.no
KVA ER BEREDSKAP NÅR DET VERKELEG GJELD?
Debatten om sjukehusstruktur i Sogn og Fjordane er igjen blitt aktualisert etter vedtaket om å samle ortopedisk aktivitet ved Førde sentralsjukehus, og å avvikle ortopedien ved Lærdal sjukehus. For mange innbyggjarar opplevast dette som ei svekking av beredskapen i Indre Sogn. Det er forståeleg, men det gjer det ekstra viktig å vere presis i kva medisinsk beredskap faktisk er. Erfaring frå klinisk arbeid i distrikt viser at dei første timane i ein akutt situasjon sjeldan handlar om avansert kirurgi eller ortopedi. Dei handlar om grunnleggjande akuttmedisin: frie luftvegar, stabil sirkulasjon, smertebehandling, overvaking og trygge medisinske vurderingar. Det er nettopp desse funksjonane ei indremedisinsk avdeling med anestesikompetanse kan vere med å levere. At det framleis skal vere medisinsk avdeling ved lokalsjukehuset Lærdal er avgjerande for reell beredskap i regionen.
DEN PREHOSPITALE KJEDA ER RYGGRADA
Samtidig må medisinsk beredskap forståast som mykje meir enn det som skjer innanfor sjukehusveggene. I kvardagen er det legevakt, ambulanseteneste, luftambulanse og redningshelikopter som utgjer den faktiske akuttberedskapen. Det er her pasienten først blir møtt, vurdert og behandla. I eit fylke med lange avstandar, krevjande geografi og sårbar infrastruktur er dette heilt avgjerande.
Når kjeda fungerer kan pasientar stabiliserast trygt og transporterast vidare – også når ver og avstandar gjer transport krevjande. Viss den prehospitale kjeda ikkje fungerer hjelper det lite kvar ein bestemt sjukehusfunksjon er plassert.
LÆRDAL 2014 – BEREDSKAP I PRAKSIS
Storbrannen i Lærdal i 2014 synleggjer dette tydeleg. Sjukehusbygget var viktig, men det var først og fremst den medisinske kompetansen som gjorde ein forskjell. Den indremedisinske avdelinga vart ein sentral arena for stabilisering og vidare handtering av pasientar med røykskadar og akutte medisinske problem. Samstundes rykte helsepersonell ut frå omkringliggjande kommunar og bidrog både med medisinsk behandling og psykososial støtte. Dette var beredskap i praksis: tverrfagleg, tverrkommunal og prega av lokalkunnskap og samspel mellom kommunar og helseforetak.
Denne erfaringa må takast på alvor i den nasjonale beredskapsdebatten. Klimaendringar, meir ekstremver, ei aldrande befolkning og aukande geopolitisk uro gjer sivil og medisinsk beredskap viktigare enn på fleire tiår. Samstundes blir helsetenesta meir spesialisert og meir sårbar for personellmangel.
Skal heile Noreg ha reell beredskap, må distrikta også prioriterast. Det krev nasjonale prioriteringar som styrker legevakt, ambulanseteneste og luftressursar, og som sikrar at lokalsjukehus har kompetanse til å stabilisere når det trengst. Men samstundes må ein sikre store og robuste fagmiljø, til dømes ved Førde Sentralsjukehus, som kan gi endeleg behandling etter at den prehospitale fasen er over.
Utdanningssektorens og studentenes rolle i beredskap.

Rune Bjørneklett
Nasjonal leder LVS
rune.bjorneklett@uib.no
Vi lever nå i en usikker tid og regjeringen har besluttet at 2026 skal være «Totalforsvarsåret».
At helsefagene er sentrale i beredskap og totalforsvaret er selvinnlysende, men utdanningssektorens og studentenes roller er, i hvert fall i allmennheten, ikke like godt belyst og vektlagt.
VIKTIG BEREDSKAPSRESSURS
Utdanning er i seg selv viktig for beredskap gjennom integrering av beredskapskompetanse i fagplanene, gjennom bidrag til sterke fagmiljøer samt sikring av tilgang på fremtidig nødvendig arbeidskraft.
Utdanningsinstitusjonene kan bidra i kriser gjennom forskningskapasitet i sanntid, formidling og kunnskapsstøtte til myndighetene, samt samarbeid med kommuner og sykehus i lokale beredskapsplaner.
Studentene er en viktig beredskapsressurs, noe som ble godt demonstrert under pandemien. Det er klare og store fordeler med bruk av studenter i beredskap, ikke minst for deres egen læring. Men de har også krav på forsvarlige rammer hva angår ansvar, oppgaver, veiledning og lønns og arbeidsforhold. Deres studiesituasjon og progresjon må også ivaretas.
Samlet demonstrerer overnevnte at utdanningssektoren og studentene er en viktig del av totalberedskapen og at de dermed både må få og ta ansvar.
Helseutdannelsene bør derfor fremover prioritere økning av beredskapskompetansen, simulering og scenariotrening, samarbeid på tvers samt samfunnsforståelse inkludert risikotenkning. Myndighetene må prioritere ressurser og midler til dette viktige arbeidet!
FAGPOLITISK SEMINAR
Yrkesforeningen «Leger i vitenskapelige stillinger» arrangerer mandag 13 april kl 13.00 i Legenes Hus fagpolitisk seminar med fokus på Totalberedskapsåret og akademias rolle. Foredragsholdere er Brigader Petter Iversen, leder for sanitetskomiteen i NATO, overlege Espen Rostrup Nakstad, leder for CBRNE senteret, professor og tidligere fylkeslege samt assisterende helsedirektør Geir Sverre Braut og Kristian Tonby, direktør for smittevern ved FHI. Velkommen!
Praksis for medisinstudenter i kommunene.

Knut Eirik Eliassen Førsteamanuensis, Fagområde for allmennmedisin, Universitetet i Bergen, Daglig leder FRONESIS-prosjektet Knut.Eliassen@uib.no
I perioden 202225 har vi ved Universitetet i Bergen (UiB) gjennomført et forsknings og utdanningsprosjekt i samarbeid med Kunnskapskommunen Helse Omsorg Vest: «Flere praksisplasser og bedre veiledning for medisinstudenter på fastlegekontorene». Kort: «FRONESISprosjektet»1.
BEHOV FOR FLERE PRAKSISVEILEDERE
Grimstadutvalget gjorde det i 2019 klart at Norge må utdanne flere av sine egne leger, og antallet studieplasser på medisin nærmer seg nå 1000 plasser per år2. Nasjonal forskrift for legeutdanningene3 beskriver at praksis i primærhelsetjenesten bør økes til 10 uker. Dette gir behov for flere praksisveiledere utenfor sykehus, samtidig som vi må sikre at både eksisterende og nye veiledere har god veilederkompetanse. Gode praksisveiledere og gode praksisopplevelser utvikler troen på egne ferdigheter, toleranse for kompleksitet og usikkerhet og påvirker karrierevalg4,5.
DIALOGKONFERANSE PÅ SOLSTRAND
Som avslutning på FRONESISprosjektet inviterte vi til dialogkonferanse på Solstrand hotell i februar. Her deltok blant annet representanter for de fire universitetene med legeutdanning i Norge, Legeforeningen inkludert Allmennlegeforeningen (AF), Norsk forening for allmennmedisin (NFA), Norsk medisinstudentforening (NMF) og spesialitetskomiteen for allmennmedisin, Kommunesektorens organisasjon (KS), Kunnskapsdepartementet (KD), Helsedirektoratet (HDir), Direktoratet for høyere
utdanning og kompetanse (HKDir), Universitets og høgskolerådet (UHR), ALIS og SAMLISkontorene, Nasjonalt kompetansesenter for distriktmedisin (NSDM), Kunnskapskommunen Helse Omsorg Vest, representanter for studentene, praksisveilederne og kommunene. Helse og omsorgsdepartementet var invitert, men valgte å ikke stille på konferansen.
Vi fikk løftet fire ulike perspektiver på temaet:
Kan vi få til bedre rammevilkår for finansiering av praksis for medisinstudenter utenfor sykehus?
Praksis hører til utdanningen og inn under KD, mens gjennomføringen av praksis ligger i helsetjenesten og under HOD. Kommunene har ikke plikt til å tilrettelegge for praksis for studenter. Forhåpentlig kan dette endres i samarbeidsavtalen mellom Legeforeningen og KS som er under revisjon6. Universitetene betaler fastleger som tar imot medisinstudenter i sin egen praksis. Fastleger forventer kanskje ikke å tjene penger på å være veiledere for studenter, men det er ønskelig å ikke tape på det. Rundt 80 % av norske fastleger er selvstendig næringsdrivende, og i finansieringmodellene til fastlegene er det så langt ikke lagt opp til kontorstøtte, men kun til timebetaling for veiledning.
Med bedre økonomiske forhold for både ALISog LIS1leger, og for veiledning av disse er det risiko for at medisinstudenter taper konkurransen om kontorplass og veiledere. Hvis veiledning og heving av egen veilederkompetanse kan gjøres i stedet for
andre oppgaver og ikke på toppen av – er det likevel ikke alt som skal løses med kroner og øre7.
Kan vi få tilstrekkelig antall fastleger til å være praksisveiledere?
Studentene er fordelt på fire praksisperioder hvert år. Vi trenger totalt 250 fastleger som praksisveiledere om hver er villig til å ta imot 4 studenter per år, og om hver fastlege tar én student i året trenger vi 1000. Dette utgjør fortsatt under 1/5 av alle landets 5500 fastleger8, så det bør være kapasitet der ute, om motivasjonen og interessen er stor nok.
En vesentlig utfordring er at det er de samme fastlegene som skal være veiledere for både LIS, ALIS og medisinstudenter.
Hvordan sikres god veiledningskompetanse på tvers av utdanningsnivåer?
Det å fungere som lege i en kommune er medisinskfaglig høyt nok nivå for å være veileder. For å sikre at veiledningskompetansen også er god nok vil vi som minimum anbefale et todagers emnekurs i individuell veiledning. ALISkontorene tilbyr slike kurs, og i Praksisveilederutdanningen PRAM6209 kan fastleger nå enten delta i to dagers kurs alene, eller ta en utdanning som strekker seg over ett år, men likevel kun gir til sammen 4 dagers fravær fra kontoret, fordi de fleste utdanningsaktivitetene skjer på eget legekontor mens legen selv har student i praksis hos seg. Neste kurs arrangeres på Flesland 2. og 3. juni i år10. Velkommen!
Praksis i primærhelsetjenesten skjer på arenaer i kommunene. Hva er kommunenes rolle og ansvar for å legge til rette for denne praksisen?
Både for praksis på fastlegekontor, legevakt, sykehjem og helsestasjon og evt. andre arenaer må universitetene gjøre avtaler med fastlegene selv og kommunene for å få til praksis for studentene.
Både KS og AF har i dialogen med oss vært klare på at det ikke er ønskelig å legge flere krav til kommunene. Særlig ikke lovkrav uten medfølgende midler. At det likevel er ønske om å legge til rette for god praksis i kommunene kommer også godt frem, og ikke minst har mange kommuner sett verdien av å gi gode praksisopplevelser for å sikre rekruttering til kommunehelsetjenesten.
Kapasiteten er der, men det må legges til rette økonomisk for at andre gode tiltak ikke utkonkurrerer studentene på legekontorene. For de legene som ønsker å bygge veilederkompetanse og ta imot studenter i praksis, må det være lett å velge dette som en integrert del av arbeidshverdagen og i egen videre og etterutdanning.
Da må det også bedre økonomiske rammer på plass. En øremerket bevilgning som går utenom rammefinansieringen til både universiteter og kommuner, kan sikre nødvendige praksisopplevelser med veiledning av god kvalitet i kommunene for alle medisinstudenter.

REFERANSER:
1. https://alrekhelseklynge.no/prosjekter/fronesis/
2. Grimstadutvalget. Studieplasser i medisin i Norge: Behov, modeller og muligheter. Oslo: Kunnskapsdepartementet; 2019
3. Forskrift om nasjonal retningslinje for medisinutdanning. Oslo: Kunnskapsdepartementet; 2020. FOR-2020-01-03-21
4. Pfarrwaller EF et al. An Expanded Conceptual Framework of Medical Students' Primary Care Career Choice. Acad Med. 2017;92(11): 1536–1542.
5. Gardner NP et al. Learning to navigate uncertainty in primary care: a scoping literature review. BJGP Open. 2024 Apr 3;8(2): BJGPO.2023.0191
6. ASA 4310: Rammeavtale om allmennlegepraksis i fastlegeordningen i kommunene. Oslo: KS; 2001–. Tilgjengelig fra: https://www.regjeringen.no/globalassets/upload/kilde/shd/ reg/2000/0007/ddd/word/118274-009asa_4310.doc
7. Eliassen KER, Brekke M. Allmennlegen som veileder – dugnadstiden er forbi. Tidsskr Nor Legeforen. 2023
8. https://www.helfo.no/Fastlegeordninga/fastlegestatistikk
9. https://www4.uib.no/studier/emner/pram620
10.https://www.legeforeningen.no/kurs/2026/2/37370/#tab1

Steinar Hunskår
Institutt for global helse og samfunnsmedisin steinar.hunskar@uib.no
Regjeringa sitt Helsereformutval er i fullt arbeid og skal mellom anna greie ut om fastlegeordninga skal verte statleg. Eit viktig område for universiteta er korleis ansvaret for praksisutdanninga i helsefaga skal organiserast, uavhengig av modell. Til no har dette knapt vore nemnt i debatten, men for oss er det viktig at utdanning av framtidas helsepersonell må inngå i aktuelle modellar, allmennlegetenesta og fastlegeordninga inkludert.
Det er nemleg slik at no er ansvarsfordelinga vanskeleg å leve med: Legeutdanninga ligg under Kunnskapsdepartementet medan plikta til å finne praksisplassar ligg under helseministeren. Føretaka har plikt til å skaffe praksisplassar, kommunane har ikkje. Føretaka har betalt for dette, universiteta og kommunane ikkje. Tvert i mot så har KS og legeforeininga i sin avtale at praksis for studentar er kommunane uvedkommande og dette skal ikkje gje fritak for andre oppgåver. Som om ikkje det var nok, ser vi at staten finansierer LIS1 og ALIS i kommunane godt, slik at kontor og rettleiing for legestudentar vert økonomisk mykje dårlegare betalt. Grunnutdanninga kjem altså i ein taptapsituasjon og verken fastlegane eller kommunane har sterke insitament til å ta i mot dei stadig fleire legestudentane. Vi veit frå norske studiar at fastlegane ønskjer å ta i mot studentar, dersom dei økonomiske tilhøva er på plass.
FOR OSS ER DET VIKTIG AT UTDANNING AV FRAMTIDAS HELSEPERSONELL MÅ INNGÅ I AKTUELLE MODELLAR, ALLMENNLEGETENESTA OG FASTLEGEORDNINGA INKLUDERT.
Dette må det gjerast noko med, og Helsereformutvalet må absolutt adressere problemstillinga. Det må lagast ordningar for å sikre pengar til kontorplassar, utstyr og rettleiing. Så skal universiteta sørge for kvalitet i utdanninga og gode opplegg for både studentar og rettleiarane.
Professor i allmennmedisin Thomas Mildestvedt har de siste fem årene ledet et NORADstøttet prosjekt for å styrke primærhelsetjenesten i Malawi og Zambia. Sammen med professor emeritus Eivind Meland har han vært medveileder for Duncan Kwaitana, som i januar disputerte med avhandlingen Primary Healthcare Services for Older People with Progressive Multimorbidity: Lessons from Malawi. Studien viser at eldre med multimorbiditet møter store barrierer i tilgangen til helsehjelp – særlig lange reiseavstander, fragmenterte tjenester, mangel på helsepersonell og svakt utbygde lokale klinikker. Avhandlingen peker på et tydelig behov for mer personsentrert, helhetlig og tilgjengelig primærhelsetjeneste; høyst relevant for norske forhold. Dette er den første avhandlingen som har kommet ut av prosjektet som er støttet med 20 millioner over 6 år fra bistandsbudsjettet.
Samfunnet har fått svært mye verdi tilbake for midlene som er brukt på Nasjonalt kompetansesenter for legevaktmedisin (NKLM) som et nasjonalt kraftsenter for legevakt. Dette er hovedkonklusjonen i en evalueringsrapport som Agenda Kaupang har utført på oppdrag fra Helsedirektoratet. Rapporten fastslår også at NKLM er en pådriver for fagutvikling og god kvalitet i legevakt. Praksisnær forskning og rask implementering av resultater fra forskning i legevaktene trekkes frem som særlig verdifullt. Produkter som Legevaktindeks og Legevakthåndboken er viktige virkemidler i denne aktiviteten. I rapporten foreslås det at NKLM i større grad bør måle effekten av egen aktivitet på legevakttjenestene.
PH.D.: RØYKESTOPP FOR OPIOIDAVHENGIGE
Karl Trygve DruckreyFiskaaen disputerte 22.1.2026 for ph.d.graden ved UiB med avhandlingen Reducing smoking among individuals receiving opioid agonist therapy. Røyking hos pasientar som mottek legemiddelassistert rehabilitering for opioidavhengnad er ei viktig årsak til sjukdom og tidleg død. Dei pasientane som fekk tilbod om hjelp til røykereduksjon hadde dobbelt så høg sjanse for å halvere sigarettbruken samanlikna med pasientar som ikkje fekk denne hjelpa. Røykereduksjon kan vere eit steg på vegen for å slutte å røyke, og kan redusere sjukdoms
byrden. Alle pasientar i LAR bør difor få tilbod om hjelp til røykereduksjon med motiverande samtalar og gratis nikotinerstatningsprodukt.
Karl Trygve DruckreyFiskaaen er overlege og spesialist i rus og avhengigheitsmedisin. Professor i allmennmedisin Lars Thore Fadnes har vore hovudrettleiar.
ALLMENNLEGAR TIL LEIARSTILLINGAR
Institutt for global helse og samfunnsmedisin, der fagområdet for allmennmedisin er ein del, har gjort endringar i leiargruppa si. No er professor i allmennmedisin Gunnar Tschudi Bondevik blitt undervisningsleiar og førsteamanuensis i allmennmedisin Knut Erik Emberland er blitt forskings og innovasjonsleiar.
HELSE VEST-PRIS FOR LEGEUTDANNING
Helse Vest sin utdanningspris for 2025 på 100 000 koner gjekk til PROFMEDprosjektet, for det nyskapande arbeidet sitt med å styrkje medisinstudentars læring og profesjonelle identitet i klinisk praksis. Prosjektet er leia av allmennmedisinprofessor Edvin Schei frå UiB, som saman med førsteamanuensis Monika Kvernenes og stipendiat Julie Solberg Knudsen tok i mot prisen på Utdanningskonferansen nyleg.
Prosjektet har utvikla ein enkel og forskingsbasert modell, som gir medisinstudentar i praksis tryggleik og auka læringsutbytte. Sentralt er «rettleiarfamiliar» – små grupper med LISlegar og studentar som skaper meistring, relasjonar og ansvarskjensle utan ekstra ressursar.
Juryen framhevar kvalitet, berekraft og overføringsverdien for prosjektet til Vestlandslegenmodellen.
FRONESISprosjektet (se side 28) hadde avslutningskonferanse på Solstrand første veka i februar. På konferansen deltok relevante nasjonale og regionale aktørar som saman drøfta utfordringane og mogelege løysingar på dei rekrutteringsproblema ein ser komme når det gjeld plassar for legestudentar i kommunane.
Returadresse:
Den norske legeforening Postboks 1152 Sentrum 0107 Oslo


5 år Vi feirer
I november var det 5 år siden Emilia Hugdahl og Eli Synnøve Lilleskog, to erfarne hudleger fra Bergen, startet opp Bryggen Hudlegesenter. Vi har Infodoc journalsystem og er enkle å få tak i for andre leger og pasienter. Vi har korte ventetider og samme tilbud til våre pasienter som offentlige hudleger, men i tillegg
mulighet for oppfølging av føflekker med Fotofinder og to kirurgistuer til fjerning av føflekker innen kort tid, ofte på dagen. Vi fjerner også andre utvekster i hud, maligne og benigne. I tillegg har vi tilbud om Botox behandling for hyperhidrose, blå resept til axiller, og laserbehandling av rosacea og blodkar i huden.
bryggenhudlegesenter.no info@bryggenhudlegesenter.no Bryggen 13, 5003 Bergen (3. etasje i Bryggen Helsehus)
Tlf: 900 67 300