

FUTURE OF HEALTH

Vroegdiagnostiek als sleutel tot betaalbare zorg
Nederland staat voor een grote uitdaging om zijn gezondheidszorg toegankelijk, betaalbaar en kwalitatief hoogwaardig te houden. De bevolking vergrijst. De arbeidsmarkt beweegt niet mee. De zorgkosten stijgen aanmerkelijk sneller dan de economie en bereiken daarmee hun grenzen.

Wie verwacht dat vergrijzing ook navenant meer ingrepen en behandelingen betekent, kijkt in de verkeerde richting. De echte winst zit stroomopwaarts: in vroege detectie, preventie en slimme diagnostiek. Maar daarvoor is een diagnostisch landschap nodig dat die ruimte krijgt. En zo is het in Nederland nog niet.
Het Nederlandse laboratoriumlandschap is in Europese vergelijking opvallend gefragmenteerd. Waar landen met aantoonbaar goede zorguitkomsten, zoals Zwitserland, al ver zijn gegaan in consolidatie van hun diagnostische infrastructuur, kent Nederland nog steeds een groot aantal relatief kleinschalige labs. Dat heeft gevolgen. Niet alleen voor de
efficiëntie, maar ook voor het vermogen om innovaties door te laten sijpelen naar de dagelijkse praktijk in elke regio.
Jeroen van Roon, lid van de hoofddirectie van Unilabs en verantwoordelijk voor de Nederlandse activiteiten, ziet dit als een van de voornaamste uitdagingen. Het van oorsprong in Genève gevestigde bedrijf opereert in heel Europa. “Als je de grote kansen in innovatie vandaag wil meepakken, dan heb je schaalgrootte nodig. En dat is in Nederland nog steeds een heikel onderwerp.” Unilabs is sinds 2018 actief in Nederland via overnames en verbindt kleinschalige labs tot een groter, samenhangend geheel. Het bedrijf verwerkt jaarlijks vele tientallen miljoenen tests in Nederland.
De redenering achter consolidatie dient nadrukkelijk een maatschappelijk doel. Een groter lab kan investeren in robotisering, automatisering en geavanceerde diagnostische technologie in een mate die een kleiner lab financieel niet kan dragen. Die investeringen komen direct ten goede aan de kwaliteit en toegankelijkheid van zorg, en zijn goed toepasbaar in alle regio’s.
AI als kwaliteitsimpuls
Kunstmatige intelligentie wordt daarin snel een factor van betekenis. “Alle tekenen wijzen erop dat het volstrekt transformatief wordt”, zegt de Unilabs-topman. De eerste orde-impact is kwaliteit: door AI worden verslagen meestal nauwkeuriger en wordt er minder gemist. Een tweede effect is capaciteit. Radiologen, pathologen en klinisch chemici raken niet werkloos door AI, maar de technologie helpt om toenemende volumes aan te kunnen zonder dat wachtlijsten oplopen. “In dat
opzicht komt AI als geroepen, zowel voor de kwaliteit als voor de toegankelijkheid”, aldus Van Roon.
Tegelijkertijd nuanceert hij de euforie. Nieuwe risico’s dienen zich aan: beveiligingsproblemen, algoritmische bias, en de gevaren van patiënten die AI-gegenereerde interpretaties van hun eigen data klakkeloos opvolgen. “We zullen hiermee om moeten leren gaan, want voor je weet worden mensen door een AIhallucinatie de verkeerde kant opgestuurd.” Unilabs investeert daarom substantieel in de beheersing van die risico’s, inclusief het doorlopen van alle reguliere accreditatieen verificatieprocessen voordat nieuwe technologie klinisch wordt ingezet.
“Een probleem van het gefragmenteerde landschap is de slechte schakeling tussen de verschillende zorgaanbieders. Als Mitz in heel Nederland de norm wordt, scheelt dat alweer een horde. We zien hier en daar nog wat terughoudendheid, alsof de zelfregie van de burger ten koste zou gaan van de rol van zorgaanbieders.”
Ook gepersonaliseerde zorg en medicijnen op maat blijven toenemen. Farmaco-genetisch onderzoek, een belangrijk onderdeel van het laboratoriumwerk, speelt daarin een cruciale rol. Vooral bij dure kankermedicijnen is dat van grote waarde. “Met verbeterde diagnostiek kun je het aantal interventies in ziekenhuizen beperken, bijdragen aan de kwaliteit van leven en de kosten van de zorg gunstig beïnvloeden”, zegt Van Roon.
Durf om te schakelen
Diagnostiek is maar een heel klein stukje van de totale zorgkosten
De burger krijgt steeds meer zicht op eigen gezondheid
Een derde ontwikkeling die het zorglandschap fundamenteel gaat veranderen, is de groeiende zelfbeschikking van de patiënt, aan wie de diagnostische gegevens natuurlijk toebehoren. Systemen om deze data toegankelijk en begrijpelijk te maken, zoals “Explainable AI”, zijn in opkomst. Tools als Mitz, de online voorziening waarin burgers zelf regie voeren over het delen van hun medische gegevens, geven hen de regie over welke zorgaanbieder toegang heeft. Van Roon:
Nederland is bevoorrecht en scoort in internationale geluksindexen hoog. Maar op zorguitkomsten behoort het niet tot de Europese koplopers. Dat verdraagt zich slecht met ons zelfbeeld van een welvarend land met hoogwaardig zorgstelsel. De bereidheid om te veranderen is er, maar gaat met kleine stappen. Het Integraal Zorgakkoord schept regionale kaders voor vernieuwing, en Unilabs committeert zich volledig aan die afspraken. Maar echte doorbraken vereisen meer lef om samen te werken, zelfs in Europees verband.
“Ook op het gebied van gezondheidszorg kan Europa meer de onderlinge kracht opzoeken”, zegt Van Roon. Er is alle reden om optimistisch te zijn over de kwaliteit, betaalbaarheid en bereikbaarheid van gezondheidszorg in de toekomst. Vroegdiagnostiek die interventies overbodig maakt, AI die kwaliteit en capaciteit versterkt, patiënten die regie nemen over hun eigen gezondheid, en een lablandschap dat schaalvoordelen omzet in betere zorg voor iedere Nederlander. De bouwstenen zijn er. De vraag is of Nederland ze snel genoeg weet in te zetten.
Jeroen van Roon, Lid van de hoofddirectie, Unilabs
Technologie die het lichaam begrijpt
Elk jaar krijgen duizenden mensen in Nederland te maken met mobiliteitsverlies door amputatie, neurologische aandoeningen of ziekte. Voor velen begint daarna een lang revalidatietraject, waarbij de vraag centraal staat: in hoeverre kun je je leven weer oppakken zoals het was? Technologie speelt daarin een steeds grotere rol, maar het zorgstelsel en de vergoedingssystematiek lopen niet altijd mee.
Sjors Compen, werkzaam bij Ottobock, ziet dagelijks hoe groot het verschil kan zijn wanneer het juiste hulpmiddel op het juiste moment beschikbaar is. “Als je ziet dat een hulpmiddel iemand kan helpen zelfstandig boodschappen doen, weer met zijn kinderen spelen of deelnemen aan de Paralympische Spelen, dan geef je iemand veel zelfstandigheid terug.”
Van rolstoel naar eigen benen Ottobock ontwikkelt en produceert lichaamsgebonden hulpmiddelen, van protheseknieën tot ortheses en neurostimulatieoplossingen. De microprocessor gestuurde knie, waarvan de eerste versie in 1997 door Ottobock op de markt werd gebracht, is inmiddels doorontwikkeld tot een component dat meegroeit in het revalidatieproces. De Kenevo, geïntroduceerd in 2015, bouwt hierop voort: het begint eenvoudig, bouwt
ottobock.com
mobiliteit stapsgewijs op en stelt veiligheid altijd voorop. Juist wanneer dit soort technologie op het juiste moment in het revalidatietraject wordt ingezet, kan het bijdragen aan een actiever en veiliger herstel.
Compen beschrijft een concrete situatie: een patiënt met een amputatie én sterk verminderde handfunctie, voor wie lopen met krukken vrijwel onmogelijk was. “Door het toepassen van deze knie tijdens het revalidatieproces is deze patiënt toch gewoon gaan lopen, in plaats van in een elektrisch bediende rolstoel terecht te komen.” Beide opties zijn veilig, benadrukt hij, maar de uitkomst voor mobiliteit en zelfstandigheid verschilt fundamenteel.
Toch loopt de technologie niet altijd gelijk op met de praktijk. Richtlijnen en de vergoedingssystematiek schrijven nog vaak voor om met basale hulpmiddelen te
beginnen en pas later op te schalen. “De investering van vandaag kan een besparing zijn voor de rest van iemands leven en kan meer kwaliteit van leven betekenen.” Compen pleit voor een ketenoverstijgende blik: niet alleen kijken naar ziekenhuis- of revalidatiekosten, maar ook naar de thuissituatie en de kwaliteit van leven op lange termijn.
De volgende stap
De volgende stap in prothesetechnologie is lichaamsgestuurde aansturing. In armprotheses gebeurt dit al: elektroden op de stomp vangen spiersignalen op, die via algoritmes worden vertaald naar bewegingen van hand of arm. “Als mijn hulpmiddel al weet wat de gebruiker wil gaan doen, kan het veel beter voorspellen in welke situatie de gebruiker zich bevindt en wat letterlijk de volgende stap gaat worden.” Voor beenprotheses en ortheses ziet Compen dezelfde ontwikkeling, aangedreven door
Diagnoptics – Partner Content
AI en verbeterde signaalverwerking. Als dit soort technologie vroeg in het revalidatieproces wordt ingezet, draagt het bij aan een herstel met hoger activiteiten niveau.
Daarbij blijft bruikbaarheid leidend. Eindgebruikers worden vroeg betrokken bij productontwikkeling, via eigen instrumentmakerijen en een patiëntenplatform. “Innovatieve oplossingen zijn mooi, maar ze moeten praktisch inzetbaar zijn”, stelt Compen. Complexe technologie die in de dagelijkse praktijk niet werkt, heeft geen waarde.


De stille schade van gezondheidsrisico’s meten
Chronische ziekten ontstaan niet van de ene op de andere dag. Toch blijven veel medische metingen momentopnames. Er komen steeds meer technologieën die dat doorbreken: zo bestaat er een geavanceerd apparaat dat razendsnel sporen van langdurige metabole stress in het lichaam zichtbaar kan maken.

Het Nederlandse medtechbedrijf Diagnoptics ontwikkelt en verkoopt diagnostische medische apparatuur die zonder bloedtest of prik kan bepalen of iemand een verhoogd gezondheidsrisico heeft. Het bedrijf werd in 2003 opgericht als spin-off van het Universitair Medisch Centrum Groningen en richt zich vooral op het meten van advanced glycation end products (AGEs) – schadelijke verbindingen
die ontstaan bij langdurig verhoogde glucosewaarden.
Onzichtbare processen
“AGEs zijn eigenlijk nog vrij onbekend”, zegt CEO John Mulder. “En hoe meer je je daarin verdiept, hoe vreemder dat is. Want ze zijn bij heel veel processen betrokken, en ook echt schadelijk.”
De technologie van het bedrijf maakt gebruik van autofluorescentie: bepaalde stoffen in de huid lichten op onder specifieke lichtgolflengtes. Zo kan een apparaat via de onderarm in minder dan een minuut een indicatie geven van de cumulatieve metabole belasting in het lichaam.
Klinische toepassing
Het belangrijkste instrument is de AGE Reader. “Daarmee richten we ons op de medische professionals in ziekenhuizen, zoals diabetologen, cardiologen en
internisten”, zegt Mulder. Hoewel het apparaat internationaal wordt gebruikt en in meer dan 350 wetenschappelijke publicaties voorkomt, blijft de klinische toepassing achter. Volgens Mulder spelen twee factoren hierbij een rol. “Het staat feitelijk nergens in protocollen en er is geen vergoedingenstructuur voor. We willen eigenlijk dat het veel meer in de klinische praktijk wordt gebruikt.”
dat een AGE-getal daarin heel goed voorspellend kan werken – het kan een gestandaardiseerde, nauwkeurige methode worden. Specialisten zeggen: als dat werkt en klopt, dan wil ik er zeker eentje hebben. De kosten- en gezondheidsvoordelen zijn direct duidelijk.”
Groeiende gezondheidsdruk
AGEs zijn eigenlijk nog vrij onbekend
Operatierisico’s voorspellen
Juist bij operaties kan de technologie volgens Diagnoptics grote waarde hebben. Ze werken daarom aan studies naar zogenoemde peri-operatieve toepassingen. “Voordat een chirurg ergens een mes in zet, wil je weten wat de kans is dat deze persoon er weer levend uitkomt – even heel gechargeerd gezegd”, verklaart Mulder.
“Wij zijn om veel redenen van mening
Naast de inzet rond operaties, ziet Diagnoptics ook een rol voor snelle screenings bij toenemende ziekten als obesitas en type 2-diabetes. “Als je de kalenderleeftijd combineert met Body Mass Index (BMI) en je AGE-getal, dan voorspelt dat nauwkeurig of je diabetes hebt of gaat krijgen zonder dat je het weet.” Dat is volgens Mulder minstens zo betrouwbaar als traditioneel bloed afnemen.
Naast de Reader ontwikkelde het bedrijf ook de compactere AGE Scanner, bedoeld voor therapeuten en leefstijlpraktijken. En ondertussen worden hun technologieën breder geïntegreerd. Zo heeft Samsung een licentie op de techniek, die ze toepassen vanaf de Galaxy Watch 7. “Het benadrukt dat ook grote partijen erin geloven”, stelt Mulder.

John Mulder, CEO, Diagnoptics
Van visie naar uitvoering in digitale zorg
VOORWOORD
De Nederlandse zorg staat niet alleen onder druk door personeelsschaarste en oplopende vraag, maar ook door de gebrekkige manier waarop informatie wordt gedeeld en werk is georganiseerd.
Van 14 tot en met 16 april krijgt dit thema aandacht op de mainstage van Zorg & ict, een vakbeurs over zorgtechnologie, data en digitale innovatie in de Jaarbeurs Utrecht. De boodschap is een dubbele oproep: stop met vrijblijvendheid en pak tegelijk het hoge ziekteverzuim aan.
Volgens Bianca Rouwenhorst, directeur Informatiebeleid en CIO bij het ministerie van VWS, moet 2026 het jaar worden waarin de zorg “van visie naar uitvoering” gaat. De richting is er al: de Nationale Visie en Strategie (NVS) voor het gezondheidsinformatiestelsel. Maar de vrijblijvendheid moet eraf. “We moeten echt gaan samenwerken. Niet meer ieder voor zich.” Databeschikbaarheid is daarbij geen bijproduct, maar een voorwaarde om de zorg toegankelijk en betaalbaar te houden.
Die urgentie is zichtbaar op de werkvloer. Zorgverleners besteden te veel tijd aan administratie, terwijl systemen
en standaarden versnipperd zijn. “De zorgprofessional wil minder administratie en meer tijd voor de patiënt. Data moeten de zorg ondersteunen, niet andersom. Daarom is het zaak die versnippering tegen te gaan, zonder het wiel opnieuw uit te vinden, en met behoud van wat al werkt.”
De opgave gaat verder dan ICT alleen. “Het draait niet alleen om techniek en beleid; het is een organisatieen veranderopgave. Vertrouwen is essentieel: zonder vertrouwen in data en het verantwoorde gebruik ervan, blijft uitwisseling achter.” Voor patiënten is de maatstaf simpel: gegevens moeten beschikbaar zijn voor wie ze nodig heeft, op het moment dat ze nodig zijn, zonder dat zij hun verhaal telkens opnieuw moeten doen. “De burger wil dat het werkt: veilig, betrouwbaar en begrijpelijk.”
Arbeidsmarktkrapte
Kjeld Aij, business director Erasmus MC, verlegt de discussie over arbeidsmarktkrapte naar een andere bron: verzuim. Niet het

tekort zelf, maar het hoge ziekteverzuim is volgens hem het meest onderschatte probleem. Verlaging met enkele procentpunten levert direct de inzet van tienduizenden medewerkers op. “We praten in percentages, maar de absolute aantallen zijn confronterend.” Technologie kan helpen, al waarschuwt Aij voor overschatting van AI. “Ik geloof in de mens in combinatie met technologie”, zegt hij. Digitale processen kunnen administratieve lasten verlagen en uitval eerder signaleren, maar eerdere digitalisering heeft soms ook het vak uitgehold, bijvoorbeeld door minder direct patiëntcontact.
Beide verhalen raken dezelfde kern: de zorg red je niet met losse tools, maar met betere organisatie. Dat geldt ook voor databeschikbaarheid. Initiatieven
Abaud – Partner Content
Digitalisering in de zorg? De keuze is al gemaakt
De zorgsector staat voor ingrijpende veranderingen. Nieuwe technologie, AI en datatoepassingen ontwikkelen zich razendsnel en herschrijven de spelregels van zorgverlening. Zorgaanbieders kunnen digitalisering en AI niet langer negeren. De uitdaging ligt in het vertalen van die ontwikkeling naar concrete, werkbare verbeteringen zonder de dagelijkse zorg te verstoren.

Maud de Wildt en Bas Wilkes, Oprichters,
Abaud helpt zorgorganisaties op dat kruispunt. Het adviesbureau werd opgericht door Bas Wilkes en Maud de Wildt en kreeg vorig jaar versterking van Sebastiaan Blok, expert in digitale zorg en innovatie. Het team bestaat
uit consultants met expertise en directe ervaring in de zorgsector, zowel bestuurlijk als operationeel.
Kennis van binnenuit
De oprichters kennen de uitdagingen uit eigen praktijk. Wilkes was jarenlang CFO en bestuurder bij een grote zelfstandige kliniek. “We waren continu bezig met de vraag waar zorg het beste kan plaatsvinden, hoe we patiënten sneller duidelijkheid kunnen geven en tegelijk de kosten beheersbaar houden.” Die ervaring werd de basis voor Abaud. “Andere zorgaanbieders kwamen steeds vaker naar ons toe met de vraag of wat wij hadden gedaan ook elders toepasbaar was. Op een gegeven moment besloten we die kennis breder te delen.”
De keuze is al gemaakt
Blok is helder over de urgentie. “Veel zorgbestuurders denken dat ze nog kunnen kiezen of ze met digitalisering of AI aan de slag gaan. Maar die keuze heb je niet meer. De technologie ontwikkelt zich sneller dan veel organisaties beseffen. En dat biedt nu, op allerlei vlakken, concrete kansen.” Abaud focust daarbij op de vertaalslag naar de praktijk. “Er zijn veel partijen die helpen bij digitaliseringstrajecten”, zegt Wilkes. “Wij zijn er om het ook echt te realiseren, te implementeren en te bekostigen. Een strategie is een beginpunt, maar nog geen resultaat.”
als Health-RI en Stichting CumuluZ Zorgdata bouwen aan een landelijke infrastructuur met veilig toegankelijke zorgdata voor patiëntenzorg én onderzoek. Met de komst van de European Health Data Space, waaraan lidstaten in 2029 moeten voldoen, groeit de druk om sneller te standaardiseren en op te schalen. Tegelijk vraagt dit om duidelijke keuzes van bestuurders en politiek. Investeringen in digitalisering hebben alleen effect wanneer organisaties bereid zijn processen aan te passen en samen te werken over sectoren en domeinen heen. Daar ligt volgens beiden de sleutel voor duurzame verbetering van de zorg.
Tekst: Hugo Schrameyer
De technologie ontwikkelt zich sneller dan veel organisaties beseffen
Van kliniek naar thuismeting
Een concreet voorbeeld: in de urologie werkte Abaud mee aan de implementatie van thuismetingen bij plasklachten. Patiënten moesten traditioneel naar de kliniek komen voor een plastest die strak getimed moest worden. “Dat is voor de patiënt onprettig en voor de kliniek inefficiënt”, zegt Blok. “Met een app op de eigen telefoon kunnen dezelfde metingen thuis worden gedaan. Wij kijken samen met zorgaanbieders hoe je zo’n toepassing klinisch inzetbaar maakt, de kwaliteit waarborgt en het proces efficiënt inricht.”
Impact, niet omvang
Abaud biedt strategisch advies en praktische ondersteuning in alle fases van een zorgonderneming: van eerste planvorming tot volwassen organisatie. Dat doen zij op het gebied van digitalisering, governance, kwaliteit, privacy en financiering, en desgewenst ook als volledige backoffice op afstand voor organisaties die zich volledig op hun zorgverlening willen richten. Door die integrale benadering helpen ze zorgaanbieders om veranderingen ook daadwerkelijk door te voeren. Wilkes: “We zien onszelf als hands-on kennispartner: iemand die niet alleen meedenkt, maar er ook voor zorgt dat plannen gerealiseerd worden.”
Abaud
AI maakt de belofte van automatisering waar

Ergens op een afdeling salarisadministratie van een zorginstelling zit iemand handmatig cao-tabellen bij te houden. Niet omdat het niet anders kan, maar omdat het systeem, de kennis en de tijd om het te automatiseren er simpelweg niet zijn. Dat is het echte probleem in de backoffice van de Nederlandse zorg: niet een gebrek aan ambitie, maar een gebrek aan capaciteit om de stap te zetten.

Stippt en ForgeWorks werken samen aan een antwoord op precies die situatie. Stippt neemt de gehele of gedeeltelijke administratieve last over van zorgorganisaties, van salarisadministratie en financiële administratie tot HR en zorgadministratie. ForgeWorks levert de automatiseringsinfrastructuur die dat mogelijk maakt. Samen bouwen ze aan een model dat zowel efficiënter als robuuster is. Het is minder afhankelijk van schaarse arbeidskrachten, minder vatbaar voor fouten en beter bestand tegen de voortdurende druk van regelgeving en personeelskrapte.
“Zorgorganisaties zijn ingericht op zorgverlening, niet op administratie. Maar die administratie moet wél foutloos zijn, elke dag opnieuw. Juist die combinatie
van hoge druk, weinig marge en schaars personeel maakt het zo complex”, zegt Hidde ten Brink, directeur van Stippt.
Volgens ten Brink zit de hardnekkigheid niet alleen in de hoeveelheid werk, maar in de aard ervan. Salarisadministratie, financiële administratie, HR en zorgadministratie zijn processen die onder hoge druk moeten blijven draaien, ook als medewerkers uitvallen of regels veranderen. Juist daarom investeert Stippt nu versneld in automatisering.
“Je moet niet per se méér doen, maar slimmer. Door AI slim te combineren en op de juiste plekken in te zetten, ontstaat ruimte die er eerder niet was. Daardoor kun je sneller werken en meer inzicht geven aan de klant.”
systeem wijzigingen direct signaleren en vertalen naar processen. Geen vertraging, geen handmatige vergissingen. Stippt werkt daarnaast aan een interne assistent die historische vragen, klantspecifieke kennis en actuele data combineert, zodat een adviseur in seconden het antwoord kan samenstellen dat voorheen minuten of uren kostte.
Je moet niet per se méér doen, maar slimmer
“Wij willen dat een klant betere dienstverlening krijgt dan voorheen. Een systeem met snellere antwoorden, gedetailleerd waar nodig, simpel waar het kan. We zetten in op scherpere rapportages en meer inzicht. Dat is precies waar we naartoe bouwen”, aldus ten Brink.
Samen sneller
In deze sector is vertrouwen de basis van alles
Van pilot naar praktijk
Een concreet voorbeeld: het bijhouden van cao-wijzigingen. Waar medewerkers nu handmatig meerdere bronnen raadplegen, kan een geautomatiseerd
Boris Hololtcheff, CEO van ForgeWorks, ziet in de huidige markt een bredere logica. Veel kleinere en middelgrote administratieve dienstverleners in de zorg hebben moeite om het tempo van technologische verandering bij te houden. Dat schept ruimte voor samenwerking, aansluiting of verdere consolidatie. Niet om schaal te creëren als doel op zich, maar om investeringen in innovatie over meer volume te verdelen.
“Consolideren heeft alleen zin als je ook
echt verbeteringen kunt doorvoeren. Veel partijen staan voor dezelfde uitdagingen: systemen die niet met elkaar praten en mensen die bereid moeten zijn op een nieuwe manier te werken. Zonder die twee voorwaarden strandt elke vernieuwing bij de pilot. Met de juiste partner ga je sneller”, zegt Hololtcheff.
ForgeWorks positioneert zich daarin niet als softwareleverancier, maar als implementatiepartner: een kennispartij die organisaties helpt technologie duurzaam in te bedden zonder de dagelijkse operatie te verstoren.
Vertrouwen als fundament
De vraag die in de zorg altijd opkomt bij efficiency-verhalen: gaat de kwaliteit eronder lijden? Beide bestuurders zijn er helder over: juist niet.
“In deze sector is vertrouwen de basis van alles. Een fout in de salarisadministratie of een gemiste declaratie, dat voelen mensen direct. Ons verhaal is daarom geen kostenpraatje. Het gaat om het robuuster maken van processen die nu te kwetsbaar zijn. Als kennis beter is vastgelegd en toegankelijker is, hangt de uitkomst niet af van één persoon maar van een goed systeem. Dáár worden zorginstellingen beter van, en de professionals die er werken ook”, zegt ten Brink.
Stippt en ForgeWorks bouwen samen aan die robuustheid. Stap voor stap, zonder de dagelijkse operatie te verstoren, maar met een duidelijke richting: een sector die de administratieve ruimte krijgt om zich op zorg te richten.

Boris Hololtcheff & Hidde ten Brink, CEO, ForgeWorks & directeur, Stippt
Betrouwbare thuismonitoring verandert eerstelijnszorg
Hybride zorg biedt enorme kansen, maar alleen als meetdata betrouwbaar zijn en daarmee bruikbaar voor de dagelijkse praktijk. Huisartsen en praktijkondersteuners kampen met een groeiend aantal patiënten met chronische ziekten, terwijl de druk op tijd en middelen toeneemt. Slimme oplossingen voor thuismonitoring kunnen een deel van die last verlichten, mits technologie en logistiek optimaal op elkaar zijn afgestemd.

End-to-end controle
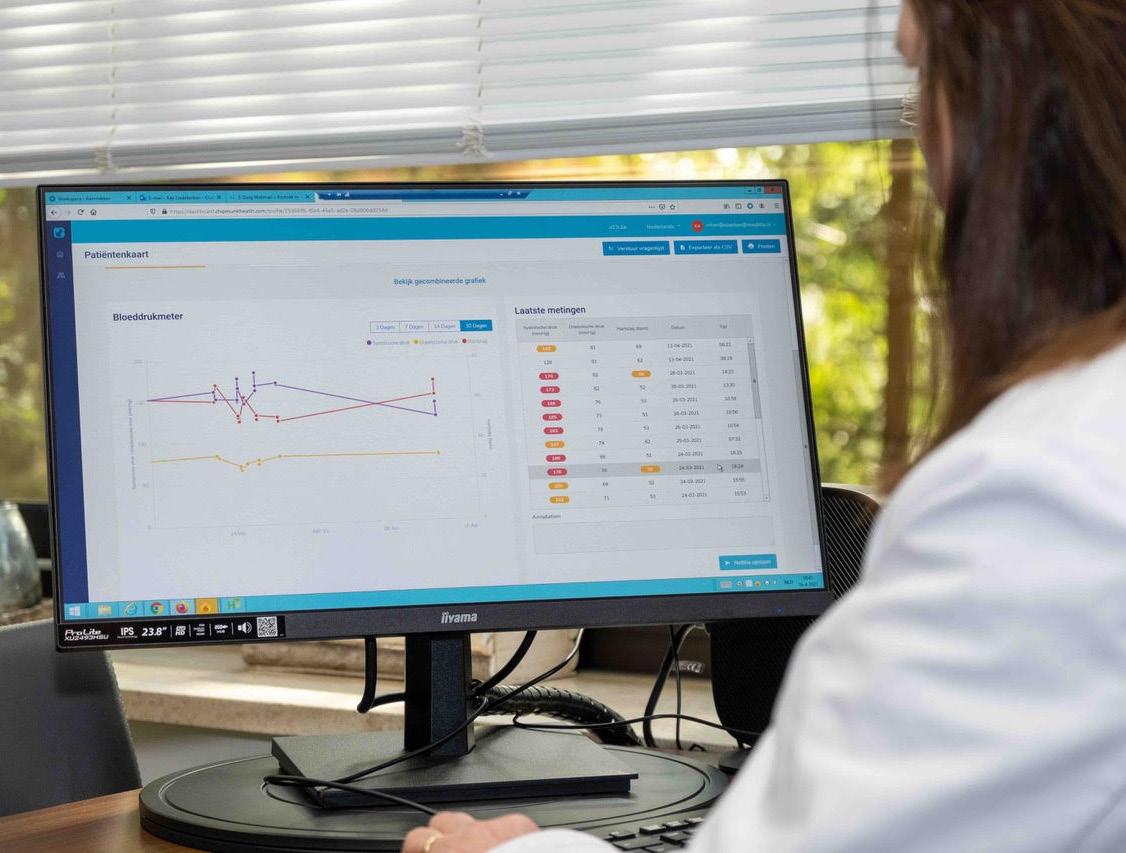
Het bedrijf Chipmunk Health levert alle technologie en apparatuur voor thuismonitoring, maar beheert daarbij ook de volledige dataketen: van meetapparatuur tot dashboard voor de zorgverlener. “Wij zorgen dat alles loopt, inclusief logistiek, installatie en helpdesk. Als een patiënt een nieuw apparaat nodig heeft, regelen wij dat direct”, zegt oprichter Erik Duijsens. “Daarmee ontzorgen we de zorgverleners maximaal. Patiënten hoeven ook geen smartphone of computer te gebruiken, zodat de gebruiksdrempel laag is. De meetapparatuur is volledig voorgeconfigureerd en de software stuurt de data automatisch naar het platform. Het streven was dat een thuismeting met Chipmunk net zo betrouwbaar zou zijn als een klinische meting in de praktijk. Dat hebben we bereikt.”
Om die betrouwbaarheid daadwerkelijk te kunnen garanderen, is het essentieel om niet alleen de datastroom te beheersen,
maar ook de volledige toeleveringsketen van medische apparatuur. Chipmunk Health stelt daarom strikte eisen aan leveranciers, certificering en prestaties van devices, en controleert actief of apparatuur aan deze eisen blijft voldoen. Alleen op die manier kan worden voorkomen dat onnauwkeurige of inconsistente metingen het zorgproces beïnvloeden. Een zogenoemde ‘bring your own device’aanpak is daarom nadrukkelijk geen optie: zonder controle over het apparaat en de herkomst ervan kan de betrouwbaarheid van de data niet worden gegarandeerd.
Kwaliteit van zorg
Daarnaast is het voor de kwaliteit van zorg cruciaal dat meetdata niet door de gebruiker kunnen worden aangepast of gemanipuleerd. Chipmunk zorgt ervoor dat metingen automatisch en rechtstreeks vanuit het meetapparaat worden doorgestuurd naar het platform, zonder tussenkomst van de patiënt. Hierdoor wordt de kans op invoerfouten of bewuste beïnvloeding van meetwaarden uitgesloten, en kunnen zorgverleners volledig vertrouwen op de data die zij gebruiken voor hun klinische beslissingen.
Opschalen naar andere zorgdomeinen
De software wordt intern ontwikkeld, zodat veiligheid en privacy gewaarborgd blijven. Hoewel de focus nu vooral op diabetes ligt, wil Chipmunk Health verder groeien: “Cardiovasculair risicomanagement en chronische obstructieve longziekte (COPD) zijn ook

enorme uitdagingen”, zegt Duijsens. “Het systeem is goed op te schalen en kan vanuit één centrale locatie landelijk uitleveren, met in de toekomst mogelijk regionale steunpunten. Het platform leent zich ook voor samenwerking met andere fabrikanten van meetapparatuur, zolang apparaten passen binnen de medische en technische randvoorwaarden. Zo ontstaat keuzevrijheid zonder concessies aan de betrouwbaarheid.”
besparen, kan direct worden ingezet voor andere vormen van zorg. Daarnaast neemt de behoefte aan aanvullend onderzoek af, bijvoorbeeld doordat minder frequent laboratoriumonderzoek zoals HbA1cbepalingen nodig is.
De grootste winst zit echter in de verschuiving naar meer zelfmanagement door de patiënt. Duijsens: “Doordat patiënten continu inzicht hebben in hun eigen waarden en actief betrokken zijn bij hun gezondheid, ontstaat er een andere dynamiek in de zorgrelatie.”
Thuismeting is net zo betrouwbaar als een meting in de praktijk
Chipmunk Health ziet zijn platform nadrukkelijk als een basisinfrastructuur voor digitale en hybride zorg. De kracht zit niet alleen in het verzamelen en borgen van betrouwbare meetdata, maar juist ook in het beschikbaar maken ervan voor andere digitale of hybride toepassingen binnen het zorgproces. “Samenwerkingspartners gebruiken de data bijvoorbeeld voor triage met behulp van clinical rule engines, of integreren Chipmunk in hun eigen patiëntenplatforms en zorgomgevingen. Dankzij de open structuur van het platform kunnen deze koppelingen efficiënt en veilig worden gerealiseerd, zonder concessies te doen aan de kwaliteit, privacy of betrouwbaarheid”, verklaart Duijsens.
Brede waarde voor de zorg
De inzet van Chipmunk levert niet alleen voordelen op voor de individuele praktijk of patiënt, maar ook voor het zorgsysteem als geheel. De tijd die zorgverleners
Om deze ontwikkeling ook financieel duurzaam te maken, hanteert Chipmunk Health bij zorgverzekeraars een aflopende tarievenstaffel: naarmate meer patiënten gebruikmaken van het platform, dalen de kosten per patiënt. Daarmee wordt digitale en hybride zorg niet alleen effectiever, maar ook steeds betaalbaarder en schaalbaarder.
Tevreden gebruikers en zorgverleners Uit patiënttevredenheidsonderzoeken blijkt dat Chipmunk Health hoog scoort op gebruiksgemak en service. Patiënten waarderen met name dat metingen automatisch en zonder technische drempels verlopen.
Ook zorgverleners zijn overwegend tevreden, maar tegelijkertijd erkennen zij dat de overstap naar hybride zorg in de beginfase een investering in tijd en aandacht vraagt. Die investering verdient zich volgens Duijsens echter snel terug: zodra een praktijk voldoende patiënten heeft aangesloten, ontstaat er direct tijdswinst en meer overzicht. “Daarmee wordt niet alleen de werkdruk verlicht, maar ontstaat er ook ruimte om de zorg anders en beter te organiseren.”

Erik Duijsens, Oprichter, Chipmunk Health
Afvallen zonder hype, maar mét blijvend resultaat
In een markt waar trends elkaar razendsnel opvolgen, blijkt duurzaam gewichtsverlies zelden het gevolg van een snelle oplossing. De recente aandacht voor afslankinjecties heeft die dynamiek verder versterkt. Nieuwe middelen beloven snelle resultaten, maar roepen tegelijk vragen op over de effectiviteit en het belang van begeleiding.

De populariteit van medische afslankmiddelen groeit snel.
Volgens Marianne Baars, CEO van NewFysic, is dat niet zonder reden.
newfysic.nl
“Het is een van de mooiste uitvindingen in de afslankbranche”, zegt zij. Tegelijkertijd plaatst ze een duidelijke kanttekening bij de huidige hype. Zonder begeleiding en structurele aanpassing van de levensstijl, is het effect volgens haar beperkt en vaak tijdelijk. NewFysic kiest voor een andere route: deze afslankexpert is al 25 jaar actief in Nederland en begeleidt mensen bij verantwoord afvallen met persoonlijke coaching, voeding en eventueel medicatie.
Toestroom
De huidige markt wordt gekenmerkt door een toestroom van nieuwe aanbieders, die inspelen op de vraag naar snelle resultaten. Dat leidt tot een versnipperd aanbod, waarin de kwaliteit en begeleiding
sterk uiteenlopen. Baars ziet dat als een fase waar de sector doorheen moet. Uiteindelijk zal volgens haar duidelijk worden dat medicatie slechts een hulpmiddel is, en geen oplossing op zichzelf. “Zonder begeleiding en een goed voedingsplan is het extra gewicht er zo weer aan. Bij ons vormt begeleiding het fundament. Klanten starten met een uitgebreide intake, gevolgd door een persoonlijk plan en wekelijkse begeleiding door een vaste coach.” Die persoonlijke aanpak is volgens haar cruciaal, juist omdat veel mensen worstelen met misvattingen over voeding. “Er zijn veel misverstanden over wat gezond eten is. Je kunt voldoende eten terwijl je wilt afvallen, maar je moet wel de juiste keuzes maken.”
Sociale levensstijl
De doelgroep bestaat grotendeels uit mensen die midden in het leven staan en een drukke, sociale levensstijl hebben. Strikte diëten werken hierbij zelden. In plaats daarvan ligt de nadruk op een
aanpak die vol te houden is. “Je kunt niet doorleven op een vermageringsdieet. Dat houdt niemand vol.”
Ook op de lange termijn blijft begeleiding relevant. Gewichtsschommelingen zijn volgens haar onvermijdelijk, maar het verschil zit in de omvang. Dat vraagt om blijvende aandacht en periodieke bijsturing, vergelijkbaar met onderhoud in andere domeinen van gezondheid en vitaliteit.
Professionalisering
Voor de toekomst verwacht Baars dat medische afslankmiddelen een blijvende rol gaan spelen. Tegelijkertijd zal de sector zich verder professionaliseren en begeleiding een steeds grotere rol krijgen. “Steeds meer mensen zullen inzien dat medisch afslanken alleen werkt in combinatie met begeleiding. Tegelijkertijd verwacht ik dat regelgeving en toezicht essentieel blijven om excessen te voorkomen. Strengere controles en professionalisering zullen het onderscheid vergroten tussen serieuze aanbieders en opportunistische partijen. Dat juichen we zeker toe: het komt het consumentenvertrouwen ten goede en maakt de sector op termijn duurzamer.”

Een integrale security-aanpak als fundament voor primaire zorgproces
Ziekenhuizen en zorginstellingen staan onder toenemende druk. Niet alleen door personeelstekorten, maar ook als het gaat om digitale en fysieke weerbaarheid. Agressie tegen zorgmedewerkers, toename in cyberincidenten, complexere zorgomgevingen en strengere regelgeving dwingen zorgorganisaties om anders naar veiligheid te kijken. Waar beveiliging vaak nog een los onderdeel van de bedrijfsvoering is, is een integrale security-aanpak nodig om het primaire zorgproces volledig te ondersteunen. Dat resulteert in veiligheid, grip en continuïteit.
Van NIS2 tot CER
Beveiliging raakt direct aan de continuïteit van zorgverlening. Wet- en regelgeving, zoals de Cyberbeveiligingswet (NIS2), Wwke (CER) en caoverplichtingen, dwingen zorginstellingen om beveiliging structureel te verankeren in hun organisatie. “Compliance is niet meer iets wat je moet afvinken, het is een ‘license to operate’. Wanneer dit niet op orde is, heeft dat direct impact op zorgprocessen, met risico op aansprakelijkheid, boetes of imagoschade”, vertelt Esther Berkman, business developer Healthcare bij Nsecure (IT-dienstverlener in fysieke toegang en security)
Digitalisering en patiëntbeleving Tegelijkertijd draait het niet alleen om veiligheid en aantoonbaarheid, maar ook om beleving. Dat vraagt om een subtiel evenwicht tussen openheid en controle: beveiliging inzetten om risico’s te minimaliseren, zonder dat dit ten koste gaat van patiëntbeleving. Berkman: “De primaire taak van een ziekenhuis is mensen helpen. Dat moet in een zo veilig mogelijke omgeving, zowel voor de patiënt als medewerker.”
In die context speelt technologie een steeds grotere rol. Niet om mensen te vervangen, maar om schaarse capaciteit
slimmer in te zetten en risico’s vroegtijdig te signaleren. Een geïntegreerd securitylandschap, waarin data uit verschillende bronnen samenkomen, is hierbij gewenst. Denk aan slimme cameraobservatie, toegangscontrole, servers en sensoren die gezamenlijk patronen herkennen en alarm slaan bij afwijkend gedrag. “Je wilt acteren op basis van wat er gebeurt, en niet achteraf reageren”, stelt Berkman. Die aanpak sluit aan bij een bredere trend in de zorg: digitalisering om processen efficiënter en veiliger te maken. De toekomst ligt in het toepassen van AI. Door grote hoeveelheden data te analyseren, kunnen systemen beter voorspellen waar en wanneer risico’s ontstaan en effectief maatregelen in te zetten.
Grip op toegangsrechten
Die grip op veiligheid en aantoonbaarheid vraagt ook om inzicht over wie waar toegang toe heeft, en waarom. In zorgomgevingen, waar
duizenden medewerkers, leveranciers en studenten in- en uitstromen, is handmatig beheer van toegangsrechten en toegangspassen niet meer toekomstbestendig. Door een Physical Identity & Access Management (PIAM)oplossing te integreren met HR- tot medicatiebeheersystemen, ontstaat centrale regie over wie waar toegang toe heeft.
Dit gebeurt op basis van functie en kwalificaties binnen één centrale omgeving.
“Voor zorginstellingen ligt daar dé kans. Benader veiligheid als integraal onderdeel van je bedrijfsvoering. Zo ontstaat er een veiligere werkomgeving, maak je operationele processen aantoonbaar beheersbaar en zet je resources optimaal in”, verklaart Berkman tot slot.

Esther Berkman, Business developer Healthcare, Nsecure
Marianne Baars, CEO, NewFysic
Hoe de gebouwde omgeving de zorg van morgen vormgeeft
De zorgsector staat voor een stapeling van uitdagingen. Vergrijzing en chronische aandoeningen jagen de zorgvraag op, terwijl het aantal zorgprofessionals achterblijft. Tegelijk vragen verouderde gebouwen en installaties om renovatie, verduurzaming en digitalisering, terwijl netcongestie en beperkte investeringsruimte de uitvoering bemoeilijken. Zorg moet vierentwintig uur per dag doorgaan, ook tijdens verbouw. Steeds vaker blijkt de echte winst niet alleen in medische technologie te liggen, maar ook in integrale ontwerpen waarin zorgprocessen, vastgoed en techniek vanaf de basis samenkomen.
Van installateur naar integrale zorgpartner
Wat ooit begon als een traditioneel installatiebedrijf, is uitgegroeid tot een landelijk netwerk van gespecialiseerde clusters die ziekenhuizen, verpleeghuizen en woonzorglocaties helpen te ontzorgen op vrijwel elk vraagstuk dat techniek en gebouw raakt. Unica telt inmiddels meer dan 4.500 medewerkers en bedient zowel de cure als de care vanuit één integrale visie.
“Wij kijken altijd naar de total cost of ownership, niet alleen naar wat het kost om iets te bouwen”, zegt Marc Speijer, directeur Healthcare. “Het gaat om de hele levenscyclus, en om de ontwikkelingen die de komende decennia op de zorg afkomen. Behandelmethoden veranderen, kamers worden kleiner en patiënten gaan sneller naar huis. Het gebouw moet daarop aansluiten.” Een ziekenhuis heeft een levenscyclus van zo’n vijftig jaar, terwijl technische installaties gemiddeld vijftien jaar meegaan. Die mismatch vraagt om modulaire, aanpasbare installaties.
Die integrale benadering zit diep verankerd in de manier waarop de clusters samenwerken. In één vestiging zitten projectrealisatie, onderhoud en gebouwautomatisering vaak fysiek bij elkaar, en bij ongeveer negentig procent van de klanten werken die teams ook intensief samen.
“We zijn aan het opschuiven van technisch dienstverlener naar assetmanager”, legt Marcel van Liere uit, directeur vestiging Bodegraven. “Het beheer van assets wordt steeds belangrijker, naast alleen het doen van onderhoud of het neerzetten van een gebouw. Vaak ontbreekt de brug tussen strategisch beleid en de zorgprocessen op de werkvloer.” Die brug krijgt concreet vorm in Alloqate, het door Unica zelf ontwikkelde platform voor geïntegreerd onderhoudsmanagement, waarmee de strategie van de zorginstelling wordt gekoppeld aan de dagelijkse uitvoering. Data, prestaties en gebruikersbehoeften komen samen in één omgeving.
Vooral in de care liggen grote uitdagingen. Verpleeghuizen en woonzorgcomplexen moeten verduurzamen, digitaliseren én tegelijk de
zorgcontinuïteit waarborgen, vaak met krappere budgetten dan ziekenhuizen. Daar helpt Unica zorginstellingen met een vastgoedplan dat techniek, gebruik en strategie samenbrengt. Welke panden transformeer je, welke niet, en hoe lang moeten ze nog mee? Als officieel partner van de Green Deal Duurzame Zorg helpt Unica versnipperde verantwoordelijkheden bij elkaar te brengen op weg naar een klimaatneutrale sector. Bij zorginstelling Pieter van Foreest was de overstap naar ledverlichting onderdeel van een bredere duurzaamheidsstrategie. Het energieverbruik op de vervangen verlichting daalde met meer dan tachtig procent, en bewoners ervoeren een betere zorgbeleving.
Datagedreven beheer en slimme zorgwerkplekken
De volgende stap zit in data. Veel zorginstellingen staan nog aan het begin van datagedreven gebouwbeheer, terwijl daar grote winst te boeken is. Sinds januari is het Gebouwautomatiseringsen Controlesysteem (GACS) verplicht voor installaties boven de 290 kilowatt. “Dat geeft enorm veel inzicht in hoe je installatie draait en waar je optimalisaties
kunt halen”, aldus Marcel van Kesteren, salesmanager Building Automation. “Zonder veel moeite haal je zomaar twintig procent energiebesparing. Dat is laaghangend fruit dat je heel snel kunt plukken.”
een centraal alarmeringsplatform samen te brengen, krijgen zorgmedewerkers ondersteuning precies daar waar de druk het hoogst is: op de werkvloer.
“Als je een werkplek hebt die jou de informatie brengt en effectief laat werken, daalt de werkdruk”, zegt Marcel Joosten, unitmanager Modern Work. Gegevens uit alarmering, sensoren en digitale zorgwerkplekken geven inzicht in zorgbelasting, responstijden en zorgpatronen, en helpen organisaties om met minder mensen toch kwalitatief goede en veilige zorg te leveren.
We bouwen aan toekomstbestendige gebouwen waar mensen zich goed voelen. Dat gaat verder dan techniek
Door procesdata continu te monitoren en te analyseren, kunnen klimaat, ventilatie en verwarming worden bijgestuurd. “We zien dat we processen kunnen optimaliseren, zodat het binnenklimaat optimaal is voor patiënten en medewerkers, en installaties maximaal presteren”, vertelt Van Kesteren.
Unica richt zich daarnaast nadrukkelijk op het zorgproces zelf. Door moderne zorgtechnologie, slimme domotica en
Slimme sensoren in combinatie met AI maken het bovendien mogelijk om afwijkend gedrag van bewoners vroegtijdig te signaleren. Roger Schmitz, portfolio manager Healthcare, ziet daarin een omslag naar voorspellende zorg. “Met slimme sensoren kunnen we de hele dag monitoren wat er gebeurt en die data gebruiken om te spiegelen”, legt hij uit. “Dat kun je met traditionele alarmsystemen gewoon niet.” Doordat alle alarmen, slimme sensoren en overige meldingen binnenkomen op één centraal platform, ontstaat een betere zorgbeleving en kan de zorgmedewerker direct contact opnemen met de juiste kamer. Domotica geeft daarnaast een stuk regie terug aan de cliënt zelf, van het bedienen van licht en zonwering tot het bestellen van bijvoorbeeld koffie.
Energie als strategisch thema Energie is inmiddels een vast onderwerp


op de bestuurstafel. Het Paris Proof-denken en de prijspieken na het uitbreken van de oorlog in Oekraïne hebben verduurzaming hoog op de agenda gezet. “Bij heel veel zorginstellingen is energie echt een thema geworden in de raad van bestuur”, zegt Arjen Leenhouts, directeur van Hellemans Consultancy. “Waar staan we? Wat zijn onze CO2-doelstellingen? En volgen we de roadmap die we hebben uitgezet?”
Hellemans leunt op drie kennispijlers: het modelleren van energiemarkten, het technisch dimensioneren van assets, en het slim koppelen van beide via een energiemanagementsysteem dat opwekking, vraag en marktprijzen op elkaar afstemt. “Wij hebben geen glazen bol, maar we simuleren en modelleren met fundamentele analyses de energiemarktprijsontwikkelingen”, aldus Leenhouts. Juist dankzij die diepe kennis van de energiemarkt kan Hellemans bepalen welke oplossingen écht bij een specifieke zorgklant passen, in plaats van een standaardpakket op te leggen.
Volgens Dik Geelen, clusterdirecteur Energy Solutions, is Unica’s meerwaarde dat advies, realisatie en beheer onder één dak zitten, inclusief een adviestak die de energiemarkten van morgen daadwerkelijk doorrekent. Voor ziekenhuizen is de opgave bijzonder pittig. Een gebouw omzetten naar warmtepomptechnologie vraagt om grote elektrische vermogens, en sommige ziekenhuizen draaien nog op een warmtekrachtkoppeling die ook gefaseerd vervangen moet worden. “We bekijken goed welke oplossingen bij de klant passen”, aldus Geelen.
Daar komt netcongestie bij: het aantal aanvragen voor uitbreiding van het contractvermogen staat landelijk inmiddels op zo’n twintigduizend, en blijft oplopen.


“Bereid je voor en laat een analyse doen van je energielandschap”, benadrukt Leenhouts.
Toekomstvast investeren betekent volgens Hellemans dat zorginstellingen toewerken naar decentrale energiesystemen, waarmee ze op bepaalde momenten zelfvoorzienend worden. Energetisch flexibel worden is daarbij het adagium. Elke gebouwsituatie is anders: de één heeft meer warmte nodig, de ander zit met een verouderd gebouw, en de derde loopt vast op netcongestie.
Scenarioanalyses die rekening houden met hoe de energiemarkt zich de komende jaren ontwikkelt, voorkomen dat bestuurders investeringen baseren op de tarieven van vandaag. Collectieve inkoop, bijvoorbeeld via Intrakoop, helpt daarnaast om kosten te drukken voor het hele zorgsegment. “Het is belastinggeld, en in de zorg is al veel tekort”, aldus Geelen. “Je moet goed kijken wat je doet met die ene euro die je hebt.”
Veiligheid en continuïteit als fundament
Veiligheid is in de zorg geen optioneel thema, maar een randvoorwaarde voor continuïteit. Brandveiligheid, fysieke beveiliging en cybersecurity grijpen daarbij steeds sterker in elkaar en vragen om één integrale benadering.
“De zorgsector staat voor enorme uitdagingen als het gaat om veiligheid”, begint Tom Verschoor, clusterdirecteur Fire Safety en Access & Security. “Wij zien drie duidelijke bewegingen die de manier waarop ziekenhuizen en zorginstellingen omgaan met veiligheid fundamenteel veranderen.” Deze vormen samen het nieuwe veiligheidsdenken in de zorg: een integrale benadering, de opkomst van technologie en AI, en een veranderende rol van de mens.
“Veiligheid was vroeger vaak
versnipperd. Denk aan aparte systemen en oplossingen voor toegangscontrole, cameratoezicht, IT en brandveiligheid. Inmiddels zien we een duidelijke verschuiving naar integrale veiligheid”, legt Verschoor uit. In ziekenhuizen en zorginstellingen betekent dit dat fysieke veiligheid en cybersecurity steeds meer met elkaar verweven raken. De technologie in ziekenhuizen wordt steeds complexer en IT-gedreven. Veel systemen zijn bovendien aan elkaar gekoppeld. Daarmee wordt cybersecurity een onlosmakelijk onderdeel van het geheel.
“In de cure & care sector is dat cruciaal. Je hebt te maken met patiëntgegevens, medische apparatuur én kwetsbare mensen. Eén zwakke schakel kan grote gevolgen hebben.” Voor ziekenhuizen is dat een complex evenwicht: een open cultuur waarborgen zonder de veiligheid van patiënten en medewerkers uit het oog te verliezen. Patiënten en bewoners moeten zich vaak vrij kunnen bewegen. In sommige situaties is dat juist niet gewenst, bijvoorbeeld in ggz-instellingen of op afdelingen met bewoners met dementie.
Volgens Verschoor speelt technologie daarin een steeds grotere rol. “We gaan van reactief beveiligen naar voorspellend beveiligen. Door data en AI slim te gebruiken, kunnen zorginstellingen risico’s eerder signaleren. Denk aan systemen die afwijkend gedrag herkennen, of toegangspatronen analyseren. In een ziekenhuis kan dat helpen om ongeautoriseerde toegang of incidenten sneller te detecteren.” Omdat duizenden medewerkers, leveranciers en stagiairs in- en uitstromen, is handmatig beheer van toegangsrechten niet meer houdbaar. Daarom wordt centrale regie via geïntegreerde identity-oplossingen, gekoppeld aan HR- en zorgsystemen, het uitgangspunt. Diezelfde ontwikkeling geldt voor brandveiligheid. Installaties en monitoring worden slimmer en geven beter inzicht in risico’s en prestaties. In een
ziekenhuis kan dat helpen om incidenten sneller te beheersen.
Watermistsystemen zorgen in zorggebouwen voor een langere vluchttijd en minder waterschade. Sprinklerinstallaties kunnen bovendien op afstand worden getest. Deze ontwikkelingen laten zien dat veiligheid en duurzaamheid elkaar kunnen versterken.
Dat betekent niet dat mensen overbodig worden, integendeel. “De rol van de beveiligingsprofessional verandert juist”, zegt Verschoor. “In plaats van alleen observeren en reageren, wordt de mens steeds meer regisseur van technologie. Beveiligers en zorgpersoneel werken samen met slimme systemen. Technologie ondersteunt, maar de menselijke inschatting blijft essentieel, zeker in een omgeving waar empathie en patiëntgerichtheid centraal staan.”
“Voor de cure & care sector draait security uiteindelijk om vertrouwen”, concludeert Verschoor. “Patiënten moeten erop kunnen vertrouwen dat ze veilig zijn, fysiek en digitaal. Dat vraagt om een slimme combinatie van mens, proces en technologie.”
Naar een toekomstbestendige zorgomgeving
De rode draad door alle disciplines is dezelfde: verduurzamen, digitaliseren en beveiligen lukt alleen als ze in samenhang worden aangepakt, met de zorgvraag als startpunt. “Het doel is betere zorg leveren, mede door het verduurzamen van je installaties”, vat Speijer samen. Modulair bouwen helpt bij het tekort aan technisch personeel, omdat installaties in de werkplaats kunnen worden voorbereid en in modules op locatie geplaatst. Zo wordt de gebouwde omgeving geen kostenpost, maar een strategische hefboom voor betaalbare, duurzame en menswaardige zorg.
Zorg moet meer rekening houden met
DIGITALISERING
De Nederlandse zorg moet er rekening mee houden dat digitale systemen dagen of zelfs langer uitvallen. Door de vergaande digitalisering kan zo’n storing direct gevolgen hebben voor de dagelijkse zorgverlening. Zorgorganisaties doen er daarom goed aan voorbereid te zijn op scenario’s waarin IT-systemen langere tijd niet beschikbaar zijn.

Digitalisering is al jaren diep verankerd in de sector.
Elektronische patiëntendossiers, medicatievoorschriften en planningssystemen vormen de ruggengraat van veel zorgprocessen. Tegelijk neemt de afhankelijkheid van digitale infrastructuur verder toe door cloudsoftware, datauitwisseling tussen instellingen en nieuwe toepassingen zoals kunstmatige intelligentie.
“De afhankelijkheid van digitalisering
speelt al jaren”, zegt Daan Brinkhuis, MTlid van Z-CERT. Het expertisecentrum voor cybersecurity ondersteunt zorginstellingen bij het versterken van hun digitale weerbaarheid.
Groeiende afhankelijkheid
“Vooral de laatste jaren zien we dat organisaties meer data met elkaar delen en dat steeds meer applicaties in de cloud draaien. Die groeiende digitale afhankelijkheid maakt de zorg efficiënter, maar vergroot ook de impact wanneer systemen uitvallen.” Om de vinger aan de pols te houden bij dit vraagstuk, publiceert Z-CERT jaarlijks de analyse Cybersecuritybeeld voor de zorg. De laatste editie is begin maart gepubliceerd. Daarin wordt geconcludeerd dat zorgorganisaties expliciet rekening moeten houden met scenario’s waarin digitale systemen langere tijd niet beschikbaar zijn. Een belangrijk risico ligt bij de groeiende afhankelijkheid van externe IT-leveranciers: steeds meer toepassingen draaien als cloudof SaaS-oplossing bij gespecialiseerde
softwarebedrijven. Brinkhuis: “Als zo’n oplossing uitvalt, kan dat meteen meerdere zorgorganisaties tegelijk treffen. Dat vormt een extra risico voor de sector als geheel.”
Herstel
Cybersecurityproblemen in de zorg halen niet dagelijks het nieuws. Toch zijn er volgens dreigingsanalist Jan Hanstede ook in Nederland voorbeelden van zorginstellingen die door een cyberincident tijdelijk hinder ondervinden van hun systemen. “In Nederland zijn er de afgelopen jaren incidenten geweest waarbij zorgorganisaties enkele dagen overlast hadden en beperkt gebruik konden maken van systemen of diensten. En in het buitenland zijn er voorbeelden bekend waarbij herstel weken of maanden heeft geduurd. In het meest extreme scenario kan dat leiden tot situaties die risico’s voor de patiëntveiligheid opleveren.”
Digitaal noodpakket Z-CERT pleit daarom voor een structureel ‘digitaal noodpakket’: vooraf vastgelegde maatregelen om zorgverlening gaande te houden wanneer systemen uitvallen. Net zoals de overheid burgers adviseert een noodpakket in huis te hebben voor calamiteiten, zouden zorgorganisaties voorbereid moeten zijn op langdurige IT-uitval. Zo’n pakket bevat onder meer
HealthSage AI – Partner Content
AI moet arts weer tijd geven voor de patiënt
Artsen en verpleegkundigen besteden een verrassend groot deel van hun werk aan administratie – het vastleggen, overtypen en controleren van patiëntgegevens neemt 40 tot 50 procent van hun tijd in beslag. Dat gaat ten koste van directe patiëntenzorg, verhoogt de werkdruk en vergroot de kans op fouten. Nieuwe toepassingen van kunstmatige intelligentie (AI) moeten daar verandering in brengen.

De administratieve druk in ziekenhuizen is de afgelopen decennia sterk toegenomen. Waar medische informatie vroeger op papier
werd vastgelegd, werken zorgverleners tegenwoordig met elektronische patiëntendossiers. Die maken het delen van informatie binnen het ziekenhuis eenvoudiger, maar hebben ook een keerzijde: gegevens moeten vaak handmatig worden ingevoerd en in verschillende systemen opnieuw worden vastgelegd. Bij sommige aandoeningen, zoals borstkanker, worden dezelfde gegevens soms wel dertig keer ingevoerd.
Tijdsbesparingen
Dat kost tijd en leidt tot frustratie bij zorgprofessionals. Marcel Alberti, medeoprichter van AI-bedrijf HealthSage AI, zegt hierover: “Artsen en verpleegkundigen zijn natuurlijk niet
geneeskunde gaan studeren om vooral administratie te doen. Ze willen patiënten spreken, onderzoeken en behandelen. Toch gaat in veel zorgsystemen bijna de helft van hun tijd op aan administratieve taken.” AI kan helpen om die last aanzienlijk te verminderen: met large language models kunnen medische gegevens automatisch worden geanalyseerd, gestructureerd en vastgelegd. Een belangrijk uitgangspunt is dat de technologie ondersteunend blijft. “Onze systemen leggen niets zelfstandig vast. Ze doen een voorstel dat de arts kan controleren, aanpassen en vervolgens goedkeuren. De arts blijft altijd verantwoordelijk voor de diagnose en de uiteindelijke beslissing.”
Kwaliteitsverbetering
Naast tijdwinst kan betere datavastlegging ook de kwaliteit van zorg verbeteren. Wanneer medische informatie overzichtelijk beschikbaar is, kunnen artsen sneller zien welke diagnoses een patiënt eerder heeft gehad, welke medicatie is
actuele contactgegevens, uitgewerkte crisisprocedures, alternatieve werkprocessen zonder IT en afspraken met leveranciers en zorgpartners.
Ook herstelplannen om systemen na een incident weer op te starten maken er deel van uit. “Ga na of je voldoende voorbereid bent. Als je documentatie drie of vijf jaar oud is, is die waarschijnlijk verouderd. Zorg dat noodprocedures actueel zijn en dat je ze ook oefent”, aldus Brinkhuis. Veel instellingen zetten inmiddels stappen om de digitale continuïteit beter te organiseren. Toch blijft volgens de onderzoekers verdere verbreding nodig.

gebruikt en welke behandelingen mogelijk niet goed werden verdragen. “Als gegevens volledig en correct in het dossier staan, zien artsen in één oogopslag de medische geschiedenis. Dat helpt om betere beslissingen te nemen en voorkomt fouten, bijvoorbeeld bij medicatie.”
Nog in kinderschoenen
Hoewel er al heel veel kan met de huidige techniek, staat de adoptie nog in de kinderschoenen. Naar schatting is slechts een klein deel van de administratieve processen in de zorg geautomatiseerd, maar het aantal toepassingen groeit snel. Tientallen AI-modellen kunnen tegelijk actief zijn, variërend van administratieve ondersteuning tot voorspellingen over patiëntstromen. Als reactie op deze ontwikkeling ontstaat een nieuwe benadering: het bundelen van verschillende AI-modellen op één platform. Alberti: “Als je AI echt wilt opschalen in de zorg, moet je dat vanuit een platformgedachte doen. Een gemiddeld ziekenhuis krijgt uiteindelijk tientallen modellen in gebruik. Dan wil je die veilig op één plek kunnen beheren, monitoren en uitproberen.” Hij verwacht dat de rol van AI snel zal groeien. “Er zit nog enorm veel handmatig werk in de zorg. AI staat nog maar aan het begin, maar er valt een wereld te winnen.”
Tekst: Hugo Schrameyer
Marcel Alberti, Medeoprichter, HealthSage AI
Daan Brinkhuis, MT-lid, Z-CERT
Jan Hanstede, Dreigingsanalist, Z-CERT
Floren – Partner
Kennis, scholing en technologie dichter bij het werkproces
Zorgprofessionals werken onder toenemende druk, terwijl de complexiteit van hun werk blijft groeien. Tegelijkertijd sluit bestaande scholing niet altijd aan op de dagelijkse praktijk, waardoor kennis niet altijd beschikbaar is op het moment dat die nodig is. In die context zoeken aanbieders van zorgleren naar manieren om kennis, scholing en technologie dichter bij het werkproces te organiseren.
Met die ambitie bouwt Floren voort op een brede basis in zorgleren en wil het zich onderscheiden van traditionele aanbieders van nascholing en vakinformatie. Het bedrijf, ontstaan uit de samenvoeging van Noordhoff Zorg en Prelum, richt zich op leer- en kennisoplossingen voor onder meer huisartsenzorg, ziekenhuizen, ggz, gehandicaptenzorg en ouderenzorg. In totaal ondersteunt de organisatie dagelijks meer dan 400.000 zorgprofessionals, met een portfolio dat loopt van mbozorgopleidingen tot bij- en nascholing voor werkende professionals.
Vanuit die samenvoeging van bedrijven verschuift de strategische inzet van leerproducten naar ondersteuning die direct in het werkproces beschikbaar komt op het moment dat die nodig is. De gedachte is dat zorgmedewerkers geen extra
floren.nl
platform willen openen, maar behoefte hebben aan kennis die beschikbaar is in de systemen waarin zij al werken, zoals het elektronisch patiëntendossier, intranet of andere applicaties die onderdeel zijn van de dagelijkse praktijk. “Deze stap is niet gezet om kosten te snijden, maar om sneller te kunnen vernieuwen. Met meer schaal kunnen we serieuzer investeren in technologie, kunstmatige intelligentie en nieuwe digitale toepassingen voor de zorg. Eén plus één moet hier echt meer dan twee worden”, zegt CEO Patrick Hendriks.
Vier pijlers
De aanpak van Floren is opgebouwd rond vier samenhangende pijlers. ‘Weten’ draait om betrouwbare, actuele en gevalideerde vakinformatie en richtlijnen. ‘Leren’ richt zich op structurele ontwikkeling via e-learning, microlearning en geaccrediteerde nascholing. ‘Kunnen’ legt
de nadruk op vaardigheden, bijvoorbeeld via bekwaamheidsroutes, casuïstiek en beslislogica. ‘Doen’ ondersteunt het handelen in de praktijk, met beslisondersteuning en AI-gedreven tools die direct toepasbaar zijn op het moment dat het ertoe doet.
Die integrale benadering vergroot niet alleen de beschikbaarheid van kennis, maar ook de toepasbaarheid ervan. Floren wil bijdragen aan snellere inzetbaarheid van professionals via microlearning, modulaire scholing en oplossingen die beter aansluiten op taakverschuiving in de zorg. ‘Skill-based leren’ en competentieontwikkeling spelen daarbij een belangrijke rol. In een arbeidsmarkt waarin personeel schaars is, wordt het voor instellingen steeds belangrijker om medewerkers gericht en efficiënt op nieuwe taken voor te bereiden.
Ambitieuze koers
De belofte achter de positionering van Floren is samengevat in de pay-off: “De beste zorgkennis. Altijd dichtbij.” Chief product officer Bianca Zuyderhoff-van de Pol zegt: “We willen niet de volgende leverancier van content of e-learning zijn.
Advertorial
Chronische pijn: digitale therapie zonder medicatie wint terrein
In Nederland lijden 3,5 miljoen mensen aan chronische pijn, waarvan 70% dagelijks. Dit blijkt uit Ipsos I&Oonderzoek voor de Nederlandse Vereniging voor Anesthesiologie (NVA). De International Anesthesia Research Society schat dat wereldwijd zelfs ruim 1,5 miljard mensen lijden aan chronische pijn.
De impact in Nederland is groot: de jaarlijkse zorgkosten worden door de Rijksoverheid op circa € 4 miljard geschat, terwijl de totale maatschappelijke kosten - inclusief productiviteitsverliesoplopen tot ongeveer € 20 miljard. Toch wordt chronische pijn nog grotendeels behandeld met medicatie, wat in de VS bijvoorbeeld vaak wordt gezien als een van de belangrijkste oorzaken van de opioïdencrisis. Tegelijkertijd geven internationale richtlijnen aan dat de behandeling van chronische pijn in principe moet beginnen met pijneducatie en psychologische therapie, en dat deze aanpak vaak effectiever is.
Deze digitale aanpak maakt behandeling niet alleen toegankelijker, maar ook efficiënter en effectiever.
Niet puur lichamelijk
“Chronische pijn is geen puur lichamelijk probleem, maar een samenspel van biologische, psychologische en sociale factoren”, zegt Erwin Werring, CEO van Reducept, het bedrijf achter de Pijnvrij-app. “Juist daarom zijn educatie en gedragsverandering essentieel, maar die zorg is nauwelijks schaalbaar.”
Reducept ontwikkelde de afgelopen jaren een behandeling op basis van virtual reality (VR), inmiddels toegepast in meer dan 200 zorginstellingen bij ruim 13.000
patiënten. Volgens evaluaties rapporteert meer dan 70% van de gebruikers een verbeterde kwaliteit van leven, verminderd medicatiegebruik en in veel gevallen zelfs een terugkeer naar werk.
Een digitale aanpak
De technologie richt zich op het hertrainen van het brein in de verwerking van pijnsignalen. Elke component van de Reducept VR-behandeling is gebaseerd op klinisch gevalideerde, evidence-based behandelmethoden, gestandaardiseerd en aangeboden via immersive VR. Met de introductie van de nieuwe Pijnvrij-app wordt deze
De Pijnvrij-app
’s werelds

We willen aanwezig zijn op de plekken waar zorgprofessionals hun werk al doen. Juist daar moet de juiste kennis, in de juiste vorm en op het juiste moment beschikbaar zijn.”
Daarmee kiest Floren voor een zakelijke, maar ambitieuze koers: minder uitgever van losse producten, meer partner voor zorginstellingen. Met deze integrale benadering wil Floren de komende jaren bijdragen aan efficiëntere zorgprocessen en verlichting van de druk op zorgprofessionals.

aanpak nu ook direct toegankelijk voor consumenten. De app combineert pijneducatie, dagelijkse oefeningen en VRtraining via de smartphone, waardoor patiënten ook thuis actief met hun behandeling aan de slag kunnen.
Deze digitale aanpak maakt behandeling niet alleen toegankelijker, maar ook efficiënter en effectiever. Behandelaars besparen tijd, terwijl patiënten beter voorbereid en actiever deelnemen aan hun herstelproces.
“De technologie is er, de vraag is er, nu gaat het om opschaling,” aldus Werring.


Content
Patrick Hendriks & Bianca Zuyderhoffvan de Pol, CEO & chief product officer, Floren
Pijnvrij-

DIEDERIK GOMMERS
De zorgketen kraakt, lang voordat de IC in de knel komt
PROFIELINTERVIEW
Nederland telt op dit moment, volgens UWV, ruim 50.000 openstaande vacatures in de zorg. Over vijf jaar kan dat oplopen tot 150.000 à 200.000. Tegelijkertijd stijgt de gemiddelde leeftijd en neemt het aantal chronische aandoeningen toe. Die combinatie van groeiende zorgvraag bij krimpend personeel maakt een zorginfarct steeds waarschijnlijker. De vraag is niet óf het systeem gaat piepen, maar waar het al piept zonder dat we het horen.
Diederik Gommers, intensivist en hoogleraar intensive care geneeskunde aan het Erasmus MC, stelt: “Op het moment dat de huisarts te vol zit, worden diagnoses uitgesteld, worden mensen zieker en komen ze in een slechtere toestand naar het ziekenhuis.” Vanuit de IC overziet hij dagelijks de gevolgen van wat elders in de keten misgaat. Als de thuiszorg geen capaciteit heeft, blijven patiënten in het ziekenhuis liggen. Als de huisarts overbelast is, escaleert een behandelbaar probleem tot een spoedopname. “Al die schakels zijn ongelooflijk belangrijk. Als er één hapert, hapert eigenlijk alles.”
Gebrekkige informatie
Wat Gommers opvalt, is dat de problemen zelden nieuw zijn. Tijdens de coronapandemie werkte de zorg samen als nooit tevoren. Die samenwerking is grotendeels weer losgelaten. “We zijn teruggegaan naar het oude. Terwijl we drie jaar geleden al wisten dat het zorginfarct eraan kwam.” Het verbaast hem dat Nederland pas in actie komt wanneer de crisis daar is. “In de coronacrisis had iedereen de neus dezelfde kant op. Nu zijn we weer fantastisch in vergaderen en moeizaam tot besluiten komen.”
Een van de grootste frustraties is de gebrekkige informatieoverdracht. Systemen van huisartsen, ziekenhuizen en verpleeghuizen communiceren nauwelijks met elkaar. Bij een spoedopname ontbreekt vaak cruciale patiëntinformatie. “Die informatie kan levensreddend zijn als je die snel tot je beschikking hebt bij de eerste hulp”, benadrukt Gommers.
48 seconden omzet in gestructureerde verslagen. Dat bespaart tijd en geeft zorgverleners ruimte voor persoonlijke aandacht, precies de reden waarom zij ooit voor het vak kozen. Toch verloopt adoptie traag. De financieringsstructuur biedt nauwelijks ruimte voor investeringen in innovatie. “In het bedrijfsleven investeer je om over twee, drie jaar efficiënter te zijn. In de zorg hebben we dat geld simpelweg niet.”
Drie jaar geleden wisten we al dat het zorginfarct eraan kwam
Data als doorbraak, budget als rem Data en kunstmatige intelligentie bieden concrete kansen. De branche experimenteert met spraaktechnologie die arts-patiëntgesprekken opneemt en binnen
BMGRIP – Partner Content
Zorg kan niet meer zonder digitale weerbaarheid
Informatiebeveiliging is in de zorg allang geen ondersteunend IT-thema meer. Door personeelstekorten, toenemende digitalisering en strengere regelgeving raakt het direct aan de continuïteit van de zorg. Deze combinatie maakt de sector kwetsbaar. Waar de druk op medewerkers stijgt, neemt ook de kans op fouten toe. Hierdoor groeit het risico op incidenten en datalekken.

Zorgorganisaties bevinden zich daardoor in een lastig spanningsveld. Ze moeten meer zorg leveren met minder mensen, terwijl intussen steeds meer processen digitaal verlopen. Nieuwe applicaties, elektronische patiëntendossiers (EPD’s)

en AI-toepassingen kunnen de werkdruk verlichten, maar vergroten tegelijk het aanvalsoppervlak. Wie veiligheid dan vooral als een technische kwestie benadert, kijkt volgens veel specialisten te beperkt.
Robin Beiler, business unit manager van adviesorganisatie BMGRIP, die zorginstellingen helpt hun informatiebeveiliging en privacy structureel te verbeteren, ziet vooral de menselijke factor als grootste risico. “De medewerker zal altijd de ingang zijn voor een hacker”, zegt hij. Daarmee doelt hij niet alleen op phishingmails, maar op het bredere samenspel van werkdruk, routines en gebrek aan bewustwording. In een sector waar de aandacht vanzelfsprekend uitgaat naar patiënten, schiet kritisch kijken naar een verdachte mail of onveilige werkwijze er gemakkelijk bij in.
Volgens Beiler zit de kern van het probleem daarom niet alleen in techniek, maar ook in organisatie en gedrag. Beleid, governance, procedures en training moeten op elkaar aansluiten. “Alleen een protocol op papier is onvoldoende. De samenhang tussen beleid, governance, procedures en goede opvolging in combinatie met bewustwording, daar ligt echt de uitdaging.”
Maatschappelijke impact
Dat vraagstuk is extra urgent in de zorg, waar gevoelige persoonsgegevens worden verwerkt en de maatschappelijke impact van incidenten groot is. Een datalek in een ziekenhuis of GGZinstelling raakt niet alleen de reputatie, maar kan ook het vertrouwen van patiënten aantasten en de bedrijfsvoering ontregelen. Ook ketenpartners, leveranciers en samenwerkingsverbanden maken de sector daarbij extra afhankelijk en dus kwetsbaar. Tegelijk groeit de druk vanuit wet- en regelgeving. Normen als NEN 7510 dwingen organisaties hun beveiligingsniveau structureel te evalueren en te verbeteren. Bestuurders voelen die verantwoordelijkheid steeds nadrukkelijker, mede doordat toezicht en aansprakelijkheid zwaarder wegen.
Toch kiezen organisaties nog geregeld
We zijn weer fantastisch in vergaderen en moeizaam tot besluiten komen
Gommers pleit daarnaast voor steviger preventiebeleid. Het nieuwe kabinet trekt 35 miljoen euro extra uit voor preventie; hij noemt dat veel te weinig. Gezond eten, bewegen, minder stress: het klinkt eenvoudig, maar vereist langetermijnbeleid dat kabinetsperiodes overstijgt. “Je moet consequent zijn en niet bij elke wissel weer andere plannen maken.”
Het zorginfarct is geen ver toekomstscenario. Het is een voorspelbaar probleem dat nu om beslissingen vraagt. “We weten allemaal dat het eraan komt. Er zal toch iets moeten gebeuren.”
Tekst: Fred Pals
voor een snelle, generieke oplossing, ingegeven door budgetdruk of de wens om snel ‘compliant’ te zijn. Daarmee wordt informatiebeveiliging gereduceerd tot een afvinkoefening, terwijl de praktijk juist vraagt om maatwerk. “Organisaties zetten best vaak al te grote stappen. Ze kiezen dan voor een leverancier of techniek, maar vergeten te kijken naar de basis.”
Die basis begint met zelfkennis: welke informatie verwerkt een organisatie, hoe lopen de processen, waar zitten de kwetsbaarheden en wie is waarvoor verantwoordelijk? Pas daarna volgt de keuze voor maatregelen. Beiler vat het bondig samen: “Start bij jezelf en leer je organisatie écht goed kennen. Voor zorginstellingen is dat een beslissende stap: niet informatiebeveiliging toevoegen naast het werk, maar het integraal onderdeel maken van de dagelijkse praktijk, op de werkvloer én in de bestuurskamer.”

bmgrip.nl
Robin Beiler, Business unit manager, BMGRIP
Zorgsector balanceert tussen financiële druk en strategische keuzes

De financiële uitdagingen in de zorg dwingen bestuurders tot scherpere keuzes, terwijl de vraag stijgt en personeel schaars blijft. Deze uitdagingen leiden tot toenemende wachttijden en druk op de beschikbaarheid van spoedeisendehulpvoorzieningen. Investeren is noodzakelijk, maar de ruimte daarvoor neemt juist af. Dat zet de toekomstbestendigheid van zorgorganisaties onder spanning.
Volgens Sierd Bron, financieelstrategisch adviseur bij adviesbureau Rebel, gespecialiseerd in complexe strategische, financiële en maatschappelijke vraagstukken, ligt de kern van het probleem in de structurele druk op de marges. Kosten voor personeel en materialen zijn de afgelopen jaren sterk gestegen, terwijl inkomsten achterblijven. Na rente en aflossing blijft er minder over voor investeringen. Dat raakt direct aan de mogelijkheid om zorg anders te organiseren en toekomstbestendig te maken.
Bron: “De marges worden dunner en dat betekent dat er minder ruimte overblijft voor investeringen. Tegelijk zijn die investeringen juist noodzakelijk om de zorg beter in te richten. Dat is de spanning waar veel instellingen mee worstelen. Je ziet dat terug in vrijwel alle sectoren binnen de zorg.”
Die spanning leidt tot uitstel en versnippering van projecten. Grote investeringen worden opgeknipt of vooruitgeschoven om risico’s te beperken. Volgens Bron is dat begrijpelijk, maar niet zonder gevolgen. Het tempo van vernieuwing komt onder druk te staan, terwijl de noodzaak juist toeneemt.
“Instellingen willen geen fouten maken en dat is logisch gezien de beperkte marge voor uitglijders. Maar die voorzichtigheid kan ook leiden tot vertraging en twijfel.
Soms worden keuzes uitgesteld omdat men zeker wil weten dat het goed zit. Dat maakt het moeilijker om voortgang te houden in noodzakelijke veranderingen.”
Investeringen worden urgenter terwijl de marges slinken
Durf profielkeuzes te maken
De oplossing ligt volgens Bron in het verbinden van strategie en financiering. Instellingen moeten eerst bepalen welke rol zij willen spelen in hun regio en welke zorg zij wel en niet aanbieden. Vanuit dat perspectief kunnen investeringsplannen worden ontwikkeld die logisch en uitlegbaar zijn. Als die samenhang duidelijk is, ontstaat er ook draagvlak bij zorgverzekeraars en financiers.
“Als het strategische verhaal klopt, is er vaak meer mogelijk dan men denkt. Zorgverzekeraars en banken willen best meebewegen als nut en noodzaak helder zijn. Het gaat erom dat je laat zien hoe een investering bijdraagt aan het oplossen van maatschappelijke knelpunten. Dan komt financiering vaak wel binnen bereik.”
Een voorbeeld daarvan is de concentratie
van acute zorg op één locatie en het verplaatsen van planbare zorg naar een andere plek. Dat is precies het proces waar het OLVG in Amsterdam doorheen gaat: het heeft nu twee locaties met eigen kwaliteiten. Door functies te concentreren kan met minder personeel dezelfde hoeveelheid zorg worden geleverd. Tegelijk ontstaan efficiëntere processen en betere werkomstandigheden. Dit soort keuzes zijn volgens Bron onvermijdelijk gezien de structurele tekorten aan personeel. “Je kunt niet overal alles blijven aanbieden, simpelweg omdat er niet genoeg mensen zijn. Zelfs met onbeperkt geld zou dat niet lukken. Concentratie en specialisatie zijn daarom logisch en vaak ook beter voor de kwaliteit van zorg.”
Goed doordacht
Voor zorgprofessionals op de werkvloer betekent dit dat zij afhankelijk zijn van goed doordachte investeringen. Efficiënte gebouwen, betere logistiek en ondersteunende IT-systemen kunnen hun werk verlichten en de kwaliteit verhogen. Tegelijk blijft zorg in de kern mensenwerk, waardoor technologie slechts een deel van de oplossing vormt. De echte vooruitgang zit in het slimmer organiseren van processen en het maken van consistente keuzes.
Voor bestuurders betekent dit dat zij hun strategie scherp moeten formuleren en durven prioriteren. Wie duidelijk maakt waar de organisatie voor kiest, vergroot de kans op succesvolle investeringen. De komende jaren zullen volgens Bron in het teken staan van zulke fundamentele keuzes. Instellingen die daarin slagen, behouden perspectief op toegankelijke en betaalbare
zorg. Regionale samenwerking zal daarbij een grotere rol spelen, omdat niet iedere voorziening overal beschikbaar kan blijven. Dat vraagt om afstemming en vertrouwen tussen zorginstellingen, zorgverzekeraars en financiers.
Ook adviseurs spelen daarin een rol door partijen bij elkaar te brengen en plannen te onderbouwen. Zij vertalen strategische ambities naar concrete investeringskaders en helpen bij het arrangeren van financiering. Daarmee maken zij transities mogelijk die anders moeilijk van de grond zouden komen.
De uitdaging is om tempo te houden zonder de financiële risico’s uit het oog te verliezen, en tegelijkertijd de maatschappelijke opdracht centraal te stellen. Dat vraagt om consistent leiderschap en de bereidheid om knopen door te hakken in een complex speelveld. Instellingen die deze balans weten te vinden, kunnen ondanks beperkte middelen blijven investeren in vernieuwing en zo bijdragen aan een zorgstelsel dat ook op langere termijn toegankelijk blijft.

Sierd Bron, Financieel-strategisch adviseur, Rebel
Wie pakt de bal op als wetenschap geen commercieel verdienmodel kent?
KENNISPARADOX
Nederland behoort tot de wereldtop in oncologisch onderzoek. Toch is veel winst te behalen bij de vertaling van wetenschappelijke kennis naar de kliniek. De discussie over valorisatie richt zich doorgaans op commerciële routes: startups, patenten, farmaceutische partners. Maar er is een even urgente categorie: inzichten die bijdragen aan de houdbaarheid van de zorg, zonder verdienmodel.
De grote hoeveelheid medische informatie die beschikbaar is, wordt slecht gedeeld, geïmplementeerd en vertaald naar patiëntenzorg. Deze kennisparadox is al decennialang bekend, maar wordt onvoldoende omgezet in de praktijk. Intussen staat de houdbaarheid van de zorg onder druk.
Bertholt Leeftink, managing director bij Oncode Institute, benoemt twee grote uitdagingen. “De overheid zet terecht in op innovatie voor de energietransitie. De tweede uitdaging is de zorgtransitie: betaalbaarheid en voldoende personeel. Beide lopen tegen grenzen aan, terwijl de vraag naar zorg toeneemt. Inmiddels krijgt één op de twee mensen kanker. We moeten onze toonaangevende kennis benutten om die transitie mogelijk te maken.”
Samenleving is de klant De oplossing ligt niet uitsluitend in
nieuwe, dure geneesmiddelen. Leeftink pleit voor een breder begrip van valorisatie: niet alleen vertaling naar de markt, maar ook naar betere, slimmere zorg. Hij noemt dit het maatschappelijk verdienmodel: de winst zit in effectievere behandelingen en betere uitkomsten voor patiënten.
Kennis moet naar de markt, maar ook naar de samenleving
“In deze gevallen is de samenleving de klant die vraagt om een betere behandeling, in plaats van de markt die een nieuw geneesmiddel wil ontwikkelen”, zegt Leeftink. Dit is geen kritiek op de farmaceutische industrie. “Farmaceuten zijn onmisbaar. Maar het is logisch dat
de industrie niet investeert in onderzoek naar lagere doseringen van bestaande middelen.” Het gevolg: dit type onderzoek strandt in het lab.
Twee voorbeelden illustreren het probleem. Bij een type darmkanker suggereren biologische inzichten dat het effectiever is om eerst kortdurende immunotherapie te geven en daarna te opereren. Klinisch onderzoek moet die hypothese valideren, maar een financier ontbreekt: bevestiging betekent minder gebruik van een dure therapie. Daarnaast wordt chemotherapie bij sommige vormen van borstkanker beïnvloed door de menstruatiecyclus. Betere timing leidt tot betere uitkomsten en lagere kosten.
Oncode verbindt wetenschappelijk onderzoek met de kliniek. Als er een route naar de markt is, neemt de industrie het stokje over. Voor innovaties waarbij betere
zorg het eindstation is, ontbreekt die route. “Daar is een vacuüm”, aldus Leeftink.
Programmatisch en meerjarig
De oplossing die hij bepleit is een meerjarig publiek programma gericht op passende zorg. “De les uit het Nationaal Groeifonds is dat je geen nieuwe organisaties hoeft op te richten die het veld versnipperen. Beleg de uitvoering bij een bestaande organisatie die wetenschappelijke excellentie naar klinische relevantie vertaalt.”
De overheid moet een regierol durven nemen, door bestaande middelen doelgericht en meerjarig in te zetten. Zonder die regie lopen we niet op een zorgtransitie af, maar op een zorginfarct. “Het rapport-Wennink heeft gelijk: kennis moet naar de markt, maar ook naar de samenleving. Voor de zorgtransitie hebben we beide routes nodig, en die tweede route komt nu onvoldoende van de grond.”
Fred Pals
Advertorial
Sneller van laboratorium naar patiënt
hoe ICON geneesmiddelenonderzoek versnelt
De klok tikt. Elke dag dat een veelbelovend geneesmiddel nog niet beschikbaar is, wachten patiënten op nieuwe behandelopties. De route van laboratorium naar apotheek duurt gemiddeld ruim tien jaar en kost miljarden. De vraag is niet of dat sneller kan, maar hóé.
ICON plc, een van de grootste contract research organizations ter wereld, speelt hierbij een belangrijke rol. Vanuit Groningen, Assen en Utrecht ondersteunt het bedrijf farmaceutische ondernemingen in een kritische fase van geneesmiddelenonderzoek: fase 1. Hierin wordt voor het eerst vastgesteld wat een nieuw middel doet in het menselijk lichaam.
“We willen een leidende rol spelen in het versnellen van medische innovatie”, zegt Perry de Jongh, executive director Clinical Research bij ICON Nederland. “Op het gebied van onderzoek in de vroege fase zijn we wereldwijd nummer één. Maar grootte alleen is niet genoeg: je moet investeren in technologie, expertise en samenwerking.”
Van gezonde deelnemers naar vroege patiëntparticipatie
Traditioneel wordt fase 1-onderzoek uitgevoerd met gezonde deelnemers. Voor middelen gericht op zeldzame of complexe aandoeningen levert dat echter niet altijd voldoende inzichten op. “Onze klanten willen steeds vroeger patiënten includeren”, legt De Jongh uit. “Dat versnelt de ontwikkeling en leidt tot betere data.”
Daarom werkt ICON samen met zelfstandige behandelcentra (ZBC’s). ICON brengt de onderzoeksinfrastructuur naar het behandelcentrum, zodat onderzoek plaatsvindt op een plek waar patiënten
al onder behandeling zijn. ICON verzorgt de logistieke en wetenschappelijke ondersteuning, terwijl kwaliteit en controle behouden blijven. Deelname wordt zo laagdrempeliger voor patiënten en artsen.
Hoe sneller we inzicht hebben, hoe sneller nieuwe medicijnen beschikbaar komen
Data, AI en de toekomst van gepersonaliseerde geneesmiddelen
Ook in het laboratorium in Assen is een duidelijke verandering zichtbaar, aldus Edith Romp, executive director Bioanalytical Services. De rol van data wordt steeds groter. “We analyseren duizenden monsters per jaar met de nieuwste technieken. Maar het gaat vooral om wat we met die data kunnen doen.”

“We meten bijvoorbeeld hoeveel van een geneesmiddel in het lichaam aanwezig is en hoe snel het wordt afgebroken”, legt Romp uit. “Essentiële informatie om te bepalen of een middel veilig is en welke dosering het beste werkt.”
Kunstmatige intelligentie helpt patronen te herkennen: welke patiënten reageren goed, welke bijwerkingen zijn te voorspellen? Deze inzichten spelen een steeds grotere rol in de ontwikkeling van gepersonaliseerde geneesmiddelen. “Sommige kenmerken van patiënten kun je koppelen aan hoe een geneesmiddel werkt. Daardoor kun je beter voorspellen of het zal aanslaan”, zegt Romp. “Dat maakt onderzoek efficiënter en veiliger.”
De menselijke kant van onderzoek
De impact van geneesmiddelenonderzoek is voelbaar. “We realiseren ons dagelijks dat achter elk monster dat wij analyseren een patiënt zit die wacht op een behandeling”, zegt Romp. “Denk aan de behandeling voor de ziekte van Pompe waaraan ICON heeft meegewerkt. Als we dan zien hoe kinderen baat hebben bij het medicijn, raakt dat me. Dat is wat ons drijft.”
“Elk onderzoek is een stap naar een nieuwe behandeling”, zegt De Jongh. “Hoe sneller en beter we dat onderzoek uitvoeren, hoe sneller nieuwe medicijnen beschikbaar zijn.”

Tekst:
Waar de toekomst van de zorg begint
EVENEMENT
“De zorgsector is continu in beweging, en juist daarom zijn beurzen zo essentieel”, begint clustermanager Audrey Wilschut van de Koninklijke Jaarbeurs. Met zichtbare betrokkenheid vertelt ze over het belang van het samenbrengen van professionals, vernieuwers en beleidsmakers binnen één inspirerende omgeving.
Volgens Wilschut draait het toonaangevende health event van Nederland, de Zorg & ict-beurs, allang niet meer alleen om het tonen van producten of diensten. “Het is een plek waar kennisdeling centraal staat, want ontmoetingen leiden tot oplossingen. We zien dat bezoekers steeds gerichter komen: ze zoeken oplossingen, inspiratie en concrete handvatten voor de uitdagingen waar ze dagelijks mee te maken hebben.” Denk daarbij aan personeelstekorten, digitalisering en de groeiende zorgvraag.
Slimme innovaties en mensgerichte zorg
De editie van 2026 belooft volgens haar een sterke focus te hebben op digitalisering, AI en samenwerking. “We zetten nog meer in op inhoudelijke programma’s, zoals kennissessies, ronde tafels en praktijkgerichte demonstraties. Bezoekers komen kijken, maar vooral ervaren en leren.” Daarbij is er aandacht voor technologische ontwikkelingen zoals AI, e-health en slimme zorgoplossingen, maar
ook voor mensgerichte innovaties die het werkplezier verhogen.
De ontmoetingen leiden hier vaak tot langdurige samenwerkingen
Samenwerking van het hele zorglandschap
Wat de Zorg & ict-beurs kenmerkt, is volgens Wilschut de breedte van het aanbod. “Van ouderenzorg tot ziekenhuizen, van GGZ tot thuiszorg. Alle sectoren zijn vertegenwoordigd. Juist die kruisbestuiving maakt het evenement zo waardevol. Een oplossing uit de ene sector kan verrassend goed toepasbaar zijn in een andere.”
Daarnaast benadrukt ze het belang van netwerken. “We horen vaak dat bezoekers
hier contacten leggen die leiden tot langdurige samenwerkingen. Dat is precies wat we willen faciliteren: verbinding.” Ook exposanten profiteren daarvan, doordat zij direct in gesprek gaan met hun doelgroep en waardevolle feedback krijgen.
Utrecht en de Jaarbeurs als hart van de zorg
De Jaarbeurs zelf speelt volgens Wilschut een belangrijke rol in het succes van het evenement. “De locatie biedt de ruimte en flexibiliteit die we nodig hebben om een dynamisch programma neer te zetten. Bovendien is het centraal gelegen, wat het toegankelijk maakt voor bezoekers uit het hele land.”
Zorg & ict-beurs wil daarin een katalysator zijn. Als mensen hier naar huis gaan met nieuwe ideeën, contacten en energie, dan is onze missie geslaagd.”
Met die ambitie vormt de editie van 2026 opnieuw een belangrijk moment voor iedereen die betrokken is bij de zorg van morgen.
Een oplossing uit de ene sector kan verrassend goed toepasbaar zijn in een andere
Tot slot kijkt Wilschut vooruit naar de toekomst van de zorgsector en de rol van evenementen daarin. “De uitdagingen zijn groot, maar de bereidheid om samen te werken en te vernieuwen is dat ook. De
Huisartswerkt.nl – Partner Content
Huisartsentekort begint jong: van meekijken tot matchen
Een kind dat een middag meekijkt in een huisartsenpraktijk en thuiskomt vol verhalen. Het lijkt klein, maar juist zulke momenten kunnen bepalend zijn voor een latere studiekeuze. Tegelijkertijd groeit de druk op de huisartsenzorg en wordt het steeds lastiger om voldoende personeel te vinden.
Om die kloof tussen vraag en aanbod te verkleinen, werd in 2022 het platform Huisartswerkt. nl opgericht door de zussen Laura en Anne Pronk. Met ruim 15 jaar ervaring in werving en selectie binnen de huisartsenzorg zagen zij zowel de aantrekkelijkheid van het vak als de structurele problemen op de arbeidsmarkt.
De missie van het platform is helder: meer mensen enthousiasmeren voor een loopbaan in de huisartsenzorg en zo bijdragen aan toegankelijke zorg in de toekomst. Met de jaarlijkse “Neem je kind mee naar je werk”-dag in april probeert het platform al op jonge leeftijd interesse te wekken voor de zorg.
Eerste stap naar de zorg
“Kinderen zijn nieuwsgierig, stellen vragen en willen zien hoe de werkplek van hun vader, moeder of buurman eruitziet”,

huisartswerkt.nl
vertelt Laura. “Zo’n dag maakt het laagdrempelig om kennis te maken met de praktijk. Wij zijn zelf via onze andere zus Marieke in deze branche terechtgekomen.”
Tijdens de kindvriendelijke dag krijgen kinderen opdrachten die passen bij hun leeftijd, zodat ze spelenderwijs ontdekken hoe een praktijk werkt.
Tekort loopt op
De nood is hoog. De druk op de huisartsenzorg neemt al jaren toe. Door vergrijzing en een toenemende zorgvraag groeit het aantal patiënten, terwijl tegelijkertijd veel ervaren krachten de sector verlaten. Personeelstekorten, hoge uitstroom en een groeiende zorgvraag maken het lastig om vacatures te vervullen, vooral in ondersteunende functies zoals doktersassistenten en praktijkondersteuners. Tegelijkertijd wil een grote groep mensen wél in de zorg werken. Het matchingsplatform biedt de mogelijkheid
om vraag en aanbod rechtstreeks met elkaar in contact te brengen, zonder tussenkomst van een bemiddelingsbureau.
Vraag en aanbod verbonden
Huisartswerkt.nl slaat een brug tussen werkzoekenden, stagiairs en praktijken. Daarnaast fungeert het platform als leerwerkloket. Hierbij worden zijinstromers en herintreders ondersteund richting een passende stage, opleiding of leerwerkplek, om zo de instroom te vergroten. “We kijken verder dan alleen het invullen van een vacature. Met goede begeleiding kunnen zij-instromers echt een verschil maken”, zegt Anne.
Steeds meer matches
Het platform laat inmiddels resultaat zien: duizenden werkzoekenden hebben zich aangesloten en er zijn al veel matches gerealiseerd. Zorggroepen zijn positief en melden zich voor samenwerking.

Om de drempel te verlagen wordt het platform tijdelijk kosteloos aangeboden aan praktijken. “Het initiatief heeft een nadrukkelijk sociaal karakter. Alle opbrengsten worden teruggeïnvesteerd in het platform, met als doel verdere doorontwikkeling en verbetering van het matchingssysteem.”
Blik vooruit
Voor de toekomst zien de initiatiefnemers nog volop kansen en mogelijkheden. Met verschillende initiatieven willen zij bijdragen aan het versterken van de arbeidsmarkt in de huisartsenzorg en het terugdringen van de oplopende personeelstekorten. Meer informatie over de initiatieven en het platform ga naar: www.huisartswerkt.nl/over-ons. De zussen komen graag in gesprek met geïnteresseerden.

Tekst: Audrey Wilschut
Nadia Donateur

prof. dr. Karin de Visser Tumor-immunoloog
Antoni van Leeuwenhoek
Samen sneller
naar betere behandelingen van kanker
Kijk op kwf.nl/samensneller voor alle impactvolle onderzoeken.
De kennis over kanker neemt toe, maar nog steeds overlijden mensen aan de ziekte. Het onderzoek naar kanker moet dus sneller. Immunotherapie bijvoorbeeld is veelbelovend, maar werkt bij borstkanker nog onvoldoende. Precies daarom doneert Nadia een substantieel bedrag aan het onderzoek van prof. dr. Karin de Visser, die onderzoekt hoe immunotherapie ook de behandeling van borstkanker kan verbeteren.
Wil jij het onderzoek naar kanker versnellen met een substantiële gift? Bij een donatie vanaf 5.000 euro kun je ook gericht geven aan een onderzoek van jouw voorkeur.
Scan de QR code voor een video over het onderzoek van prof. dr. Karin de Visser.
