ARTICLE 1
Retour sur la cornée et ses dystrophies • Partie I

ARTICLE 2
La kératite à Acanthamibe
ARTICLE 3
Les névrites optiques • Partie I
VOLUME 45 | NUMÉRO 5 SEPTEMBRE | OCTOBRE 2023
Nous imprimons notre revue sur du papier certifié FSC. Une autre facette de notre engagement environnemental.
CooperVisionMD est pionnière en matière de neutralité en plastique net



MAINTENANT NEUTRE PLASTIQUEENNET
En 2021, CooperVision a mené la charge en devenant le premier fournisseur de lentilles cornéennes neutres en plastique net grâce à sa gamme de lentilles claritiMD 1 day, puis, en 2022, elle a ajouté la gamme de lentilles jetables à usage unique MyDayMD .



Ensemble, nous avons aidé à éviter l’équivalent de plus de 100 millions de bouteilles en plastique à atteindre les océans de notre planète. Toutefois, nous pouvons toujours en faire plus. Ainsi, en 2023, les lentilles cornéennes BiofinityMD et MiSightMD 1 day auront aussi une empreinte plastique neutre nette. Le changement se fait par 100 millions de petits gestes. Ensemble, nous améliorons nos océans, nos communautés et notre avenir.


Joignez-vous à nous alors que nous poursuivons notre mission de durabilité.
de Plastic Bank. Un crédit représente le recueil et la conversion d’un kilogramme de plastique susceptible d’atteindre ou de se retrouver dans un cours d’eau à l’échelle mondiale. CooperVision achète un nombre de crédits égal au poids du plastique dans les commandes de [claritiMD 1 day/MyDayMD à usage unique, BiofinityMD et MiSightMD 1 day] au cours d’une période précise. Le plastique de [claritiMD 1 day/MyDayMD à usage unique, BiofinityMD et MiSightMD 1 day] est déterminé par le poids du plastique dans l’emballage-coque, les lentilles et l’emballage secondaire, y compris les stratifiés, les adhésifs et les ajouts auxiliaires (par exemple, l’encre).
1. [claritiMD 1 day/MyDayMD à usage unique, BiofinityMD et MiSightMD 1 day] sont définis comme des commandes et comprennent le produit [claritiMD 1 day sphere, claritiMD 1 day toric et claritiMD 1 day multifocal/MyDayMD à usage unique, MyDay toric à usage unique, MyDay multifocal à usage unique, Biofinity sphere, Biofinity XR, Biofinity Energys, Biofinity toric, Biofinity XR toric, Biofinity multifocal, Biofinity toric multifocal, MiSight 1 day] vendu et distribué par CooperVision au Canada. 2. L’empreinte plastique neutre nette est établie par l’achat de crédits auprès
©2023 CooperVision
1,2 REC T I FIÉPLASTIQUENE U ERT MD MD
ÉDITEUR
Association des Optométristes du Québec
1255, boul. Robert-Bourassa, bureau 1400
Montréal, Québec H3B 3X1
COURRIEL | aoq@aoqnet.qc.ca
PRÉSIDENT
Docteur Guillaume Fortin, optométriste
ABONNEMENT ANNUEL
CANADA | 85,45 $
ÉTRANGER | 125,00 $ (taxes incluses)
COORDONNATEUR SCIENTIFIQUE
Docteur Jean-Pierre Lagacé, optométriste, M.Sc.
COURRIEL | jpierre.lagace@aoqnet.qc.ca
COORDONNATRICE DE LA PRODUCTION
Josée Lusignan | 514 288-6272
COURRIEL | josee.lusignan@aoqnet.qc.ca
PUBLICITÉ
Normand Lalonde
CPS Média Inc.
TÉLÉPHONE | 866 227-8414, poste 310
COURRIEL | nlalonde@cpsmedia.ca
CONCEPTION GRAPHIQUE
BooDesign.ca
ARTICLES DEMANDÉS
TÉLÉCOPIEUR | 514 288-7071
COURRIEL | aoq@aoqnet.qc.ca
SITE INTERNET | www.aoqnet.qc.ca
Bibliothèque nationale du Québec 2e trimestre 1979
Reproduction interdite sans autorisation.
LE PRÉSENT NUMÉRO A ÉTÉ TIRÉ À
3 050 exemplaires
ISSN-0708-3173
Numéro de convention postale : 41129579
DÉFINITION DE L’OPTOMÉTRISTE
L’Optométriste ouvre ses pages à toute collaboration pouvant intéresser la profession optométrique sur le plan professionnel, social, économique et syndical. Le Comité de rédaction invite tous les optométristes à soumettre le rapport d’un cas ou un article susceptible d’intéresser leurs confrères. Tous les écrits soumis deviennent la propriété de la revue l’Optométriste. Le Comité de rédaction se réserve le droit de publier un article dans le numéro qui lui convient. Aucune indemnité ne sera versée à l’auteur pour l’utilisation d’un article. Les textes ainsi que les publi-reportages publiés dans cette revue n’engagent que leur auteur.
VEUILLEZ ENVOYER VOS ARTICLES À L’ÉDITEUR
Revue l’Optométriste
1255, boul. Robert-Bourassa, bureau 1400
Montréal, Québec H3B 3X1
TÉLÉPHONE | 514 288-6272
SOMMAIRE
« L’optométriste (O.D.) est un professionnel de la santé de première ligne, détenteur d’un doctorat universitaire de 5 ans, qui agit comme porte d’entrée des services oculo-visuels. Il évalue la vision, la binocularité et la santé oculaire. Son rôle est de procéder à l’examen des yeux et de la vision. Il peut également prescrire et administrer des médicaments aux fins de l’examen de la vision et du traitement de certaines pathologies oculaires. Il prescrit les lentilles ophtalmiques nécessaires, qu’elles soient cornéennes ou pour lunettes, et des traitements de rééducation visuelle. L’optométriste prodigue des conseils afin de prévenir les troubles visuels et de promouvoir la saine santé oculo-visuelle de ses patients et, au besoin, il peut diriger le patient vers d’autres professionnels de la santé. »
7
05 ÉDITORIAL
Le marathon
Docteur Guillaume Fortin, optométriste, Président
07 ARTICLE 1
Retour sur la cornée et ses dystrophies • Partie I
Docteur Jean-Pierre Lagacé, optométriste, M.Sc.
20 ARTICLE 2
La kératite à Acanthamibe
Docteur Jean-Pierre Lagacé, optométriste, M.Sc.
32 ARTICLE 3
Les névrites optiques • Partie I
Docteur Jean-Pierre Lagacé, optométriste, M.Sc.
20
44 CHRONIQUE LES CONSEILS D'AFFAIRES MNP
Avant d’investir dans un projet, posez-vous les bonnes questions
48 CHRONIQUE JURIDIQUE
Démystifier la Loi sur la protection des renseignements personnels dans le secteur privé : votre guide pour éviter les violations coûteuses

52 CHRONIQUE ACTUALITÉS
62 CHRONIQUE FMOQ
Aider son enfant à acheter une propriété : des questions à se poser


66 CHRONIQUE LUSSIER
66 Le sport pour réduire ses coûts d’assurance maladie
68 Loi 25 – Pourquoi une cyberprotection devient-elle primordiale ?
70 LES PETITES ANNONCES CLASSÉES DE L'AOQ
32

L’institution financière des optométristes Une offre pensée et développée pour vos besoins personnels et professionnels. Faites comme plusieurs optométristes et profitez de l’offre Distinction. 1 844 778-1795 poste 30 desjardins.com/optometriste
Le marathon
La rentrée scolaire est le début pour bien des parents d’un long marathon qui s’achèvera seulement en juin. Ce marathon prend souvent des allures de course un peu folle entre les activités sportives des enfants, l’école et le travail. Le nôtre, et celui de nos enfants qui dès l'âge de 14 ans, travaillent souvent déjà et jonglent d’une façon extraordinaire avec une vie fort remplie et complexe. Cela peut-être un peu trop tôt ? Année après année, je profite donc de ce premier numéro d’après la rentrée pour souhaiter un bon marathon à tous les parents optométristes mais particulièrement aux nombreuses mamans optométristes !
La rentrée scolaire est souvent le bon moment aussi pour discuter de la vision des enfants. Encore dernièrement, un parent sur six déclarait dans un sondage n’avoir jamais emmené son enfant chez l’optométriste. Nous devons relativiser la pertinence d’une telle donnée car elle ne dit rien sur le pourcentage des enfants qui sont vus par un optométriste avant l’âge scolaire. Cependant, cette donnée a la qualité de remettre en avant-plan dans l’actualité, le fait qu’il reste beaucoup de travail à faire pour sensibiliser tous les parents à l’importance de l’examen de la vue chez l’optométriste, même s’ils ne soupçonnent aucun trouble visuel chez leur enfant. Cette donnée souligne la pertinence du programme de dépistage « À l’École de la Vue » pour lequel nous continuons d’encourager votre engagement ainsi que du programme d’aide financière « Mieux voir pour réussir » offrant un montant pour l’achat de lunettes ou lentilles cornéennes pour les enfants et ce, particulièrement dans le contexte d’inflation actuel.

En ce qui nous concerne, tel qu’écrit dans l’éditorial précédent, nos demandes ont été déposées en juin et amendées quelques semaines plus tard. Nous savions que l’été serait une période plus tranquille, ainsi nous nous attendons à un retour bientôt. La nature de ce retour pourrait déterminer si nous nous engageons dans une longue joute aux allures de marathon. À l’image des investissements judicieux qui ont été faits et reconduits dans les programmes mentionnés ci-haut, le gouvernement ne doit pas oublier d’investir aussi dans les services que nous rendons directement dans nos cliniques sous la couverture de la RAMQ et ce, particulièrement en ce qui a trait aux personnes de 65 ans et plus.
POUR NOUS JOINDRE
514 288-6272
1 888-SOS-OPTO
DES QUESTIONS ?
écrivez-nous à aoq@aoqnet.qc.ca

Actuellement, le financement couvre tout juste les frais de bureau. Cette tranche de la population pèse lourd dans nos horaires. La complexité d’un plus grand nombre de cas chez les gens âgés demande plus de travail. Nous sommes formés pour gérer les cas complexes et prêts à répondre aux besoins grandissants. Mais les optométristes ne peuvent accepter de gérer un fardeau financier associé à ces réalités. Au gouvernement d’agir.
Enfin, nous vous souhaitons à nouveau une bonne année scolaire déjà bien entamée ainsi qu’une période de négociation fructueuse. Restez à l’affût des nouvelles qui nous l’espérons arriveront rapidement. Cependant, sachez que les sprints sont rares et les marathons fréquents lors de négociations. Le gouvernement détient les clés pour éviter une course à obstacles et comme on le dit souvent : C’est le résultat qui compte.
Docteur Guillaume Fortin, optométriste Président
FAIRE UN CHANGEMENT D'ADRESSE
Rendez-vous sur le portail de l'AOQ | aoqnet.qc.ca

5 ÉDITORIAL PAR LE DOCTEUR GUILLAUME FORTIN OPTOMÉTRISTE, PRÉSIDENT OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
LUTTONS POUR LA SANTÉ VISUELLE
DES ENFANTS.
Prévenez la dégradation de leur vision pendant leur croissance.
MiSightMD 1 day : la seule lentille cornéenne à double fonction qui corrige la vision et contrôle la myopie§1 .


Grâce à une intervention précoce, vous avez le pouvoir d’empêcher la dégradation de leur vision au moyen de la seule et unique* lentille cornéenne approuvée par la FDA† pour ralentir la progression de la myopie chez les enfants âgés de 8 à 12 ans au début du traitement§1. MiSightMD, pour l’amour de la vue.
MiSight 1 day pour le port quotidien
Seule lentille cornéenne souple approuvée par la FDA et conçue pour le contrôle de la myopie.
†Indications d’utilisation aux É.-U. : Les lentilles cornéennes souples (hydrophiles) destinées au port quotidien MiSightMD 1 day (omafilcon A) sont recommandées pour la correction de l’amétropie myopique et le ralentissement de la progression de la myopie chez les enfants ayant des yeux sains qui, au début du traitement, sont âgés de 8 à 12 ans et souffrent d’une réfraction de −0,75 à 4,00 dioptries (équivalent sphérique) avec un astigmatisme de ≤ 0,75 dioptrie. Les lentilles doivent être jetées après chaque utilisation. Indications d’utilisation au Canada : Les lentilles cornéennes souples MiSight (omafilcon A) peuvent réduire le taux de progression de la myopie chez les enfants (6 à 18 ans) et corriger l’amétropie. Une réduction de la progression de la myopie a été observée chez des enfants qui portaient les lentilles pendant 12 heures (8 à 16 heures) par jour, 6,4 jours (5 à 7 jours) par semaine dans une étude clinique. Le contrôle permanent de la myopie après un arrêt du traitement par lentilles n’est pas appuyé par des études cliniques. Les lentilles cornéennes souples MiSight (omafilcon A) destinées au contrôle de la myopie sont recommandées pour un port à usage unique, quotidien et jetable. Lorsqu’elles sont prescrites pour un port quotidien jetable, les lentilles doivent être jetées après chaque utilisation.

§Comparativement à une lentille à usage unique sur une période de 3 ans.
1. Chamberlain P., et coll. A 3-year Randomized Clinical Trial of MiSight® Lenses for Myopia Control. Optom Vis Sci. 2019; volume 96, no 8, p. 556-567.

©2023 CooperVision SA09607 AVEC MISIGHT
1 day
AVEC MISIGHT 1
Retour sur la cornée et ses dystrophies •
Partie I
Anatomie
Anatomie de la cornée
C’est le premier élément réfractif de l’œil, comptant pour les 2⁄3 du dioptre oculaire, le cristallin constituant le 1⁄3 restant. Elle couvre environ un cinquième de la surface de l’œil. Elle mesure en moyenne, chez l’adulte, 11,7 mm de diamètre horizontal et 10,6 mm de diamètre vertical. La cornée est plus fine au centre (0,5 à 0,6 mm) qu’au bord (0,6 à 0,8 mm)1

Rayons de courbure moyens :
� Face antérieure : 7,8 mm;
� Face postérieure : 6,8 mm;
� Indice de réfraction : 1,377;
� Puissance moyenne : 43 dioptries;


� Hydratation : 85 %.
On sait que la cornée est composée de quatre couches de cellules et de 2 membranes. De la superficie vers l’humeur aqueuse :
� Épithélium;
� Membrane de Bowman;
� Stroma cornéen;
� Couche de Dua2;
� Membrane de Descemet;
� Endothélium cornéen.
C’est un des très rares tissus (avec l’épiderme) à ne pas être vascularisé par des capillaires sanguins. En effet la cornée doit conserver sa transparence. L’absence de vaisseaux sanguins ne lui permettant pas de se nourrir ou de se protéger de l’infection, elle trouve l’oxygène dans les larmes et les nutriments dans l’humeur aqueuse de la chambre antérieure qui se trouve derrière elle1
L’épithélium
L’épithélium cornéen est formé de 5 à 7 couches de cellules. La couche basale formée de cellules cubiques repose sur une lame basale et est accrochée très fortement au stroma par des complexes d’adhésion (hémidesmosomes). Il a un rôle de barrière et facilite la dispersion du film de larmes à la surface de la cornée. Ses kératines caractéristiques sont les kératines 3 et 12.
7 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
ARTICLE
Titre
1
PAR LE DOCTEUR JEAN-PIERRE LAGACÉ OPTOMÉTRISTE, M.Sc.
Adapté de : Kaiti R., Shyangbo R., Sharma I. P. Role of Atropine in the control of Myopia Progression - A Review. Beyoglu Eye J 2022; 7 (3):157-166.
Renouvellement
Les cellules souches de l’épithélium cornéen se trouvent en périphérie de la cornée, dans le « limbe ». Ces cellules souches donnent naissance à des cellules amplificatrices transitoires qui produisent à leur tour les cellules différenciées de l’épithélium cornéen. Ce renouvellement est centripète, de la périphérie vers le centre de la cornée. Un second mécanisme de renouvellement prend le relais, de la base de l’épithélium vers le haut : la couche unique de cellules basales, cubiques, produit des cellules intermédiaires pavimenteuses, puis des cellules plates qui finissent par desquamer dans le film de larmes en surface de la cornée.
La membrane de Bowman
La « couche de Bowman » est synthétisée au quatrième mois de la vie embryonnaire, probablement par les cellules basales de l’épithélium. Elle ne se renouvelle jamais et, par conséquent, une lésion de celle-ci est définitive. C’est une couche de collagène diffus1
La couche de Bowman est située entre la membrane basale épithéliale et le stroma. Bien individualisée chez l’homme, elle mesure de 8 à 14 µm à la partie centrale de la cornée. Comme elle ne peut être régénérée, toute rupture de la couche de Bowman va entraîner la constitution d’un tissu cicatriciel générant des opacités définitives. La couche de Bowman est composée de fibres collagènes réparties apparemment au hasard dans la substance fondamentale. Elle est dépourvue de cellules hormis les fines expansions des cellules de Schwann entourant les terminaisons nerveuses qui la traversent.
La substance fondamentale est constituée de mucoprotéines de composition biochimique vraisemblablement identique à celle du stroma. Les fibres correspondent à des fibres de collagène présentant une striation transversale. Elles mesurent de 20 à 30 µm de diamètre et de 240 à 270 ångströms de long. Le collagène I est le principal constituant de la cornée et de la sclère. La couche de Bowman contient comme le stroma cornéen des collagènes V, VI et VII. De plus du collagène IV, qui est le principal constituant des membranes basales, a également été retrouvé dans la couche de Bowman, mais en faible proportion, expliquant qu’il ne s’agisse pas d’une membrane à proprement parler.
L’épithélium, la membrane de Bowmann et le stroma antérieur proche de l’épithélium sont parcourus par des fibres nerveuses principalement sensitives.
Le stroma
Le stroma cornéen représente la majeure partie de l’épaisseur de la cornée (400 µm). Il est composé de cellules, les kératocytes, et d’une matrice extracellulaire contenant des protéoglycannes et des fibrilles de collagènes ayant un arrangement particulier responsable de la transmission de la lumière1
Ces cellules peuvent quitter ce stade quiescent pour intervenir dans les processus de cicatrisation.
Les fibrilles de collagène principales sont de type I/V, et leur association forme des fibres de diamètre constant (35 nm) et d’espacement constant (59 nm), groupées en lamelles parallèles à la surface cornéenne. Les fibres I/V sont entourées d’une gangue de protéoglycannes. D’autres types de collagènes sont présents, leur rôle principal est d’assurer le maintien de l’espacement régulier. Le stroma cornéen est un tissu conjonctif non vascularisé, mais il est innervé.
Couche de Dua
La couche de Dua est une région de la cornée humaine nouvellement découverte et proposée dans un article scientifique en mai 20132. Elle est épaisse de 15 micromètres et située entre le stroma cornéen et la membrane de Descemet2, 3
Redéfinition de l’anatomie de la cornée humaine : une nouvelle couche pré-Descemet (couche de Dua).
Objectif : Définir et caractériser une nouvelle couche pré-Descemet dans la cornée humaine.
Conception : Étude clinique et expérimentale.
Participants : Nous avons inclus 31 disques sclérocornéens de donneurs humains, dont 6 témoins (âge moyen, 77,7 ans).
Méthodes : De l’air a été injecté dans le stroma des globes entiers (n = 4) et des disques sclérocornéens (n = 21) des donneurs, comme dans la procédure clinique de kératoplastie lamellaire antérieure profonde avec la technique de la grosse bulle (BB). Les expériences suivantes ont été réalisées : (1) création d’une BB suivie d’un pelage de la membrane de Descemet (DM); (2) pelage de la DM suivi de la création d’une BB, et (3) création d’une BB et gonflement continu jusqu’à ce que la bulle éclate pour mesurer la pression d’éclatement. Les tissus obtenus lors de ces expériences ont été soumis à un examen histologique.
Principaux critères de jugement : Démonstration d’une nouvelle couche pré-Descemet (couche de Dua) dans la cornée humaine.
Résultats : Trois types de BB ont été obtenus. Le type 1 est une élévation bien circonscrite, en forme de dôme central, d’un diamètre allant jusqu’à 8,5 mm (n = 14). Le type 2 est une grande bulle à paroi fine d’un diamètre maximal de 10,5 mm, qui commence toujours à la périphérie et s’élargit au centre pour former une grande bulle (n = 5), et un type mixte (n = 3).
8 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les kératocytes sont des cellules quiescentes responsables du renouvellement de la matrice extracellulaire.
Dans le cas de la BB de type 1, contrairement à la BB de type 2, il était possible de décoller complètement la DM sans dégonfler la BB, ce qui indiquait la présence d’une couche supplémentaire de tissu. Une BB de type 1 a pu être créée après avoir d’abord décollé la DM (n = 5), ce qui confirme que la DM n’est pas indispensable à la création d’une BB de type 1. La pression d’éclatement était de 1,45 bar et de 0,6 bar pour les BB de type 1 et les BB de type 2, respectivement. L’histologie a confirmé que le clivage s’est produit au-delà de la dernière rangée de kératocytes. Cette couche était acellulaire, mesurait 10,15 ± 3,6 microns et était composée de 5 à 8 lamelles de faisceaux de collagène de type 1 prédominants, disposés dans les directions transversale, longitudinale et oblique.
Conclusions : Il existe une nouvelle couche forte, bien définie, acellulaire dans la cornée pré-Descemet. Elle se sépare le long de la dernière rangée de kératocytes dans la plupart des cas réalisés avec la technique BB. Sa reconnaissance aura un impact considérable sur la chirurgie de la cornée postérieure et sur la compréhension de la biomécanique cornéenne et des pathologies de la cornée postérieure telles que l’hydrops aigu, le descematocèle et les dystrophies pré-Descemet.

La membrane de Descemet
Il s’agit de la lame basale de l’endothélium, d’une épaisseur de dix micromètres à 12 µm. Elle est très élastique et solide tout en étant perméable à l’eau.
Elle est formée de deux feuillets : un feuillet d’origine embryonnaire et un feuillet qui s’épaissit tout au long de la vie. La membrane de Descemet est une membrane collagénique acellulaire entre le stroma postérieur et la monocouche endothéliale, formée de collagènes IV et VIII et contenant de la fibronectine, de la laminine type 1 et des protéoglycanes héparan, dermatan et keratan sulfates. Elle est en continuité avec le réseau trabéculaire en périphérie de la cornée, la limite entre les deux étant constituée par la ligne de Schwalbe. La jonction Descemet-stroma est riche en fibronectine, probablement d’origine embryonnaire, qui joue un rôle dans l’adhésion des deux structures. Elle est synthétisée par les cellules endothéliales et s’épaissit avec l’âge. En microscopie électronique, elle apparaît formée de deux couches, une couche striée au contact du stroma, d’une épaisseur de 0,2 à 3 µm, et une couche finement granuleuse, d’une épaisseur de 2 à 10 µm, au contact de l’endothélium cornéen. La couche granuleuse apparaît comme un réseau hexagonal parallèle à la surface de la membrane, avec des nœuds séparés de 100 nm dans une substance de fond. Elle contient les éléments classiques des membranes basales : collagène IV et laminine, ainsi que des éléments inhabituels dans les membranes basales comme le collagène de type VIII.
Le collagène VIII est l’élément majeur du réseau hexagonal. Le collagène IV forme des digitations à l’interface stroma-Descemet qui percent jusqu’à l’endothélium de façon focale. Ces îlots de collagène IV sont liés aux digitations des cellules endothéliales et participent à leur fixation. Ce collagène IV a une origine embryonnaire et il est progressivement enfoui dans le réseau de collagène VIII durant la 8e semaine de l’organogénèse.
Le collagène VIII contribuerait à la différenciation des cellules de la crête neurale en cellules endothéliales cornéennes. Les cellules endothéliales cornéennes synthétisent du collagène VIII et du collagène IV en culture.
L’endothélium
L’endothélium cornéen est une monocouche cellulaire formant une mosaïque hexagonale. Ses cellules ne se régénèrent pas.
La richesse en protéoglycannes du stroma cornéen provoque un appel d’eau de l’humeur aqueuse vers le stroma qui tend à augmenter son épaisseur, modifiant la courbure et la transparence de la cornée (œdème stromal).
Le rôle principal des cellules endothéliales cornéennes est de pomper par transport actif cette eau en excès du stroma vers l’humeur aqueuse afin de maintenir une hydratation constante du stroma compatible avec le rôle physiologique principal de la cornée : la transmission de la lumière. En dessous d’une certaine densité (entre 600 et 800 cellules/mm²), il est admis que le nombre de cellules endothéliales est insuffisant pour assurer un transfert d’eau efficace et l’œdème stromal apparaît.
Dystrophies et dégénérescences de la cornée
Il est parfois délicat de distinguer les affections dégénératives des affections héréditaires dystrophiques de la cornée. Les dystrophies de cornée affectent environ 0,09 % de la population. Elles sont classées selon leur phénotype et leur génotype, par argument de certitude dans la classification IC3D. En pratique, l’ophtalmologiste prend en charge la symptomatologie fonctionnelle des dystrophies à savoir les érosions épithéliales, la baisse d’acuité visuelle et l’amblyopie, la photophobie, la sensation de corps étranger, parfois la douleur, voire l’inesthétique. Leurs traitements médicaux utilisent des cicatrisants, émollients, agents hyperosmotiques, lentilles pansements. Ils précèdent les traitements chirurgicaux peu invasifs (photokératectomie, kératectomie lamellaire) ou plus invasifs (kératoplasties). Les kératoplasties lamellaires antérieures ou endothéliales sont désormais préférées aux transfixiantes, qui restent parfois la seule option possible. Pour certaines dystrophies de cornée, une prise en charge pluridisciplinaire peut être nécessaire4
9 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Une dystrophie cornéenne est une anomalie d’une ou plusieurs des couches de la cornée à composante génétique ou épigénétique héréditaire. Sa survenue n’est pas dépendante de facteurs environnementaux, inflammatoires ou systémiques, bien qu’ils puissent parfois influer sur son évolution5, 6
Une dégénérescence cornéenne est une altération qui fait perdre à la cornée une ou plusieurs de ses propriétés normales.
La frontière entre dystrophie et dégénérescence n’est pas toujours franche.
On distingue trois types de dystrophies selon leur localisation7 :
� dystrophies antérieures ou superficielles : affectent les couches externes de la cornée, telles que l’épithélium et la membrane de Bowman;
� dystrophies stromales : affectent la couche intermédiaire la plus épaisse de la cornée, appelée stroma;
� dystrophies postérieures : affectent les couches postérieures, appelées membrane de Descemet et endothélium. La dystrophie postérieure la plus connue est appelée dystrophie de Fuchs.
I. Dystrophies cornéennes antérieures ou épithéliales
Elles affectent surtout l’épithélium cornéen et sa membrane basale ainsi que la membrane de Bowman8 :
Dystrophie de la membrane basale de l’épithélium/ dystrophie cornéenne de Cogan ou map-dot fingeprint dystrophy. Beaucoup de patients sont asymptomatiques. Elle se caractérise par la présence de microkystes qui semblent créer une carte géographique9
� La plus fréquente.
� Bilatérale.
� Début : adolescence.
� Érosions récidivantes avec douleur au réveil.
� Opacités variables et labiles, grisâtres, centrales en points ou à bordure festonnée (en carte de géographie).
� Pseudokystes intraépithéliaux contenant des noyaux pycnotiques et des débris cytoplasmiques, colorés PAS+ (correspondant aux opacités en points).

� Membrane basale multilamellaire aberrante et déformée en feuillets formant des invaginations en doigt de gant dans l’épithélium (correspondant aux opacités en carte de géographie), colorée violet en PAS et bleu au trichrome de Masson.
� Cellules épithéliales remaniées œdémateuses.
� Couche de Bowman normale.
Dystrophie cornéenne de Reesmann/dystrophie épithéliale juvénile. Cette forme très rare de dystrophie cornéenne affecte l’épithélium et se caractérise par l’apparition de nombreux petits kystes de taille similaire.
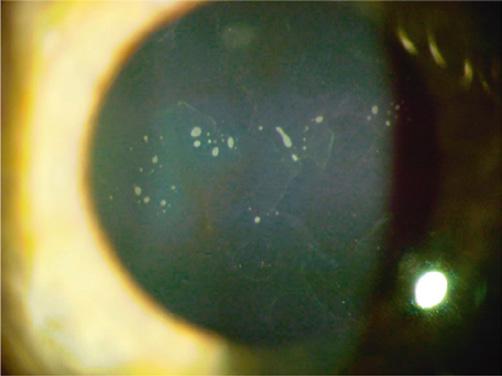
10 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Dystrophie de Cogan vésiculaire, aspect biomicroscopique10
Dystrophie de Meesmann, aspect biomicroscopique10 Microkystes intraépithéliaux visibles en rétro-illumination.
Dystrophie cornéenne de Lish (corneal band-shaped microcystic dystrophy). Cette forme rare est caractérisée par de petits kystes ou de petites lésions.
La transmission est récessive liée à l’X. Le gène est localisé en Xp22.311. Les lésions apparaissent dans l’enfance sous forme d’opacités superficielles linéaires, radiaires, respectant le centre de la cornée. L’évolution au cours de la vie se fait vers l’atteinte centrale avec des opacités en forme de flammes. Une photophobie s’installe et s’aggrave avec l’évolution des opacités. Une baisse de vision est possible dans les formes évoluées. En histologie, des microkystes sont présents dans toute l’épaisseur de l’épithélium. En microscopie électronique à transmission, les cellules épithéliales comportent une substance dense homogène ou lamellaire.
� Début : enfance.
� Opacités superficielles linéaires, radiaires, respectant le centre de la cornée, puis évolution vers atteinte centrale et BAV (trentaine).
� Microkystes dans toute l’épaisseur de l’épithélium : vacuolisation cytoplasmique diffuse9
Pathologies épithéliales cornéennes et insuffisance en cellules souches limbiques
Le traitement des pathologies épithéliales par insuffisance en cellules souches limbiques (ICSL) représente un défi thérapeutique important de la chirurgie reconstructrice du segment antérieur. Depuis les années 1990, la mise en évidence dans le limbe de cellules à fort potentiel de division a permis une approche thérapeutique nouvelle. Les cellules souches limbiques sont responsables du renouvellement de l’épithélium cornéen en physiologie et lors d’un processus cicatriciel. Ces nouvelles données de biologie cellulaire ont permis d’identifier des pathologies secondaires à la destruction de ces cellules souches12, 13
Les syndromes d’ICSL regroupent des maladies très diverses dans leur origine (congénitale ou acquise), dans leur expression (partielle, totale, unie ou bilatérale), dans leur évolutivité (aiguë ou chronique) et dans leur étiopathogénie (brûlure, infection, inflammation chronique). Certaines de ces pathologies sont des atteintes locales strictement limitées à la surface oculaire alors que d’autres sont l’expression de maladies systémiques. En clinique, la destruction du limbe et de ses cellules souches aboutit à une perte du phénotype cornéen normal (tissu avasculaire, transparent, exprimant une kératine spécifique). Dans un tissu, le phénotype est l’expression terminale des processus de différenciation cellulaire. Ces processus sont régis par l’interaction du génome d’une cellule (ou d’un groupe cellulaire) avec son micro environnement. Dans le cas d’une ICSL, l’épithélium et le stroma cornéen sont touchés et c’est la conjonction de leur destruction avec une atteinte de la région limbique qui conduit au syndrome d’ICSL.
II. Dystrophies de la membrane de Bowman
La « couche de Bowman » est synthétisée au quatrième mois de la vie embryonnaire, probablement par les cellules basales de l’épithélium. Elle ne se renouvelle jamais et, par conséquent, une lésion de celle-ci est définitive. C’est une couche de collagène diffus1
La couche de Bowman est située entre la membrane basale épithéliale et le stroma. Bien individualisée chez l’homme, elle mesure de 8 à 14 µm à la partie centrale de la cornée. Comme elle ne peut être régénérée, toute rupture de la couche de Bowman va entraîner la constitution d’un tissu cicatriciel générant des opacités définitives. La couche de Bowman est composée de fibres collagènes réparties apparemment au hasard dans la substance fondamentale. Elle est dépourvue de cellules hormis les fines expansions des cellules de Schwann entourant les terminaisons nerveuses qui la traversent.
La substance fondamentale est constituée de mucoprotéines de composition biochimique vraisemblablement identique à celle du stroma. Les fibres correspondent à des fibres de collagène présentant une striation transversale.
Elles mesurent de 20 à 30 µm de diamètre et de 240 à 270 ångströms de long. Le collagène I est le principal constituant de la cornée et de la sclère. La couche de Bowman contient comme le stroma cornéen des collagènes V, VI et VII. De plus du collagène IV, qui est le principal constituant des membranes basales, a également été retrouvé dans la couche de Bowman, mais en faible proportion, expliquant qu’il ne s’agisse pas d’une membrane à proprement parler.
L’épithélium, la membrane de Bowman et le stroma antérieur proche de l’épithélium sont parcourus par des fibres nerveuses principalement sensitives.
Dystrophie cornéenne Reis-Buckler (ou dystrophie de la couche de Bowman de type I ou dystrophie géographique). Cette forme atteint la membrane de Bowman et est caractérisée par une opacité progressive de la membrane et l’apparition de cicatrices14
Cette dystrophie se transmet sur le mode autosomique dominant; elle appartient au groupe de dystrophies liées au gène de la kérato-épithéline. Elle se déclare dans l’enfance. Elle se manifeste par des érosions épithéliales récidivantes, diminuant en fréquence après 30 ans. La baisse d’acuité visuelle est progressive et devient importante vers 20–30 ans.
Les opacités sont bilatérales et symétriques, confluentes, à contours géographiques, situées dans le plan de la couche de Bowman au niveau de la cornée centrale, avec un aspect vitreux ou granuleux du stroma antérieur en rétro-illumination. Il s’agit d’une forme superficielle de dystrophie granulaire. Elle est également dénommée dystrophie granulaire type III. On observe : en OCT, une plage hyperréflective sous-épithéliale; en microscopie confocale, des petits dépôts très réflectifs sans zone d’ombre15. Les dépôts sous-épithéliaux sont plus réflectifs dans la dystrophie de Reis-Bücklers que dans celle de Thiel-Behnke16
11 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les lésions histologiques sont un épithélium épaissi et irrégulier avec des prolongements dans le stroma antérieur, des disparitions localisées de la couche de Bowman, des dépôts granulaires situés au niveau de la couche de Bowman et du stroma antérieur. Ces dépôts sont colorés par le trichrome de Masson. Ils correspondent à la kérato-épithéline. En microscopie électronique à transmission, ils ont une forme de bâtonnets.
Le traitement repose sur la photokératectomie thérapeutique puis la greffe lamellaire antérieure quand la baisse de vision est importante. La dystrophie récidive de manière fréquente et précoce après kératoplastie.
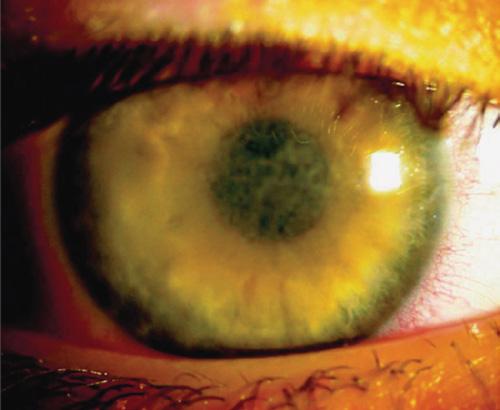
Réévaluation des dystrophies cornéennes de la couche de Bowman et du stroma antérieur (types Reis-Bücklers et Thiel-Behnke) : étude au microscope optique et électronique de huit cornées et revue de la littérature
Afin de déterminer si les dystrophies cornéennes de ReisBücklers et de Thiel-Behnke constituent une seule et même entité ou s’il existe deux dystrophies cornéennes distinctes de la couche de Bowman et du stroma superficiel (CDB), 28 échantillons de cornée pour lesquels le diagnostic de CDB était cliniquement suspecté ont été examinés au microscope optique et électronique et la littérature a été passée en revue. Huit échantillons provenaient de patients présentant un motif d’opacités en forme de nid d’abeilles au niveau de la couche de Bowman. L’étude de ces huit échantillons a révélé la destruction de la couche de Bowman, un tissu fibrocellulaire sous-épithélial avec une configuration ondulante, l’absence de la membrane basale épithéliale dans de nombreuses zones et la présence de fibres de collagène « bouclées » d’un diamètre de 9 à 15 nm17
Dystrophie cornéenne Thiel-Benlke. Elle affecte également la membrane de Bowman et peut être difficile à différencier de la dystrophie cornéenne Reis-Buckler. Les anomalies affectant la cornée ressemblent à des nids d’abeilles.
La dystrophie de Thiel-Behnke (TBCD) est une forme rare de dystrophie cornéenne superficielle caractérisée par des opacités cornéennes sous-épithéliales en « rayon de miel » sur la cornée superficielle, et une détérioration progressive de la vision.
� Début : enfance.
� Érosions épithéliales récidivantes avec BAV possible, mais tardive, sur opacités blanchâtres centrales sous-épithéliales bilatérales en rayons de miel pathognomonique.
� Destruction de la couche de Bowman remplacée par un tissu/pannus fibrocellulaire sous épithélial d’aspect ondulé (en dents de scie), coloré en bleu au trichrome de Masson.
� Épithélium constitué de cellules de taille et de forme irrégulières, formant des crêtes et des sillons dans le tissu fibreux sous-épithélial.
� Membrane basale dédoublée et épaissie qui disparaît à de nombreux endroits.
� Dépôts granulaires moins prononcés que la dystrophie de Reis-Bücklers et moins colorés rouge par le trichrome de Masson9
Nous avons conclu à l’existence de deux CDB autosomiques dominantes distinctes et proposé les appellations CDB de type I (synonymes : dystrophie géographique ou « vraie » dystrophie de Reis-Bücklers) et CDB de type II (synonymes : dystrophie en forme de nid d’abeilles ou dystrophie de Thiel-Behnke). Les huit cornées de notre série ont été caractérisées comme CDB de type II. La CDB I se caractérise cliniquement par des opacités géographiques confluentes au niveau de la couche de Bowman, histopathologiquement par des dépôts sous-épithéliaux granuleux de Masson en forme de bandes et ultrastructurellement par la présence de « corps en forme de bâtonnets » et peut être une variante superficielle de la dystrophie granulaire. La perte visuelle est significativement plus importante dans la CDB I, et les récidives après kératoplastie ou kératectomie semblent être plus précoces et plus étendues dans la CDB I. La plupart des cas rapportés jusqu’à présent dans la littérature sous le nom de « dystrophie de Reis-Bücklers » sont des CDB II (dystrophie en nid d’abeilles ou de Thiel-Behnke).
III. Dystrophies du stroma
La structure de la cornée est essentielle pour réfracter la lumière et prévenir les infections. Cependant, elle est souvent exposée à de nombreuses menaces. Le stroma est la couche la plus épaisse de la cornée et joue un rôle essentiel dans sa stabilité.
Une couche importante
La cornée est un tissu clair et avasculaire qui couvre environ un sixième de la circonférence du globe. Elle est responsable des deux tiers de la réfraction de l’œil. Son épaisseur centrale est, en moyenne, de 535 µm, la périphérie étant plus épaisse d’environ 100 µm18-20
Il s’agit d’un tissu conjonctif dense, très régulier, composé de fibrilles de collagène aplaties, principalement de type I, regroupées en lamelles de 1 µm à 2 µm d’épaisseur qui sont parallèles à la surface de la cornée, créant ainsi la transparence du tissu21. Il y a environ 242 lamelles dans la cornée humaine21
12 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Figure 3 : Dystrophie de Reis-Bücklers, aspect biomicroscopique10
Elles sont plus fines et plus entrelacées dans le stroma antérieur et, de ce fait, elles y sont plus nombreuses que dans le stroma postérieur. Par conséquent, le stroma antérieur est plus rigide que le stroma postérieur. Cela joue un rôle important dans la courbure et la stabilité de la cornée22. Cela peut également expliquer pourquoi l’un des premiers signes d’œdème stromal, la strie verticale, est toujours observé dans le stroma postérieur18
Une étude a démontré in vitro que le stroma antérieur, de 100 µm à 120 µm sous la couche de Bowman, ne gonfle pas de manière perceptible lorsque la cornée est immergée dans de l’eau ou du sérum physiologique pendant des périodes prolongées; ce gonflement n’a lieu que dans le stroma postérieur, malgré le fait qu’il existe des protéoglycanes chargés négativement dans les deux profondeurs du stroma19
Les kératocytes (fibroblastes) sont les cellules primaires du stroma cornéen24. En outre, des neutrophiles, des lymphocytes, des cellules plasmatiques et/ou des histocytes peuvent également être présents en très petites quantités25 Ils sont plats avec divers processus longs partant d’un corps cellulaire central dans toutes les directions26. Situés entre les lamelles, ils sécrètent une matrice extracellulaire (comprenant du collagène et des protéoglycanes) et produisent des protéines cristallines pour aider à maintenir la transparence de la cornée. La première peut également contribuer à la cicatrisation des plaies. Leurs autres fonctions comprennent l’aide au renouvellement de la matrice stromale, l’attachement interlamellaire (qui contribue également à maintenir la transparence), la communication intracornéenne et le rôle de réservoir de glycogène (une source d’énergie)1. Il existe également une substance souterraine composée de glycosaminoglycanes (GAG) et de glycoprotéines. Les GAG sont hydrophiles et absorbent les liquides comme un gel27, 28 Parmi ces dystrophies cornéennes stromales, on trouve29 :
� Dystrophie cornéenne granulaire de type I;
� Dystrophie cornéenne granulaire de type II;
� Dystrophie cornéenne en treillis (lattice);
� Dystrophie cornéenne maculaire;
� Dystrophie cornéenne cristalline (Schnyder).
� Dystrophie granulaire de type 1 :
Opacités blanches dans le stroma superficiel de la cornée centrale;
7e - 8e décennie : les opacités s’élargissent, fusionnent et s’approfondissent;
Hyaline;
Bonne vision, car le stroma entre les lésions reste clair.
� Dystrophie en treillis (lattice) :
Lignes réfractiles, points antérieurs au milieu du stroma et léger voile central, opacités rondes sous épithéliales;
Le stroma entre les lésions reste clair jusqu’à un âge avancé;
Amyloïde.
� Dystrophie granulaire de type 2 (anciennement dystrophie d’Avellino) : Modifications granulaires (début) et en treillis (plus tard) dans le même œil; Hyaline et amyloïde.
� Dystrophie maculaire : Taches diffuses, blanc grisâtre, dans la partie centrale du stroma antérieur;
3e décennie : s’étend à l’endothélium et au limbe; Membrane de Descemet opacifiée et guttata endothéliale; Mucopolysaccaride.
� Dystrophie (cristalline) de Schnyder :
Opacité centrale ronde, ovale, discoïde ou annulaire composée de cristaux en forme d’aiguille, parfois avec un arc et une ceinture limbique; Cholestérol.
� Dystrophie Fleck : Petites taches discrètes, semblables à des pellicules, dans le stroma, qui s’étendent à la périphérie; Bonne acuité visuelle.
Les lésions stromales peuvent induire un astigmatisme irrégulier. Dans un premier temps, des lentilles GP (cornéennes ou sclérales) peuvent corriger l’astigmatisme irrégulier créé par les lésions. Si la dystrophie s’aggrave et qu’elle est suffisamment antérieure dans le stroma, une kératectomie photothérapeutique peut être pratiquée pour éliminer les dépôts. Plus tard, si les dépôts entraînent une perte de vision encore plus importante, une greffe de cornée peut être effectuée30
On retrouve différentes formes de lésions sur le stroma. Celles-ci pouvant apparaître dans les 20 premières années de vie.
Keratocône
Ce trouble non inflammatoire de l’amincissement de la cornée se caractérise par une protrusion conique de la cornée centrale ou paracentrale. Il est généralement bilatéral et l’amincissement est plus marqué au sommet du cône31, 32. Bien qu’il existe une prédisposition génétique, l’étiologie exacte du kératocône reste une énigme et il est difficile de le diagnostiquer à ses premiers stades32-34. Il peut s’agir de l’une des affections les plus difficiles à traiter pour les professionnels de la vue, car les lunettes et les lentilles de contact souples traditionnelles n’apportent pas grand-chose. Les lentilles de contact perméables au gaz (GP) (sclérales ou non) sont le pilier du traitement, et 10 % à 25 % de ces patients auront finalement besoin d’une greffe de cornée, bien que ce nombre diminue avec l’avènement des lentilles de contact sclérales et de la réticulation du collagène cornéen (CXL)32, 35-38
13 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Un auteur a examiné la cornée kératoconique d’un point de vue histologique et a écrit : « L’ectasie cornéenne, une protrusion du tissu vers l’avant, ne peut être expliquée par une simple perte d’épaisseur [...] d’autres facteurs tels que l’intégrité lamellaire sont impliqués. Dans le kératocône, l’ectasie peut survenir sur des cornées dont l’épaisseur est normale [...] l’amincissement ne semble pas être le seul facteur contribuant à ce processus [...] (il) implique également des facteurs biomécaniques1 »
La cicatrisation stromale est un signe de kératocône et l’une des principales raisons de la perte de vision et de la transplantation de la cornée. Une autre étude a trouvé des cicatrices stromales dans 24 % des yeux atteints de kératocône. Ils ont indiqué que les cicatrices étaient toujours associées à un compactage des fibres stromales et ont suggéré que « la cicatrisation stromale pourrait être le stade final de la désorganisation de la structure stromale39 ».
CXL cornéen et voile
Cette procédure a été approuvée par la FDA aux États-Unis pour le kératocône en 2016 (iLink, Glaukos). Elle rigidifie la cornée, minimisant l’ectasie qui peut conduire à une perte de vision. Elle utilise l’oxygène, un photo-enrichisseur (riboflavine) et la lumière ultraviolette pour induire des réticulations de collagène. Les fibrilles de collagène se fixent ainsi les unes aux autres, ce qui augmente l’épaisseur des lamelles. Plus de 20 ans de recherche confirment les avantages de cette procédure40, 41
Cependant, dans la méthode CXL où l’épithélium est enlevé avant la procédure, 90 % des patients présentent une formation de voile dans le stroma antérieur à moyen23 Ce voile peut se résorber rapidement ou rester de façon permanente, ce qui peut dans de rares cas affecter l’acuité visuelle. Ce voile cornéen se présente sous la forme d’un changement poussiéreux dans le stroma ou d’une ligne de démarcation au milieu du stroma. Son apparence après la réticulation est différente de celle observée après d’autres procédures. Le voile cornéen après CXL était le plus important à un mois, plafonnait à trois mois et disparaissait généralement à 12 mois. Les auteurs ont constaté que le voile cornéen n’est pas corrélé avec la perte d’acuité visuelle42
Transplantation de la cornée
Plus de 10 % des patients atteints de kératocône nécessitent une greffe de cornée pour éliminer le stroma ectatique et cicatriciel16, 17. Historiquement, on pratiquait une kératoplastie pénétrante de pleine épaisseur. Cependant, il a été déterminé qu’en laissant l’endothélium et la membrane de Descemet intacts, le risque de rejet de l’allogreffe diminuait considérablement. Il y a quelques années, la kératoplastie lamellaire antérieure profonde donnait des résultats visuels inférieurs et entraînait davantage de complications intra- et postopératoires. Cependant, grâce à l’expérience acquise au cours de la dernière décennie, cette procédure est devenue la procédure de choix pour de nombreux chirurgiens43
Il est intéressant de noter que l’alignement parallèle des lamelles postérieures du stroma facilite la dissection lors de la greffe de cornée lamellaire. Cette procédure n’est cependant pas exempte de résistance, ce qui suggère qu’il existe des éléments qui lient les lamelles de collagène entre elles.
Cela est probablement dû à des attaches entre les fibrilles de collagène ou à la présence d’autres protéines matricielles telles que les protéoglycanes ou la kératoépithéline44
Les patients qui ont subi une greffe de cornée (y compris ceux qui ont subi une greffe endothéliale) doivent être surveillés en cas de rejet du greffon. Les signes typiques sont un œdème stromal, de nouveaux précipités kératiques sur l’endothélium, des infiltrats cornéens antérieurs et une inflammation de la chambre antérieure. Des infiltrats sous-épithéliaux, une ligne épithéliale, une hyperémie conjonctivale ou une néovascularisation peuvent également être présents. Le traitement comprend l’acétate de prednisolone à 1 % toutes les heures, avec un suivi tous les trois jours. Si l’œdème disparaît en moins d’une semaine, il faut diagnostiquer un rejet et maintenir le patient sous une dose de stéroïdes supérieure à celle qu’il prenait avant l’épisode. Si l’œdème ne disparaît pas, il faut diagnostiquer une défaillance de la cornée et orienter le patient vers une greffe45, 46
Dystrophies cornéennes stromales
Une dystrophie cornéenne est bilatérale, symétrique, centrale, avasculaire et héréditaire (typiquement autosomique dominante et généralement non liée à une maladie systémique). La classification la plus récente des dystrophies cornéennes provient du Comité international de classification des dystrophies cornéennes, tel que décrit dans Cornea en 201529. Elles sont divisées en catégories basées sur la ou les couches de la cornée qui sont impliquées : (1) épithéliale et sous-épithéliale, (2) épithéliale-stromale induite par le facteur de croissance transformant bêta, (3) stromale et (4) endothéliale.
Œdème stromal
Si la barrière épithéliale ou endothéliale est endommagée, ou si la pompe endothéliale est compromise, il y aura une absorption d’eau dans le stroma, ce qui entraînera un gonflement. La perte de la barrière endothéliale entraîne une augmentation de l’épaisseur de la cornée beaucoup plus importante que la perte de la barrière épithéliale. Le stroma cornéen gonfle en raison de la nature hypertonique du collagène, des sels et des protéoglycanes. L’œdème cornéen s’accompagne également d’une perte de protéoglycanes.
Histologiquement, dans une cornée gonflée, les fibrilles de collagène ne sont plus à égale distance l'une de l'autre, ce qui entraîne une perte de transparence11
Port de lentilles de contact. La cornée avasculaire reçoit généralement son oxygène de l’atmosphère. Cependant, l’hypoxie créée par le port de lentilles peut entraîner un œdème stromal. L’opacification de la cornée centrale peut survenir après seulement quelques heures de port de lentilles (Figure 3). Les études Hallmark ont appris aux praticiens et aux fabricants de matériaux quels matériaux, quelles épaisseurs de lentilles et quels horaires de port étaient nécessaires pour prévenir l’œdème cornéen.
Quel est donc le mécanisme par lequel l’hypoxie provoque un gonflement du stroma ? Le manque d’oxygène provoque des changements métaboliques qui peuvent affecter l’épithélium, le limbe, le stroma et l’endothélium. Le gonflement du stroma, en particulier, résulte de l’augmentation de la teneur en lactate à la suite d’une hypoxie.
14 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les patients portent souvent trop leurs lentilles et dorment avec, ce qui crée des conditions hypoxiques. Le fait de ne pas les nettoyer correctement entraîne des dépôts sur les lentilles qui peuvent empêcher le passage de l’oxygène vers la cornée. Les lentilles de contact GP sclérales sont trois fois plus épaisses que les lentilles GP cornéennes et couvrent la totalité de la cornée. Les lentilles cornéennes GP permettent à l’oxygène de passer autour de la lentille de contact jusqu’à la cornée périphérique.
L’oxygène doit traverser la couche lacrymale sous la lentille, et plus la couche est épaisse, moins l’oxygène passe facilement. De nombreuses recherches ont été menées sur ce sujet afin de s’assurer que ces lentilles fantastiques destinées à corriger les irrégularités de la cornée n’entraînent pas d’autres problèmes pour nos patients. Cependant, certaines des lentilles actuelles sont encore trop épaisses et les couches lacrymales trop profondes pour prévenir l’œdème de la cornée pendant les heures de port de la lentille47
Kératite infectieuse (ulcères de la cornée). Cette affection est souvent classée comme Acanthamoeba/parasitaire, bactérienne, fongique ou herpétique. Le traitement doit être rapide et agressif pour éviter la cicatrisation de la cornée qui peut conduire à une greffe de cornée.
Kératopathie bulleuse aphaque/pseudophaque. Un œdème cornéen peut survenir dans les yeux après le retrait de la lentille intraoculaire. Il peut être causé par une perte préférentielle de kératocytes du stroma antérieur25. Les autres signes comprennent les bulles cornéennes, les plis de Descemet, la néovascularisation cornéenne, la guttata endothéliale, la pression oculaire élevée et/ou l’œdème maculaire cystoïde (OMC). Le traitement comprend des gouttes topiques de chlorure de sodium à 5 % QID et une pommade la nuit. Si les bulles se rompent, il faut utiliser une lentille de contact à pansement pour faciliter la cicatrisation et un antibiotique pour prévenir l’infection. La pression oculaire élevée et/ou l’EMC devront également être traités48 Autres étiologies. L’œdème stromal peut également être observé dans les cas de glaucome congénital, de glaucome à angle fermé, de traumatisme à la naissance (blessure par forceps), d’abrasions cornéennes et d’autres blessures de la cornée.
Le stroma cornéen est une structure remarquable. Il est impératif de maintenir la clarté et la solidité de la cornée. En tant que praticiens, il est important que nous aidions nos patients à maintenir cette transparence afin qu’ils puissent maximiser leur vision à tout moment.
RÉFÉRENCES
1. https://fr.wikipedia.org/wiki/Cornée
2. Dua HS, Faraj LA, Said DG, Gray T, Lowe J. Human corneal anatomy redefined: a novel pre-Descemet's layer (Dua's layer). Ophthalmology. 2013 Sep;120 (9) :1778-85. doi: 10.1016/j.ophtha.2013.01.018. Epub 2013 May 25. PMID: 23714320.
3. « New Layer Of Human Eye,'Dua's Layer,' Discovered Behind Cornea » [archive], Huffington Post Live Science, 12 juin 2013.
4. https://www.em-consulte.com/article/292150/anatomiede-la-cornee
5. https://www.sciencedirect.com/science/article/abs/pii/ S0181551217301675
6. Bourges JL. Les dystrophies de cornée [Corneal dystrophies]. J Fr Ophtalmol. 2017 Sep;40 (7):606-621. French. doi: 10.1016/j.jfo.2017.02.004. Epub 2017 Jun 15. PMID: 28623041.
7. https://www.areaoftalmologica.com/fr/termesd'ophtalmologie/dystrophies-corn%C3%A9ennes/
8. https://problemes-vue.ooreka.fr/astuce/voir/312143/ dystrophies-corneennes
9. https://fr.wikipedia.org/wiki/Dystrophie_ corn%C3%A9enne#
10. https://www.em-consulte.com/em/SFO/2015/html/ file_100021.html
11. Hurmeric V, Yoo SH, Karp CL, et al. In vivo morphologic characteristics of Salzmann nodular degeneration with ultra-high-resolution optical coherence tomography. Am J Ophthalmol 2011 ; 151 : 248-56.
12. https://www.sciencedirect.com/science/article/abs/pii/ S0181551206739018
13. Majo F, Barrandon Y, Othenin-Girard P, Toublanc M, Hoang-Xuan T. Pathologies épithéliales cornéennes et insuffisance en cellules souches limbiques [Corneal epithelial diseases related to limbal stem cell deficiency]. J Fr Ophtalmol. 2006 Nov;29(9):1060-9. French. doi: 10.1016/s0181-5512(06)73901-8. PMID: 17115001.
14. https://www.reviewofcontactlenses.com/article/cornealstromal-abnormalities-haze-ectasia-keratitis-and-more
15. Borderie V. Imagerie de la cornée et de la surface oculaire. Paris : MedCom; 2014.
16. Kobayashi A, Sugiyama K. In vivo laser confocal microscopy findings for Bowman’s layer dystrophies (Thiel-Behnke and Reis-Bucklers corneal dystrophies). Ophthalmology 2007 ; 114 : 69-75.
17. Küchle M, Green WR, Völcker HE, Barraquer J. Reevaluation of corneal dystrophies of Bowman's layer and the anterior stroma (Reis-Bücklers and Thiel-Behnke types): a light and electron microscopic study of eight corneas and a review of the literature. Cornea. 1995 Jul;14(4):333-54. doi: 10.1097/00003226-19950700000001. PMID: 7671605.
18. Bergmanson JPG. Cornea. In: Bergmanson J, ed. Clinical Ocular Anatomy & Physiology. 29th Edition. Texas Eye Research and Technology Center; 2022.
19. Doughty MJ, Zaman ML. Human corneal thickness and its impact on intraocular pressure measures: a review and meta-analysis approach. SurvOphthalmol. 2000;44(5):367-408.
20. Gromacki SJ, Barr JT. Central and peripheral thickness in keratoconus and normal patient groups. Optom Vis Sci, 1994;71(7):437-41.
21. Garcia M, Horne J, Gondo M et al. Further assessments of the lamellae of the human corneal stroma by transmission of electron microscopy. Optom Vis Sci. 2003;80(12):S158.
15 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
22. Bergmanson JPG, Horne J, Doughty M et al. Assessment of the number of lamellae in the corneal region of the normal human corneal stroma at the resolution of the transmission electron microscope. Eye Contant Lens. 2005;31(6):281-7.
23. Müller LJ, Pels E, Vrensen GFJM. The specific architecture of the anterior stroma accounts for maintenance of corneal curvature. Br J Ophthalmol. 2001;85(4):437-43.
24. Clareus F. Thesis. Uppsala University Medical School, E. Westrell; Stockholm : 1857. Hornhinnanshistologi.
25. Kuwabara T. Current concepts in anatomy and physiology of the cornea. Contact Intraocul Lens Med J. 1978;4:101-32.
26. Gipson IK. Anatomy of the conjunctiva, cornea, and limbus. In: The Cornea, Smolin G, Thoft RA, eds. 3rd Edition, Little, Brown and Company, New York, NY; 1994:10.
27. Bonnano JA. Corneal edema. In: Silver JA, ed. Anterior Segment Complications of Contact Lens Wear. Churchill Livingstone, New York, NY; 1994:16-26.
28. Edelhauser HF, Geroski DH, Ubels JL. In: Smolin G, Thoft RA, eds. The Cornea. 3rd Edition, Little, Brown and Company, New York, NY; 1994;25-9.
29. Weiss JS, Møller HU, Aldave AJ, Seitz B, Bredrup C, Kivelä T, Munier FL, Rapuano CJ, Nischal KK, Kim EK, Sutphin J, Busin M, Labbé A, Kenyon KR, Kinoshita S, Lisch W. IC3D classification of corneal dystrophies-edition 2. Cornea. 2015 Feb;34(2):117-59. doi: 10.1097/ ICO.0000000000000307. Erratum in : Cornea. 2015 Oct;34 (10) :e32. Erratum in: Cornea. 2022 Dec 1;41(12):e23. PMID: 25564336.
30. Catania L. Diagnoses of the Cornea. In: Primary Care of the Anterior Segment. Appleton & Lange, Norwalk, CT; 1988:90-1.













31. Krachmer JH, Feder RS, Belin MW. Keratoconus and related noninflammatory corneal thinning disorders. Surv Ophthalmol. 1984;28(4):293-322.
32. Gromacki SJ. What every optometrist should know about keratoconus. Contemporary Optometry. 2003;1(6):1-8.
33. Szczotka LB, Barr JT, Zadnik K. A summary of the findings of the Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study: CLEK Study Group. Optometry. 2001;72(9):574-84.






34. Gromacki SJ, Seligson V. Diagnosing keratoconus without a topographer. Optom Man 2014;49(6):47-50.

35. Kennedy JH, Bourne WM, Dyer JA. A 48-year clinical and epidemiologic study of keratoconus. Am J Ophthalmol. 1986;101(3):267-73.
36. Lass JH, Lembach RG, Park SB et al. Clinical management of keratoconus: a multicenter analysis. Ophthalmology. 1990;97(4):433-45.



37. Ling JL, Mian SI, Stein JD et al. Impact of scleral contact lens use on the rate of corneal transplantation for keratoconus. Cornea. 2021;40(1):39-42.








38. Godefrooij DA, Gans R, Imhof SM, Wisse RP. Nationwide reduction (Netherlands) in the number of corneal transplantations for keratoconus following the implementation of crosslinking. Acta Ophthalmol. 2016;94(7):675-8.


16 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
VENDREDI, 17 NOVEMBRE 10 H À 18 H Centre Mont-Royal 2200, rue Mansfield, Montréal
PROPOSEZ À VOS PATIENTS DE NOUVELLES SOLUTIONS OCULAIRES
Notre programme de cogestion comporte de nombreux avantages :
Plus de 30 cliniques au Canada
Une équipe toujours prête à vous soutenir
Des chirurgiens ayant réalisé plus d’un million d’interventions*
Des interventions pour corriger la presbytie, dont la PresbyVisionMC
Pour réserver la consultation gratuite d’un patient, communiquez avec nous à cogestion@lasikmd.com.

* Dont 500 000 au Québec seulement
Dans le cas d’une kératoconjonctivite sèche (sécheresse oculaire) modérée ou sévère
Découvrez une production de larmes accrue grâce à CEQUAMC
PrCEQUAMC (solution ophtalmique de cyclosporine à 0,09 % p/v) est indiqué pour augmenter la production de larmes chez les patients atteints de kératoconjonctivite sèche (sécheresse oculaire) modérée ou sévère.

CEQUA est une préparation fondée sur la technologie des nanomicelles*

* La signification clinique n’est pas connue.
Usage clinique :
Enfants (< 18 ans) : L’efficacité et l’innocuité de CEQUA n’ont pas été établies chez les enfants. Santé Canada n’a donc pas autorisé d’indication pour cette population.
Personnes âgées (> 65 ans) : Dans l’ensemble, aucune différence n’a été observée sur le plan de l’innocuité ou de l’efficacité entre les patients âgés et les patients adultes plus jeunes.
Contre-indications :
• Patients qui présentent une hypersensibilité à ce médicament ou à l’un des composants du produit (y compris les ingrédients non médicinaux) ou du contenant
• Patients atteints d’infections oculaires ou périoculaires évolutives ou soupçonnées

• Patients atteints d’affections oculaires ou périoculaires malignes ou précancéreuses
Mises en garde et précautions pertinentes :
• Destiné à un usage ophtalmique topique seulement
• Il convient de résoudre les infections oculaires ou périoculaires existantes ou soupçonnées avant l’instauration d’un traitement par CEQUA. Si une infection se produit pendant le traitement, l’administration de CEQUA doit être interrompue jusqu’à ce que l’infection ait été enrayée.
• Il faut déconseiller aux patients de conduire un véhicule et d’utiliser des machines jusqu’à ce que leur vision soit redevenue normale après l’administration de CEQUA.
• CEQUA n’a pas été étudié chez des patients ayant des antécédents de kératite herpétique, de maladie des glandes lacrymales en phase terminale, de kératoconjonctivite sèche (KCS) causée par la destruction des cellules caliciformes conjonctivales comme dans le cas d’une carence en vitamine A, ou de tissu cicatriciel comme dans le cas d’une pemphigoïde cicatricielle, de brûlures causées par des produits alcalins, du syndrome de Stevens-Johnson, d’un trachome ou d’une exposition au rayonnement.
• Il faut surveiller de près les patients atteints d’une kératite grave.
• Risque de blessure et de contamination oculaires
• CEQUA ne doit pas être administré pendant que le patient porte des lentilles cornéennes.
• Infections et tumeurs locales : Une surveillance régulière est recommandée lorsque CEQUA est utilisé à long terme.
• Réactions d’hypersensibilité
• Les effets de CEQUA n’ont pas été étudiés chez des patients atteints d’insuffisance rénale ou hépatique.
• CEQUA est déconseillé pendant une grossesse, sauf si les avantages l’emportent sur les risques.
• Il faut faire preuve de prudence lors de l’administration de CEQUA aux femmes qui allaitent.
Pour de plus amples renseignements :
Veuillez consulter la monographie de CEQUA à l’adresse https://pdf.hres.ca/dpd_pm/00060038.PDF pour des renseignements importants non abordés ici concernant les effets indésirables, les interactions médicamenteuses et la posologie. Vous pouvez aussi obtenir la monographie du produit en communiquant avec notre Service médical au numéro sans frais 1 844 924-0656.
RÉFÉRENCE : Monographie de CEQUAMC actuelle, Sun Pharma Global FZE.
© 2022 Sun Pharma Canada Inc. Tous droits réservés. CEQUA est une marque de commerce de Sun Pharma Global FZE. Utilisée sous licence.
Optométristes
Faites partie de l'équipe Institut Nazareth et Louis-Braille
Nous offrons
Un emploi valorisant à proximité de chez vous
Un milieu de travail humain et flexible

Une collaboration interdisciplinaire
La possibilité de participer à des projets de recherche
Nos points de service
Longueuil - Saint-Jean-sur-Richelieu - Université de MontréalMontréal, Métro Radisson - Laval - Hôpital Notre-Dame Bientôt!
Vous avez des questions ou vous souhaitez nous faire parvenir votre candidature?
Écrivez-nous à : melanie.gagne.cisssmc16@ssss.gouv.qc.ca
Vous changez d’adresse?
N’oubliez pas de nous en informer.
Rendez-vous sur le portail de l’AOQ, aoqnet qc ca

Cliquez sur l’onglet MEMBRES en haut à droite et entrez votre nom d’utilisateur passe de mot votre et
Lors de votre connexion, cliquez ensuite sur le petit onglet bleu en haut à droite où apparaîtra votre nom.
Choisissez Mon Profil pour la mise à jour de votre compte
PM-CA-CQA-0031F

recherchés
Dr Vincent Moore, OD, FAAO
La kératite à Acanthamibe

–mise à jou


L’Acanthamibe est un genre d’amibozoaires, les plus fréquents dans le sol et souvent trouvés dans l’eau douce et d’autres habitats. Les cellules sont petites, typiquement entre 20 et 40 µm de long en fonction des espèces, et peuvent prendre deux formes : une forme dormante, kyste ou une forme active, trophozoïte (aussi nommé végétative). Ces formes leur permettent de se mouvoir, se diviser et se nourrir plus facilement. Cet organisme peut passer d’une forme à l’autre en fonction des conditions environnementales. Si elles sont favorables à sa croissance, le trophozoïte est observé, alors qu’en cas de stress, on observera un kyste. Les pseudopodes forment clairement un lobe hémisphérique antérieur et il y a différentes courtes extensions filiformes au bord du corps. Elles lui donnent une apparence épineuse à laquelle renvoie le nom Acanthamibe. Les kystes de la plupart des espèces d’Acanthamibe sont habituellement de types polygonaux et sont fréquents. La plupart des espèces sont des prédateurs naturels des bactéries libres, mais certaines sont des parasites opportunistes qui peuvent causer des infections aux humains et autres animaux.
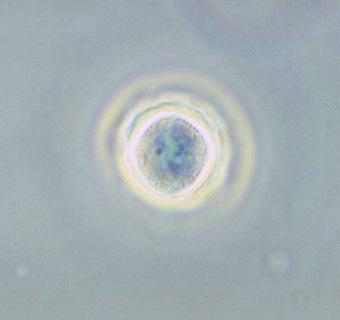 Phase contrastée d’un kyste d’Acanthamibe polyphaga1
Phase contrastée d’un kyste d’Acanthamibe polyphaga1
20 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Le mélanome de l’uvée
ARTICLE 2 PAR LE DOCTEUR JEAN-PIERRE LAGACÉ OPTOMÉTRISTE, M.Sc.
Pathogène humain
Les maladies causées par l’Acanthamibe incluent la kératite amibienne1 et des encéphalites2. Cette dernière est produite lorsque l’Acanthamibe pénètre par une blessure ouverte, par inhalation d’aérosols contaminés présents dans l’air ou par la trachée et migre par le système sanguin vers le système nerveux central où elle se développe.
Pathogenèse
Aux États-Unis, la kératite à Acanthamibe est presque toujours associée à l’utilisation de lentilles de contact souples8. Acanthamibe spp. est le plus souvent introduite dans l’œil par des lentilles de contact qui ont été exposées à l’organisme par l’utilisation d’une solution pour lentilles contaminée, par l’utilisation d’une solution saline maison ou de l’eau du robinet, ou par le port de lentilles de contact lors d’un bain ou d’une baignade9, 10, mais elle peut également être introduite dans l’œil par l’exposition au sol ou à la végétation, ou par un traumatisme3. (En fait, le premier cas de kératite à Acanthamibe décrit était dû à un traumatisme oculaire)3. Une fois sur la lentille de contact, Acanthamibe est capable de survivre dans l’espace entre la lentille de contact et la surface de l’œil10, 11, 12. Les lentilles de contact souples sont plus adhérentes à la surface de la cornée que les lentilles dures, ce qui permet à l’organisme Acanthamibe de se lier aux glycoprotéines mannosylées de la surface de la cornée13
Acanthamibe causant une kératite1
Rappel par Advanced MedicalOptics
On se rappellera qu’en mai 2007, Advanced Medical Optics, fabricant des solutions « Complete Moisture Plus » pour lentilles de contact, a émis un rappel volontaire de ses solutions « Complete Moisture Plus ». La crainte était que les porteurs de lentilles utilisant « Complete Moisture Plus » avaient un risque plus élevé que ceux utilisant d’autres produits de contracter une kératite à Acanthamibe.
Le fabricant a rappelé le produit après que le Centers for Disease Control des États-Unis a trouvé 21 individus qui auraient été infectés par Acanthamibe après avoir utilisé Complete Moisture Plus dans le mois précédant le diagnostic15.
La kératite à Acanthamibe (KA) touche environ 100 personnes aux États-Unis chaque année3. Les Acanthamibes sont des protozoaires que l’on trouve presque partout dans le sol et l’eau et qui peuvent provoquer des infections de la peau, des yeux et du système nerveux central4
L’infection de la cornée par l’Acanthamibe est difficile à traiter avec les médicaments conventionnels et la KA peut entraîner une déficience visuelle permanente ou la cécité, en raison des dommages causés à la cornée ou à d’autres structures importantes pour la vision5, 6. Récemment, la KA a été reconnue comme une maladie orpheline et un projet financé, la kératite à Acanthamibe (ODAK), a testé les effets d’une gamme variée de médicaments et de biocides sur la KA7
L’expression de ces protéines à la surface de la cornée est augmentée par l’utilisation de lentilles de contact12 Cette augmentation de la teneur en glycoprotéines, ainsi que les microtraumatismes de la surface épithéliale de la cornée dus à l’utilisation de lentilles de contact, accroît le risque d’infection13, 14. Une fois que l’organisme a accédé à la surface de l’œil, il est capable d’envahir l’épithélium et la couche de Bowman. Dans certains cas, l’infection peut alors se regrouper autour des nerfs cornéens, produisant des dépôts radiaux (kératoneurite radiale) et provoquant une douleur extrême. Ces caractéristiques sont également observées dans les kératites virales et bactériennes et peuvent prêter à confusion12, 13, 15. L’organisme est également capable d’envahir plus profondément la cornée; en utilisant des métalloprotéases, il est capable de pénétrer profondément dans le stroma de la cornée13. Au fur et à mesure que la maladie progresse, il peut pénétrer à travers la cornée, mais ne provoque que très rarement une infection à l’intérieur de l’œil (endophtalmie) en raison d’une forte réponse des neutrophiles dans la chambre antérieure12, 13
Bien que la grande majorité des cas de kératite à Acanthamibe surviennent chez des porteurs de lentilles de contact, de nombreux cas d’Acanthamibe ont été décrits chez des personnes ne portant pas de lentilles de contact, en particulier en dehors des États-Unis16, 17. Chez les personnes ne portant pas de lentilles de contact, les plus grands risques de développer une infection à Acanthamibe sont les traumatismes et l’exposition à de l’eau contaminée18 D’autres facteurs sont l’approvisionnement en eau contaminée à la maison et un faible niveau socio-économique. L’infection est également plus fréquente dans les climats tropicaux ou subtropicaux18
Au-delà de la voie d’inoculation dans l’œil et des facteurs de risque externes, les facteurs liés à l’hôte sont également susceptibles de jouer un rôle important dans le développement de la kératite à Acanthamibe. En effet, des études menées auprès d’utilisateurs de lentilles de contact au Royaume-Uni, au Japon et en Nouvelle-Zélande ont révélé que 400 à 800 utilisateurs de lentilles de contact asymptomatiques sur 10 000 avaient des étuis de stockage de lentilles contaminés par Acanthamibe spp5
21 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Bien que les facteurs exacts de l’hôte n’aient pas été entièrement décrits, il est probable que les défauts de l’épithélium cornéen, la composition du film lacrymal, le pH de la surface oculaire et le niveau d’anticorps IgA anti-Acanthamibe dans le film lacrymal jouent un rôle dans le développement de la kératite à Acanthamibe5, 8
Cycle de vie
Les espèces du genre Acanthamibe sont généralement des trophozoïtes vivant en liberté. Ces trophozoïtes sont relativement omniprésents et peuvent vivre dans l’eau du robinet, les lacs d’eau douce, les rivières et le sol, mais pas seulement19. Outre le stade trophozoïte, l’organisme peut également former un kyste à double paroi qui peut également être présent dans l’environnement et qui peut être très difficile à éradiquer par un traitement médical20 Ces deux stades sont généralement non nucléés et se reproduisent par fission binaire20
Diagnostic
En raison de la relative rareté de la kératite à Acanthamibe (KA) par rapport à d’autres causes de kératite (bactérienne, virale, etc.), elle est souvent mal diagnostiquée, en particulier aux premiers stades de la maladie21. La KA doit être envisagée chez tous les patients qui utilisent des lentilles de contact et à la suite d’abrasions ou de traumatismes de la cornée. Il convient d’obtenir des antécédents complets, notamment en ce qui concerne l’utilisation de lentilles de contact et tout changement récent de solution pour lentilles de contact, l’exposition des yeux à l’eau ou à des objets étrangers, et les symptômes ressentis par le patient. Les symptômes classiquement attribués à la kératose actinique comprennent une baisse de la vision ou une vision floue, une sensibilité à la lumière (photophobie), une rougeur de l’œil (hyperémie conjonctivale) et une douleur disproportionnée par rapport aux résultats de l’examen physique8, 16. Une autre caractéristique clinique qui permet de distinguer Acanthamibe des causes bactériennes de kératite est l’absence d’écoulement de l’œil5, 13
À l’examen physique, les résultats dépendent du stade de la maladie. Les premières manifestations sur la cornée peuvent se traduire par une kératopathie ponctuée, des pseudodendrites et des dépôts cornéens épithéliaux ou sous-épithéliaux12. Ces caractéristiques peuvent amener l’examinateur à confondre la KA avec une kératite virale, telle que celle causée par le virus de la varicelle et du zona ou le virus de l’herpès simplex21. (À mesure que la maladie progresse et infiltre le stroma cornéen, un « infiltrat annulaire » classique peut être présent à l’examen [bien qu’il ne soit observé que dans environ 50 % des cas])12, 13 Une ulcération cornéenne ou, dans les cas graves, une perforation, peut également se produire et s’accompagner d’un hypopion13, 22
En cas de kératite, le diagnostic est généralement posé par l’évaluation des prélèvements cornéens. Les raclages sont prélevés sur la cornée et déposés sur de la gélose pour la culture. Ils peuvent également être colorés à l’aide de la coloration de Gram et de la coloration de Giemsa pour différencier la kératite bactérienne de la kératose actinique. Pour cultiver les Acanthamibes, on place les prélèvements sur une plaque de gélose saline non nutritive ensemencée avec une bactérie gram-négative telle qu’E. coli.
Si des Acanthamibes sont présentes, elles se reproduiront facilement et deviendront visibles sur la plaque sous un objectif de 10 à 20 fois au microscope inversé. La réaction en chaîne de la polymérase (PCR) peut être utilisée pour confirmer un diagnostic de kératite à Acanthamibe, en particulier lorsque les lentilles de contact ne sont pas impliquées23. La microscopie confocale est une technique non invasive qui permet de visualiser les Acanthamibes in vivo dans les cas où le grattage de la cornée, la culture et la cytologie ne permettent pas d’établir un diagnostic24
Traitement
Une fois la kératite à Acanthamibe diagnostiquée, la mise en place d’un traitement opportun et approprié aura un impact significatif sur les résultats visuels. Le traitement médical vise à éradiquer les trophozoïtes et les formes kystiques d’Acanthamibe et à contrôler la réponse inflammatoire. Plusieurs classes de médicaments se sont révélées efficaces pour tuer la forme trophozoïte d’Acanthamibe, y compris des agents antibactériens, antifongiques, anti-protozoaires et antinéoplasiques. Cependant, aucune thérapie unique n’a été trouvée pour éliminer à la fois le trophozoïte et les formes kystiques et pour éradiquer l’infection de la cornée5, 13, 16
Une classe de médicaments utilisée dans le traitement est celle des biguanides, qui comprend le polyhexaméthylène biguanide (PHMB) en gouttes de 0,02 % à 0,06 %, et la chlorhexidine en gouttes de 0,02 % à 0,2 % 5, 13, 22. Ces médicaments perturbent la paroi cellulaire de l’organisme trophozoïte, entraînant sa mort. Cependant, ces agents ont montré une efficacité limitée contre les formes kystiques13, 25. En raison de l’efficacité de ces médicaments contre l’Acanthamibe, ainsi que de leur faible toxicité pour la cornée, ils sont couramment utilisés comme médicaments de première ligne dans le traitement de la KA13, 22. On a également constaté que les biguanides agissaient de manière synergique lorsqu’ils étaient utilisés en association avec des diamidines, l’iséthionate de propamidine et l’hexamidine étant les plus couramment utilisés26
L’une des limites de l’utilisation de la diamidine est sa relative toxicité cornéenne à long terme13. Un régime combiné de propamidine, de nitrate de miconazole et de néomycine a également été suggéré27-29. En raison du risque d’effets visuels négatifs à long terme avec les KA, le traitement débute généralement par l’association d’un biguanide et d’une diamidine. L’utilisation précoce d’une bithérapie à forte dose permet d’éliminer à la fois les trophozoïtes et les kystes de l’organisme, tout en empêchant la pénétration profonde des kystes dans le stroma cornéen. Les kystes qui ne sont pas éradiqués de la cornée provoqueront une récidive5, 13, 16. On commence souvent le traitement par l’instillation de gouttes à la surface de l’œil toutes les heures, 24 heures sur 24, pendant au moins les 48 à 72 premières heures. En cas de réponse satisfaisante au traitement, celui-ci peut être réduit à des administrations toutes les heures pendant la journée seulement, qui sont poursuivies pendant plusieurs semaines, voire plusieurs mois5, 13
22 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Outre les thérapies antiamibiennes, les stéroïdes topiques et les médicaments anti-inflammatoires jouent également un rôle dans le traitement de la kératite à Acanthamibe. Pendant l’infection, une inflammation sévère de la cornée et de la chambre antérieure peut provoquer des symptômes plus graves, notamment des douleurs et des troubles visuels13. Les stéroïdes topiques peuvent être utilisés pour réduire cette inflammation et ainsi soulager les symptômes13, 22. Cependant, le rôle des stéroïdes est généralement très limité, car leur inhibition de la réponse immunitaire peut entraîner une aggravation de l’infection5, 22 (En outre, les stéroïdes peuvent augmenter le nombre de trophozoïtes dans la cornée en induisant l’excystation)30, 31 Par conséquent, il est généralement recommandé d’utiliser brièvement les stéroïdes pour aider à la résolution des symptômes et d’utiliser des agents antiamibiens pendant plusieurs semaines après l’utilisation de stéroïdes topiques16
Traitement chirurgical
Le débridement chirurgical d’une cornée infectée peut également être utilisé pour réduire la charge de l’organisme et exciser le tissu dévitalisé de la cornée5. Cela peut également améliorer l’efficacité du traitement médical en favorisant la pénétration des médicaments dans les couches plus profondes de la cornée5, 13. En cas d’ulcération ou de perforation de la cornée, ou si la cicatrisation cornéenne est sévère, une greffe de cornée peut s’avérer nécessaire25, 26 Il s’agit généralement d’une greffe de pleine épaisseur de la cornée d’un œil sain. La taille du greffon doit être aussi réduite que possible, parce que les greffons plus grands présentent un risque élevé de rejet de l’hôte et à cause de la possibilité d’une chirurgie de révision du greffon. Si la chirurgie permet de restaurer la vision en remplaçant une cornée endommagée, elle comporte également des risques d’infection récurrente à Acanthamibe ou de défaillance du greffon. C’est pourquoi il convient de commencer à prendre des médicaments antiamibiens avant l’opération et de les poursuivre pendant plusieurs semaines après l’intervention. En cas de suspicion ou de preuve d’une infection récurrente, des cultures doivent être envoyées. Si les cultures sont positives, le traitement antiamibien doit être poursuivi pendant 6 mois5, 13, 21
Comparaison de la culture, de la microscopie confocale et de la PCR dans l’utilisation hospitalière de routine pour le diagnostic de la kératite microbienne
Objectifs : Évaluer la sensibilité et la spécificité de la réaction en chaîne de la polymérase (PCR), de la microscopie confocale in vivo (MCIV) et de la culture pour le diagnostic de la kératite microbienne (KM)32
Méthodes : Examen rétrospectif des résultats de la PCR, de la MCIV et de la culture pour le diagnostic de la MK à l’hôpital ophtalmologique Moorfields entre août 2013 et décembre 2014.
Résultats : Les résultats de la PCR étaient disponibles pour 259 patients atteints de KM, avec une culture concomitante pour 203/259 et un MCIV pour 149/259. Les sensibilités et les spécificités avec des intervalles de confiance à 95 % (IC 95 %) ont été calculées pour la kératite à Acanthamibe (KA) et la kératite fongique (KF), par comparaison avec la culture, à la fois pour la MCIV et la PCR. Pour la KA, la KF et la kératite bactérienne (KB), les sensibilités ont été calculées pour chaque méthode de diagnostic, par comparaison avec une norme de référence composite (un résultat positif pour une ou plusieurs cultures, PCR ou MCIV ayant une spécificité de 100 % par définition). Pour ces dernières, les sensibilités avec [IC 95 %] étaient : pour la KA, MCIV 77,1 % (62,7-88,0 %), PCR 63,3 % (48,3-76,6 %), culture 35,6 (21,9-51,2); pour KF, MCIV 81,8 % (48,2-97,7 %), PCR 30,8 % (9,09-61,4 %), culture 41,7 % (15,2-72,3 %); pour BK, PCR 25,0 % (14,7-37,9 %), culture 95,6 % (87,6-99,1 %).
Conclusion : La MCIV était la technique la plus sensible pour le diagnostic des KA et des KF, mais la culture reste notre étalon-or pour le KB. Ces résultats reflètent ceux que l’on peut attendre des prestataires de services des unités d’ophtalmologie britanniques et démontrent la nécessité, dans notre centre, de procéder à un audit continu des résultats diagnostiques, ce qui pourrait permettre d’améliorer le diagnostic par PCR. La KF et la KA sont désormais courantes au Royaume-Uni; les unités d’ophtalmologie doivent disposer de toutes ces techniques pour optimiser la prise en charge de la KM.
Évaluation des génotypes, des endosymbiontes et des caractéristiques cliniques des Acanthamibes récupérées lors d’une infection oculaire
Introduction : L’Acanthamibe est un pathogène émergent, tristement célèbre pour sa résistance aux composés antiprotozoaires, aux désinfectants et aux environnements difficiles. Il est connu pour provoquer des kératites, des infections cornéennes douloureuses et difficiles à traiter qui menacent la vue et qui sont souvent signalées chez les porteurs de lentilles de contact et les patients souffrant de traumatismes oculaires. Acanthamibe comprend plus de 24 espèces, et 23 génotypes (T1-T23) ont été identifiés33
Objectifs : Cette étude rétrospective a été conçue pour examiner les espèces et les génotypes d’Acanthamibe récupérés chez des patients atteints de kératite à Acanthamibe, pour déterminer la présence d’endosymbiontes dans les isolats oculaires d’Acanthamibe et pour passer en revue les présentations cliniques.
23 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les résultats postopératoires sont généralement bien meilleurs pour les patients qui bénéficient d’une intervention chirurgicale pour améliorer leur vision après la résolution de l’infection; il convient donc de tout mettre en œuvre pour optimiser la prise en charge médicale avant de tenter une intervention chirurgicale12.
Méthodologie : Treize patients atteints de kératite confirmée par culture et traités dans un centre de soins ophtalmologiques tertiaires à Hyderabad, en Inde, de février à octobre 2020, ont été inclus dans cette étude. Les manifestations cliniques, les médicaments et les résultats visuels de tous les patients ont été obtenus à partir des dossiers médicaux. Les isolats d’Acanthamibe ont été identifiés par séquençage du gène de la sous-unité nucléaire ribosomique (rns). La présence d’endosymbiontes bactériens ou fongiques a été évaluée dans les isolats d’Acanthamibe au moyen de tests moléculaires, de la PCR et de l’hybridation fluorescente in situ (FISH).
Résultats : L’âge moyen des patients était de 33 ans (SD ± 17,4; 95 % CI 22,5 à 43,5 ans). Six (46,2 %) cas présentaient des facteurs de risque associés à la KA; quatre patients avaient subi un traumatisme oculaire et deux portaient des lentilles de contact. A. culbertsoni (6/13, 46,2 %) était l’espèce la plus fréquente, suivie par A. polyphaga et A. triangularis. La plupart des isolats (12/13) appartenaient au génotype T4 et un était un T12; trois sous-clusters T4A, T4B et T4F ont été identifiés au sein du génotype T4. Il n’y avait pas d’association significative entre les types d’Acanthamibe et les résultats cliniques. Huit (61,5 %) isolats hébergeaient des bactéries intracellulaires et un isolat contenait Malassezia restricta. La présence de microbes intracellulaires était associée à une proportion plus élevée d’infiltrats stromaux (88,9 %, 8/9), de défauts épithéliaux (55,6 %, 5/9) et d’hypopions (55,6 %, 5/9) par rapport à 50 % (2/4), 25 % (1/4) et 25 % (1/4) des cas de KA sans microbes intracellulaires, respectivement.
Conclusions : Le génotype T4 était l’isolat prédominant dans le sud de l’Inde. Il s’agit du deuxième rapport sur le génotype T12 identifié chez un patient atteint d’une KA en Inde, ce qui est rarement rapporté dans le monde. La majorité des isolats cliniques d’Acanthamibe de cette étude hébergeaient des microbes intracellulaires, ce qui peut avoir un impact sur les caractéristiques cliniques de la KA.
Progrès dans la prise en charge de la kératite à Acanthamibe : une
revue de la littérature et une approche algorithmique synthétisée
La kératite à Acanthamibe (KA) est une cause grave de kératite infectieuse34 et représente un défi clinique important. La littérature récente concernant l’épidémiologie, le diagnostic, les modalités de traitement et le pronostic de la kératose aiguë est passée en revue et synthétisée afin de proposer un protocole algorithmique pour la prise en charge de la kératose aiguë. Au niveau mondial, les épidémies de KA se poursuivent dans les pays développés et les taux de KA ont augmenté. De plus, les épidémies actuelles peuvent avoir un pronostic plus défavorable que les épidémies précédentes. Malgré l’identification des solutions pour lentilles de contact impliquées dans les épidémies de KA et le rappel consécutif de ces produits sur le marché, les épidémies persistent. La kératite à Acanthamibe touche non seulement les utilisateurs de lentilles de contact souples réfractives, mais aussi les utilisateurs de lentilles de contact cosmétiques et les utilisateurs de lentilles perméables au gaz (en particulier les lentilles orthokératologiques).
Les innovations en matière de microscopie confocale in vivo et de tests PCR ont accru le rôle de ces tests adjuvants, parallèlement au frottis et à la culture de la cornée, dans le cadre d’une approche diagnostique multimodale en cas de suspicion de kératite à Acanthamibe. Les biguanides (tels que la chlorhexidine et le polyhexaméthylène biguanide) et les diamidines (iséthionate de propamidine et hexamidine) restent les pierres angulaires de la prise en charge de la KA et les preuves concernant d’autres modalités de traitement continuent d’évoluer. Le voriconazole sous forme topique et systémique peut être utile en tant que thérapie adjuvante. La miltéfosine, médicament contre la leishmaniose, qui a récemment reçu le statut de médicament orphelin de la Food and Drug Administration des États-Unis, dispose de plus en plus d’éléments en faveur d’un rôle chez les patients atteints d’une maladie sévère/réfractaire. Il a été démontré que les corticostéroïdes topiques antérieurs étaient associés à une détérioration de l’état de la KA. Bien qu’il n’ait jamais été considéré comme une modalité de traitement, le conservateur de chlorure de benzalkonium peut être utilisé pour ses propriétés anti-Acanthamibe. Le rôle de la thérapie antimicrobienne photodynamique au rose bengale évolue dans certains cas de KA.
Kératite à Acanthamibe : revue de la biologie, de la pathophysiologie et de l’épidémiologie
La kératite à Acanthamibe est une infection causée par un protozoaire unicellulaire du genre Acanthamibe qui est universellement répandu. Jusqu’à présent, la plupart des cas ont été rapportés chez des porteurs de lentilles de contact, bien qu’il s’agisse également d’une réalité pour les non-porteurs, principalement liée à un traumatisme de la cornée. L’incidence de l’étiologie de la maladie varie également entre les pays développés et les pays en voie de développement35
Objectif : Ce travail est basé sur une revue de la littérature, et le but principal est d’approfondir les connaissances sur la kératite à Acanthamibe, en présentant les principaux facteurs de risque et en se concentrant sur les actions de prévention pour ce type d’infection de la cornée, puisque les traitements ne sont pas toujours efficaces. Elle s’adresse aux spécialistes de la santé visuelle afin de renforcer leurs connaissances dans ce domaine et de leur permettre de mieux informer leurs patients sur les soins d’hygiène, les mesures de désinfection appropriées et les moyens de réduire le risque d’infection au minimum. À ce stade, il est important de souligner le rôle essentiel que jouent les praticiens dans l’appareillage, la surveillance et le suivi des patients afin de minimiser le danger d’infection.
Résultats récents : Il est bien connu que les traumatismes cornéens facilitent l’invasion en laissant une porte ouverte aux micro-organismes pour pénétrer dans la cornée. Outre les traumatismes, les facteurs de risque sont principalement associés aux comportements des patients, comme l’interaction des lentilles de contact avec de l’eau contaminée sous la douche, dans les piscines et sur les plages, etc., le manque d’hygiène avec les lentilles de contact et leurs étuis respectifs, et l’utilisation des solutions désinfectantes inefficaces. Le fait qu’une solution désinfectante ne soit pas totalement efficace contre les trophozoïtes et/ou les kystes, deux formes du cycle des vie d’Acanthamibe, peut être à l’origine de l’infection, car un seul kyste entraîne l’émergence d’une toute nouvelle population d’Acanthamibe.
24 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Résumé : Il est nécessaire de réduire le risque d’infection et, au-delà de la nécessité de promouvoir l’éducation des patients pour encourager des comportements corrects en matière d’hygiène des lentilles de contact, il convient également de souligner qu’il est urgent d’améliorer l’efficacité des systèmes de désinfection des lentilles de contact contre toutes les souches et les deux stades d’Acanthamibe grâce à la création de méthodes standardisées. La facilité d’achat des lentilles de contact sans aucune supervision doit également être considérée comme une préoccupation et, dans un avenir proche, il est également important de développer et de mettre en œuvre des méthodes de diagnostic et des traitements efficaces pour la kératite à Acanthamibe.
Distribution des génotypes d’Acanthamibe dans les kératites : une revue systématique
Les Acanthamibes pp. font partie des protozoaires les plus répandus dans le monde36. C’est l’agent causal d’une maladie connue sous le nom de kératite à Acanthamibe, une infection douloureuse et grave de la cornée qui menace la vue et peut conduire à la cécité. Ces dernières années, la prévalence de la kératite à Acanthamibe a rapidement augmenté, ce qui accroît son importance pour la santé humaine. Cette revue systématique vise à évaluer la distribution des génotypes d’Acanthamibe sp. responsables de kératites dans le monde, en tenant compte du type d’échantillon collecté et de la méthode d’identification utilisée. La plupart des cas ont été recensés en Asie et en Europe. Sans surprise, le génotype T4 était le plus répandu dans le monde, suivi par T3, T15, T11 et T5. En outre, le génotype T4 contient un plus grand nombre d’espèces. Étant donné les différences de pathologie, de sensibilité au traitement et de résultats cliniques entre les différents génotypes, il est essentiel de génotyper les isolats des cas de kératite à Acanthamibe afin d’établir une meilleure corrélation entre les activités in vitro et in vivo, ce qui permettra d’améliorer les thérapies médicamenteuses et de traiter avec succès les cas de cette importante infection oculaire.
Kératite à Acanthamibe liée à l’utilisation de lentilles de contact dans un hôpital tertiaire en Chine
Contexte : Rapporter les caractéristiques cliniques et microbiologiques de la kératite à Acanthamibe liée à l’utilisation de lentilles de contact dans un hôpital tertiaire en Chine37
Méthodes : Dans cette étude rétrospective, les résultats médicaux de 61 cas de KA liés à l’utilisation de lentilles de contact de janvier 2000 à décembre 2005 ont été examinés. Les données comprenaient les données démographiques des patients, le type de lentilles, les antécédents, les facteurs de risque, les stades de la maladie, les rapports de grattage et de culture de la cornée et les traitements. En outre, l’identification génotypique de certains des isolats a été réalisée à l’aide d’un test PCR et d’une analyse de séquence du gène de l’ADN ribosomique 18S.
Résultats : L’étude a porté sur 64 yeux. Au total, 32,8 % des patients portaient des lentilles de contact souples et 67,2 % des patients utilisaient une orthokératologie de nuit. Dans les cas (20 yeux) au stade précoce, 65 % (13 yeux) ont eu des résultats positifs selon les frottis colorés au Giemsa, et les montages humides au chlorure de sodium (NaCl) à 0,9 % ont révélé des trophozoïtes dans 7 yeux (35 %). Six yeux (30 %) ont été diagnostiqués par microscopie confocale combinée à des signes cliniques. Chez les patients en orthokératologie, 87,8 % (36/41) rinçaient leurs lentilles et/ou étuis à l’eau du robinet; 55 % des porteurs de lentilles souples portaient leurs lentilles sous la douche. Le génotype de 9 isolats a été déterminé et toutes les souches appartenaient au génotype T4. Dans le groupe orthokératologie, le nombre de patients ayant nécessité une kératoplastie pénétrante thérapeutique après 2005 était inférieur à celui d’avant 2005 (test du chi-carré, χ2 = 4 209, P = 0,04).
Conclusions : Plus de deux tiers des cas étaient associés à l’orthokératologie. Des examens avec des frottis colorés au Giemsa, des montages humides au NaCl 0,9 % et une microscopie confocale devraient être effectués pour les patients qui sont fortement soupçonnés d’avoir une KA à un stade précoce afin d’aider à un diagnostic précoce. Dans le groupe orthokératologie, le taux de kératoplastie thérapeutique après 2005 était inférieur à celui d’avant 2005.
Rôle de la microscopie confocale in vivo dans le diagnostic de la kératite infectieuse
Objectif : Étudier l’utilité de la microscopie confocale in vivo (MCIV) dans le diagnostic de la kératite infectieuse (KI)38 Méthodes : L’étude a porté sur l’examen rétrospectif des dossiers de 46 patients ayant reçu un diagnostic final de kératite infectieuse. Tous les patients ont bénéficié d’une imagerie cornéenne MCIV à l’aide du système Heidelberg Retina Tomography III. Tous les scans disponibles ont été randomisés et analysés de manière masquée. La sensibilité et la spécificité de la MCIV dans le diagnostic de la kératite bactérienne (KB), de la kératite à Acanthamibe (KA), de la kératite fongique (KF) et de la kératite virale à HSV (KV) ont été évaluées.
Résultats : La sensibilité et la spécificité regroupées de la MCIV dans l’identification de la KI atypique (cas de KA et de KF combinés) étaient respectivement de 85,3 % (IC à 95 % : 68,2-94,5 %) et de 100 % (IC à 95 % : 74,7-100 %). La sensibilité et la spécificité de la MCIV dans l’identification de la KB étaient respectivement de 66,7 % (IC 95 % 35,488,7 %) et de 89,2 % (IC 95 % 73,4-96,5 %). La sensibilité et la spécificité de la MCIV dans l’identification de la KV étaient de 100 % (IC à 95 % 46,3-100 %) et de 93,2 % (IC à 95 % 80,3-98,2 %). En outre, l’IVCM a permis de poser le bon diagnostic dans 8 des 11 cas de kératite atypique mal diagnostiqués cliniquement. Dans le sous-groupe KA, la MCIV était plus précise que l’évaluation clinique (16 contre 11).
Dans le sous-groupe KF, la MCIV était aussi précise que l’évaluation clinique, mais a permis de corriger un cas de diagnostic erroné en identifiant des hyphes fongiques.
25 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Conclusion : La MCIV est une modalité d’imagerie non invasive qui permet de diagnostiquer rapidement et avec précision la KI, même pour des spécialistes de la cornée expérimentés. Dans les cas complexes d’infection polymicrobienne, la MCIV peut guider le diagnostic clinique correct et la mise en œuvre du traitement approprié.
Mise à jour sur la kératite à Acanthamibe : diagnostic, pathogenèse et traitement
Les amibes libres du genre Acanthamibe sont les agents responsables d’une infection grave de la cornée menaçant la vue, connue sous le nom de kératite à Acanthamibe39. En outre, le nombre de cas signalés dans le monde augmente d’année en année, principalement chez les porteurs de lentilles de contact, bien que des cas aient également été signalés chez des personnes ne portant pas de lentilles de contact. Il est intéressant de noter que la kératite à Acanthamibe est restée importante, malgré les progrès de la chimiothérapie antimicrobienne et des soins de soutien. Cela est dû en partie à une compréhension incomplète de la pathogenèse et de la physiopathologie de la maladie, aux retards de diagnostic et aux problèmes associés aux interventions chimiothérapeutiques.
Compte tenu de la nature dévastatrice de cette maladie, nous présentons ici notre compréhension actuelle de la kératite à Acanthamibe et des mécanismes moléculaires associés à la maladie, ainsi que des traits de virulence d’Acanthamibe qui pourraient être des cibles potentielles pour améliorer le diagnostic, les interventions thérapeutiques ou la mise au point de mesures préventives. De nouvelles approches moléculaires telles que la protéomique, l’ARNi et un consensus dans les approches diagnostiques pour un cas suspect de kératite à Acanthamibe sont proposées et examinées sur la base de données qui ont été compilées après des années de travail sur cet organisme amibien en utilisant de nombreuses techniques différentes et en écoutant de nombreux experts dans ce domaine lors de conférences, d’ateliers et de rencontres internationales. Dans l’ensemble, cette étude peut servir de point de départ à l’élaboration d’une solution efficace pour la prévention, le contrôle et le traitement des infections à Acanthamibe.
Kératite à Acanthamibe et solutions de désinfection des lentilles de contact
Objectifs : Rapporter les cas de kératite à Acanthamibe prouvés par culture en Grèce sur une période de 10 ans et évaluer l’efficacité des systèmes commerciaux de désinfection des lentilles de contact couramment utilisés dans les cas cliniques de kératite à Acanthamibe40
Matériel et méthodes : Entre 1994 et 2004, 45 porteurs de lentilles de contact et 3 porteurs de lentilles sans contact présentant des symptômes et des signes de kératite ont subi un prélèvement cornéen. Les prélèvements obtenus ont été inoculés directement sur des milieux de culture appropriés pour les bactéries, les champignons et l’Acanthamibe. Tous se sont révélés positifs à l’Acanthamibe. Les lentilles de contact et les solutions de désinfection des lentilles de contact (16 solutions de peroxyde d’hydrogène à 3 % en une étape et 3 solutions polyvalentes) de 19/45 patients atteints de kératite à Acanthamibe prouvée par la culture
ont été cultivées pour les bactéries, les champignons et Acanthamibe.
Résultats : Acanthamibe a été isolé des lentilles de contact et des solutions de désinfection des lentilles de contact dans les 19 cas de kératite à Acanthamibe étudiés.
Conclusions : Le principal facteur de risque d’infection de la cornée chez les porteurs de lentilles de contact est l’utilisation de systèmes de désinfection des lentilles de contact inefficaces pour éliminer les kystes et trophozoïtes d’Acanthamibe, ainsi que les bactéries et les champignons. L’amélioration ou la mise au point de nouveaux systèmes de désinfection des lentilles de contact par les fabricants est nécessaire pour prévenir la kératite à Acanthamibe.
Miltéfosine per os ou topique
La miltéfosine est un alkyl-lysophospholipide utilisé comme médicament phospholipidique initialement dans le cadre de chimiothérapies, mais aussi contre les affections causées par des protozoaires (leishmanioses)2, comme inhibiteur enzymatique de l’Akt1, voire possiblement contre le VIH41
Son mode d’action n’est pas entièrement élucidé, mais reposerait sur l’interférence avec la signalisation lipidique au niveau de la membrane cellulaire pour provoquer l’apoptose des cellules malignes.
Il fait partie de la liste des médicaments essentiels de l’Organisation mondiale de la santé (liste mise à jour en avril 2013)4
La miltéfosine est une alkylphosphocholine qui a démontré son efficacité dans d’autres infections protozoaires telles que la leishmaniose viscérale, Trichomonas vaginalis, Trypanosomacruzi et Entamoeba histolytica. En décembre 2016, la miltéfosine orale a reçu la désignation de médicament orphelin de la Food and Drug Administration américaine pour le traitement de la kératite à Acanthamibe42
La miltéfosine par voie orale comme traitement de sauvetage de la kératite à Acanthamibe réfractaire
Objectif : Rapporter une série de cas de patients atteints de kératite à Acanthamibe (KA) résistante au traitement et utilisant la miltéfosine par voie orale, souvent comme traitement de sauvetage.
Conception : Série de cas descriptifs, rétrospectifs et multicentriques.
Méthodes : Nous avons examiné 15 patients atteints de kératose actinique ne répondant pas au traitement qui ont ensuite reçu de la miltéfosine systémique adjuvante entre 2011 et 2017. Les principaux critères d’évaluation étaient la résolution de l’infection, l’acuité visuelle finale, la tolérance à la miltéfosine et l’évolution clinique de la maladie.
Résultats : Tous les patients ont été traités par des biguanides et/ou des diamidines ou des azoles sans résolution de la maladie avant de commencer la miltéfosine. Onze des 15 patients ont conservé la vision des doigts ou une meilleure vision, et tous ont été considérés comme indemnes de la maladie lors du dernier suivi.
26 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Onze des 15 patients ont vu leur inflammation s’aggraver avec la miltéfosine et 10 d’entre eux ont vu leur état s’améliorer avec les stéroïdes. Six patients ont reçu plusieurs traitements de miltéfosine. La plupart des patients ont bien toléré la miltéfosine orale, les symptômes gastro-intestinaux légers étant l’effet secondaire systémique le plus fréquent.
Conclusions : La miltéfosine orale est un traitement adjuvant généralement bien toléré chez les patients atteints de KA réfractaire. Le clinicien doit être préparé à une réponse inflammatoire répondant aux stéroïdes, fréquemment rencontrée au cours du traitement.
Le projet ODAK (« Orphan Drug for Acanthamibe Keratitis »)45 vise à mettre au point un traitement sûr et efficace contre la kératite à Acanthamibe, une maladie oculaire rare qui provoque un handicap grave et peut même mener à la cécité. Cette maladie affecte une personne sur 100 000 dans l’UE, et 85 % des cas sont associés au port des lentilles de contact. Elle est provoquée par un protozoaire qui affecte la cornée et est extrêmement difficile à traiter en raison de la résistance du pathogène au traitement antimicrobien. Dans le but de concevoir des médicaments sûrs, efficaces et approuvés pour le traitement de la maladie, le projet ODAK entreprendra des travaux de recherche clinique et préclinique sur le polyhexanide (PHMB), un médicament orphelin. Les médicaments orphelins sont des produits pharmaceutiques conçus pour le diagnostic, la prévention ou le traitement de maladies rares débilitantes et dangereuses comme la kératite. Les médicaments dits « orphelins » sont destinés au traitement de maladies qui sont si rares que l’industrie pharmaceutique est peu disposée à en développer dans les conditions de commercialisation habituelles. Ainsi, le travail du projet ODAK sur le PHMB est particulièrement important et l’utilisation du médicament a déjà permis d’améliorer les résultats thérapeutiques pour la maladie, principalement lorsqu’on l’utilise dès l’apparition de la maladie.
Objectif : La kératite à Acanthamibe est une maladie rare qui menace la vision. Les antiamibiens disponibles dans le commerce sont peu kystiques et très toxiques, et les kératoplasties thérapeutiques peuvent être compliquées par une récidive ou un échec de la greffe. Nous avons voulu discuter de l’utilisation de la miltéfosine par voie orale pour le traitement de la kératite à Acanthamibe récalcitrante44

Méthodes : Une porteuse de lentilles de contact de 44 ans s’est présentée avec une histoire de deux semaines d’œil rouge et douloureux et de baisse de la vision. Après avoir mal répondu à un corticostéroïde topique sur le diagnostic présumé d’uvéite antérieure, la patiente a développé une kératoneurite radiale. Le grattage de la cornée a révélé la présence d’Acanthamibe. Le traitement par chlorhexidine topique 0,02 %, polyhexaméthylène biguanide 0,02 % et voriconazole par voie orale n’a donné lieu à aucune réponse clinique. La patiente a ensuite subi deux kératoplasties thérapeutiques avec une récurrence rapide de la maladie dans le greffon de kératoplastie.
Résultats : La miltéfosine orale a été ajoutée au traitement. La patiente a subi une troisième kératoplastie pénétrante 8 mois plus tard. Le bouton excisé était négatif pour l’amibe. Elle a continué à prendre de la miltéfosine pendant 3 mois supplémentaires. Aucune récidive n’a été observée après 30 mois.
Conclusions : Ce cas montre la résolution d’une kératite à Acanthamibe récalcitrante avec la miltéfosine orale chez une patiente immunocompétente. D’autres preuves cliniques seraient nécessaires pour éventuellement incorporer ce médicament dans l’arsenal antiamibien.
Le consortium ODAK, constitué de cinq entreprises européennes et d’une université, est actuellement impliqué dans les essais précliniques, et les essais cliniques ont débutés en 2015. Ces derniers permettent de définir les formulations de PHMB optimales qui conduiront à des recommandations concernant les régimes thérapeutiques appropriés. Comme l’expliquait le professeur John Dart, ophtalmologue au Moorfields Eye Hospital London, « la kératite à Acanthamibe est une maladie rare qui bouleverse totalement la vie des personnes affectées. Il n’existe actuellement aucun traitement homologué pour cette maladie. On peut féliciter l’UE d’avoir réalisé cet important investissement dans le développement d’un traitement médical efficace pour cette maladie ».
La kératite à Acanthamibe, qui était extrêmement rare avant l’utilisation des lentilles de contact dans les années 1980, génère des symptômes tels que des douleurs importantes dans l’œil, des rougeurs au niveau des yeux, une vision floue, une sensibilité à la lumière, l’irritation et un larmoiement excessif. Le diagnostic de la maladie est problématique étant donné que les symptômes sont souvent confondus avec une infection bactérienne ou une infection au virus de l’herpès, ce qui retarde le traitement. Comme pour beaucoup de maladies, le diagnostic et le traitement précoces sont des facteurs importants pour obtenir des résultats thérapeutiques positifs.
La kératite à Acanthamibe est l’une des nombreuses maladies rares qui requièrent de mener des travaux de recherche sur les traitements. De nombreux patients souffrant de maladies rares ne sont pas correctement diagnostiqués et la plupart d’entre eux ne reçoivent pas de traitement efficace. La recherche dans le domaine des maladies rares est très importante d’un point de vue scientifique, car ces dernières sont des maladies modèles pour de nombreux troubles généraux et constituent d’importants moteurs de l’innovation.
27 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
La miltéfosine par voie orale comme traitement d’appoint de la kératite à Acanthamibe récalcitrante
Miltéfosine orale pour la kératite à Acanthamibe réfractaire
Objectif : Rapporter le premier cas de kératite à Acanthamibe traité par miltéfosine orale aux États-Unis46, 47
Observations : Une jeune femme de 17 ans ayant des antécédents de port de lentilles de contact orthokératologiques s’est présentée après cinq mois (!) de douleur, de rougeur et de photophobie à l’œil gauche. Elle avait déjà été traitée avec des antiviraux et des corticostéroïdes topiques pour une maladie herpétique présumée. On a constaté qu’elle présentait un important infiltrat annulaire central et que les cultures cornéennes étaient positives à l’Acanthamibe. L’infection a progressé malgré l’application horaire de PHMB 0,02 % et de chlorhexidine 0,02 %, ainsi que de vorizonazole par voie orale. Le patient a été mis sous miltéfosine orale 50 mg 3 fois par jour. Après une semaine de traitement, des cultures répétées se sont révélées positives pour Acanthamibe et, par conséquent, la concentration de chlorhexidine a été augmentée de 0,02 % à 0,06 % et le PHMB a été remplacé par de l’isétionate de propamidine (Brolene 0,1 %). Une amélioration clinique nette a été constatée après cinq semaines de traitement par la miltéfosine orale, la chlorhexidine topique à 0,06 % et l’isétionate de propamidine à 0,1 %.
Conclusions et importance : La kératite à Acanthamibe est une entité difficile à traiter et souvent associée à un mauvais pronostic. La miltéfosine orale peut offrir un avantage thérapeutique supplémentaire dans les cas de kératite à Acanthamibe réfractaire.
Les MLF-CL présentent une légère réduction du module de compression, attribuée à l’inclusion de films polymères médicamenteux, mais qui reste dans la gamme optimale des lentilles de contact souples.
Dans les études de cytotoxicité, les MLF-CL ont révélé une viabilité allant jusqu’à 91 %, qui diminuait proportionnellement à l’augmentation de la charge de miltéfosine. Un test de biocompatibilité de trois jours sur des lapins blancs de Nouvelle-Zélande n’a révélé aucun impact des MLF-CL sur le tissu cornéen. Les MLF-CL ont permis une libération soutenue in vitro de la miltéfosine pendant une semaine tout en conservant des caractéristiques physiques comparables à celles d’une lentille de contact commerciale. Les MLF-CL ont un potentiel prometteur pour être utilisées comme méthode de traitement efficace de la kératite à Acanthamibe.
Traitement de l’ulcère cornéen neurotrophique à Acanthamibe par une thérapie matricielle topique
Contexte : Cette étude a été réalisée pour évaluer les résultats visuels et anatomiques des agents régénérateurs topiques en tant que nouvelle thérapie pour l’ulcère cornéen neutrophique (UCN) secondaire à l’infection par l’Acanthamibe49
Délivrance topique soutenue de miltéfosine via des lentilles de contact à élution médicamenteuse pour le traitement de la kératite à Acanthamibe

Cette étude visait à développer une lentille de contact à élution de miltéfosine (MLF-CL) qui permettrait une libération soutenue et localisée de miltéfosine pour le traitement de la kératite à Acanthamibe48. Les MLF-CL ont été produites avec trois doses différentes de miltéfosine en coulant par solvant une fine pellicule de polymère de miltéfosine autour de la périphérie d’un hydrogel de méthafilcon, qui a ensuite été latté dans une lentille de contact. Pendant sept jours de tests in vitro, les trois formulations ont montré une libération soutenue de la lentille à des niveaux théoriquement thérapeutiques. D’après la caractérisation physicochimique des MLF-CL, les propriétés physiques des MLF-CL ne sont pas très différentes de celles des lentilles de contact commerciales en ce qui concerne la transmission de la lumière, la teneur en eau et la mouillabilité.
Résultats : Une femme de 20 ans, portant des lentilles de contact, a été adressée à notre hôpital pour une kératite après avoir mal répondu au traitement conventionnel. Les images de microscopie confocale in vivo ont suggéré une kératite à Acanthamibe avec des kystes à double paroi dans le stroma cornéen antérieur. L’infection à Acanthamibe a été confirmée par les résultats de laboratoire. Elle a commencé à recevoir des gouttes de propamidine à 0,1 % et de chlorhexidine à 0,02 % toutes les heures. Les gouttes antibiotiques et antifongiques ont été arrêtées lorsque les cultures bactériennes et fongiques se sont révélées négatives. Un ulcère cornéen neurotrophique central est apparu et, malgré un traitement à base de larmes artificielles, de lentilles de contact à pansement et de sérum autologue, l’ulcère s’est aggravé et elle a été traitée avec du CACICOL20 topique (1 goutte tous les 2 jours) pendant 8 semaines. Le défaut de la cornée a été complètement réparé en 3 semaines. Le traitement a été bien toléré et aucun effet secondaire local ou systémique n’a été observé. L’acuité visuelle est restée à 20/400. Deux mois plus tard, le défaut était toujours fermé et le patient a continué à prendre des gouttes de propamidine à 0,1 % et de chlorhexidine à 0,02 %, des lentilles de contact à pansement, des larmes artificielles et du sérum autologue.
Conclusions : Les agents régénérants topiques interagissent avec les composants de la matrice extracellulaire en liant les protéines de la matrice et en les protégeant de la protéolyse, en restaurant l’environnement de la matrice et en améliorant la cicatrisation des tissus. Dans ce cas, CALCICOL20 a été efficace pour la stabilisation de la vision, la cicatrisation des plaies et a été bien toléré dans le cas d’un UCN secondaire à une infection à Acanthamibe.
28 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
L’étude kératite fongique – Acanthamibe
Objectif : Déterminer l’incidence de la kératite à Acanthamibe et la coexistence d’Acanthamibe et de champignons dans la kératite microbienne.
Conception : Étude transversale prospective.
Méthodes : Les patients présentant une kératite stromale ont été testés pour Acanthamibe indépendamment du diagnostic clinique. La positivité de la culture était l’étalon-or.
Résultats : Sur les 401 cas inclus dans l’étude, 40 étaient positifs pour Acanthamibe (10 %); sur ces 40 cas, 16 étaient positifs à la fois pour Acanthamibe et les champignons (4,5 % du groupe d’étude était positif pour Acanthamibe et la kératite fongique); 5 étaient positifs pour Acanthamibe et les bactéries; et 2 avaient une triple infection par Acanthamibe, les champignons et les bactéries. Les infiltrats annulaires et l’œdème stromal sont fréquemment associés à la kératite à Acanthamibe, ainsi qu’aux co-infections à Acanthamibe.
Les infiltrats annulaires en particulier ont été plus fréquemment observés dans le groupe Acanthamibe et kératite fongique (8/16) et ils étaient souvent jaunâtres avec des bords hyphates (par opposition aux infiltrats annulaires seuls, qui sont observés chez les patients atteints d’Acanthamibe uniquement). Seuls deux patients portaient des lentilles de contact, mais ils présentaient des antécédents de traumatisme.
Conclusions : Les co-infections à Acanthamibe sont beaucoup plus fréquentes et ne se limitent pas aux porteurs de lentilles de contact. Il est nécessaire d’anticiper les co-infections pour établir un diagnostic ainsi que pour des interventions thérapeutiques appropriées et opportunes.
RÉFÉRENCES
1. https://fr.wikipedia.org/wiki/Acanthamoeba
2. https://en.wikipedia.org/wiki/Acanthamoeba_keratitis
3. Scruggs, Brittni A.; Quist, Tyler S.; Salinas, Jorge L.; Greiner, Mark A.; et al. (2019). Notes from the Field: Acanthamoeba Keratitis Cases — Iowa, 2002–2017. Morbidity and Mortality Weekly Report (MMWR).
4. "CDC - Acanthamoeba Infection". www.cdc.gov. 2017-06-21. Retrieved 2018-11-06.
5. Lorenzo-Morales J, Khan NA, Walochnik J (2015). "An update on Acanthamoeba keratitis : diagnosis, pathogenesis and treatment". Parasite. 22: 10. doi:10,1051/ parasite/2 015 010. PMC 4330640. PMID 25687209. open access
6. "CDC - Acanthamoeba Infection - General InformationAcanthamoeba Keratitis FAQs". Cdc.gov. Retrieved 2013-08-02.
7. Baig AM (2019). "Drug targeting in Acanthamoeba keratitis: rational of using drugs that are already approved for ocular use in non-keratitis indications". Eye. 33 (3) : 509–518. doi:10.1038/s41433-018-0245-6. PMC 6460712. PMID 30356128.
8. Auran JD, Starr MB, Jakobiec FA (1987). "Acanthamoeba keratitis. A review of the literature". Cornea. 6 (1): 2–26. doi:10.1097/00003226-198706010-00002. PMID 3556011.
9. Ahmad SS (2018-07-01). "Water related ocular diseases". Saudi Journal of Ophthalmology. 32 (3): 227–233. doi:10.1016/j.sjopt.2017.10.009. PMC 6137694. PMID 30224888.
10. John D.T. (1993) Opportunistically pathogenic free-living amebae. In: J.P. Kreier and J.R. Baker (Eds.), Parasitic Protozoa. Vol. 3. Academic Press, New York, pp. 143–246.
11. Badenoch PR, Adams M, Coster DJ (February 1995). "Corneal virulence, cytopathic effect on human keratocytes and genetic characterization of Acanthamoeba". International Journal for Parasitology. 25 (2): 229–39. doi:10,1016/0020-7519 (94) 00075-Y. PMID 7622330.
12. Niederkorn JY, Alizadeh H, Leher H, McCulley JP (May 1999). "The pathogenesis of Acanthamoeba keratitis". Microbes and Infection. 1 (6): 437–43. doi:10.1016/S1286-4579(99)80047-1. PMID 10602676.
13. Pubmeddev. "Update on Acanthamoeba Keratitis : Diagnosis, Treatment, and Outcomes - PubMed - NCBI". www.ncbi.nlm.nih.gov. Retrieved 2018-11-12.
14. Anger C, Lally JM (September 2008). "Acanthamoeba: a review of its potential to cause keratitis, current lens care solution disinfection standards and methodologies, and strategies to reduce patient risk". Eye & Contact Lens. 34 (5) : 247–53. doi:10.1097/ICL.0b013e31817e7d83. PMID 18779663. S2CID 43868038.
15. Alfawaz A (July 2011). "Radial keratoneuritis as a presenting sign in acanthamoeba keratitis". Middle East African Journal of Ophthalmology. 18 (3): 252–5. doi:10.4103/0974-9233.84062. PMC 3162742. PMID 21887085.
16. Sharma S, Garg P, Rao GN (October 2000). "Patient characteristics, diagnosis, and treatment of non-contact lens related Acanthamoeba keratitis". The British Journal of Ophthalmology. 84 (10): 1103–8. doi:10.1136/ bjo.84.10.1103. PMC 1723254. PMID 11004092.
17. Bharathi JM, Srinivasan M, Ramakrishnan R, Meenakshi R, Padmavathy S, Lalitha PN (2007). "A study of the spectrum of Acanthamoeba keratitis: a three-year study at a tertiary eye care referral center in South India". Indian Journal of Ophthalmology. 55 (1): 37–42. doi:10.4103/03014738.29493. PMID 17189885.
18. Garg P, Kalra P, Joseph J (November 2017). "Acanthamoeba keratitis". Indian Journal of Ophthalmology. 65 (11): 1079–1086. doi:10.4103/ ijo.IJO_826_17. PMC 5700572. PMID 29133630.
19. Acanthamoeba-General Information-Acanthamoeba keratitis". CDC. 2019-01-04.
20. Neelam S, Niederkorn JY (June 2017). "Acanthamoeba Keratitis: Insights from Animal Models". The Yale Journal of Biology and Medicine. 90 (2): 261–268. PMC 5482302. PMID 28656012.
29 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
21. Lorenzo-Morales J, Khan NA, Walochnik J (2015). "An update on Acanthamoeba keratitis : diagnosis, pathogenesis and treatment". Parasite. 22: 10. doi:10,1051/ parasite/2 015 010. PMC 4330640. PMID 25687209.
22. Hammersmith KM (August 2006). "Diagnosis and management of Acanthamoeba keratitis". Current Opinion in Ophthalmology. 17 (4): 327–31. doi:10.1097/01. icu.0000233949.56229.7d. PMID 16900022. S2CID 19843745.
23. Pasricha G, Sharma S, Garg P, Aggarwal RK (July 2003). "Use of 18S rRNA gene-based PCR assay for diagnosis of acanthamoeba keratitis in non-contact lens wearers in India". Journal of Clinical Microbiology. 41 (7): 3206–11. doi:10.1128/JCM.41.7.3206-3211.2003. PMC 165372. PMID 12843065.
24. Nakano E, Oliveira M, Portellinha W, de Freitas D, Nakano K (September 2004). "Confocal microscopy in early diagnosis of Acanthamoeba keratitis". Journal of Refractive Surgery. 20 (5 Suppl): S737–40. doi:10.3928/1081-597X-20040903-23. PMID 15521280.
25. Alkharashi M, Lindsley K, Law HA, Sikder S (February 2015). "Medical interventions for acanthamoeba keratitis". The Cochrane Database of Systematic Reviews. 2 (2): CD010792. doi:10.1002/14651858.CD010792.pub2. PMC 4730543. PMID 25710134.
26. Lindsay RG, Watters G, Johnson R, Ormonde SE, Snibson GR (September 2007). "Acanthamoeba keratitis and contact lens wear". Clinical & Experimental Optometry. 90 (5): 351–60. doi:10.1111/j.1444-0938.2007.00172.x. PMID 17697181. S2CID 3244497.
27. Baig, Abdul Mannan (2019). "Drug targeting in Acanthamoeba keratitis: Rational of using drugs that are already approved for ocular use in non-keratitis indications". Eye. 33 (3) : 509–518. doi:10.1038/s41433018-0245-6. PMC 6460712. PMID 30356128.
28. "Acanthamoeba: Treatment & Medication - eMedicine Infectious Diseases". Retrieved 2009-02-27.
29. Singh S, Sachdeva MP (July 1994). "Acanthamoeba keratitis". BMJ. 309 (6949): 273. doi:10.1136/ bmj.309.6949.273. PMC 2540756. PMID 7802782.
30. McClellan, Kathy; Howard, Kevin; Niederkorn, Jerry Y.; Alizadeh, Hassan (2001-11-01). "Effect of Steroids on Acanthamoeba Cysts and Trophozoites". Investigative Ophthalmology & Visual Science. 42 (12): 2885–2893. ISSN 1552-5783. PMID 11687533.
31. Walochnik J, Scheikl U, Haller-Schober EM (2014). "Twenty years of acanthamoeba diagnostics in Austria". The Journal of Eukaryotic Microbiology. 62 (1): 3–11. doi:10,1111/jeu.12149. PMC 4342769. PMID 25047131.
32. Hoffman JJ, Dart JKG, De SK, Carnt N, Cleary G, Hau S. Comparison of culture, confocal microscopy and PCR in routine hospital use for microbial keratitis diagnosis. Eye (Lond). 2022 Nov;36(11):2172-2178. doi: 10.1038/ s41433-021-01812-7. Epub 2021 Nov 5. PMID: 34741122; PMCID: PMC9581916.
33. Rayamajhee B, Sharma S, Willcox M, Henriquez FL, Rajagopal RN, Shrestha GS, Subedi D, Bagga B, Carnt N. Assessment of genotypes, endosymbionts and clinical characteristics of Acanthamoeba recovered from ocular infection. BMC Infect Dis. 2 022 Sep 29;22 (1) :757. doi: 10.1186/s12879-022-07741-4. PMID: 36175838; PMCID: PMC9520893.
34. Kaufman AR, Tu EY. Advances in the management of Acanthamoeba keratitis: A review of the literature and synthesized algorithmic approach. Ocul Surf. 2022 Jul;25:26-36. doi: 10.1016/j.jtos.2022.04.003. Epub 2022 Apr 22. PMID: 35462076.
35. De Lacerda AG, Lira M. Acanthamoeba keratitis: a review of biology, pathophysiology and epidemiology. OphthalmicPhysiolOpt. 2021 Jan;41 (1) :116-135. doi: 10.1111/ opo.12752. Epub 2020 Oct 29. PMID: 33119189.
36. Diehl MLN, Paes J, Rott MB. Genotype distribution of Acanthamoeba in keratitis: a systematic review. Parasitol Res. 2 021 Sep;120 (9) :3051-3063. doi: 10.1007/s00436021-07261-1. Epub 2021 Aug 5. PMID: 34351492; PMCID: PMC8339388.
37. Li W, Wang Z, Qu J, Zhang Y, Sun X. Acanthamoeba keratitis related to contact lens use in a tertiary hospital in China. BMC Ophthalmol. 2 019 Sep 18;19 (1) :202. doi: 10.1186/s12886-019-1210-2. PMID: 31533675; PMCID: PMC6751601.
38. Wang YE, Tepelus TC, Vickers LA, Baghdasaryan E, Gui W, Huang P, Irvine JA, Sadda S, Hsu HY, Lee OL. Role of in vivo confocal microscopy in the diagnosis of infectious keratitis. Int Ophthalmol. 2019 Dec;39(12):2865-2874. doi: 10.1007/s10792-019-01134-4. Epub 2019 Jun 17. PMID: 31209694.
39. Lorenzo-Morales J, Khan NA, Walochnik J. An update on Acanthamoeba keratitis: diagnosis, pathogenesis and treatment. Parasite. 2015;22:10. doi: 10,1051/ parasite/2 015 010. Epub 2015 Feb 18. PMID: 25687209; PMCID: PMC4330640.
40. Tzanetou K, Miltsakakis D, Droutsas D, Alimisi S, Petropoulou D, Ganteris G, Dolapsaki E, Markomichelakis N, Mallias I, Malamou-Lada E. Acanthamoebakeratitis and contact lensdisinfecting solutions. Ophthalmologica. 2006;220(4):238-41. doi: 10.1159/000093077. PMID: 16785754.
41. https://fr.wikipedia.org/wiki/Milt%C3%A9fosine
42. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6804782/
43. Thulasi P, Saeed HN, Rapuano CJ, Hou JH, Appenheimer AB, Chodosh J, Kang JJ, Morrill AM, Vyas N, Zegans ME, Zuckerman R, Tu EY. Oral Miltefosine as Salvage Therapy for Refractory Acanthamoeba Keratitis. Am J Ophthalmol. 2021 Mar;223:75-82. doi: 10.1016/j.ajo.2020.09.048. Epub 2020 Oct 10. PMID: 33045218.
44. Dewan N, Ming W, Holland SP, Yeung SN, Iovieno A. Oral Miltefosine as Adjunctive Treatment for Recalcitrant Acanthamoeba Keratitis. Cornea. 2019 Jul;38(7):914-917. doi: 10.1097/ICO.0000000000001968. PMID: 31170106.
45. https://cordis.europa.eu/article/id/36471-safe-treatmentfor-ak-a-rare-eye-disease/fr
46. https://pubmed.ncbi.nlm.nih.gov/31650083/
47. Hirabayashi KE, Lin CC, Ta CN. Oral miltefosine for refractory Acanthamoeba keratitis. Am J Ophthalmol Case Rep. 2 019 Sep 19;16:100555. doi: 10.1016/j.ajoc.2019.100555. PMID: 31650083; PMCID: PMC6804782.PMID: 31650083
48. Chen L, Kuang L, Ross AE, Farhat W, Boychev N, Sharfi S, Kanu LN, Liu L, Kohane DS, Ciolino JB. Topical Sustained Delivery of Miltefosine Via Drug-Eluting Contact Lenses to Treat Acanthamoeba Keratitis. Pharmaceutics. 2022 Dec 8;14(12):2750. doi: 10.3390/ pharmaceutics14122750. PMID: 36559244; PMCID: PMC9781349.
49. Mateo A, Abadía B, Calvo P, Minguez E, Pablo L, Del Castillo JM. Treatment of Acanthamoeba neurotrophic corneal ulcer with topical matrix therapy. J Ophthalmic Inflamm Infect. 2015 Jun 21;5:18. doi: 10,1186/s12348-0150048-x. PMID: 26101555; PMCID: PMC4474968. PMID: 26101555
50. Raghavan A, Baidwal S, Venkatapathy N, Rammohan R. The Acanthamoeba-FungalKeratitisStudy. Am J Ophthalmol. 2019 May;201:31-36. doi: 10.1016/j. ajo.2019.01.024. Epub 2 019 Feb 2. PMID : 30 721 687. PMID: 30 721 687
30 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023



PAR LE DOCTEUR JEAN-PIERRE LAGACÉ OPTOMÉTRISTE, M.Sc.

ARTICLE 3
Les névrites optiques • Partie I
Il existe une variété de troubles qui peuvent affecter le nerf optique et les optométristes jouent un rôle clé dans la prise en charge des patients atteints de ces affections. Pour que le traitement soit efficace, il faut pouvoir identifier avec précision ces troubles et faire la distinction entre les différents diagnostics.

Le nerf optique vu de plus près
Le nerf crânien II, le nerf optique, est formé par les axones d’environ 1,2 million de cellules ganglionnaires de la rétine1, 2 En tant que structure la plus antérieure de la voie visuelle, il contribue à la transmission des impulsions électriques de la rétine au cerveau. Les troubles du nerf optique ont souvent des conséquences visuelles dévastatrices et peuvent résulter de maladies congénitales, héréditaires ou acquises.
Mesurant environ 6 cm de long, le nerf optique est divisé en quatre segments en fonction de sa localisation anatomique1, 2. La section intraoculaire du nerf optique se compose de sections prélaminaires et post-laminaires, mesurant environ 1 mm. La section intraorbitaire, ou post-laminaire, mesure environ 3 cm de long et s’étend du globe à l’apex de l’orbite. Le segment intraorbitaire est entouré par le contenu orbital, y compris les muscles droits1, 2. La gaine des muscles recti supérieur et médian adhère à la gaine du nerf optique, ce qui explique la douleur associée aux mouvements oculaires dans le cadre d’un diagnostic tel que l’ostéoporose2.
En continuité avec les enveloppes méningées du cerveau, la dure-mère, l’arachnoïde et la pie-mère entourent le nerf optique intraorbitaire. La duremère externe est constituée d’un tissu conjonctif dense contenant des fibres élastiques. La couche arachnoïdienne interne se trouve à côté de la duremère. L’espace sous-arachnoïdien est en continuité avec l’espace sous-arachnoïdien intracrânien et contient le liquide céphalo-rachidien (LCR). La pie-mère envoie des vaisseaux sanguins et des septa de tissu conjonctif dans le nerf1, 2
32 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
La partie intracanaliculaire du nerf optique mesure environ 1 cm et passe le long de l’artère ophtalmique à travers le canal optique. Le segment intracrânien mesure 1,6 cm et passe dans la citerne suprasellaire. Les segments intracrâniens droit et gauche se rejoignent pour former le chiasma optique.1,2
Syndrome des papilles inclinées
Le syndrome du disque incliné (SDI), également connu sous le nom de colobome de Fuch, est une anomalie congénitale qui touche 1 à 2 % de la population. Bien qu’il soit généralement considéré comme un processus non héréditaire, il existe des rapports faisant état d’une transmission autosomique dominante. Il se caractérise par une inclinaison inféronasale du disque optique et se manifeste le plus souvent de manière bilatérale. Le SDI est également associé à une forte myopie, puisqu’un cinquième des patients dont la myopie est supérieure à 5 dioptries présentent une inclinaison du disque optique. Des défauts du champ visuel supérieur bitemporal sont présents chez environ un cinquième des patients présentant une bascule du disque et d’autres caractéristiques du SDI incluent un croissant inférieur ou inféronasal, une orientation irrégulière des vaisseaux rétiniens (situs inversus) et une ectasie du fond d’œil inférieur ou un staphylome inférieur3.
Étiologie
On pense que le SDI est dû à l’insertion oblique du nerf optique et des vaisseaux rétiniens en raison de la fermeture incomplète de la fissure embryonnaire de l’œil. En outre, on observe une hypoplasie et un amincissement des couches rétiniennes, choroïdiennes et sclérales avec une hypopigmentation focale et une ectasie de la paroi postérieure inféronasale du globe. On ne sait pas si les anomalies discales et les staphylomes inférieurs coexistent à la naissance ou si le staphylome inférieur s’approfondit avec le temps.
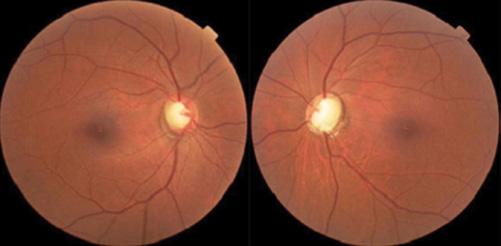

Alors que Fuch a fait les premières descriptions de disques optiques inclinés, la première description claire du SDI a été faite par Rucker en 1944. À ce jour, le SDI a été principalement analysé par examen ophtalmoscopique; cependant, la TCO, le tomodensitogramme et l’IRM ont également été utilisés pour caractériser les anomalies du SDI.
Physiopathologie
Les défauts du champ visuel bitemporal supérieur associés au SDI peuvent être confondus avec des lésions chiasmatiques; cependant, les défauts du champ visuel dans le SDI peuvent traverser le méridien vertical. D’autres types de défauts dans le SDI incluent des défauts altitudinaux ou arqués qui peuvent être confondus avec des changements glaucomateux.
Les défauts du champ visuel peuvent être le résultat d’un scotome réfractif dû à une myopie régionale confinée au fond d’œil inférieur ectatique. Ces défauts peuvent souvent être réduits ou éliminés par une correction myopique correspondant au plancher de l’ectasie; cependant, en cas d’ectasie étendue ou de colobome, le défaut du champ visuel peut ne pas s’améliorer avec une correction optique.
Diagnostic
Examen physique
Myopie, disque optique incliné, situs inversus des vaisseaux rétiniens (détour nasal des vaisseaux rétiniens temporaux lorsqu’ils émergent du disque avant de se retourner temporalement), croissant scléral situé en position inférieure ou inféronasale, staphylome inférieur.
Tout patient suspecté de SDI doit subir un examen ophtalmologique complet comprenant une réfraction et un examen du fond d’œil sous dilatation. Le diagnostic peut généralement être posé sur la base de l’aspect fundoscopique du disque optique; cependant, la TCO, le tomodensitogramme et l’IRM ont été utilisés pour montrer les diverses anomalies du nerf optique et de la forme de l’œil dans le cas du SDI. Comme indiqué précédemment, l’examen du champ visuel peut révéler des défauts du champ visuel bitemporal supérieur qui ne respectent pas le méridien vertical. Le diagnostic peut s’avérer difficile si le SDI survient en même temps qu’une véritable maladie chiasmatique ou glaucomateuse.
Complications maculaires
Diverses complications maculaires ont été décrites dans le cadre du SDI dans la littérature. Il s’agit notamment de l’atrophie de l’épithélium pigmentaire rétinien (EPR), de la membrane néovasculaire choroïdienne, du liquide sous-rétinien, de la vasculopathie choroïdienne polypoïdale, de la fovea plana, du fovéoschisis et du trou maculaire lamellaire (TML). Des modifications mécaniques et hémodynamiques de la choroïde au niveau du bord supérieur du staphylome ont été proposées pour expliquer la physiopathologie de ces complications4, 5
33 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Disque optique incliné dans l’œil gauche d’un homme de 20 ans. Notez que les vaisseaux émergent du côté inféro-temporal.
Papilles inclinées avec chute de la couche des FNR OD et fosse optique congénitale OS.
Papilles optiques inclinées : le Beijing Eye Study
Objectif : Déterminer la prévalence des disques optiques inclinés et leurs associations avec des paramètres oculaires et généraux6
Méthodes : L’étude de l’œil de Pékin a porté sur 4 439 sujets sur 5 324 invités à participer (taux de réponse de 83,4 %), âgés de plus de 40 ans. La présente étude a porté sur 4 324 (97,4 %) sujets pour lesquels on disposait de photographies lisibles du fond d’œil d’au moins un œil. Le principal paramètre de résultat était la présence de disques optiques inclinés, définis comme de petits disques avec une orientation oblique et une forme ovale sans signe de pathologie dans des yeux sans myopie élevée (définie comme > -8 D).
Résultats : Des disques optiques inclinés ont été détectés dans 31 yeux (0,36; intervalle de confiance à 95 % : 0,23, 0,49 %) de 23 patients (16 femmes). Les disques inclinés étaient associés à la myopie (-6,59+/-0,68 D c. -0,60+/-0,02 D, P < 0,001), à l’astigmatisme (1,55+/-0,24 D c. 0,59+/-0,01 D, P < 0,001), à une acuité visuelle corrigée inférieure (P < 0,001), à des défauts du champ visuel (P < 0,001) et à une petite surface du disque optique (P < 0,001).
Conclusions : Les disques optiques inclinés sont présents dans environ quatre yeux sur 1000 chez les adultes chinois du nord de la Chine. Ils sont associés à une myopie moyenne, à un astigmatisme, à une baisse de l’acuité visuelle et à des défauts du champ visuel.
Malformations congénitales et héréditaires du nerf optique
Le nerf optique peut être atypique et malformé, avec des conséquences fonctionnelles à la naissance. Les malformations congénitales du nerf optique ne sont pas progressives et présentent un large spectre de limitations fonctionnelles de la vision7-11. Un diagnostic précoce doit exclure toute association avec une maladie neurologique ou systémique. Les présentations congénitales, telles que l’hypoplasie, l’inclinaison du disque, la fosse optique et les drusen de la tête du nerf optique, sont courantes et ont souvent des conséquences fonctionnelles mineures7-8. Le colobome, le staphylome péripapillaire et le syndrome de la gloire du matin peuvent avoir une incidence plus importante sur la structure et la fonction du nerf optique. En outre, le syndrome d’Aicardi (absence de tout ou partie du corps calleux) et le syndrome papillaire (dysplasie du nerf optique et hypoplasie rénale) peuvent avoir des conséquences visuelles et systémiques plus importantes7-8
Les neuropathies optiques héréditaires sont associées à une baisse progressive de la vision8. On peut citer l’atrophie optique dominante, la neuropathie optique héréditaire de Leber, l’atrophie optique associée à une maladie neurologique ou systémique, le syndrome de Wolfram (diabète sucré d’apparition juvénile, atrophie du nerf optique, perte auditive, neurodégénérescence) et le syndrome de Costeff (atrophie du nerf optique, retard de développement, troubles du mouvement). Dans ces cas, la perte de vision est souvent profonde et associée à une maladie neurologique et/ou systémique8
Neuropathies optiques héréditaires
Les neuropathies optiques héréditaires résultent d’anomalies génétiques responsables d’une perte de la vision, elles peuvent parfois s’associer à d’autres pathologies cardiaques ou neurologiques. Il n’y a pas de traitement efficace12
Les neuropathies optiques héréditaires comprennent l’atrophie optique dominante et la neuropathie optique héréditaire de Leber, qui sont deux cytopathies mitochondriales13. Ces troubles se manifestent généralement durant l’enfance ou l’adolescence sous forme de perte bilatérale et symétrique de la vision centrale. L’atteinte du nerf optique est habituellement permanente et dans certains cas progressive. Au stade où l’atrophie optique est détectée, une lésion substantielle du nerf optique est déjà présente.
Atrophie optique dominante
L’atrophie optique dominante se transmet sur un mode héréditaire autosomique dominant. Elle est considérée comme la plus fréquente des neuropathies optiques héréditaires, avec une prévalence allant de 1:10 000 à 1:50 000. On pense qu’il s’agit d’une hypoplasie, une dégénérescence prématurée du nerf optique entraînant une baisse de l’acuité visuelle progressive. Le début est avant l’âge de 10 ans.
La plupart des patients présentant une atrophie optique dominante n’ont pas d’anomalies neurologiques associées, bien que des cas de nystagmus et de surdité aient été rapportés. Le seul symptôme est une perte lente bilatérale de la vision, habituellement modérée jusqu’à un âge avancé. La totalité de la papille optique ou parfois uniquement la partie temporale, est pâle sans vaisseau visible. Le trouble de la vision des couleurs sur l’axe bleu-jaune est caractéristique.
Neuropathie optique héréditaire de Leber
La neuropathie optique héréditaire de Leber est liée à une anomalie de l’ADN mitochondrial qui affecte le métabolisme cellulaire. Bien que l’ADN mitochondrial soit affecté dans tout l’organisme, la perte de la vision en est la première manifestation. La plupart des patients (80 à 90 %) atteints sont de sexe masculin. Cette maladie est transmise par la mère, ce qui signifie que tous les enfants d’une femme porteuse du gène hériteront de l’anomalie, mais seules les femmes peuvent transmettre le gène, car le zygote ne reçoit de mitochondries que de la mère.
La perte de vision en cas de neuropathie optique héréditaire de Leber débute généralement entre 15 et 35 ans (1 à 80 ans). La perte indolore de la vision centrale dans un œil est habituellement suivie quelques semaines ou quelques mois plus tard par une perte de vision dans l’autre œil. Des pertes de vision simultanées sont rapportées. Chez la plupart des patients, l’acuité visuelle peut chuter jusqu’à moins de 1/10. L’ophtalmoscopie peut mettre en évidence une microangiopathie télangiectasique, un épaississement de la couche des fibres optiques autour de la papille et l’absence de diffusion en angiographie à la fluorescéine. Finalement, une atrophie optique se produit.
34 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Certains patients atteints de neuropathie optique héréditaire de Leber présentent des troubles de conduction cardiaque. D’autres patients sont atteints d’anomalies neurologiques mineures, comme un tremblement de position, la perte des réflexes achilléens, des phénomènes dystoniques, une spasticité ou un tableau semblable à la sclérose en plaques.
En cas de neuropathie optique héréditaire de Leber, les corticostéroïdes, les suppléments de vitamines et les antioxydants ont été essayés sans succès. Une petite étude a trouvé des bienfaits des analogues de la quinone (l’ubiquinone et l’idébénone) au stade précoce1. L’efficacité des conseils évitant les agents toxiques susceptibles d’infliger un stress à la production énergétique mitochondriale (par exemple : le tabac, l’alcool, en particulier si consommé en excès) n’a pas été démontrée, mais cette recommandation semble raisonnable. Les anomalies cardiaques et neurologiques doivent faire orienter le patient vers un spécialiste.
Diagnostic des neuropathies optiques héréditaires
� Bilan clinique
� Test génétique moléculaire
Le diagnostic de l’atrophie optique dominante et de l’atrophie optique héréditaire de Leber est principalement clinique. Des tests génétiques moléculaires sont disponibles pour confirmer les nombreuses mutations responsables des deux troubles. Cependant, les résultats peuvent être faussement négatifs, car des mutations peuvent exister, pour lesquelles aucun test moléculaire n’est actuellement disponible.
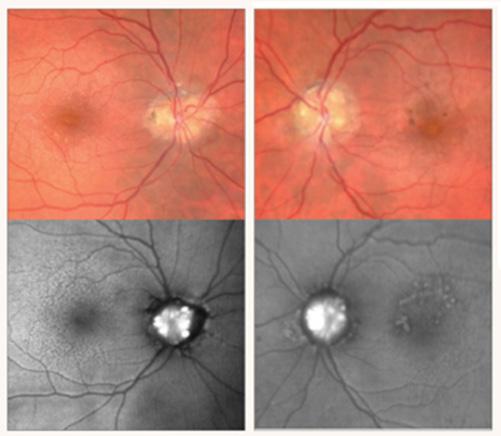
En cas de suspicion de neuropathie optique héréditaire de Leber, un ECG doit être effectué pour diagnostiquer les troubles de conduction cardiaque occultes.
Traitement des neuropathies optiques héréditaires14
� Traitement symptomatique
Il n’y a pas de traitement efficace des neuropathies optiques héréditaires. Des aides basse vision (par exemple, loupes, textes imprimés en gros caractères, montres parlantes) peuvent être utiles. Un conseil génétique est suggéré.
Neuropathies optiques compressives
Ces conditions sont le résultat de lésions qui occupent l’espace et perturbent la physiologie du nerf optique et des cellules ganglionnaires de la rétine15-18
Les néoplasies courantes qui peuvent causer une neuropathie optique compressive (NOC) comprennent le gliome, le méningiome, l’hémangiome, le craniopharyngiome et l’adénome de l’hypophyse.
Les maladies oculaires thyroïdiennes, les anévrismes et les mucocèles du sinus ethmoïde ou sphénoïde sont des causes non néoplasiques de NOC15-18. La compression peut se produire le long des quatre segments du nerf, entraînant une atteinte unilatérale ou bilatérale du nerf en cas de lésion chiasmatique15-18
Une étude récente basée sur la population a révélé que la neuropathie optique compressive avait une incidence de 1,14 pour 100 000 personnes par an. L’âge médian au moment du diagnostic était de 55 ans et 61 % des patients étaient des femmes15
L’adénome hypophysaire est la cause la plus fréquente de NOC, représentant 35 % de tous les cas15. Les symptômes présentés comprennent la perte du champ visuel, la perte de la perception des couleurs et la diminution de l’acuité visuelle. La diplopie peut être le résultat d’une compression du nerf moteur oculaire ou d’une restriction mécanique des muscles extraoculaires due à une tumeur orbitaire ou à une myopathie thyroïdienne. La progression des symptômes est généralement graduelle, mais elle peut être aiguë et spectaculaire en cas d’anévrisme intracrânien près du nerf optique ou d’apoplexie hypophysaire15-18
Images en couleur et en autofluorescence du fond d’œil de drusen du disque optique touchant les yeux droit et gauche.
L’évaluation clinique est variable, les premiers cas pouvant présenter des signes subtils d’atteinte du nerf optique. L’acuité peut varier de normale à très réduite. Un déficit pupillaire afférent relatif (DPAR) sera présent dans le cas d’une neuropathie optique unilatérale. Le test des couleurs est également souvent altéré. L’évaluation du disque optique peut varier selon qu’il est normal, gonflé, pâle ou en forme de coupe. Les douleurs oculaires et les maux de tête peuvent être des symptômes de la NOC15-17
35 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
PORTRAIT DES OPTOMÉTRISTES
PROFIL SOCIODÉMOGRAPHIQUE
71 % des optométristes sont des femmes.
NOMBRE MOYEN DE PATIENTS TRAITÉS PAR OPTOMÉTRISTE EN 2022
2 052
TEMPS MOYEN RÉSERVÉ AUX PATIENTS
50,8
45,2 examens complets ou subséquents et 5,6 urgences oculaires.
: 54,2 examens par semaine
25,3 min
28,2 % 34 ans
moins
et
2019
27,6
31,9 min examen complet
:
min
17
urgence 2019
2019
7,8
ans et moins 34,9 min 65 ans et plus 19 min
: 16,5 min 9,8 min conseils, correction et traitement.
:
min
55 % RAMQ 45 % privés 2019 : 52,5 % RAMQ; 47,5 % privés.
NOMBRE MOYEN D’EXAMENS EFFECTUÉS PAR SEMAINE
2019
Travailleurs autonomes Propriétaires/associés Salariés 2019 : 70,5 %; 28,6 %; 09 % 28,2 % 34 ans
moins 54,3 % 35 à 54 ans 17,5 % 55 ans et plus 1,1 % 70,8 % 28 % 2019 : 49,5 %; 33,2 %; 17,4 %
et
BASÉ SUR LES RÉSULTATS DU SONDAGE SUR LA PRATIQUE OPTOMÉTRIQUE 2023
NOMBRE DE CAS RÉFÉRÉS PAR MOIS PAR LES PROFESSIONNELS DE LA SANTÉ (ophtalmologistes, pharmaciens, réseau de la santé)
8,9 urgents
13,7 non urgents
HEURES D’AFFAIRES
Les cliniques sont ouvertes en moyenne
5,5 jours et 2,1 soirs par semaine
Cliniques ouvertes la fin de semaine
48,2 % le samedi; 6,4 % le dimanche.
2019 : 59,1 % le samedi; 10,4 % le dimanche.
DÉLAIS POUR UN RENDEZ-VOUS
1,5 jour urgence oculaire
26,2 jours rendez-vous de jour
36,7 jours rendez-vous le soir
30,8 jours rendez la fin de semaine
2019 : 1,4; 9,8; 18,8; 17,3
DÉLAIS POUR UN RENDEZ-VOUS DE JOUR SELON LES RÉGIONS
14 à 31 jours
Région métropolitaine de Montréal, Saguenay-Lac-Saint-Jean, Québec, Outaouais, Estrie.
58 à 94 jours
Mauricie, Centre-du-Québec, Bas St-Laurent / Gaspésie / Côte Nord, Abitibi-Témiscamingue.
TRAVAILLEURS AUTONOMES
Nombre de cliniques desservies
Une 57,6 % Deux 32,2 % Trois et plus 10,7 %
Frais de gestion
2021 - 85,4 % ont payé des frais de gestion représentant 13,9 % des revenus.
2022 - 90,2 % ont payé des frais de gestion représentant 14,4 % des revenus.
RECRUTEMENT DE LA MAIN-D’ŒUVRE
Difficile Optométristes 76,6 % Opticiens d’ordonnances 92,4 % Assistant(e)s 73,1 %
OUVERT
Source : BIP Recherche Sondage sur la pratique optométrique, 1er juin 2023 (610 répondants).
L’analyse du champ visuel chez les patients atteints d’adénome hypophysaire montre une hémianopsie bitemporale plus dense en haut ou un scotome jonctionnel. Les craniopharyngiomes présentent le plus souvent une hémianopsie bitemporale, plus dense dans la partie inférieure15-17. Les autres causes de NOC présentent une variété de modèles de défauts du champ visuel, tels que des scotomes cécocentraux ou une dépression généralisée, en fonction de l’emplacement de la lésion15-17. En cas de détection précoce et de traitement réussi, les défauts du champ visuel peuvent s’améliorer avec le temps.
Les couches rétiniennes internes, y compris la couche de fibres nerveuses rétiniennes (RNFL), le complexe cellulaire ganglionnaire (GCC) et la couche plexiforme interne, sont particulièrement intéressantes dans les cas de maladies neuro-ophtalmologiques14-17. Le GCC est l’endroit où se trouvent les corps des cellules ganglionnaires. La couche des fibres nerveuses rétiniennes (FNR) est constituée des axones des cellules ganglionnaires de la rétine qui sortent de l’œil par le nerf optique, le chiasma et le tractus, pour finalement se synapser dans le corps géniculé latéral18
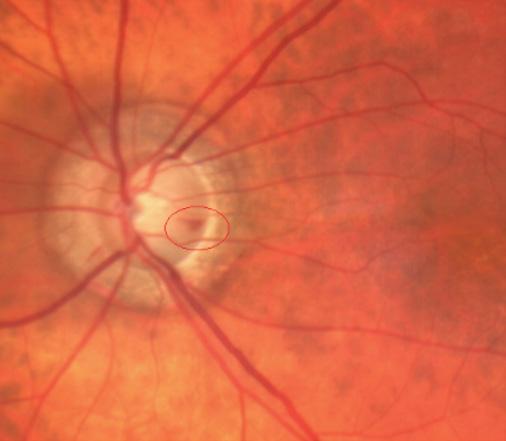
Les lésions compressives peuvent se manifester par un amincissement de la couche des FNR et du GCC en raison des dommages causés aux axones des cellules ganglionnaires de la rétine dans le nerf optique, le chiasma ou le tractus. La TCO de la couche des FNR et du GCC est une méthode permettant de quantifier les changements anatomiques associés à une pathologie impliquant la voie visuelle antérieure19. L’amincissement de la couche des FNR et du GCC peut précéder la perte de vision, ce qui permet un diagnostic précoce de la NOC. Un diagnostic précoce peut être un élément clé dans la préservation des structures, dans ce cas la couche des FNR et le GCC, et peut aider à limiter la déficience visuelle19-20
Les signes de CON accompagnés d’une altération de la motilité oculaire, d’une diminution de la sensibilité cornéenne ou d’un ptosis indiquent une atteinte de nerfs crâniens multiples15. La confirmation d’un diagnostic impliquant une lésion compressive se fait le plus souvent à l’aide de l’IRM et de la tomodensitométrie19, 20
La prise en charge de la neuropathie optique compressive va de l’observation à la chirurgie intracrânienne. Si une masse bénigne qui ne menace pas une structure adjacente s’avère de taille stable et n’a pas de lien avec la fonction visuelle, une observation clinique avec des tests diagnostiques en série peut être recommandée15-17. Des agents pharmacologiques sont utilisés dans le traitement des tumeurs hypophysaires à activité hormonale. Les plans de traitement modernes sont couronnés de succès, car ils comprennent une combinaison de chirurgie (craniotomie, endoscopie), de chimiothérapie et de radiothérapie15-17
La neuropathie optique compressive est donc une lésion qui se produit lorsque le nerf optique est comprimé, habituellement par une tumeur. La compression entraîne une perte de vision lente, indolore et évolutive. L’imagerie du nerf optique (habituellement par IRM) doit être effectuée pour rechercher une masse ou une tumeur. La chirurgie pour éliminer la tumeur est habituellement nécessaire12
Étiologie de la neuropathie optique compressive
La neuropathie optique compressive est souvent provoquée par une tumeur, telle qu’une tumeur orbitaire ou hypophysaire. L’inflammation (telle que la pseudotumeur orbitaire) ou d’autres maladies (telles que l’ophtalmopathie thyroïdienne) sont également des causes possibles.

Symptomatologie
La neuropathie optique compressive d’une tumeur ou d’une masse entraîne habituellement une perte de vision lente, indolore et évolutive. Elle affecte habituellement un œil et généralement la vision centrale, à l’exception des tumeurs de l’hypophyse, qui peuvent comprimer le chiasma optique. La compression du chiasma optique provoque une perte bilatérale de la vision périphérique (hémianopsie bitemporale).
38 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Papille optique glaucomateuse, hémorragie du disque optique et atrophie autour du nerf.
Diagnostic
� Imagerie
Les champs visuels sont évalués à la recherche d’une perte de vision centrale et périphérique, qui s’aggrave habituellement lentement en cas de neuropathie optique compressive. Au fond d’œil, le nerf optique peut être gonflé, pâle ou sembler normal. Une tomographie par cohérence optique est effectuée pour évaluer le nerf optique et peut montrer un épaississement ou une atrophie du nerf optique. Une neuro-imagerie (habituellement une imagerie par résonance magnétique [IRM]) est effectuée pour rechercher toute masse ou tumeur qui comprime le nerf optique.
Traitement
� Chirurgie
� Parfois, radiothérapie
Le traitement dépend de la cause de la neuropathie optique compressive. Habituellement, la chirurgie est nécessaire pour enlever ou réduire la masse. Outre la chirurgie, la radiothérapie est utilisée pour certaines tumeurs. Un traitement médical peut être indiqué pour certaines causes (par exemple : ophtalmopathie thyroïdienne). La vision s’améliore après la chirurgie chez certains patients.
Neuropathie optique vasculaire/ischémique
La neuropathie optique ischémique est l’infarcissement de la papille optique. Elle peut être artéritique ou non artéritique. Le seul symptôme constant est une perte indolore aiguë de la vision. Le diagnostic est clinique. Le traitement de la variété non artéritique est inefficace. Le traitement de la variante artéritique ne rétablit pas la vision, mais peut aider à protéger l’œil non affecté12
L’ischémie aiguë entraîne un œdème papillaire, ce qui aggrave l’ischémie. Une petite excavation papillaire entraîne un risque de neuropathie optique ischémique non artéritique, mais le rapport cupule/disque n’influe pas sur le risque de forme artéritique. Habituellement, aucune pathologie n’est retrouvée comme cause apparente de la variété non artéritique, bien que les facteurs qui contribuent à l’athérosclérose (par exemple, le diabète, le tabagisme, l’HTA), l’apnée obstructive du sommeil, certains médicaments (par exemple, amiodarone, éventuellement les inhibiteurs de la phosphodiestérase-5), et des troubles d’hypercoagulabilité sont présents chez certains patients et sont censés être des facteurs de risque. La perte de vision au réveil pousse les chercheurs à évoquer l’hypotension nocturne comme cause potentielle de la forme non artéritique.
La NAAION (non-arteritic anterior ischemic optic neuropathy) est la deuxième neuropathie optique la plus fréquente. Elle survient généralement chez les patients âgés de plus de 50 ans, les hommes et les femmes étant touchés de manière égale21, 22
La NAAION est un processus ischémique qui affecte les branches paraoptiques des artères ciliaires postérieures courtes. Des études récentes montrent que l’infarctus se produit principalement en profondeur dans la zone rétrolaminaire de la tête du nerf et ne s’étend qu’occasionnellement aux zones laminaires et prélaminaires23. Cet infarctus se produit en l’absence de toute compression, inflammation ou démyélinisation24
Une association significative a été trouvée entre les médicaments oraux contre la dysfonction érectile, tels que le Viagra, et les NAAION chez les patients ayant des antécédents d’infarctus du myocarde ou d’hypertension.
La variante non artéritique est la plus fréquente, touchant généralement les patients âgés de 50 ans. La perte de vision tend à ne pas être aussi grave que dans la variante artéritique, qui affecte généralement un groupe plus âgé, typiquement de 70 ans et plus.
La plupart des neuropathies optiques ischémiques sont unilatérales. Des cas séquentiels avec bilatérisation secondaire surviennent chez environ 20 % des patients, mais une atteinte bilatérale simultanée est rare. L’atteinte bilatérale est beaucoup plus fréquente chez le patient artéritique que chez le patient non artéritique.
Une sténose athéroscléreuse des artères ciliaires postérieures peut prédisposer à un infarctus non artéritique du nerf optique, surtout après un épisode hypotensif. Toutes les artérites inflammatoires, en particulier l’artérite à cellules géantes, peuvent entraîner la forme artéritique.
Les NAAION se manifestent souvent par une perte soudaine et indolore de la vision, le plus souvent au réveil. Toutefois, la baisse de la vision progresse sur deux semaines dans près de 45 % des cas et sur plus d’un mois dans 29 % des cas25
La présentation de la vision dans les NAAION est très variable. La dyschromatopsie semble être proportionnelle à l’importance de la perte de vision. L’acuité visuelle est meilleure que 20/64 chez 50 % des patients atteints de NAAION26. La perte de champ visuel accompagne et entraîne généralement des défauts nasaux et altitudinaux en inférieur plus souvent qu’en supérieur27
Symptomatologie
Dans les deux variantes d’infarctus du nerf optique, la perte de la vision est généralement rapide (en quelques minutes, heures ou jours) et indolore. Certains patients constatent une perte de vision au réveil.
39 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Il existe deux variétés d’infarctus du nerf optique : la forme non artéritique et la forme artéritique.
Les symptômes tels qu’une sensation de malaise général, des douleurs musculaires, des céphalées au-dessus des tempes, une claudication de la mâchoire et une douleur au-dessus des artères temporales peuvent être présents en cas d’artérite à cellules géantes; cependant, ces symptômes peuvent ne pas apparaître avant la perte de vision. L’acuité visuelle est réduite et il y a atteinte du réflexe photomoteur afférent12
La papille optique est gonflée et élevée, et les fibres nerveuses gonflées obscurcissent les vaisseaux fins à la surface du nerf optique. Souvent, des hémorragies entourent le disque optique. Le disque optique est habituellement pâle en cas de variante artéritique et hyperhémique dans la forme non artéritique. Dans les deux variétés, l’examen du champ visuel montre souvent un défaut altitudinal et/ ou central12
Diagnostic de la neuropathie optique ischémique
� Vitesse de sédimentation érythrocytaire, protéine C-réactive et NFS.
� Tomodensitométrie (TDM) ou imagerie par résonance magnétique (IRM) du cerveau et des orbites si la perte de vision est évolutive.
Le diagnostic d’infarctus du nerf optique est fondé principalement sur bilan clinique, mais des tests auxiliaires peuvent être nécessaires. L’élément le plus important est de ne pas méconnaître un diagnostic d’artérite temporale, parce que l’autre œil est à risque si le traitement n’est pas entrepris rapidement. Les tests immédiats sont la VS (vitesse de sédimentation érythrocytaire), la NFS (numération formule sanguine) et la protéine C-réactive. La VS est généralement très élevée en cas de variante artéritique, souvent supérieure à 100 mm/h, et normale dans la forme non artéritique. La protéine C-réactive est également élevée et est plus sensible que la VS dans le diagnostic de l’artérite à cellules géantes. Une NFS est effectuée pour identifier une thrombocytose (> 400 × 103/mcL), ce qui ajoute à la valeur prédictive positive et négative de la VS seule.
Si on soupçonne une artérite à cellules géantes, il faut entreprendre immédiatement un traitement aux corticostéroïdes et effectuer dès que possible une biopsie de l’artère temporale (au moins sous 1 à 2 semaines parce que les effets de la thérapie par la prednisone peuvent réduire le rendement diagnostique de l’histopathologie). Les modifications des taux de protéine C-réactive sont utiles pour surveiller l’activité de la maladie et la réponse au traitement. En cas de perte de vision évolutive, une TDM ou une IRM du cerveau et des orbites devront être pratiquées afin d’exclure les lésions compressives.
Dans la neuropathie optique ischémique non artéritique, des examens complémentaires peuvent être indiqués en fonction de la cause ou de facteurs de risque suspectés. Par exemple, en cas de somnolence diurne excessive, de ronflement ou d’obésité, une polysomnographie doit être envisagée pour diagnostiquer une apnée obstructive du sommeil. En cas de perte de vision au réveil, un suivi de 24 heures de la pression artérielle doit être pratiqué.
Pronostic de la neuropathie optique ischémique
Il n’y a pas de traitement efficace de la forme non artéritique de l’infarctus du nerf optique; cependant, jusqu’à 40 % des patients récupèrent spontanément une vision utile.
Dans la variété artéritique causée par l’artérite à cellules géantes, les pertes d’acuité visuelle et de champ visuel sont généralement plus importantes. Un traitement rapide ne rétablit pas la vision perdue dans l’œil affecté, mais protège l’œil non affecté. Un traitement inadéquat risque de provoquer des rechutes et une perte de vision supplémentaire.
Traitement de la neuropathie optique ischémique
� Corticostéroïdes et tocilizumab pour la forme artéritique
La forme artéritique est traitée par des corticostéroïdes oraux (prednisone 80 mg par voie orale 1 fois/jour avec réduction progressive en fonction de la VS et de la protéine C-réactive) pour protéger l’autre œil. Si la perte de vision est imminente, les corticostéroïdes IV doivent être envisagés. Le traitement ne doit pas être retardé dans l’attente de la biopsie ou de ses résultats. De premiers résultats d’essais cliniques montrent que le tocilizumab améliore la rémission sans glucocorticoïdes par rapport aux corticostéroïdes seuls dans l’artérite à cellules géantes28. Le traitement de la variante non artéritique avec de l’aspirine ou des corticostéroïdes est inefficace. Les facteurs de risque sont contrôlés. Des aides basse vision (par exemple, loupes, textes imprimés en gros caractères, montres parlantes) peuvent être utiles dans les deux types.
� Les patients atteints de troubles du spectre de la neuromyélite optique ou d’une neuropathie optique ischémique traités par le tocilizumab peuvent présenter une diminution du risque de rechute ou de progression du handicap par rapport à la situation antérieure au traitement, mais il n’est pas certain que ces changements puissent être entièrement attribués au traitement par le tocilizumab (TCZ).
� Le TCZ pourrait être plus efficace que l’azathioprine pour réduire le risque de rechute chez les patients atteints du spectre de la neuromyélite optique.
� Le TCZ pourrait améliorer les mesures de la douleur et de la fatigue chez les patients atteints du spectre de la neuromyélite optique ou ne pas avoir d’impact sur ces mesures.
� Les effets indésirables ont été fréquents pendant le traitement par TCZ, mais les patients traités par TCZ peuvent présenter des effets indésirables à un taux similaire ou inférieur à celui des patients traités par azathioprine.
� Une ligne directrice fondée sur des données probantes suggère que le TCZ peut être utilisé comme l’un des médicaments de deuxième intention pour prévenir les rechutes à long terme chez les patients atteints de troubles du spectre de la neuromyélite optique qui n’ont pas répondu aux autres immunosuppresseurs.
� On n’a trouvé aucune étude comparant le TCZ à d’autres immunosuppresseurs ni aucune étude sur le rapport coût-efficacité du TCZ dans le traitement de la neuromyélite optique qui répondait aux critères d’inclusion de ce rapport29
40 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
L’une de ces affections, la neuropathie optique ischémique (NOI), est le résultat d’une interruption transitoire ou permanente de l’irrigation sanguine d’une partie quelconque du nerf optique30-32. La NOI antérieure (NOIA) implique une ischémie de la tête du nerf optique, tandis que la NOI postérieure (NOIP) implique une ischémie du nerf optique postérieur.
Le mécanisme physiopathologique postulé de la NOIA non artéritique (NOINA) implique la partie prélaminaire de la tête du nerf optique30, 31. On pense que les courtes artères ciliaires postérieures (ACP) sont un élément d’un syndrome de compartiment du nerf prélaminaire. Une tête du nerf optique structurellement prédisposée, encombrée et présentant un faible rapport cupule/disque, appelée « disque à risque », peut entraîner la mort des cellules ganglionnaires. On pense que l’insuffisance vasculaire joue un rôle dans la physiopathologie de la NOINA, car les maladies vasculaires telles que l’hypertension, le diabète et l’apnée obstructive du sommeil altèrent l’autorégulation du flux sanguin de la tête du nerf optique30-31
Le gonflement de la papille optique peut être diffus ou sectoriel et s’accompagner d’hémorragies en forme de flamme péripapillaires. On s’attend à ce que la neuropathie optique unilatérale soit accompagnée d’un DAPR31, 32
Marges discales floues avec hémorragie secondaire associée à une NOIA artéritique.
La NOINA est la cause la plus fréquente de maladie aiguë du nerf optique chez les patients de plus de 50 ans30-32 L’incidence annuelle de la NOINA est de 10,3 pour 100 000 personnes. L’âge médian d’apparition est de 72 ans, et la maladie touche de manière disproportionnée les personnes d’origine caucasienne32, 33. Les caractéristiques cliniques comprennent l’apparition soudaine d’une perte de vision rapidement progressive et indolore dans un œil. La perte de vision peut être diffuse ou se présenter sous la forme d’un hémisphère vertical, le plus souvent inférieur. La perte d’acuité visuelle peut varier, environ la moitié des patients ayant une vision supérieure à 6/18 et un patient sur trois ayant une vision inférieure à 20/20030-33. Les troubles de la vision des couleurs sont proportionnels au niveau de perte d’acuité.
La NOIP non artéritique est une entité rare qui se manifeste par des signes et des symptômes du nerf optique en l’absence d’œdème discal. Diagnostic d’exclusion, la NOIP non artéritique ne peut être diagnostiquée que dans le contexte d’une IRM normale des orbites, excluant une cause compressive, et lorsque l’artérite à cellules géantes (ACG) est exclue chez les patients de plus de 50 ans30-31 En théorie, le traitement de la NOINA devrait réduire le syndrome du compartiment du nerf optique par décompression chirurgicale ou par réduction de l’œdème du disque. L’essai de décompression de la neuropathie optique ischémique a cessé de recruter lorsque les résultats préliminaires ont suggéré qu’il n’y avait pas de bénéfice et que l’intervention chirurgicale pouvait être préjudiciable34. D’autres études ont porté sur l’utilisation du bevacizumab intravitréen, de la prednisolone orale et de l’aspirine, qui se sont tous révélés sans effet bénéfique sur la récupération de l’AV30, 32, 34. Une stratégie conseillée pour réduire le risque à vie de nouveaux épisodes de NOINA comprend le traitement des facteurs de risque vasculaire, notamment l’hypertension, le diabète et l’apnée obstructive du sommeil, ainsi que le sevrage tabagique30, 32, 34
La NOIA artéritique est presque toujours causée par l’ACG, une vascularite des gros vaisseaux qui touche les personnes âgées de plus de 50 ans30-32. Jusqu’à 20 % des patients atteints d’artérite à cellules géantes présentent une NOIA, une forme d’ischémie des organes terminaux. L’occlusion thrombotique des PCA courts due à une vascularite des gros vaisseaux est à l’origine de l’infarctus de la tête du nerf optique observé dans la NOIA. Le diagnostic de l’ACG peut être confirmé par la vitesse de sédimentation des érythrocytes, la protéine C-réactive et la biopsie de l’artère temporale30-32
Les signes sont généralement précédés d’une perte de vision monoculaire transitoire résultant d’une ischémie du nerf optique ou de la choroïde. La perte transitoire de la vision monoculaire est une urgence médicale justifiant un bilan médical afin d’exclure, entre autres, l’ACG et l’accident vasculaire cérébral29-31. Une diplopie transitoire due à une ischémie du muscle extraoculaire ou du nerf crânien peut être signalée. La vascularite des gros vaisseaux associée à l’ACG peut provoquer des symptômes de claudication de la mâchoire, de sensibilité du cuir chevelu, de maux de tête, de fièvre, de malaise et de perte de poids29-31

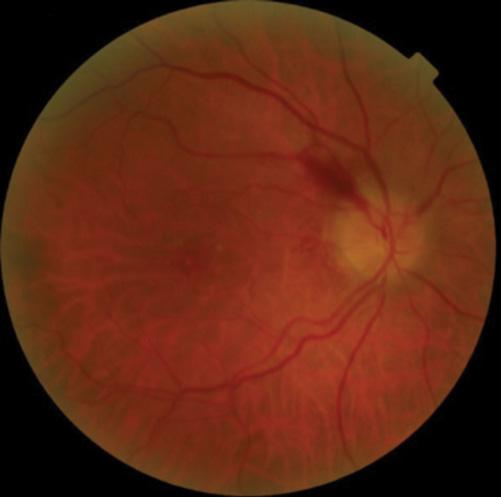
41 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les signes cliniques associés à la NOIA artéritique comprennent une perte d’acuité visuelle sévère, pire que 20/200 chez plus de 60 % des patients, avec un défaut pupillaire afférent relatif. L’évaluation du segment postérieur peut révéler des signes d’ischémie oculaire sous la forme d’un œdème discal blanc pâle ou crayeux et de taches d’ouate rétinienne29-33
Le traitement aigu de la neuropathie optique ischémique antérieure comprend des glucocorticoïdes à forte dose, notamment de la prednisolone ou de la méthylprednisolone IV27-30
RÉFÉRENCES
1. Edward DP, Kaufman LM. Anatomy, development, and physiology of the visual system. Pediatr Clin North Am. 2003;50(1):1-23.
2. Freddi TAL, Ottaiano AC. The optic nerve: Anatomy and pathology. SeminUltrasound CT MR. 2022;43 (5):378-88.
3. https://eyewiki.aao.org/Tilted_Disc_Syndrome
4. Willams, A, et al. The tilted disc syndrome. Practical Neurology, 2005, 5, 54-55
5. Bottoni FG, et al. Dominant inherited tilted disc syndrome and lacquer cracks. Eye (1990), 4, 504-9.
6. You QS, Xu L, Jonas JB. Tilted optic discs: The Beijing Eye Study. Eye (Lond). 2008 May;22 (5) :728-9. doi: 10.1038/ eye.2008.87. Epub 2008 Apr 4. PMID: 18388960.
7. Nicholson B, Ahmad B, Sears JE. Congenital nerve malformation. Inter Ophthalmol Clin. 2011;51 (1):49-76.
8. Heidary G. Congenital optic nerve anomalies and hereditary optic neuropathies. J Pediatr Genet. 2014;3(4):271-80.
9. Lei K, Qu Y, Tang Y, et al. Discriminating between compressive optic neuropathy with glaucoma-like cupping and glaucomatous optic neuropathy using OCT and OCTA. Transl Vis Sci Technol. 2023;12(3):1-11.
10. Dallorto L, Lavia C, Jeannerot AL, et al. Retinal microvasculature pituitary adenoma patients: is optical coherence tomography angiography useful ? Acta Ophthalmol. 2020;98(5):e585-92.
11. Laowanapiban P, Sathianvichitr K, Chirapapaisan N. Structural and functional differentiation between compressive and glaucomatous optic neuropathy. Sci Rep. 2022;12(1):6795.
12. https://www.msdmanuals.com/fr/accueil/troublesoculaires/maladies-du-nerf-optique
13. Kisilevsky E, Freund P, Margolin E : Mitochondrial disorders and the eye. Surv Ophthalmol 65(3):294-311, 2020. doi: 10.1016/j.survophthal.2019.11.00
14. Peragallo JH, Newman NJ: Is there treatment for Leber hereditary optic neuropathy ? Curr Opin Ophthalmol 26(6):450-457, 2015. doi: 10.1097/ ICU.0000000000000212.
15. Dworak DP, Nichols J. A review of optic neuropathies. Dis Mon.2014;60 (6):276-81.
16. Liu A, Craver EC, Bhatti MT, et al. Population based incidence and outcomes of compressive optic neuropthy. Am J Ophthalmol. 2022;236(4):130-5.
17. Henaux PL, Bretonnier M, Le Reste PJ, et al. Modern management of meningiomas compressing the optic nerve: A systematic review. World Neurosug. 2018;118:e677-86.
18. Algoet M, Van Dyck-Lippens PJ, Casselman J, et al. Intracanal optic nerve cavernous hemangioma : A case report and review of the literature. World Neurosurg. 2019;126:428-33.
Dans le cas spécifique de l’ACG, les stéroïdes IV sont indiqués en raison de l’amélioration des résultats visuels, de l’évolution potentielle des complications systémiques et de la prévention de l’atteinte du deuxième œil27, 29. Le tocilizumab est un anticorps monoclonal utilisé en association avec des corticostéroïdes qui offre une probabilité plus élevée de rémission durable de l’ACG et de préservation de la vision35
19. Smith mm, Strottmann JM. Imaging of the optic nerve and visual pathways. Semin Ultrasound CT MR. 2001;22 (6):473-87.
20. Biousse V, Danesh-Meyer HV, Saindane AM, et al. Imaging of the optic nerve: technological advances and future prospects. Lancet Neurol. 2022;21(12):1135-50.
21. Chapter 4. Congenital and Acquired Anomalies of the Optic Nerve Head. In: Alexander LJ, ed. Primary Care of the Posterior Segment. 3rd ed. New York : McGraw Hill; 2002:257, 290-5.
22. Mathews MK. Nonarteritic anterior ischemic optic neuropathy. Curr Opin Ophthalmol 2005 Dec;16(6):341-5.
23. Arnold AC. Pathogenesis of nonarteritic anterior ischemic optic neuropathy. J Neuro-Ophthalmol 2003 Jun;23(2):157-63.
24. Gray LG. NAAION: diagnosing in the negative. Rev Optom 2000 June 15; 137(6):83-98.
25. Characteristics of patients with nonarteritic ischemic optic neuropathy eligible for the Ischemic Optic Neuropathy Decompression Trial. Arch Ophthalmol 1996 Nov;114(11):1366-74.
26. Johnson LN, Arnold AC. Incidence of nonarteritic and arteritic anterior ischemic optic neuropathy. Population-based study in the state of Missouri and Los Angeles County, California. J Neuroophthalmol 1994 Mar;14(1):38-44.
27. Hayreh SS, Zimmerman B. Visual field abnormalities in non-arteritic anterior ischemic optic neuropathy: their pattern and prevalence at initial examination. Arch Ophthalmol 2005 Nov;123(11):1554-62.
28. Stone JH, Tuckwell K, Dimonaco S, et al: Trial of tocilizumab in giant-cell arteritis. N Engl J Med 377(4): 317-328, 2017. doi: 10.1056/NEJMoa1613849.
29. https://canjhealthtechnol.ca/index.php/cjht/article/view/ RC1477/1277
30. Patil AD, Biousse V, Newman NJ. Ischemic optic neuropathies: current concepts. Ann Indian Acad Neurol. 2022;25(Suppl 2):S54-8.
31. Dotan G, Korczyn AD. Nonarteritic ischemic optic neuropathy and other vascular diseases. Neuroepidemiology. 2013;40:225-6.
32. Augstburger E, Heron E, Abanou A, et al. Acute ischemic optic nerve disease: pathophysiology, clinical features and management. J Fr Ophthalmol. 2020;43(2):e41-e54.
33. Banc A, Kupersmith M, Newman NJ, et al. Race distribution in non-arteritic anterior ischemic optic neuropathy. Am J Ophthalmol. doi:10.1016/j. ajo.2023.03.013.
34. Optic nerve decompression surgery for nonarteritic anterior ischemic optic neuropathy (NAION) is not effective and may be harmful. JAMA. 1995;273:625-32.
35. Bouffard MA, Prasad S, Unizony S, et al. Does Tocilizumab influence ophthalmic outcomes in giant cell arteritis ? J Neuro-Ophthalmol 2022;42:173-179.
42 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
ACUVUEMD OASYS MAX 1-jour MULTIFOCALE réunit 3 technologies puissantes pour répondre à plus de besoins presbytes* .




Conception d’optimisation pupillaire

Pour une vision à toutes les distances1
• 100 % des paramètres adaptés aux variations de taille de la pupille en fonction de l’âge et de la réfraction^^2

• Même conception optique unique pour toutes les lentilles cornéennes ACUVUEMD multifocales2
• 92 % des patients s’adaptent avec succès à leur première paire lors de la première visite et 96 % s'adaptent avec succès à 2 paires de lentilles ou moins‡3
MC
Technologie LarmeStable
Pour un confort tout au long de la journée et une vision uniforme1
• Optimise la distribution de l’agent mouillant à travers la lentille et sur la surface4,5,6
• Notre seul et unique matériau de lentille conçu pour prolonger la stabilité du film lacrymal5


• Offre un taux d’évaporation 2 fois plus faible§4,6




Filtre de lumière OptiBleue

MC **
Pour une clarté dans toutes les conditions d'éclairage**1
Filtre la lumière bleue-violette** à 60 % – le niveau le plus élevé de l’industrie †† 4 Réduit la diffusion de la lumière‡‡5 Réduit les halos et les étoilements‡‡5
























* Comparativement à ACUVUEMD MOIST 1-JOUR MULTIFOCALE et ACUVUEMD OASYS MULTIFOCALE.

^^ Comparativement aux conceptions des produits concurrents; la technologie est optimisée aussi bien en fonction des paramètres d’erreur de réfraction qu’en fonction de la puissance d’addition.
‡ Quatre lentilles au total.
§ Comparativement à DAILIES Total1MD, MyDayMD et ULTRAMD ONE DAY. Également beaucoup moins élevé qu’ACUVUEMD OASYS 1-jour.
** Il n’a pas été démontré que la filtration de la lumière HEV par les lentilles cornéennes confère un quelconque avantage pour la santé de l’utilisateur, y compris, mais sans s’y limiter, la protection de la rétine, la protection contre la progression de la cataracte, la réduction de la fatigue oculaire, l’amélioration du contraste ou de l’acuité, la réduction de l’éblouissement, l’amélioration de la vision en faible luminosité, du rythme circadien ou du cycle de sommeil. Le professionnel de la vue doit être consulté pour de plus amples renseignements.
†† Comparativement aux informations accessibles au public pour les lentilles cornéennes 1-jour standard en date du mois de juillet 2022.
‡‡ Comparativement à ACUVUEMD OASYS 1-jour.
1. Données internes de JJV, 2022. Allégations subjectives autonomes pour les lentilles cornéennes ACUVUEMD OASYS MAX 1-jour MULTIFOCALE - Méta-analyse exploratoire. 2. Données internes de JJV, 2022. Technologie de CONCEPTION D’OPTIMISATION PUPILLAIRE ACUVUEMD : lentilles cornéennes JJVC, caractéristiques de la conception et avantages associés. 3. Données internes de JJV, 2022. Allégations de réussite de l’ajustement autonome des lentilles cornéennes ACUVUEMD OASYS MAX 1-jour MULTIFOCALE. 4. Données internes de JJV, 2022. Définition de la technologie LarmeStableMC 5. Données internes de JJV, 2022. Effet sur le film lacrymal et évaluation des artefacts visuels de la famille ACUVUEMD OASYS MAX 1-jour avec technologie LarmeStableMC 6. Données internes de JJV, 2022. Propriétés du matériau : lentilles cornéennes de marque ACUVUEMD MOIST 1-JOUR, ACUVUEMD TruEyeMD 1-JOUR, ACUVUEMD OASYS 1-jour avec technologie HydraLuxeMD, ACUVUEMD OASYS MAX 1-jour avec technologie LarmeStableMC et d’autres marques de lentilles 1-jour jetables. Informations importantes sur la sécurité : Les lentilles cornéennes ACUVUEMD sont recommandées pour corriger la vue. Comme toute lentille cornéenne, des problèmes oculaires peuvent se développer, y compris des ulcères cornéens. Certains porteurs peuvent ressentir une légère irritation, une démangeaison ou un inconfort. Les lentilles ne devraient pas être prescrites en cas d’infection ou d’inconfort oculaire, de larmoiement excessif, de changements de la vue, de rougeurs ou d'autres problèmes oculaires. Consulter la notice du produit pour obtenir plus d'information. Communiquer également avec les Soins de la vision Johnson & Johnson, division de Johnson & Johnson inc., en composant le 1 800 667-5099 ou en visitant fr.jnjvisionpro.ca
© Soins de la vision Johnson & Johnson, division de Johnson & Johnson inc. 2022 PP2022AVOM4242 Septembre 2022
Voici enfin la lentille multifocale que vos patients presbytes attendaient – vision claire et nette à toutes les distances et dans toutes les conditions d’éclairage en plus d'un confort tout au long de la journée
NOUVEAU
p.bibeault@mnp.ca
Avant d’investir dans un projet, posez-vous les bonnes questions
Que ce soit pour acquérir un bâtiment, réaliser des rénovations ou acheter des équipements, ces décisions doivent se prendre en se posant les questions pertinentes. Pour vous assurer de faire des choix éclairés, voici quelques questions à vous poser.
Pour vous guider, considérez les différents éléments présentés ci-dessous. Ce sont les bases utilisées pour évaluer des projets tant pour des PME que pour de grandes entreprises.
Améliorer la qualité du service
L’investissement peut avoir un impact sur la qualité du service à la clientèle. Ainsi, il permettra de créer un nouveau service ou de bonifier un service déjà offert à la clinique. Prenons en exemple le biomètre qui permet d’offrir à votre clientèle un suivi plus précis pour le contrôle de leur myopie.
Qui est Pierre-Olivier Bibeault ?
Expert dans la niche des professionnels de la santé, Pierre-Olivier Bibeault, CPA, est directeur au sein de la division Certification et comptabilité du bureau de Drummondville de MNP et agit comme conseiller d’affaires auprès de professionnels du secteur de la santé. Sa conjointe est d’ailleurs optométriste et propriétaire de sa propre clinique; par conséquent, les enjeux liés à ce domaine lui sont familiers, notamment en matière d’investissement.


Très à l’aise pour vulgariser les notions les plus complexes, il sait comprendre la réalité des entrepreneurs et aller au-delà des chiffres.
Reconnu et apprécié pour son côté humain et rassembleur, il s’implique aussi à fond dans le comité social du bureau et accueille la relève avec enthousiasme. La grande famille MNP est très importante à ses yeux et, pour lui, les clients en font aussi partie.
Lorsque vient le temps d’investir dans sa clinique, l’optométriste propriétaire doit effectuer une solide analyse pour s’assurer de faire des choix judicieux. Dans cette évaluation, pour s’assurer d’avoir une vision globale, il est également essentiel d’intégrer différents volets à la réflexion, comme l’amélioration du service à la clientèle, l’attractivité de la clinique, mais aussi la satisfaction du personnel, un aspect particulièrement important en cette période de pénurie de main-d’œuvre. Si vous voulez déterminer avec précision la pleine valeur de votre investissement, ne négligez pas ces aspects lorsque viendra le temps de comparer les différentes options qui s’offrent à vous.
En plus de permettre à votre clinique d’offrir un nouveau service, cela contribuera à augmenter vos revenus ou à développer une nouvelle source de revenus qui, de plus, deviendront récurrents.
En ce qui concerne la bonification d’un service déjà proposé, une autre source de valeur ajoutée réside dans l’amélioration de l’efficience et de l’expérience, à la fois pour l’optométriste et pour le personnel au moment de son utilisation. On peut penser par exemple à automatiser davantage l’expérience du client, avec l’implantation du suivi de dossier électronique et à réduire d’un même coup le temps où une intervention humaine sera nécessaire.
44 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
CHRONIQUE LES CONSEILS D’AFFAIRES MNP
MONSIEUR PIERRE-OLIVIER
PAR
BIBEAULT, CPA AUDITEUR, DIRECTEUR, 819 473-7646
Cet investissement aura donc une plus grande valeur ajoutée qu’un autre qui nécessiterait d’alourdir les tâches des employés qui pourraient être à faible valeur ajoutée tant pour les clients que pour le personnel. Cette considération s’avère particulièrement importante dans un contexte où l’on peine déjà à recruter de la main-d’œuvre qualifiée.
Attractivité de la clinique et satisfaction de la main-d’œuvre
L’attractivité de la clinique et la satisfaction des employés vont de pair. Par conséquent, un investissement de choix est celui qui permettra d’attirer une nouvelle clientèle ainsi que de la main-d’œuvre qualifiée. Vous êtes à la recherche de relève ? Cet aspect devrait peser particulièrement lourd dans la balance.

Si vous envisagez des travaux de rénovation, une amélioration de la satisfaction globale vis-à-vis de la clinique, tant de la part des clients que du personnel, ces préoccupations devraient aussi se trouver au cœur de la conception de votre projet.
Les aspects financiers
Pour analyser les chiffres de façon objective, assurez-vous que votre information financière est établie sur la même base, soit mensuelle ou annuelle, pour vos revenus et vos dépenses.
De cette façon, vous pourrez comparer les honoraires ou les revenus supplémentaires qui seront perçus aux coûts d’acquisition et aux frais connexes. N’oubliez pas d’inclure les frais relatifs à la formation, au matériel, à l’aménagement de l’espace et au financement, qui devraient aussi faire partie de l’équation. Cela vous permettra d’évaluer le rendement sur votre investissement.
Les délais de recouvrement
Étape suivante : déterminez sur combien de temps vous souhaiteriez rentabiliser votre investissement et utilisez cette estimation comme durée du projet pour fins d’analyse. Ces délais sont variables, mais vous pourriez vous baser sur une période de rentabilisation de trois à cinq ans pour un équipement, tout dépendant de sa désuétude technologique, sur la durée du bail pour une amélioration locative ou sur la durée du prêt pour l’acquisition d’un immeuble.
Le financement
Par la suite, il faudra vous pencher sur le financement en tant que tel. Actuellement, en raison des taux d’intérêt élevés, lorsque cela est possible et si une meilleure utilisation n’était pas déjà prévue, il pourrait être plus intéressant qu’auparavant d’utiliser vos liquidités excédentaires pour vous autofinancer en partie.
Quand on parle de meilleure utilisation, on fait ici référence au coût d’opportunité qui consiste à comparer le taux d’intérêt au rendement que l’on pourrait obtenir sur des placements sûrs, ou encore le rendement prévu d’un autre projet qui n’aurait pas à être financé. D’un point de vue quantitatif, il est en effet primordial de comparer le coût que représente le fait d’investir ses capitaux dans un projet, à celui de les placer ailleurs.
Rappelez-vous qu’il est important de ne pas mettre tous ses œufs dans le même panier. Autrement dit, il est crucial de diversifier, une règle qui s’applique aussi bien à l’investissement qu’au financement. La mise de fonds, les intérêts et les revenus de placement sont les œufs, et le panier votre portefeuille !
L’aide gouvernementale
En résumé, rappelez-vous qu’un optométriste propriétaire devrait s’assurer que son entreprise demeure compétitive en investissant sur une base constante, tant dans les équipements que dans les installations. Sa vision doit être axée sur le long terme, avec des retombées réparties sur plusieurs années. Les investissements peuvent ne pas porter uniquement sur du matériel, des rénovations ou de nouveaux équipements par exemple, il peut aussi s’agir d’éléments intangibles comme votre image de marque, votre site Web ou la numérisation de la gestion de la clinique.
Afin de stimuler les investissements, au cours des dernières années, les gouvernements ont mis en place diverses mesures au profit des entreprises. Cela pourrait constituer un coup de pouce financier considérable pour vos projets futurs et actuels.
Pensons notamment à la passation en charges immédiate et à la déduction pour amortissement accélérée. Désormais, les deux paliers de gouvernement permettent de récupérer plus rapidement la déduction de l’investissement que par le passé.
45 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Par ailleurs, il faut se rappeler que l’engagement des employés est essentiel pour réduire les risques de résistance au changement de la part de ces derniers.
Voici quelques exemples concrets : une clinique au Québec ayant un revenu net imposable inférieur à 500 000 $ paiera généralement autour de 12,2 % d’impôts. Une entreprise avec un revenu net imposable s’approchant de 500 000 $ pourrait demander de consulter son comptable afin d’optimiser sa situation fiscale selon ses projets. Notez que les revenus nets imposables de votre clinique supérieurs à 500 000 $ seront imposés généralement à 26,5 %, soit plus du double.
L’impact d’un investissement admissible à une déduction complète sur un investissement de 100 000 $ sera une réduction de l’impôt à payer de 12 200 $ la première année de l’acquisition pour une entreprise bénéficiant d’une déduction pour petite entreprise. Cela représentera 26 500 $ lorsque cette déduction sera appliquée à un revenu net imposable supérieur à 500 000 $.
Avec ces informations en main, vous serez en mesure de déterminer ce que vous coûtera réellement votre projet et ce qu’il vous rapportera sur une période déterminée. N’hésitez pas à contacter notre équipe et à venir en discuter avec nous. Nos experts chevronnés sauront vous accompagner et vous conseiller pour faire de votre investissement un succès.
Nous vous invitons à consulter les différentes chroniques MNP de la dernière année; processus transactionnel, vente d’une clinique, impôts personnels, conseils aux jeunes optométristes, cybersécurité, tableaux de bord ou la rétention des employés.


Voyez-y clair avec notre équipe dévouée aux professionnels de la vue
Nos experts peuvent vous guider dans vos préparatifs fiscaux.
46 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Cette mesure vous permet donc de réduire vos impôts plus rapidement qu’avec les taux prescrits.
MNP.ca Partout où mènent les affaires
Pierre-Olivier Bibeault, CPA auditeur, Directeur | 819.473.7646 | p.bibeault@mnp.ca

Démystifier la Loi sur la protection des renseignements personnels dans le secteur privé : votre guide pour éviter les violations coûteuses
Que ce soit en personne ou à distance par l’utilisation de moyens technologiques, la pratique de l’optométrie implique nécessairement que vous soyez en possession de renseignements personnels concernant vos patients. Or, entre septembre 2022 et mai 2023, 145 déclarations d’incidents de confidentialité représentant un risque de préjudice sérieux ont été recueillies par la Commission d’accès à l’information du Québec (« CAI »)1. Le Québec opère un virage important avec l’entrée en vigueur de nombreuses dispositions de la réforme de la Loi sur la protection des renseignements personnels dans le secteur privé2 (« Loi sur le privé »). Voici un guide pour vous familiariser avec ces nouvelles exigences.
Votre présence sur le Web : informer de façon claire

Conformité et gouvernance : un tandem indispensable
Depuis septembre 2022, toute entreprise doit nommer un responsable de la protection des renseignements personnels (« responsable de la PRP »). Ce rôle revient automatiquement à la personne ayant la plus haute autorité au sein de votre clinique, à moins que vous ne nommiez une autre personne à ce rôle. À partir du 22 septembre 2023, toutes les entreprises dans le secteur privé devront avoir mis en place des politiques et des pratiques en matière de gouvernance et de protection des renseignements personnels notamment en ce qui concerne la confidentialité, la conservation et la destruction des renseignements personnels. Un aide-mémoire3 a d’ailleurs été préparé par le Barreau du Québec afin de faciliter la mise en place des changements requis par la loi.

Si vous exploitez un site Internet ou recueillez par un moyen technologique des renseignements personnels, veillez à publier votre politique de confidentialité sur votre site Internet et à la mettre à jour. Il faut éviter le jargon juridique et utiliser un style de rédaction clair et simple, compréhensible pour tous. Cette politique devrait indiquer les types de renseignements recueillis, les personnes qui y ont accès, les modalités de conservation et de partage des données, ainsi que la durée de conservation. Il est également important d’indiquer si les informations peuvent être communiquées à l’extérieur du Québec et les mesures de sécurité mises en place. Les droits d’accès, de rectification et de retrait des renseignements personnels doivent être clairement précisés, tout comme les coordonnées du responsable de la PRP. La politique relative aux témoins (cookie) devra peut-être être mise à jour pour informer les utilisateurs lors de la collecte de données de l’utilisation d’une telle technologie et des moyens pour paramétrer l’utilisation des témoins.
1 « 2023-05-25 Diffusion proactive - Incidents de confidentialité déclarés » Commission d’accès à l’information du Québec, https://www.cai.gouv.qc.ca/documents/Incidents%20declares_Sept_2022_mai_2023.pdf.
2 Loi sur la protection des renseignements personnels dans le secteur privé, RLRQ, c. P-39.1, « Loi sur le privé » 3 « Aide-mémoire concernant la Loi 25 », Barreau du Québec, https://www.barreau.qc.ca/media/3471/aide-memoire-loi-25.pdf.
48 CHRONIQUE JURIDIQUE OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
PAR ME JESSICA APOLLON-AUGUSTE, AVOCATE GROUPE FBA
877 579-7052
1
Consentement éclairé : l’importance de réviser vos documents clés
Vous devez donc réviser vos modèles de clauses contractuelles concernant le traitement des renseignements personnels pour vous assurer de leur conformité, notamment en ce qui concerne les mesures de sécurité pour protéger les renseignements personnels. Lorsque le fournisseur de service est membre d’un ordre professionnel ou est un organisme public, cette obligation ne s’applique pas6 bien qu’un contrat écrit soit requis.
Gestion des incidents de confidentialité :
agissez rapidement pour protéger
vos données !
Le consentement doit être spécifique à chaque objectif et non formulé de manière vague et générale. Par exemple, les personnes concernées doivent pouvoir consentir à la politique de confidentialité et, séparément, accepter les communications marketing. En cas de refus de consentement, vous devez expliquer les conséquences d’un tel refus à la personne concernée et le noter dans son dossier. Pour les renseignements personnels sensibles, comme les données médicales, le consentement explicite est préférable.
À titre d’employeur, vous devez également obtenir le consentement de vos employés pour le traitement de leurs renseignements personnels et envisager une politique de confidentialité interne. Vous pouvez également former votre équipe afin de les sensibiliser aux principes en matière de protection des renseignements personnels pour diminuer les risques d’incidents de confidentialité.
Le consentement sera désormais présumé si la personne fournit volontairement les informations requises pour obtenir un service sans avoir nécessairement été informée par le professionnel. Dans ce cas, ce consentement présumé permet uniquement l’utilisation de ces informations pour le service demandé4
Évaluer pour mieux protéger : l’évaluation des facteurs relatifs à la vie privée (« EFVP »)
Avant tout projet ou contrat impliquant de nouvelles technologies ou le traitement de renseignements personnels, une évaluation des facteurs relatifs à la vie privée est nécessaire. Des directives à cet effet ont aussi été publiées par la CAI5
De plus, toute communication de renseignements personnels à une personne ou un organisme pour fournir le service sans le consentement de la personne concernée doit faire l’objet d’un contrat écrit.
� Un employé accède aux informations dans le dossier d’un client sans autorisation;
� Un courriel est envoyé au mauvais destinataire et contient des renseignements personnels;
� Une brèche de sécurité de la base de données est soupçonnée.
Qu’ont en commun ces trois situations ? Il pourrait s’agir d’incidents de confidentialité si on soupçonne que l’accès, l’utilisation ou la communication non autorisée de renseignements personnels a eu lieu. La perte d’un renseignement personnel ou la brèche du système de sécurité peut aussi être un incident de confidentialité7
Lorsque survient un incident de confidentialité, vous devez mettre en place des mesures pour réduire le risque d’impact pour les personnes concernées et procéder à l’évaluation du risque de préjudice. Cet incident doit aussi être consigné dans le registre des incidents de confidentialité, qu’il soit grave ou non.
Cette évaluation du niveau de risque est effectuée par le responsable de la PRP en suivant la grille et la procédure mise en place. Vous devez notamment évaluer les aspects suivants : intention malicieuse de la personne, nature sensible des renseignements concernés, impact d’une possible brèche pour les personnes concernées.
4 Ibid Loi sur le privé. art. 8.3.
5 https://www.cai.gouv.qc.ca/espace-evolutif-modernisation-lois/thematiques/evaluation-facteurs-relatifs-vie-privee/
6 Ibid, note 2, art. 18.3.
7 Idem, art. 3.6.
8 Des modèles d’avis à la Commission d’accès à l’information sont disponibles sur leur site Internet : https://www.cai.gouv.qc.ca/formulaires-et-lettres-types/pour-les-entreprises-privees/
49 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
« Je reconnais et j’accepte les termes prévus à la Politique de confidentialité et j’accepte que la clinique communique avec moi à des fins de communication marketing. »
Vous devez informer rapidement par écrit la Commission d’accès à l’information (« CAI ») et les personnes concernées lorsque l’incident de confidentialité représente un risque de préjudice sérieux8.
Au-delà de la réputation : les coûts élevés d’une violation de la Loi sur le privé
Certaines violations à cette législation peuvent nuire à la réputation de votre entreprise et occasionner des pertes de revenus, d’achalandage et même des poursuites judiciaires. De plus, la CAI pourra désormais émettre un avis de non-conformité lorsque des manquements à la loi sont constatés. L’entreprise devra alors prendre sans délai les mesures requises pour remédier au manquement. À défaut, l’entreprise pourra faire l’objet de diverses sanctions.
Les sanctions administratives pécuniaires peuvent s’avérer très coûteuses : pour une entreprise, une pénalité équivalente au plus élevé de ces montants sera imposée : soit une somme pouvant aller jusqu’à 10 000 000 $ ou 2 % du chiffre d’affaires mondial de l’exercice financier précédent. Des poursuites pénales peuvent aussi être entamées par la CAI contre l’entreprise et les hauts dirigeants et les administrateurs si les circonstances le justifient9
La conformité à la loi est un processus continu. En vous familiarisant avec ces exigences, en mettant en place des politiques claires et des mesures de sécurité appropriées et en formant adéquatement votre personnel, vous pourrez éviter les violations coûteuses et renforcer la confiance de vos patients. La non-conformité peut entraîner des sanctions sévères, tant sur le plan financier que sur la réputation de votre entreprise.
Si vous avez des questions sur ce sujet ou sur toute autre question juridique, vous pouvez contacter les avocats de votre ligne d’assistance téléphonique juridique gratuite du lundi au vendredi de 8 h à 18 h en composant le 1-877-579-7052.

50 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
9 « Cadre général d’application des sanctions administratives pécuniaires », Commission d’accès à l’information du Québec, https://www.cai.gouv.qc.ca/documents/CAI_Cadre_application-SAP.pdf.
Il est PLUS FACILE DE COMMENCER la thérapie HYLO®!
NOUVELLE TAILLE D'EMBALLAGE DE DÉPART
ADDITIONNELLE
MÊMES
AVANTAGES HYLO®
Nouvelle taille d'emballage de départ additionnelle et prix

Mêmes avantages HYLO® que vous aimez:
Sans agent de conservation, sans phosphate et un soulagement durable de la sécheresse oculaire.
Hyaluronate de haute qualité (masse moléculaire élevé) pour une sensation HYLO® inégalée.

Flacon sans entrée d'air sûr, de conception allemande, distribuant une goutte à la fois.
© 2023 CANDORVISION | UNE DIVISION DE CANDORPHARM INC.
CP 23073 MONTR É AL, CANADA H4A 1T0 | T: 5143805270
candorvision.com

Données sur fichier

PAR LE DOCTEUR JEAN-PIERRE LAGACÉ OPTOMÉTRISTE, M.Sc.

CHRONIQUE ACTUALITÉS
HYLO® mini – Il est maintenant plus facile de commencer la thérapie HYLO® contre la sécheresse oculaire ! CandorVisionMD (une division de CandorPharm inc.) est ravie d’annoncer le lancement d’HYLO® mini, le tout nouveau membre de la famille de collyres lubrifiants HYLO® sans agents de conservation ni phosphate.
La sécheresse oculaire touche des millions de Canadiens. Il s’agit d’un trouble complexe et multifactoriel du film lacrymal qui peut endommager la surface oculaire et qui peut être dû à la climatisation, à l’usage prolongé des écrans numériques, aux changements hormonaux, aux allergies, aux médicaments, à l’environnement, à la chirurgie oculaire et aux lésions oculaires.
La sécheresse oculaire est généralement traitée en premier lieu avec des collyres lubrifiants. Le choix du collyre peut faire toute la différence : les larmes artificielles contenant des agents de conservation peuvent endommager la surface oculaire et les lentilles cornéennes et provoquer des allergies. Les lubrifiants contenant des tampons à base de phosphate peuvent causer des dépôts de phosphate de calcium insolubles à l’eau sur les couches cellulaires externes de la cornée. Les produits contenant de l’acide hyaluronique de faible masse moléculaire peuvent s’avérer peu efficaces voire même aggraver les symptômes de la sécheresse oculaire. Le choix d’un collyre lubrifiant sans agent de conservation et sans phosphate, contenant de l’hyaluronate de sodium de haute masse moléculaire, permet d’éviter tous ces risques dès le départ.
Le premier collyre lubrifiant multidose sans agent de conservation au Canada, a révolutionné la norme de soins pour les Canadiens souffrant de sécheresse oculaire. Depuis, CandorVisionMD a reçu d’innombrables témoignages positifs de patients et des retours enthousiastes d’ophtalmologues, d’optométristes et d’autres professionnels de la santé. Nombreux sont ceux qui ont demandé à CandorVisionMD d’ajouter une version d’HYLO® dans un plus petit format, de taille d’emballage de départ.
« Nous avons été attentifs à vos retours et nous sommes fiers de vous présenter HYLO® mini, une nouvelle taille d’emballage de départ de 150 gouttes à un prix de départ, avec les mêmes avantages HYLO® que vous aimez. HYLO® mini permet aux professionnels de la santé et à leurs patients de commencer plus facilement la thérapie HYLO® et de sentir la différence. » HYLO® mini offre les mêmes avantages exceptionnels d’HYLO® qu’aiment ses fidèles utilisateurs : HYLO® mini est sans agent de conservation, sans phosphate et se présente dans le même flacon sans entrée d’air sécuritaire de conception allemande, qui distribue une goutte à la fois. HYLO® mini contient de l’hyaluronate de sodium de haute qualité et de masse moléculaire élevée pour un soulagement immédiat et durable. Il convient au traitement des symptômes légers à modérés de la sécheresse oculaire, à la réhumidification des lentilles cornéennes et à l’utilisation post-chirurgicale.
« HYLO® mini contribuera à accroître notre succès auprès des patients, dit Dr Frank Heidemann. La nouvelle taille d’emballage de départ offre de nombreux avantages : une première expérience HYLO® plus facile pour les patients hésitants et un outil supplémentaire pour les professionnels de la santé qui s’occupent des patients souffrant de sécheresse oculaire. » HYLO® mini est disponible partout au Canada dans des cliniques d’optométrie et d’ophtalmologie sélectionnées, avec la famille HYLO® de traitements contre la sécheresse oculaire et CALMO®/NACLINOMD pour l’hygiène des paupières, ainsi que dans les pharmacies, derrière le comptoir.

Atropine 0,01 % composée que contient le flacon ?
Objectif : Décrire l’étiquetage, les pratiques d’emballage et les caractéristiques de l’atropine ophtalmique à 0,01 % composée.
Méthodes : Un échantillon de commodité de parents d’enfants à qui l’on avait déjà prescrit de l’atropine à faible concentration pour le traitement de la myopie a été randomisé pour obtenir une solution ophtalmique d’atropine à 0,01 % dans l’une des neuf pharmacies d’officine. Les produits ont été analysés en fonction de divers attributs de qualité importants. Les principaux résultats étaient les pratiques d’étiquetage, la concentration d’atropine et d’acide tropique, le pH, l’osmolarité, la viscosité et les excipients dans les échantillons d’atropine à 0,01 % obtenus auprès de neuf pharmacies composées aux États-Unis.
Résultats : Vingt-quatre échantillons provenant de neuf pharmacies ont été analysés. La taille médiane des bouteilles était de 10 ml (intervalle de 3,5 à 15 ml), et huit des neuf pharmacies utilisaient des bouteilles en plastique transparent. Les recommandations d’entreposage variaient et se répartissaient également entre la réfrigération (33 %), la température ambiante (33 %) et un endroit frais, sombre et sec (33 %). Les dates limites d’utilisation allaient de 7 à 175 jours (médiane : 91 jours). Le pH médian des échantillons était de 7,1 (fourchette de 5,5 à 7,8). La concentration médiane mesurée par rapport à la concentration prescrite était de 93,3 % (70,4 %-104,1 %). Un quart des échantillons étaient inférieurs à la concentration cible minimale de 0,01 % fixée à 90 %.

Conclusions : Il existe une grande variété de pratiques de formulation et d’étiquetage incohérentes pour les préparations d’atropine à 0,01 % prescrites pour ralentir la progression de la myopie chez l’enfant.
Source : Richdale K, Skidmore KV, Tomiyama ES, Bullimore MA. Compounded 0.01% Atropine-What's in the Bottle ? Eye Contact Lens. 2023 Jun 1;49(6):219223. doi: 10.1097/ICL.0000000000000990. Epub 2 023 Apr 5. PMID : 37 022 143; PMCID : PMC10194055.
52 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Selon les résultats d’une étude présentés lors de la réunion annuelle de l’American Glaucoma Society, une lentille de contact souple permettant de surveiller la PIO s’est révélée comparable au tonomètre Goldmann, « l’étalon-or actuel ».

La lentille non invasive et sans électronique miLens de Smartlens inc. a permis d’obtenir des mesures de la PIO qui correspondaient à celles obtenues à l’aide de la tonométrie d’aplanation Goldmann (TAG), a annoncé la société dans un communiqué de presse.
Soixante-dix-huit pour cent de toutes les mesures de pression effectuées par miLens se situaient à moins de 2 mm Hg de celles effectuées avec la tonométrie par aplanation de Goldmann, précise le communiqué. Aucun événement indésirable majeur n’a été signalé et les 25 participants à l’étude ont fait part d’un grand confort et d’une grande facilité d’utilisation.
« Ces excellents résultats cliniques pour miLens représentent une avancée majeure dans le domaine de la surveillance de la PIO », a déclaré Savas Komban, PDG de Smartlens, dans le communiqué, ajoutant que « miLens a le potentiel de faire progresser et de transformer les soins du glaucome en fournissant une surveillance pratique et fiable de la PIO qui peut améliorer de manière significative les résultats pour les patients ».
MiLens est destiné à « nous permettre de surveiller la PIO au cours des activités quotidiennes des patients », a déclaré Komban à Healio. Une PIO élevée est le principal facteur de risque traitable du glaucome, la principale cause de cécité irréversible, mais il existe peu d’options pour la mesurer en dehors d’une clinique.
Source : https://www.healio.com/news/optometry/20230530/iopmeasuringcontact-lens-nearly-as-good-as-goldmann-applanation-tonometryin-study

Conception : Méta-analyse de onze études de cohortes basées sur la population du consortium European Eye Epidemiology (E3).
Participants : Un total de 143 240 participants ont été inclus dans les analyses du glaucome et 47 177 participants dans les analyses de la PIO.
Méthodes : Nous avons examiné les associations entre quatre catégories de médicaments systémiques (antihypertenseurs : bêtabloquants, diurétiques, inhibiteurs calciques, alpha-agonistes, inhibiteurs de l’enzyme de conversion de l’angiotensine, inhibiteurs des récepteurs de l’angiotensine II; hypolipidémiants; antidépresseurs; antidiabétiques) et la prévalence du glaucome et la PIO. La vérification du glaucome et la méthode de mesure de la PIO étaient conformes aux protocoles des études individuelles. Des analyses de régression multivariables ont été effectuées dans chaque étude et les résultats ont été regroupés à l’aide de méta-analyses à effets aléatoires. Les associations avec les médicaments antidiabétiques ont été examinées uniquement chez les participants diabétiques.
Principaux indicateurs de résultats : prévalence du glaucome et PIO.
Résultats : Dans les méta-analyses de nos modèles multivariables ajustés au maximum, l’utilisation d’inhibiteurs calciques était associée à une prévalence plus élevée du glaucome (odds ratio [OR] avec l’intervalle de confiance à 95 % [IC 95 %] correspondant : 1,23 [1,08 à 1,39]). Cette association était plus forte pour les CCB en monothérapie ayant des effets cardiaques directs (OR [95 % CI] : 1,96 [1,23 à 3,12]). L’utilisation d’autres médicaments antihypertenseurs, hypolipidémiants, antidépresseurs ou antidiabétiques n’a pas été clairement associée au glaucome. L’utilisation de bêtabloquants systémiques a été associée à une PIO plus faible (bêta [IC à 95 %] : -0,33 [-0,57 à -0,08] mm Hg). La monothérapie de bêtabloquants systémiques sélectifs (bêta [IC 95 %] : -0,45 [-0,74 à -0,16] mm Hg) et non sélectifs (bêta [IC 95 %] : -0,54 [-0,94 à -0,15] mm Hg) a été associée à une PIO plus faible. Il existait une association suggestive entre l’utilisation de diurétiques à haut plafond et une baisse de la PIO (bêta [IC 95 %] : -0,30 [-0,47; -0,14] mm Hg), mais pas lorsqu’ils étaient utilisés en monothérapie. L’utilisation d’autres médicaments antihypertenseurs, hypolipidémiants, antidépresseurs ou antidiabétiques n’était pas associée à la PIO.
Association entre la prise de médicaments systémiques, le glaucome et la pression intraoculaire : le
consortium E3
But de l’étude : Étudier l’association des médicaments systémiques couramment utilisés avec le glaucome et la pression intraoculaire (PIO) dans la population européenne.
Conclusions : Nous avons identifié une association potentiellement néfaste entre l’utilisation des CCB et la prévalence du glaucome. En outre, nous avons observé et quantifié l’association d’une PIO plus basse avec l’utilisation de bêtabloquants systémiques. Ces deux résultats sont potentiellement importants étant donné que les patients atteints de glaucome utilisent fréquemment des médicaments antihypertenseurs systémiques. Déterminer si l’association CCB est causale devrait être une priorité de recherche.
53 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Une étude montre que les lentilles de contact mesurant la PIO sont presque aussi efficaces que la tonométrie par aplanation de Goldmann
Étude comparative évaluant l’efficacité de l’azithromycine topique par rapport à la doxycycline orale dans le traitement du dysfonctionnement des glandes de Meibomius
Résumé
Objectif : Évaluer l’efficacité des gouttes d’azithromycine topiques par rapport à la doxycycline orale dans le dysfonctionnement des glandes de Meibomius.
Méthodes : L’essai prospectif randomisé a été mené de décembre 2019 à juin 2020 au complexe médical Qazi Hussain Ahmad, Nowshera, Pakistan, et comprenait des patients des deux sexes âgés de 26 à 42 ans présentant une blépharite postérieure de longue date/un dysfonctionnement des glandes de Meibomius. Les sujets ont été répartis au hasard en deux groupes égaux. Il a été conseillé aux deux groupes d’appliquer des compresses chaudes et de masser les paupières trois fois par jour pendant 5 minutes chacune pendant 4 semaines. En outre, le groupe A a reçu des gouttes d’azithromycine à 1 % 2 fois par jour pendant 1 semaine, puis une fois par jour pendant 3 semaines, tandis que le groupe B a reçu 100 mg de doxycycline par voie orale une fois par jour pendant 4 semaines. L’état initial, l’état à mi-parcours après 2 semaines et l’état après l’intervention, y compris les symptômes subjectifs, ont été comparés. Résultats : Sur les 60 sujets inscrits, il y en avait 30 (50 %) dans chacun des deux groupes; 32 (53,3 %) hommes et 28 (46,4 %) femmes. Alors que les 30 (100 %) participants du groupe A ont terminé l’essai sans réaction indésirable au médicament, 8 (26,7 %) du groupe B ont abandonné en cours de route en raison d’anorexie/nausée et d’inconfort gastro-intestinal. Par rapport à la situation de départ, une réduction des caractéristiques subjectives et objectives de la maladie a été observée dans les deux groupes, quel que soit le sexe (p = 0,08). Aucune différence significative n’a été mise en évidence entre les groupes en ce qui concerne le taux de guérison des symptômes et l’amélioration de la sensation de corps étranger (p > 0,05). Le traitement du groupe A a amélioré la rougeur oculaire, tandis que le groupe B s’est avéré meilleur en ce qui concerne la guérison de l’obstruction des glandes de Meibomius et la coloration de la cornée (p < 0,05).

Conclusion : L’azithromycine topique et la doxycycline orale étaient toutes deux efficaces et avaient leur propre avantage en ce qui concerne l’amélioration des symptômes dans le traitement du dysfonctionnement des glandes de Meibomius.
Source : Ahmad A, Rehman M. Comparative study evaluating the efficacy of topical azithromycin versus oral doxycycline in the treatment of meibomian gland dysfunction. J Pak Med Assoc. 2023 May;73(5):995-999. doi : 10,47391/
JPMA.6732. PMID : 37 218 224.

Les chercheurs présentent les dernières mises à jour de l’étude ARMOR
Malgré des tendances positives encourageantes pour le staphylocoque doré, la multirésistance, c’est-à-dire l’insensibilité microbienne à au moins trois classes de médicaments, est encore courante pour de nombreux organismes.
Les infections à staphylocoque se sont révélées plus sensibles à certains médicaments plus anciens dans l’étude ARMOR la plus récente. Photo : Aaron Bronner, OD.
Traiter les infections oculaires est déjà assez difficile lorsque les médicaments fonctionnent comme prévu, mais c’est encore pire lorsque le micro-organisme en cause est résistant ou faiblement sensible au traitement. Les staphylocoques sont des agents pathogènes connus dans les infections ophtalmiques, et la résistance aux antibiotiques de ces bactéries est une préoccupation clinique. L’étude ARMOR (Antibiotic Resistance Monitoring in Ocular micRoorganisms), la seule étude de surveillance nationale de ce type, recueille des données in vitro spécifiques aux pathogènes oculaires courants. Avec deux affiches de recherche, la même équipe a présenté ses conclusions sur la 14e année de collecte de données de l’étude lors de l’ARVO 2023 à La Nouvelle-Orléans. Chacune d’elle indique que, avec des données préliminaires indiquant des taux de résistance plus faibles, en particulier chez Staphylococcus aureus, la multirésistance aux médicaments était fréquente parmi les souches résistantes à la méthicilline.
Staphylococcus aureus, les staphylocoques à coagulase négative (CoNS), Streptococcus pneumoniae, Pseudomonas aeruginosa et Haemophilus influenzae provenant d’infections oculaires ont été prélevés dans le cadre d’ARMOR et soumis à un laboratoire central pour confirmation de l’espèce et antibiogramme in vitro. Les concentrations minimales inhibitrices de 16 antibiotiques (10 classes de médicaments) ont été déterminées et interprétées.
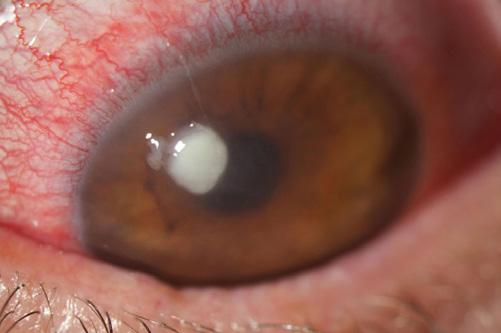
54 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les 142 isolats de CoNS présentaient la résistance la plus élevée, avec une résistance à l’azithromycine, à l’oxacilline/ méthicilline, à la triméthoprime, à la clindamycine et à la tétracycline observée chez 60 %, 37 %, 28 %, 27 % et 22 % des isolats, respectivement. Parmi les 161 isolats de S. aureus, 46 % étaient résistants à l’azithromycine, mais <20 % des isolats étaient résistants à d’autres médicaments. La multirésistance (réponse faible ou inefficace à trois classes de médicaments ou plus) a été observée chez 14 % des S. aureus, 39 % des CoNS et chez 59 % et 88 % de leurs souches résistantes à la méthicilline, respectivement. Parmi les cinq isolats de S. pneumoniae, 60 % étaient résistants à l’azithromycine, à la pénicilline orale et à la tétracycline. Bien que les 72 isolats de P. aeruginosa aient été résistants à la polymyxine B, <5 % étaient résistants à d’autres médicaments; aucune résistance n’a été trouvée parmi les 17 isolats de H. influenzae.1
« La signification clinique de ces données in vitro n’est pas claire si l’on ne tient pas compte de la pharmacocinétique oculaire des antibiotiques testés », concluent les chercheurs dans leur résumé1
L’autre étude de l’équipe a examiné les tendances de la résistance au fil du temps parmi les isolats de staphylocoques collectés de 2009 à 2022 dans ARMOR. Au total, 2 999 S. aureus et 2 575 CoNS ont été inclus dans leur analyse2
La résistance in vitro a diminué à la méthicilline/oxacilline (S. aureus, 39 % en 2009 à 18 % en 2022; CoNS, 50 % en 2009 à 37 % en 2022) et à la ciprofloxacine (S. aureus, 39 % en 2009 à 17 % en 2022; CoNS, 46 % en 2009 à 20 % en 2022). En outre, chez S. aureus, la résistance à l’azithromycine a diminué (62 % en 2009 à 46 % et 9 % en 2022), de même que la résistance à la tobramycine (24 % en 2009 à 9 % en 2022), tandis qu’une augmentation de la résistance au chloramphénicol a été observée (7 % en 2009 à 3 % en 2022, avec un pic à 30 % en 2021). Une multirésistance cumulative (trois classes d’antibiotiques ou plus) a été observée chez 30 % des S. aureus et 41 % des CoNS, ainsi que chez 76 % et 79 % de leurs isolats résistants à la méthicilline, respectivement.
Les chercheurs ont également noté que les données relatives à la résistance devaient être prises en compte en combinaison avec la pharmacocinétique oculaire connue des antibiotiques. Cependant, ils ont souligné cette fois que les praticiens devraient également prendre en compte les données de résistance lors du choix d’un traitement empirique pour les infections oculaires à staphylocoque en particulier.2
Contenu du résumé original © Association for Research in Vision and Ophthalmology 2023.
RÉFÉRENCES
1. Sanfilippo CM, DeCory H, Asbell PA. Antibiotic resistance among ocular pathogens – an update from the 2022 ARMOR Study. ARVO 2023 annual meeting.
2. Asbell PA, Sanfilippo CM, DeCory H. Longitudinal analysis of in vitro antibiotic resistance rates among ocular staphylococci collected in the ARMOR Study. ARVO 2023 annual meeting.
Source : https://www.reviewofoptometry.com/article/researchers-present-latestarmor-study-updates
Nanoscope Therapeutics se concentre sur une thérapie optogénétique exclusive activée par la lumière ambiante pour restaurer la vision chez les personnes souffrant de diverses maladies dégénératives héréditaires de la rétine, notamment la rétinite pigmentaire, la maladie de Stargardt et la dégénérescence maculaire sèche (DMLA).

Les maladies génétiques dégénératives de la rétine entraînent une perte de vision car les cellules de la rétine deviennent progressivement dysfonctionnelles. Les thérapies géniques exclusives de Nanoscope corrigent la situation en introduisant des molécules sensibles à la lumière, appelées opsines multi-caractéristiques (MCO), dans les cellules de la rétine.
Nanoscope Therapeutics développe des thérapies géniques optogénétiques utilisant l’opsine multicaractéristique (MCO) pour resensibiliser la rétine à la détection de faibles niveaux de lumière. Ces thérapies ont le potentiel de restaurer la vision de millions de personnes malvoyantes souffrant de maladies dégénératives de la rétine, notamment la rétinite pigmentaire, la maladie de Stargardt et la dégénérescence maculaire sèche liée à l’âge (DMLA).
MCO-010 pour la RP et la maladie de Stargardt Notre produit phare, le MCO-010, est en cours de développement clinique pour la rétinite pigmentaire (RP) et la maladie de Stargardt, deux maladies rares de la rétine qui entraînent la cécité. Le MCO-010 a reçu la désignation de médicament orphelin et de procédure accélérée par la Food and Drug Administration des États-Unis pour ces deux maladies.
Les MCO ont le potentiel de traiter toutes les formes de dégénérescence rétinienne et sont applicables aux patients souffrant de lésions complètes ou partielles de la rétine.
La thérapie génique MCO-010 de Nanoscope utilise une injection intraoculaire pratique et bien établie pour délivrer un gène qui code pour la protéine MCO sensible à la lumière ambiante dans les cellules rétiniennes. Ces thérapies visent à permettre aux cellules rétiniennes de détecter la lumière afin que les patients atteints de rétinite pigmentaire ou de la maladie de Stargardt puissent voir à nouveau.
Voici les essais cliniques complétés ou en cours :
Ongoing Observational Study in Advanced RP
NCT05820100 (en cours de recrutement) est une étude observationnelle multicentrique chez des patients atteints de RP à un stade avancé.
STARLIGHT : Résultats de la phase 2 à 6 mois pour le MCO-010 dans la maladie de Stargardt
STARLIGHT (6 patients traités, pas de recrutement actif) est un essai de phase 2 du MCO-010 chez des patients atteints de la maladie de Stargardt (NCT05417126).
55 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Efficacité
� Les patients atteints d’atrophie maculaire prédominante ont connu des améliorations cliniquement significatives de l’acuité visuelle (BCVA).
� Les patients MCO-010 ont présenté un gain d’environ 3 dB dans la sensibilité moyenne mesurée par la périmétrie du champ visuel Octopus.
� Les performances de base élevées en matière de mobilité guidée par la vision (MLYMT) et de reconnaissance d’objets (MLSDT) ont été maintenues tout au long de l’étude.
� Les patients Stargardt traités par MCO-010 ont rapporté des améliorations significatives dans les domaines clés des mesures de résultats rapportés par les patients : Lecture, couleur et contraste.
À retenir et prochaines étapes
Possibilité de répondre à un besoin important non satisfait : bénéfice substantiel pour les patients souffrant d’une perte de vision due à la dégénérescence maculaire de Stargardt (aucun traitement disponible aujourd’hui).
Cohérence de la réponse : améliorations de la fonction visuelle conformes à l’étude de phase 1/2 MCO-010 et à l’ECR de phase 2 b dans la RP.
Prochaines étapes : s’engager avec la FDA et d’autres organismes de réglementation sur l’avenir du MCO-010, dans le but de mettre rapidement cette nouvelle thérapie à la disposition des patients.
Sécurité
� Bien toléré, aucun événement indésirable grave n’est à déplorer.
� Profil de sécurité conforme au profil favorable observé dans les études Ph1/2a et Ph2b de MCO-010.
RESTORE: Topline Phase 2b Results for MCO-010 in Advanced RP.
RESTORE (18 patients traités, pas de recrutement actif) est un essai clinique multicentrique de phase 2 b, randomisé, en double aveugle, contrôlé par simulacre aux États-Unis pour la rétinite pigmentaire (NCT04945772).
Efficacité
� 88,9 % (16/18) des patients traités ont connu une amélioration cliniquement significative de 2 niveaux de luminance ou plus dans la mobilité guidée par la vision (MLYMT) ou la reconnaissance d’objets (MLSDT).
� 94,4 % (17/18) des patients traités ont connu une amélioration cliniquement significative du MLYMT ou de l’acuité visuelle (BCVA).
� 100 % (18/18) des patients traités ont connu une amélioration cliniquement significative du MLYMT, du MLSDT ou de la BCVA.
� Les patients traités ont connu une amélioration cliniquement significative de l’acuité visuelle de -0,34 LogMAR en moyenne.
Enseignements et prochaines étapes
Possibilité de répondre à un besoin important non satisfait : bénéfice substantiel pour les patients souffrant d’une perte de vision sévère due à une RP avancée (aucun traitement disponible aujourd’hui).
Cohérence de la réponse : améliorations de la fonction visuelle et profil d’innocuité cohérents avec l’étude précédente de phase 1/2 MCO-010.
Prochaines étapes : s’engager avec la FDA et d’autres organismes de réglementation sur l’avenir du MCO-010, dans le but de mettre rapidement cette nouvelle thérapie à la disposition des patients; déposer une demande de RMAT en avril 2023.
Sécurité
� Bien toléré, aucun événement indésirable oculaire ou systémique grave ou sévère n’a été signalé.
� Un EIG est survenu chez un patient traité par placebo.
� Incidence comparable d’effets indésirables graves1 dans les différents bras de l’étude.
Completed Phase 1/2a Trial in Advanced RP
NCT04919473 (terminé, 11 patients traités) était un essai clinique monocentrique de phase 1/2 pour la rétinite pigmentaire.
Efficacité
� 82 % (9/11) des patients traités ont présenté une amélioration cliniquement significative du MLYMT ou de l’acuité visuelle (BCVA).
� 64 % (7/11) des patients traités ont présenté une amélioration cliniquement significative de l’acuité visuelle.
� Les patients traités ont connu une amélioration cliniquement significative de l’acuité visuelle de -0,38 LogMAR en moyenne.
Enseignements et prochaines étapes
Première étude chez l’homme : bénéfice substantiel pour les patients souffrant d’une perte de vision sévère due à une RP avancée (aucun traitement disponible aujourd’hui).
Sécurité favorable : le traitement est bien toléré chez tous les sujets, aucun patient n’a pris de médicaments concomitants à la semaine 52.
Efficacité prometteuse : amélioration de la fonction visuelle dans les domaines de la navigation et de la vision fine.
Sécurité
� Bien toléré, aucun événement indésirable oculaire ou systémique grave ou sévère n’a été signalé.
� Inflammation légère à modérée, principalement autorésolutive.
56 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Six ans d’expérience de port chez des enfants participant à une étude de contrôle de la myopie avec MiSight® 1 day
Objectif : Évaluer l’expérience des enfants portant des lentilles de contact souples (CL) pendant un essai de MiSight® 1 day (omafilcon A, CooperVision, inc.), une CL journalière jetable à double foyer pour le contrôle de la myopie.
Méthodes : Essai randomisé à double masque d’une durée de 3 ans (partie 1) comparant les expériences avec MiSight 1 day et un contrôle à vision unique (Proclear® 1 day, omafilcon A, CooperVision, Inc.) d’enfants myopes néophytes (âgés de 8 à 12 ans). Les participants au traitement (n = 65) et au contrôle (n = 70) ont reçu des lentilles dans des sites au Canada, au Portugal, à Singapour et au Royaume-Uni. Les participants ayant terminé avec succès la première partie ont été invités à continuer à porter la lentille à double foyer pendant trois années supplémentaires (deuxième partie), et 85 participants ont terminé l’étude de six ans. Les enfants et les parents ont répondu à des questionnaires au début de l’étude, à une semaine, à un mois et tous les six mois jusqu’à la visite à 60 mois, les enfants seulement répondant également à des questionnaires à 66 et 72 mois.
Résultats de l’étude : Tout au long de l’étude, les enfants se sont déclarés très satisfaits de la manipulation (≥89 % top 2 box [T2B]), du confort (≥94 % T2B), de la vision (≥93 % T2B pour diverses activités) et de la satisfaction globale (≥97 % T2B). Les évaluations du confort et de la vision n’étaient pas significativement différentes entre les groupes de lentilles, les visites ou les parties de l’étude et n’ont pas changé lorsque les enfants sont passés à des lentilles à double foyer. Les évaluations de l’application « très facile » ou « assez facile » se sont améliorées dès le début pour les néophytes (57 % au suivi d’une semaine et 85 % au suivi d’un mois) et sont restées élevées tout au long de l’étude (visite : P = 0,007; partie : P = 0,0004). La satisfaction globale s’est améliorée dans la partie 2 (P = 0,04). Les durées de port ont augmenté dans la partie 2 (14 c. 13 heures/jour de semaine; 13 c. 12 heures/jour la fin de semaine; P < 0,001); il n’y a pas eu de différences entre les groupes.
Conclusions : Les enfants se sont rapidement adaptés au port à plein temps, ont évalué les lentilles de manière très positive et ont rarement signalé des problèmes. L’optique à double focalisation incluse dans les lentilles MiSight® 1 day a réussi à contrôler la myopie sans diminuer les évaluations subjectives lorsqu’elles sont adaptées à des néophytes ou à des enfants réadaptés à partir de lentilles de contact à simple vision.
Source : Lumb E, Sulley A, Logan NS, Jones D, Chamberlain P. Six years of wearer experience in children participating in a myopia control study of MiSight® 1 day. Cont Lens Anterior Eye. 2023 Aug;46(4):101849. doi: 10.1016/j. clae.2023.101849. Epub 2 023 May 6. PMID : 37 156 658.

Nouvelle approche des trous fovéaux :

lumière, son et nutraceutiques
Ce nouveau traitement a permis de fermer le trou maculaire
L’administration combinée de lumière et de son avec des nutraceutiques à la rétine d’un patient souffrant d’un trou maculaire a eu un effet remarquable sur l’architecture anatomique de la rétine affectée par le trou maculaire, selon le Dr Roberto Pinelli, fondateur de l’Institut suisse de recherche ophtalmologique à Lugano, en Suisse.
Rapport de cas
Une femme de 79 ans en bonne santé s’est présentée pour un examen ophtalmologique en janvier 2021, au cours duquel un trou maculaire idiopathique a été diagnostiqué. Au moment du diagnostic, l’acuité visuelle (AV) décimale non corrigée était de 1/10 et l’AV la mieux corrigée était de 4/10. Au moment du diagnostic, la patiente présentait une légère métamorphopsie centrale. On lui a diagnostiqué un trou maculaire idiopathique causé par une dégénérescence vitréenne avec traction sur la fovéa.
Après une explication détaillée, elle a consenti à un traitement non invasif de stimulation pulsatile par le son et la lumière (photobiomodulation) avec prise orale de produits phytochimiques.
Pendant et après le traitement, elle a été suivie par tomographie par cohérence optique (TCO) afin d’évaluer l’évolution du volume et de l’intégrité du tissu environnant ou interne remplaçant le trou maculaire. La topographie rétinienne a permis de calculer l’épaisseur des différentes couches rétiniennes et la zone vide du trou. Elle a également subi des tests visuels subjectifs, notamment le test du diagramme de Jaeger et le test du diagramme de Snellen pour mesurer la meilleure correction de l’AV de près et de loin, le test de la grille d’Amsler pour détecter les distorsions visuelles et le test du diagramme de Pelli-Robson pour mesurer la sensibilité aux contrastes, a raconté le Dr Pinelli. Allongé sur une chaise, le patient a subi une séance de stimulation acoustique à basse fréquence, proche des infrasons, consistant en des ondes sonores comprises entre 20 et 174 MHz, qui ont été appliquées à une fréquence progressivement croissante jusqu’à 174 MHz, après quoi la stimulation s’est poursuivie et la fréquence est restée stable. Les périodes de stimulation sonore ont duré 90 secondes.
Les stimulations périodiques étaient répétées au cours de la même journée, c’est-à-dire 7 périodes de stimulation acoustique délivrées à des intervalles de 30 secondes avec des intervalles de silence acoustique, pour une durée totale de 15 minutes.
L’intensité subjective (décibels [dB]) du stimulus acoustique dépendait de la fréquence et se situait entre 20 et 30 dB dans un casque Beats commercial. Deux mois après la fin de la stimulation acoustique, la TCO a été effectuée le long et l’AV mesurée.
57 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Le Dr Pinelli a expliqué qu’en raison des résultats partiels obtenus avec la stimulation acoustique, il a ajouté la photobiomodulation au cours de la même séance et a ajouté des produits phytochimiques, qui ont été administrés pendant 6 mois, en tant qu’ondes nutraceutiques naturelles1
La récupération anatomique était presque complète environ un an après le diagnostic et le début du traitement. La guérison structurelle du trou maculaire était concomitante d’une forte amélioration de la vision et de la résolution de la métamorphopsie.
Raison d’être du traitement
Le Dr Pinelli a expliqué qu’il existe des preuves que des longueurs d’onde spécifiques activent la voie de l’autophagie dans la rétine, ce qui favorise le rétablissement après une lésion neuronale traumatique.
Il a déclaré : « Parmi les nombreuses cascades biochimiques qui régulent l’intégrité neuronale dans la rétine, la machinerie d’autophagie joue un rôle déterminant dans le maintien de la survie des cellules et de l’anatomie rétinienne, y compris la plasticité. Ceci est en accord avec l’implication d’une autophagie déficiente dans la production d’une variété de troubles rétiniens2-4 ».
Dans ce rapport, il a mis à profit ces effets qui provoquent l’autophagie en utilisant la luminothérapie avec des produits phytochimiques activant l’autophagie pour traiter les lésions fovéales produites par la traction mécanique vitréenne qui a généré le trou fovéal.
« L’étude a été mise en œuvre par stimulation sonore pulsatile sur la base des preuves récentes que la stimulation de l’autophagie et des cellules souches rétiniennes induite par l’exposition à la lumière est amplifiée par la thérapie de biofeedback acoustique. En fait, les impulsions sonores de différentes longueurs d’onde stimulent la régénération des tissus5-7. Un tel effet est largement fondé sur la stimulation des cellules souches via la régulation de l’autophagie8. Dans l’ensemble, ces preuves nous ont incités à étudier l’efficacité d’une approche physico-chimique multimodale non invasive pour promouvoir la récupération de la substance et la réorganisation anatomique dans un cas de trou maculaire idiopathique qui a été traité selon le protocole avancé de Lugano », a-t-il commenté.
RÉFÉRENCES
1. Pinelli R, Berti C, Scaffidi E, et al. Combined pulses of light and sound in the retina with nutraceuticals may enhance the recovery of foveal holes. Arch Ital Biol. 2022;160(1-2): 1-19. doi:10.12871/000398292022121.
2. Pinelli R, Bertelli M, Scaffidi E, et al. Nutraceuticals for dry age-related macular degeneration: a case report based on novel pathogenic and morphological insights. Arch Ital Biol. 2020;158(1):24- 34. doi:10.12871/00039829202013.
3. Pinelli R, Bertelli M, Scaffidi E. The first clinical case of dry age-related macular degeneration treated with photobiomodulation and nutraceuticals: a protocol proposal. CellR4. 2020;8:e2833.
4. Intartaglia D, Giamundo G, Conte I. Autophagy in the retinal pigment epithelium: a new vision and future challenges. FEBS J. 2022;289(22):7199- 7212. doi:10.1111/ febs.16018.
5. Foglietta F, Canaparo R, Francovich A, et al. Sonodynamic treatment as an innovative bimodal anticancer approach: shock wave-mediated tumor growth inhibition in a syngeneic breast cancer model. Discov Med. 2015;20(110):197- 205.
6. Zhou HY, Li Q, Wang JX, et al. Low-intensity pulsed ultrasound repair in mandibular condylar cartilage injury rabbit model. Arch Oral Biol. 2019;104:60-66. doi:10.1016/ j.archoralbio.2019.05.018.
7. Xia P, Wang Q, Song J, et al. Low-Intensity Pulsed Ultrasound Enhances the Efficacy of Bone MarrowDerived MSCs in Osteoarthritis Cartilage Repair by Regulating Autophagy-Mediated Exosome Release. Cartilage. 2022;13(2) :19476035221093060. doi:10.1177/19476035221093060.
8. Wang X, Lin Q, Zhang T, et al. Low-intensity pulsed ultrasound promotes chondrogenesis of mesenchymal stem cells via regulation of autophagy. Stem Cell Res Ther. 2019;10(1):41. Published 2019 Jan 22. doi:10.1186/s13287019- 1142-z.
Source : https://www.theglobeandmail.com/drive/mobility/article-blinded-by-yourlights-in-a-battle-to-see-why-are-blinding-headlights/

risquent de l’emporter ?
Il existe trois types de phares : les phares tungstène-halogène, les phares à décharge haute intensité (HID) au xénon et les diodes électroluminescentes (LED).
S’il est une chose que les conducteurs détestent, c’est bien de ne pas pouvoir voir pendant qu’ils conduisent. Il y a quelque chose de décourageant dans le fait d’être capable de voir et de voir soudainement sa vision soufflée par un faisceau ardent de lumière bleue. Je reçois parfois des courriels de lecteurs qui déplorent ce fait. Fin décembre, j’en ai reçu un autre. « Que diriez-vous d’une rubrique consacrée à l’intensité aveuglante des nouveaux phares ? a écrit Kirk. Certains sont si brillants que je me demande si le conducteur qui vient en sens inverse n’essaie pas de voir jusqu’à demain. » Kirk a raison.
À l’heure où j’écris ces lignes, d’innombrables conducteurs hurlent une série de jurons en regardant des phares si brillants qu’ils leur donnent l’impression d’avoir ouvert l’Arche d’alliance.
Si la bataille entre les phares et la capacité à voir semble moderne, elle existe depuis l’apparition des automobiles et a probablement commencé en 1915, lorsque Cadillac a introduit les feux de croisement que les conducteurs devaient régler manuellement après avoir arrêté leur véhicule.
Aujourd’hui, il existe trois types de phares : les phares halogènes au tungstène, les phares à décharge haute intensité (HID) au xénon et les diodes électroluminescentes (LED). Introduits dans les années 1980, les halogènes sont les moins chers. Les lampes au xénon (qui ne doivent pas leur nom au jeu de flipper Bally 1980) ont été introduites dans les années 1990.
58 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Aveuglés par les lumières d’automobiles : une bataille à venir mais, pourquoi les phares aveuglants
Elles créent de la lumière en faisant passer de l’électricité à travers du gaz xénon. Elles produisent trois fois plus d’éclairage que les lampes halogènes, mais la teinte bleue caractéristique des lampes HID ne déclenche pas de forte réaction réflexe de fermeture de la pupille. L’œil reste plus ouvert et plus vulnérable à l’éblouissement. L’industrie automobile a « résolu » ce problème en créant les phares à LED, qui sont devenus populaires dans les années 2010. Les LED ne produisent pas beaucoup de chaleur, n’épuisent pas la batterie de la voiture, ont une longue durée de vie et sont environ 275 % plus lumineuses que les halogènes. Cela dit, LED devrait être l’acronyme de « Legally Eye Damaging » (endommage légalement les yeux).
Une étude réalisée en 2022 auprès de 2 700 conducteurs par RAC, une société britannique de services automobiles, a révélé que 89 % des conducteurs pensent que « certains ou la plupart des phares des voitures circulant sur les routes du Royaume-Uni sont trop brillants, et une écrasante majorité de ces 89 % déclarent qu’ils sont éblouis par ces phares lorsqu’ils conduisent ». En décembre, Transports Canada a rappelé 85 685 voitures, VUS et camions GM parce que leurs « feux de jour qui restent allumés peuvent éblouir les conducteurs venant en sens inverse et augmenter le risque d’accident ».
Selon ABC 8News à Richmond, en Virginie, un homme politique souhaite interdire les phares bleus dans l’ensemble de l’État. Le sénateur Lionell Spruill (D-Chesapeake) a présenté le projet de loi avant la session de janvier de l’Assemblée générale.
La loi interdirait toute modification des véhicules visant à faire apparaître les phares comme une lumière bleue, par exemple en recouvrant les phares d’un film teinté ou en utilisant des ampoules bleues.
Pourquoi les conducteurs se sentent-ils plus aveuglés que jamais ? Bien que les amateurs de LED affirment que des LED correctement installées ne devraient pas être aveuglantes, certains aspects des LED entraînent des troubles de la vision. Pour faire simple, les phares HID (et plus particulièrement les phares à LED) émettent beaucoup plus de lumière bleue que les phares halogènes. « Le problème des phares à LED est qu’ils sont incompatibles avec la vision humaine adaptée à l’obscurité, écrit John Lincoln pour le groupe de défense Lightaware, basé en Angleterre. Le spectre lumineux plus bleu des phares à LED perturbe la vision nocturne de l’œil humain dans une bien plus large mesure que celle des phares halogènes conventionnels, la taille de la pupille est plus fortement corrélée à la lumière bleue qu’à la lumière jaune ».
Un autre facteur est la hauteur du véhicule. Les VUS surélevés projettent leurs phares à la hauteur du conducteur. Ajoutez à cela le fait que la conduite s’effectue sur une série de collines, de plats et de dépressions, et vous obtiendrez de fréquents épisodes de phares effrontés qui incinèrent les pupilles.
Enfin, les diodes électroluminescentes diffusent une lumière directionnelle ciblée. Une lumière LED est comme un laser focalisé par rapport à une lumière halogène plus diffuse. Si cette lumière vous frappe directement dans les yeux, elle apporte toute sa concentration. D’où l’expérience de mort imminente « ne pas entrer dans la lumière ».
Combien de temps devrons-nous être assommés par l’éblouissement des phares LED et HID ? Malheureusement, nous devrons attendre la prochaine avancée de l’industrie automobile. Pour l’instant, il s’agit de « systèmes avancés d’éclairage avant » qui s’adaptent automatiquement aux conditions de conduite et qui, selon la théorie, « s’adaptent » également pour ne pas éblouir les conducteurs venant en sens inverse. Étant donné que lorsque les LED ont été introduites, elles étaient considérées comme une solution au bleu aveuglant des HID, nous pouvons nous attendre à être éblouis par les « systèmes avancés d’éclairage avant ».

La guerre contre les phares aveuglants a commencé et, comme la plupart des guerres, elle ne se terminera jamais vraiment.
Les conducteurs américains ont un problème d’éclairage aveuglant. Il pourrait durer des années.
Depuis qu’elle a quitté la banlieue pour s’installer à Chicago, Ashley Seery est plus que jamais aveuglée par les phares. Elle a déclaré qu’elle ne conduisait même plus la nuit pour tenter de remédier au problème.
« C’est au point que j’évite de conduire la nuit parce que certains phares sont tellement brillants, a déclaré Ashley Seery. Ils peuvent littéralement m’aveugler. Je dois détourner mes rétroviseurs pour pouvoir conduire tranquillement sans être ébloui ».
Ashley n’est pas seule. Des communautés entières et des pétitions en ligne sont consacrées à la question des phares aveuglants.
Ce n’est pas parce que les réglementations sur les phares ont changé, elles n’ont pas changé depuis des décennies, selon Greg Brannon, directeur de l’ingénierie automobile de l’AAA. Mais les phares eux mêmes ont changé.
John Bullough, directeur de programme au Light and Health Research Center de l’Icahn School of Medicine at Mount Sinai, tire la sonnette d’alarme sur le sujet depuis des années. Bullough, qui travaille en étroite collaboration avec les fabricants de phares et de véhicules pour tenter de résoudre ces problèmes, explique que trois facteurs principaux ont évolué au cours des dernières décennies et ont fait que les phares semblent plus brillants et provoquent davantage d’éblouissements.
Tout d’abord, les véhicules, en particulier aux États-Unis, sont de plus en plus hauts. De plus, la couleur de nombreux phares est passée d’une teinte jaune plus chaude à une teinte blanc-bleu plus dure. Enfin, la plupart des voitures ont au moins un phare mal aligné. Ce problème n’est pas nouveau, mais d’autres changements en ont fait un problème sérieux.
59 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
La teinte changeante des phares de voiture
Avec la modernisation des voitures, de nombreux constructeurs ont abandonné l’ampoule halogène standard, qui produit une lumière jaunâtre, au profit des diodes électroluminescentes (DEL), qui produisent généralement une lumière plus bleue et blanche.
Selon Mark Rea, professeur à l’Icahn School of Medicine at Mount Sinai, la mesure de la lumière pose un problème fondamental : Certaines teintes bleues du spectre sont biaisées.
Une lumière de teinte chaude et jaunâtre est plus douce pour l’œil humain.
C’est là que réside, pour beaucoup, le problème : l’éclat d’une lumière LED, en raison de la lumière bleue qu’elle ajoute, semble plus brillant que celui d’un phare halogène jaune plus chaud, bien qu’il génère la même quantité de puissance en bougies, une unité utilisée pour mesurer la lumière.
« L’œil est sensible à ces longueurs d’onde bleues, mais le posemètre ne l’est pas », ajoute M. Rea.
Il existe une solution, mais elle ne sera pas disponible avant des années
En février 2022, après y avoir été contrainte par la loi bipartisane du Congrès sur les infrastructures, l’administration nationale de la sécurité routière a publié une règle autorisant officiellement les constructeurs automobiles à installer des phares de conduite adaptatifs sur les nouveaux véhicules.
Les phares adaptatifs ajustent automatiquement et en temps réel les feux de route émis par les phares à LED afin d’éviter d’aveugler les piétons et les autres conducteurs.
Cette technologie est légale dans la plupart des pays en dehors des États-Unis, et les experts estiment qu’elle pourrait changer grandement les choses une fois déployée. Mais il ne faut pas s’attendre à les voir de sitôt sur les routes américaines en raison de la complexité des réglementations de la NHTSA concernant les faisceaux adaptatifs, qui diffèrent considérablement de celles de l’Europe.
« Il faudra donc attendre quelques années avant que les fabricants veillent à ce que leurs feux de route ou leur technologie de faisceaux adaptatifs répondent aux exigences de la NHTSA », a déclaré M. Brumbelow.
En effet, il n’existe aucune législation ou réglementation obligeant les constructeurs à intégrer les faisceaux adaptatifs dans leurs gammes de véhicules avant une certaine date.
Il faut donc s’attendre à ce que l’avenir immédiat soit encore plus lumineux, car le problème de l’éblouissement aveuglant pourrait s’aggraver avant de s’améliorer.
60 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
www.o p tos.co m de plus Reduit le temps de consultation de 33%1 Permet de déceler 66% plus de pathologies2 Voyez 7% plus de patients3 1. Successful interventions to improve efficiency and reduce patient visit duration in a retina practice; Retina, 2021 2. Comparison of image-assisted versus traditional funds examination Eye and Brain, 2013 3. The Impact of Ultra-widefield Retinal Imaging on Practice Efficiency; US Ophthalmic Review 2017 © 2022 Optos. All rights reserved. Optos® optos® and optomap® are registered trademarks of Optos plc. optomap® A u g m e nte L’ef f icaci té
La SEULE image ultra-grand champ à capture unique augmente le flux de pratique et l’engagement des patients.
ŒIL SANTÉ MD
Des cliniques modernes et à la fine pointe de la technologie pour mieux vous servir
TRAITEMENTS OCULAIRES SPÉCIALISÉS
• Cataracte
• Dégénérescence maculaire
• Maladies rétiniennes
• Glaucome
• Maladies de la cornée
www.oeilsantemd.com
CLINIQUE DÉCARIE
8000 boul. Décarie, bureau 440 Montréal (Québec)
H4P 2S4
Tél. : 514-340-3937
infodecarie@oeilsantemd.com
CLINIQUE CENTRE-VILLE DE MONTRÉAL
625 av. du Président-Kennedy, bureau 1503, Montréal (Québec)
H3A 1K2
Tél. : 514-849-9215
infopresidentkennedy@oeilsantemd.com
CLINIQUE POINTE-CLAIRE

Méga Centre des Sources
2415A rte Transcanadienne, Pointe-Claire (Québec)
H9R 5Z5
Tél. : 514-340-3937
infopointeclaire@oeilsantemd.com
EN SOINS
LES PLUS HAUTS STANDARDS
OPHTALMIQUES!
Aider son enfant à acheter une propriété : des questions à se poser
Étude de cas
Avec la flambée des prix de l’immobilier, vous êtes nombreux à nous poser des questions d’ordre fiscal et juridique sur le don d’argent aux enfants. Analysons ce cas afin d’illustrer vos options et les précautions à prendre.

Analyse
La donation de 100 000 $
La donation d’une somme de 100 000 $, à même les fonds personnels de Geneviève, ne déclenche aucune incidence fiscale tant pour Geneviève que pour sa fille. Ce don n’est donc pas imposable pour Mélanie.
Geneviève
Mise en situation
Geneviève*, optométriste de 54 ans, aimerait accorder une aide financière à sa fille Mélanie* pour l’achat de sa première maison. Mélanie est en union de fait avec Guillaume* depuis cinq ans. Le couple souhaite acheter une propriété au prix de 500 000 $. Chaque conjoint possède plus de 35 000 $ dans son REER et pourra donc retirer 35 000 $ (70 000 $ pour le couple) dans le cadre du RAP pour la mise de fonds (14 % du prix d’achat).
Geneviève souhaite consentir un don d’argent de 100 000 $ à Mélanie afin d’augmenter la mise de fonds totale à 34 % du prix d’achat. Elle se questionne toutefois sur les répercussions fiscales de ce don et surtout se demande si Mélanie sera en mesure de récupérer sa mise de fonds excédentaire de 100 000 $ advenant la vente de la maison.

Le prêteur hypothécaire pourrait cependant exiger une preuve écrite qu’il s’agit bel et bien d’une donation.
L’achat de la maison
En prévision de la signature du contrat d’achat de la maison, Mélanie transférera 135 000 $ au notaire et Guillaume un montant de 35 000 $ pour une mise de fonds totale du couple de 170 000 $.
62 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
pourra simplement remettre le montant par chèque ou par transfert bancaire à sa fille.
CHRONIQUE FONDS FMOQ
514 686-2081
Si aucune précaution n’est prise d’avance, le contrat d’achat sera au nom des deux acheteurs, sans aucune autre précision. Par conséquent, chaque conjoint détiendra une part indivise de 50 % dans la maison. En ce qui concerne le prêt hypothécaire de 330 000 $, chacun des conjoints devra assumer la moitié de chaque versement périodique et de chaque remboursement anticipé de capital.
Les inquiétudes de Geneviève
Geneviève a parfaitement raison d’être inquiète. Sachant que la propriété sera inscrite aux deux noms (chacun 50 %), elle se demande comment sa fille pourra récupérer le montant excédentaire de 100 000 $ en cas de vente. Notons que la question d’apports inégaux pourra devenir problématique non seulement en cas de vente, mais également en cas de séparation ou de décès d’un des conjoints.
Posons l’hypothèse que Mélanie et Guillaume se séparent quelques mois après l’achat de leur maison et qu’ils décident de vendre leur nouvelle maison. Afin de simplifier le scénario, supposons que la maison est vendue 500 000 $, sans commission de vente et que le solde de l’emprunt hypothécaire demeure à 330 000 $. À la suite de la vente de la maison, le notaire encaissera la somme de 170 000 $ au nom des vendeurs.
Puisque le contrat d’achat de la maison est au nom de Mélanie et de Guillaume, le notaire n’aura d’autre choix que de remettre 50 % de la somme (85 000 $) à chacun. Malgré la mise de fonds de 135 000 $, Mélanie ne récupèrera que 85 000 $. C’est tout comme si elle avait fait une donation de 50 000 $ à son conjoint au moment de l’achat (la moitié du don de 100 000 $). À défaut de démontrer que Mélanie a consenti un prêt ou une avance de 50 000 $ à Guillaume, elle sera généralement considérée comme lui ayant fait une donation.
Du point de vue de Geneviève, c’est comme si elle avait fait un don de 50 000 $ directement à Guillaume !
Comment protéger Mélanie… et donc Geneviève ?
Avant d’effectuer le don de 100 000 $ à sa fille, Geneviève pourrait exiger que Mélanie et Guillaume concluent une convention selon laquelle, en cas de vente de la maison :
1) Geneviève pourra récupérer, en priorité, la somme de 100 000 $ sur le prix de vente et ensuite, les conjoints se partageront le reste (35 000 $ chacun selon notre exemple);
2) encore, une fois le prix de vente partagé de façon égale entre les deux conjoints (85 000 $ à chacun, selon notre exemple), Guillaume devra remettre 50 000 $ à Geneviève.
Avec ces deux solutions, c’est comme si Mélanie avait consenti une avance de 50 000 $ à Guillaume, qui est remboursable à la vente de la maison. Il est même possible de prévoir un rendement sur cette somme en faveur de Mélanie.
L’autre option consiste à prévoir des pourcentages différents dans le titre de propriété : 79 % pour Mélanie et 21 % pour Guillaume (au lieu de 50 % chacun). Par contre, les paiements hypothécaires devront être partagés dans le couple selon la même proportion.
Autres éléments à considérer
Consentement de conjoint marié
Puisque Geneviève est mariée sous le régime matrimonial de la société d’acquêts, le don de 100 000 $ à sa fille Mélanie pourrait exiger le consentement écrit de son époux.
Décès du donataire
Donner, c’est donner. Advenant le décès prématuré de Mélanie, Geneviève ne pourra normalement pas récupérer le montant de son don, à moins de mettre en place un mécanisme juridique fort complexe. Geneviève pourrait toutefois envisager un prêt d’argent aux deux conjoints, garanti par une hypothèque de 2e rang sur la maison. Équité par rapport à d’autres enfants de la fratrie
Geneviève a aussi un fils de 14 ans. Pour des raisons d’équité, Geneviève pourrait prévoir dans son testament qu’advenant son décès, son fils aura droit à une somme additionnelle de 100 000 $, indexée ou non.
Mariage du donataire
Si Mélanie et Guillaume décident de se marier avant que Geneviève fasse le don, il serait préférable que Geneviève et Mélanie signent un acte de donation notarié. De plus, le contrat d’achat devrait indiquer que ce don est utilisé pour l’achat de la maison. Cette formalité sera très utile pour Mélanie en cas de divorce, lors de la liquidation du patrimoine familial.
Autre
Si l’achat de la maison est effectué après le 30 avril 2023, Mélanie et son conjoint devraient sérieusement envisager l’utilisation du CELIAPP. Communiquez avec nous pour en savoir davantage.
Conclusion
Le don aux enfants peut avoir plusieurs répercussions fiscales, financières ou successorales. Notre équipe multidisciplinaire est à votre service pour vous accompagner dans ces projets.
*Noms fictifs.
63 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
ou

À L’OUVERTURE D’UN NOUVEAU REEE FONDS FMOQ AVEC UN DÉPÔT MINIMUM DE 1 000 $ CERTAINES CONDITIONS S’APPLIQUENT : VISITEZ FONDSFMOQ.COM/PROMOTION-REEE INFORMEZ-VOUS ! BONIFICATION DE 100 $ OFFRE DÉDIÉE AUX OPTOMÉTRISTES ET AUX ÉTUDIANTS EN OPTOMÉTRIE EN PARTENARIAT AVEC
DONNER ENSEMBLE. VOIR POUR TOUJOURS.
Optometry Giving Sight vous invite à relever le Défi de la Journée mondiale de la vue. Notre thème cette année est : « Donner ensemble, voir pour toujours ». Il célèbre le pouvoir collectif de la communauté optométrique pour faire le don de la vue à des millions de personnes qui en ont besoin. Les sommes versées aideront à offrir des soins de la vue à des mères, des pères, des fils, des filles, des sœurs, des frères, des grands-parents et plus encore. Tout cela n’est possible qu’avec votre aide. Aidez-nous à donner la vue et à changer des vies, ensemble.



Faites un don ou inscrivez-vous aujourd’hui pour organiser une activité de collecte de fonds à l’adresse givingsight.org/wsdc
Les petites annonces classées de l’AOQ
Grâce à la section des petites annonces classées de la revue l’Optométriste vous faites d’une pierre deux coups : votre annonce, au coût de 25 $ par parution (taxes en sus), sera publiée dans la revue et sera distribuée aux optométristes, aux opticiens d’ordonnances, aux ophtalmologistes et aux compagnies d’optique. Elle se retrouvera également sur notre site Internet jusqu’à la parution de la prochaine revue. Vous bénéficierez donc d’une visibilité accrue.





Votre annonce doit contenir environ 50 mots et doit être au nom d’un optométriste membre de l’AOQ. Vous devez nous faire parvenir votre annonce par courriel à josee.lusignan@aoqnet.qc.ca ou par télécopieur au 514 288-7071.

PubPetitesAnnonces2.indd 1 20-09-14 2:47 PM
Le sport pour réduire ses coûts d’assurance maladie
Les médicaments représentent plus de 80 % des dépenses remboursées dans les garanties d’assurance médicaments et maladie complémentaire (professionnels de la santé, hospitalisation…).
Faire du sport...
1. Améliore la qualité du sommeil;
2. Met de bonne humeur;
3. Réduit le stress et l’anxiété;
4. Protège des maladies cardiovasculaires;
5. Réduit les risques de diabète en équilibrant le taux de sucre dans le sang;
6. Améliore la santé respiratoire en augmentant la circulation et la ventilation dans les bronches et les poumons;
7. Protège contre le vieillissement;
Les demandes de remboursement les plus fréquentes concernent les antibiotiques, les médicaments contre les maladies cardiovasculaires, le diabète, l’asthme ou les ulcères, les médicaments pour soulager la douleur et les anti-dépresseurs.
Ces frais ont des conséquences importantes pour les régimes d’assurance et finissent donc par se répercuter en coûts pour chaque individu.
Se maintenir en forme…
Les bienfaits du sport ne sont plus à prouver. La pratique régulière d’une activité physique est essentielle au maintien d’une bonne santé et permet de prévenir d’éventuelles maladies graves.

8. Protège contre certains cancers notamment du sein chez la femme et de la prostate chez l’homme;
9. Prévient les lombalgies et les rhumatismes;
10. Stimule les cellules immunitaires et ainsi limite les infections;
11. Permet de lutter contre l’obésité et de maintenir un poids raisonnable en brûlant les excès de graisse;
12. Prévient l’ostéoporose en maintenant les os solides;
13. Augmente l’espérance de vie.
En ce qui concerne l’assurance maladie, il va sans dire que le fait d’entretenir une bonne forme physique et de bonnes habitudes de vie pourrait vous permettre de réaliser de belles économies.
Et si la rentrée était l’occasion de débuter ou renouer avec l’activité sportive ?

66 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023 CHRONIQUE LUSSIER 1 877 543-2960
Si certaines maladies ne peuvent bien évidemment pas être évitées, de meilleures habitudes de vie peuvent toutefois améliorer les conditions physiques et médicales chez bon nombre d’entre nous.


67 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Nous couvrons tous vos besoins d’assurance Assurance responsabilité professionnelle Assurance clinique d’optométrie Assurance des particuliers Assurance collective Appelez-nous pour une soumission dès aujourd’hui ! Rabais de groupe disponibles Cabinet de services financiers 1 877 543-2960
Programme exclusif aux membres
Lussier.co/AOQ
25 – Pourquoi une cyberprotection
Votre entreprise utilise Internet dans le cadre de ses activités ? Comme bien d’autres, elle est donc exposée à des risques en matière de sécurité informatique. Une seule attaque est suffisante pour entraîner atteinte à la réputation, pertes financières et même fermeture de votre entreprise.

La Loi 25 encadre particulièrement la confidentialité des données et leur gestion. Plusieurs exigences y ont ainsi été ajoutées telles que la conservation des données, la notification en cas de violation de données et le suivi des accès aux informations sensibles. Cette loi vise toute organisation qui exerce ses activités au Québec et l’oblige à s’y conformer, prévoyant des amendes conséquentes pour les celles qui seraient tentés de ne pas la respecter.
L’un des risques majeurs liés à l’utilisation de l’informatique par les entreprises concerne la sécurité des données. Les cyberattaques, comme les attaques par rançongiciels, les attaques par déni de service, les fraudes par ingénierie sociale, l’hameçonnage et le piratage de systèmes, sont de plus en plus fréquentes et les conséquences peuvent en être dévastatrices, allant de la perte de données confidentielles ou personnelles à la perturbation des opérations commerciales et les difficultés financières.
Dans ce contexte, il devient primordial pour les entreprises québécoises
d’évaluer les risques importants auxquels elles s’exposent en matière de sécurité et de protection de la vie privée.
Les modifications qui résultent de la Loi 25 favorisent la transparence notamment des organismes publics, des entreprises et des partis politiques provinciaux, ainsi qu’une plus grande capacité pour les citoyennes et les citoyens de protéger leurs renseignements personnels. D’autres mesures assurent une meilleure protection de la vie privée, tout en tenant compte de la réalité technologique d’aujourd’hui.
La souscription à une assurance cyberrisques est un des meilleurs moyens pour protéger vos investissements en sécurité informatique. Communiquez avec un courtier de l’équipe Lussier, partenaire de l’AOQ, pour en savoir plus.

68 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023 CHRONIQUE LUSSIER 1 877 543-2960
Le 22 septembre 2022, le gouvernement du Québec a adopté la Loi 251, loi modernisant des dispositions législatives en matière de protection des renseignements personnels.
1 Source : Site web du
du
Loi
devient-elle primordiale ?
Gouvernement
Québec.
Strøm spa nordique
Planifiez votre visite au Strøm en vous procurant une carte-cadeau à prix réduit et profitez de rabais exclusifs. Offrez-vous un moment de détente sans pareil. Visitez la page d’offres exclusives comprenant des rabais, des lectures favorisant l’équilibre et des concours mensuels : stromspa.com/partenaires
Optimum Paiement
• Visa standard : 1,25 %
• Mastercard standard : 0,92 %
• Interchange-Plus : 0,075 %
• Interac : 0,03 $
• Location terminal : 25 $ par mois
• Aucuns frais d’administration
• Aucuns frais annuels
• Aucuns frais d’installation
• Aucuns frais d’autorisation
• Nous payons vos frais d’annulation jusqu’à concurrence de 500 $ optimumpayment.ca
TELUS Santé
Notre solution de demandes de règlement en ligne est un moyen simple et sécuritaire de facturer directement un nombre grandissant d’assureurs au nom de vos patients.
Xacte
Votre facturation RAMQ sera réglée en seulement quelques clics avec notre outil Web intégré.


CS Paiement
Nos terminaux Clover Mini et Clover Flex vous permettent d’obtenir le meilleur des deux mondes, soit gérer votre entreprise et accepter les paiements à partir du même système.

Gestion d’Achats Ram Inc. Économisez en achetant vos fournitures informatiques directement auprès du principal distributeur québécois.



Nautilus Plus
Profitez d’un rabais sur un abonnement annuel dans les centres Nautilus Plus. Pour s’inscrire, simplement vous présenter dans l’une des succursales avec une preuve de membre de l’AOQ.

La plateforme virtuelle d’entraînement et de nutrition ULTIMEFIT est aussi offerte à prix préférentiel.
Découvrez les nombreuses offres sur le site aoqnet.qc.ca, section membres.

L’AOQ vous invite à découvrir les nombreuses offres ainsi que les rabais accordés à ses membres.
classées
VERDUN
Temps partiel
Docteure Marina Kulafian, optométriste 514 817-0099
info@lunetteriebarakat.com
Nous sommes à la recherche d’un(e) optométriste une journée par semaine pour se joindre à notre équipe. Clinique établie depuis plus de 15 ans sur la rue Wellington à Verdun. Stationnement inclus. Prétest faits par nos assistantes. Journées complètes en tout temps. Flexibilité d’horaire. Au plaisir de vous rencontrer.
PLESSISVILLE
Temps plein / permanent Bédard Centre Vision bedardcentrevision.com
Docteur Denis Demers, optométriste 819 362-3939 info@bedardcentrevision.com
Bédard Centre Vision est à la recherche d’un(e) optométriste pour un poste permanent à temps plein ou à temps partiel. Notre clinique indépendante est établie depuis plus de 50 ans, procurant ainsi un horaire bien rempli avec une clientèle fidèle et agréable. Toujours fermée les weekends, la clinique offre divers services : lunetterie, pathologies, lentilles cornéennes, laboratoire de taillage-montage sur place. La clinique est équipée de tout le matériel nécessaire aux examens, mais possibilité d’ajouter ou de moderniser l’équipement selon votre préférence.



Possibilité d’association à moyen terme.
OPTOMÉTRISTE MOBILE MONTRÉAL MÉTROPOLITAIN
Temps partiel / remplacements ponctuels
Raymond et Côté, opticiens et optométristes mobilesvisionrc.ca
Docteure Isabelle Sirois, optométriste 514 946-1010 poste 3 cv@visionrc.ca
L’équipe de Raymond et Côté est à la recherche d’optométristes désireux de varier leur pratique à travers nos cliniques visuelles mobiles au service des aînés et ce, à travers le réseau de Montréal-Métropolitain. Nous offrons un environnement de travail atypique et très enrichissant auprès d’une clientèle ayant de grands besoins. Que ce soit pour des besoins ponctuels ou de façon plus régulière à temps partiel, nous serons enchantés de vous accueillir dans notre belle équipe déjà composée de 8 opticiens d’ordonnances et 6 optométristes. Au plaisir de vous rencontrer !
SAINT-TITE
Temps plein / partiel
Lunetterie Valois M.B. St-Tite
Docteur Nelson Belley, optométriste 514 777-8355
amelievalois@hotmail.com
Nouvelle clinique à Saint-Tite qui a ouvert ses portes en juin dernier est activement à la recherche d'un(e) optométriste pour aider à redonner à la belle communauté qui a perdu les services en optométrie il y a 1 an. Équipement neuf à la fine pointe de la technologie. Possibilité de temps plein ou quelques jours selon vos disponibilités; toutes dépenses payées évidemment.
Partenariat également possible. Contactez-moi.
70 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Les petites annonces emplois de l’AOQ
OPTOMÉTRISTES RECHERCHÉ(E)S
CAP-DE-LA-MADELEINE
SHERBROOKE • VICTORIAVILLE
QUÉBEC • TROIS-RIVIÈRES
RIMOUSKI • ROUYN • ST-JÉRÔME
JOLIETTE • BELOEIL • ST-JEAN
GRANBY • ST-BRUNO ET DANS LA RÉGION DU GRAND MONTRÉAL
Temps plein / permanent / temporaire / partiel
Greiche & Scaff greiche-scaff.com
Docteur André Aoun, optométriste 514 207-9211 andre.aoun@greiche-scaff.com
Nous vous offrons des conditions exceptionnelles, une très grande flexibilité de pratique et un encadrement dynamique. Nos priorités sont vos besoins pour œuvrer à la santé de vos patients. Parce qu’avant d’être nos clients, ils sont avant tout vos patients. Saisissez dès maintenant l’opportunité de faire partie de notre grande famille Greiche & Scaff. Notre promesse ?
Votre tranquillité d’esprit. Discrétion assurée.
MONTRÉAL
Temps plein / partiel / permanent
Georges Laoun Opticien georgeslaoun.com
Docteure Nathalie Ouellet, optométriste
Madame Anne-Marie Laoun 514 844-1919 info@georgeslaoun.com
L’équipe rayonnante de Georges Laoun Opticien est à la recherche d’un(e) optométriste à temps partiel ou à temps plein. Bureau familial indépendant à Montréal avec clientèle fidèle établie depuis plus de 35 ans. Équipements à la fine pointe de la technologie, prétests effectués par des assistant(e)s.
Au plaisir de vous rencontrer !
CHAMBLY ET ST-JEAN-SUR-RICHELIEU
Temps plein
CLINIQUE VISUELLE OPTO-RÉSEAU –ST-JEAN-SUR-RICHELIEU ET CHAMBLY
opto-reseau.com/fr/cliniques/clinique-visuelle- chambly opto-reseau.com/fr/cliniques/clinique-visuelle-st-jeansur-richelieu
Docteur David Brouillard, optométriste 514 622-7723
david.brouillard@icloud.com
ON VOIT VOTRE TALENT - Les cliniques Opto-Réseau de St-Jean-sur-Richelieu et Chambly sont présentement à la recherche d’un(e) optométriste pour compléter leur équipe. Un agenda rempli dès votre arrivée, des équipements à la fine pointe de la technologie ainsi qu’une équipe de support qualifiée vous attendent.
Joignez-vous à nous!
MONTRÉAL (Nunavik)
Contractuel 1 semaine ou + / année
Docteure Annie Dionne, optométriste 514 694-0836
Demandez Steffan steffandonnelly_ood@hotmail.com optiquedonnelly.com
Optique Donnelly est à la recherche d'optométristes pour accompagner ses équipes d'opticiens d’ordonnances à travers le Nunavik. Saisissez l'opportunité de découvrir les communautés du Grand Nord québécois. 14 villages de la Baie d'Hudson et d'Ungava vous attendent. Les voyages sont de 6 jours. Déplacements et hébergements pris en charge. Rémunération jusqu'à 2 000 $ / jour de travail + perdiem. Expérience extraordinaire et dépaysement garanti.
71 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
OPTOMÉTRISTES RECHERCHÉ(E)S
AMOS
Temps plein
Centre Visuel des Eskers
819 732-6831
Docteure Andrée-Anne Roy, optométriste andree-anne.roy@hotmail.com
819 354-6078
Docteure Caroline Coulombe, optométriste caroline.coulombe@lino.com
819 856-3630
Le Centre Visuel des Eskers d’Amos recherche un optométriste à temps plein avec possibilité de travailler 4 ou 5 jours par semaine. Notre clinique établie depuis plus de 75 ans, permet aux optométristes d’avoir une pratique de l’optométrie très variée, valorisante et enrichissante. Patients fidèles à leur optométriste, clientèle variée de tous âges, pathologies, lentilles cornéennes, lunetterie, équipements de pointe, collaboration avec les ophtalmologistes, assistantes certifiées et opticienne d’ordonnances. Nous avons des horaires flexibles et très remplis. Fermé les samedis et ouvert un seul soir par semaine. C’est l’opportunité de démarrer une merveilleuse carrière en région, loin des embouteillages, de profiter des grands espaces et de travailler près de la maison. De plus, notre clinique est entièrement rénovée ! Nous vous attendons !
PROVINCE DE QUÉBEC
Temps plein / partiel / volant / permanent / temporaire
IRIS, Le Groupe Visuel career.iris.ca/fr/accueil-iris/
Docteure Jahel St-Jacques, optométriste 418 234-4510 jahel.st-jacques@iris.ca
La qualité des services aux patients vous tient à cœur ? Vous recherchez un environnement de pratique favorisant la collaboration interprofessionnelle, une clientèle familiale et fidèle ainsi que de l’équipement de pointe ? IRIS a des opportunités partout au Québec : Rive-Sud de Montréal, Outaouais, Lanaudière, Trois-Rivières, Sherbrooke, Québec/ Lévis, Bas-St-Laurent, Charlevoix, Sept-Iles, SaguenayLac-St-Jean, Abitibi-Témiscamingue ! Plusieurs postes d’optométristes volants et opportunités de partenariat sont disponibles ! En plus de profiter d’une qualité de pratique, plusieurs secteurs vous offriront une qualité de vie avantageuse et de nombreux attraits touristiques et activités de plein air.
VERCHÈRES
Temps plein / partiel / permanent Clinique visuelle de Verchères optoplus.com
Docteure Johanne Roy, optométriste 450 583-6644 optojroy@yahoo.ca
Vous cherchez un environnement de travail agréable qui répond à vos besoins ? La clinique visuelle de Verchères, bien établie depuis 33 ans, est à la recherche d’un(e) optométriste motivé(e) pour se joindre à son équipe dynamique. En plus d’une clientèle fidèle et variée, la clinique est fermée la fin de semaine pour une conciliation travail-vie personnelle idéale. Vous aurez la chance de planifier votre horaire selon vos disponibilités et de développer la pratique que vous souhaitez. Venez pratiquer dans une clinique bien équipée (OCT, CV, laboratoire sur place) qui vous permettra de vous épanouir sur le plan professionnel !
Vous pouvez me rejoindre en toute confidentialité.
TERREBONNE
Temps plein / partiel
Opto-Réseau LaPlaine
opto-reseau.com/cliniques/centre-visuel-la-plaine Docteure Marie-Eve Hérard, optométriste
450 477-3536 (clinique)
514 462-5945 (cellulaire) marie_eveherard@yahoo.ca
Opto-Réseau LaPlaine est actuellement à la recherche d’un(e) optométriste pour compléter son équipe de 3 optométristes et 2 opticiennes d’ordonnances. La clinique, récemment rénovée (2022), est bien établie depuis plus de 30 ans et possède une clientèle familiale et un haut taux de nouveaux patients. Poste à temps plein ou à temps partiel disponible. Les horaires sont flexibles et la clinique est fermée la fin de semaine et le vendredi soir. Bureau très bien équipée (Optomap, topographe, CV automatisé, biomètre et OCT).
Au plaisir de vous rencontrer.
72 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
OPTOMÉTRISTES RECHERCHÉ(E)S
MONTRÉAL (AHUNTSIC)
Temps partiel
Centre Visuel Fleury centrevisuelfleury.com
Docteure Mélanie Sénéchal, optométriste 514 381-3066 melanie.senechal.od@gmail.com
Bureau établi sur la promenade Fleury depuis 50 ans. Nous recherchons un(e) optométriste dynamique pour travailler 1 à 2 jours/semaine (pas de samedi). Notre équipe comporte 4 opticiennes d’ordonnances, 5 assistantes-réceptionnistes et 5 optométristes. La clinique est équipée d’un OCT et champ visuel Octopus. Notre clientèle est fidèle et variée. Si vous avez un intérêt, communiquez avec nous ou écrivez à : melanie.senechal.od@gmail.com
GATINEAU • TROIS-RIVIÈRES SHERBROOKE • QUÉBEC
Temps plein / partiel / permanent
Opti-Club
Docteure Andréanne Cormier, optométriste 450 433-8008 poste 259 c_vanessa.fredj@costco.com
Travailler chez OPTI-CLUB c’est avoir la chance d’impacter son quotidien au travers de rencontres stimulantes, de côtoyer des passionnés et de continuer à se développer professionnellement tout en ayant du plaisir. Nos installations vous permettront une pratique libre, indépendante avec des salles entièrement équipées d’instruments à la fine pointe de la technologie.
CLINIQUES À VENDRE LOCAL À LOUER
OUTAOUAIS (Wakefield)
Lance Edwards ROI roicorp.com/listings/4778
Docteure Barbara Kurtz, optométriste drbkurtzoptometrist@gmail.com
Pratique à vendre dans la région de l’Outaouais. Le propriétaire prend sa retraite et demande votre confidentialité. Une clinique bien établie dans une communauté en pleine croissance. Récemment déménagé dans un nouveau bâtiment professionnel. Une salle d’examen disponible et une salle d’examen prête à équiper.
SHAWINIGAN
Docteur Jean-Victor Bergeron, optométriste jeanvictorbergeron.ca 819 536-7893 jeanv.bergeron@jv-bergeron.ca
Actuellement, notre région a un manque criant d’optométristes, l’achat de notre pratique serait une excellente opportunité d’affaires - retraite imminente.
Pratique établie depuis 43 ans, pignon sur rue.
Environnement vaste : 3 500 pi. ca.
2 grandes salles d’examen fonctionnelles, 2 salles de prétests bien équipées. Clinique indépendante avec clientèle nombreuse, régulière, fidèle et agréable. L’acquisition de la bâtisse n’est pas un prérequis.
LONGUEUIL
Docteure Guyanne Veillette, optométriste
Madame Martine Vézina
514 862-7639
Monsieur Alain Fraser
514 349-0116
Centre Médical Pierre-Boucher – 1615, Jacques-Cartier Est, Longueuil. Le Centre Médical Pierre-Boucher a un local de 1465 pi ca. à louer.
Situé au rez-de-chaussée avec grande fenestration sur le boulevard Jacques-Cartier Est, ce local de 1465 pi. ca. est déjà aménagé pour occupation par un optométriste.
Le Centre médical est un immeuble de 50 000 pi.ca. à 100 % vocation médicale (pharmacie, clinique médicale avec un sans-rendez-vous, dentiste, audiologiste et plusieurs autres professionnels de la santé) ce qui en fait un Centre médical des plus achalandés et un endroit de choix pour un optométriste.
Le local est disponible à compter du 1er novembre 2023. Pour visiter ou pour obtenir plus d’informations, contactez-nous.
73 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023
Tirage : 3 105 exemplaires


Distribution : Postes Canada



74 OPTOMÉTRISTE | SEPTEMBRE | OCTOBRE 2023 half-page ad_Revised_final_outlined.indd 1 2023-02-08 2:15:04 PM Réservez dès maintenant votre publicité ! Normand Lalonde • CPS Média • 450 227-8414, poste 310 • 1 866 227-8414 • nlalonde@cpsmedia.ca VOLUME NUMÉRO MAI JUIN ARTICLE Traitement DMLA néovasculaire et de l’œdème maculaire diabétique historique et nouvelles avenues Partie VOLUME NUMÉRO MARS 2020 imprimons notre du papier FSC. facette engagement environnemental. ARTICLE Amaurose fugace conduite tenir ARTICLE Traitement de la dégénérescence maculaire liée l’âge néovasculaire de l’œdème maculaire diabétique historique nouvelles avenues Partie
La revue spécialisée en optométrie appréciée des professionnels de la vue du Québec depuis 40 ans !
NOTREREJOIGNEZRÉSEAU
TOUT EN RESTANT 100% INDÉPENDANT
Regroupant plus de 80 cliniques indépendantes, la bannière Opto-Réseau est en évolution constante depuis plus de 25 ans. En tant que membre, vous profiterez de :
Recrutement et programmes de développement des employés
Service-conseil et analyses financières personnalisées pour accroître les résultats

Service marketing complet et campagnes sur mesure pour soutenir la croissance
Optimisation de l’expérience client grâce à un système informatique performant
Vous avez le désir d’offrir des soins de qualité et les produits les mieux adaptés aux besoins de chaque patient, tout en bénéficiant d’un accompagnement constant de notre équipe au siège social ?
DISCUTEZ@OPTO-RESEAU.COM
Mieux voir. Mieux faire. Analyse multimodale de la surface oculaire.
NOUVEAU NOUVEAU
fr-OFR_31_030_0141II Le contenu de ce document peut différer des autorisations actuellement accordées au produit ou au service proposé dans votre pays. Pour obtenir de plus amples informations en la matière, contacter le représentant régional ZEISS. Sous réserve des modifications techniques des dispositifs et des éléments constitutifs de l’équipement livré. ©2023 Carl Zeiss Meditec AG. Tous droits réservés.
ZEISS ATLAS 500
Découvrez le système ZEISS de nouvelle génération pour la topographie cornéenne
• Topographie cornéenne précise, pupillométrie et évaluation de la sécheresse oculaire avec un seul dispositif.
• Diagnostiquez la sécheresse oculaire avec confiance et facilité grâce à l’outil de diagnostic de la sécheresse oculaire ATLAS 500.
• Une fois le diagnostic terminé, vous recevrez un rapport complet sur les paramètres du patient, notamment la meibographie, la rougeur oculaire et les détails sur les larmes.
zeiss.com/ATLAS500



























































 Phase contrastée d’un kyste d’Acanthamibe polyphaga1
Phase contrastée d’un kyste d’Acanthamibe polyphaga1











































































































