16 minute read
Cómo manejar la inflamación post operación
(Este artículo fue traducido, adaptado e impreso con autorización exclusiva del grupo de revistas de Review de Jobson Medical Information. Su reproducción está prohibida).
Por Michelle Stephenson, editora colaboradora
Un régimen de tratamiento simplificado puede mejorar la adhesión del paciente, dicen los cirujanos.
Imagínese tomarse meses para construir una casa, elegir todo minuciosamente, desde el piso y los muebles hasta las lámparas y los tiradores de los cajones, solo para que el fuego arrase y destruya el lugar. Esto se parece mucho a la inflamación post operación, tras la cirugía de cataratas: hiciste todo bien y obtuviste un buen resultado, pero ahora la inflamación amenaza todo tu duro trabajo. Si bien la mayoría de las inflamaciones, después de la cirugía de cataratas de rutina, son mínimas y se resuelven con relativa rapidez, la inflamación persistente después de la cirugía de cataratas es una complicación que se ha informado del 0.24% al 7.3% de los casos.1 En este artículo, los cirujanos discuten las formas que usan para mantener a raya la inflamación.
Riesgos de inflamación post operación
En un estudio realizado en el Centro Médico Montefiore, en Nueva York, se observó la inflamación persistente después de la cirugía de cataratas compleja en 9 de 156 casos (el 5.7%) independientemente del género, la edad, el origen étnico o el uso intraoperatorio de dispositivos de retención del iris, y se predijo mejor mediante el uso de un análogo de la prostaglandina en el momento de la cirugía.1
Según el Dr. Andrew A. Kao, algunos pacientes de cataratas son más propensos a desarrollar inflamación postoperatoria que otros. “Por ejemplo, los pacientes con antecedentes de uveítis o diabetes están en mayor riesgo de edema macular postoperatorio”, dice el Dr. Kao, que está en la práctica en Bakersfield, California.
El Dr. Uday Devgan, de Los Ángeles, agrega que se produce más inflamación en pacientes sometidos a cirugía de mayor duración, que tienen una catarata densa que requiere más energía ultrasónica para romperse, más flujo de fluidos durante la cirugía, complicaciones durante la cirugía, material del cristalino retenido, edad más joven (los pacientes más jóvenes suelen tener más inflamación que los mayores), y una variación genética de la respuesta inflamatoria.
El Dr. Michael Saidel, en la práctica en Petaluma, California, está de acuerdo. “La cirugía de cataratas en sí misma causa inflamación”, señala. “Otra causa de la inflamación descontrolada es que el manejo antiinflamatorio postoperatorio fue insuficiente, ya sea debido a la falta de adhesión del paciente o al manejo del cirujano. Además, puede deberse al material residual del cristalino que queda después de la cirugía de cataratas y se aloja en el surco, en el ángulo o en cualquier otro lugar del ojo. También puede deberse a complicaciones de la cirugía de cataratas”.
Inflamación después de la cirugía de rutina
Los cirujanos dicen que tienen sus propios métodos preferidos para administrar corticosteroides o no esteroides post operación.
El régimen de tratamiento del Dr. Devgan para la cirugía de cataratas de rutina consiste en gotas tópicas de este- roides, generalmente acetato de prednisolona, tres veces al día, durante dos semanas.
“Una perla es inyectar un poco de triamcinolona sin conservantes (0,5 mg) en la cámara anterior al final del caso para calmar rápidamente la inflamación en el período inmediato postoperatorio”, dice el Dr. Devgan.
Los Drs. Saidel y Kao han cambiado de gotas disponibles comercialmente a un medicamento compuesto en un esfuerzo por mejorar la adherencia del paciente a la terapia y bajar sus costos. “Para los pacientes de rutina sin antecedentes de uveítis o cualquier otra patología ocular, uso una combinación de prednisolona, gatifloxacino o antibiótico moxifloxacino, y un AINE, típicamente bromfenaco, en combinación”, dice el Dr. Saidel. “Se combinan y se usan tres veces al día durante aproximadamente 3,5 semanas”.
La práctica del Dr. Kao también utiliza una combinación compuesta de fluoroquinolona, esteroides y AINE. “Les decimos a los pacientes que los medicamentos cuestan una tarifa fija de $40 dólares , y la farmacia de compuestos les envía el medicamento directamente a su residencia, por lo que no hay problemas de que se olviden de obtener las gotas”, dice. “Esto también nos permitió simplificar nuestro régimen de gotas. En lugar de instilar cada gota tres o cuatro veces al día, lo simplificamos para que puedan instilar esta gota compuesta dos veces al día durante dos semanas y luego una vez al día, durante dos semanas. Esto ha hecho que los pacientes se adhieran mucho más al tratamiento, y no hemos visto ningún aumento en la iritis de rebote o el edema macular bajo este régimen”.

El uso de tres medicamentos separados puede ser confuso para los pacientes, especialmente los de edad avanzada. “Incluso con nuestro régimen simplificado, algunos pacientes todavía tienen dudas”, dice el Dr. Kao.
Debido a que la falta de adhesión es un problema significativo en esta población de pacientes, los investigadores están estudiando nuevas formas de administrar medicamentos. Un ejemplo es el sistema de administración de fármacos liposomales que se encuentra actualmente en un ensayo de fase I/II.2 El estudio concluyó que el fosfato de prednisolona liposomal administrado como una sola inyección subconjuntival intraoperatoria puede ser un tratamiento seguro y eficaz para la inflamación posterior a la cirugía de cataratas.
Todos los pacientes de este ensayo recibieron una única inyección de fosfato de prednisolona liposomal subconjuntival para el tratamiento de la inflamación post operados. La medida de resultado primaria fue la proporción de ojos con un recuento de células de la cámara anterior de cero, al mes de la operación. Se inscribieron cinco pacientes en este estudio, y el porcentaje con calificación cero de células de la cámara anterior fue del 0% el primer día, el 80% en la primera semana, el 80% en un mes y el 100% en el mes dos, después de la cirugía de cataratas. En comparación con el valor inicial, las lecturas medias de fotometría de destello láser aumentaron significativamente en la semana uno después de la cirugía de cataratas (48.8 ±18.9), bajaron a 25.8 ±9.2 en el mes uno y regresaron al valor inicial en el mes dos (10.9 ±5.1).2 No hubo eventos adversos oculares ni no oculares.
Pacientes no rutinarios
Los pacientes que experimentan cantidades significativas de inflamación se dividen en una de dos categorías: aquellos con condiciones preexistentes que se espera que tengan problemas con la inflamación y aquellos que simplemente no responden al tratamiento inicial.
Según el Dr. Saidel, los pacientes en estas dos categorías se tratan de manera muy diferente. “Si tengo a un paciente con uveítis, quiero alcanzar un nivel de quiescencia de la uveítis durante tres meses antes de la cirugía”, dice.
“Esto generalmente significa una política de tolerancia cero para la inflamación de la cámara anterior y la inflamación en el resto del ojo. El médico debe revisar la cámara anterior en una habitación oscura, bajo alta potencia, asegurándose de que no haya células en la cámara anterior durante tres meses antes de la cirugía. Lo que sea que haya llevado al paciente a esta remisión debe continuar durante el período pre y postoperatorio”.
Antes de la cirugía, comenzará a estos pacientes con esteroides tópicos y AINE tópicos durante un mínimo de tres días inmediatamente antes de la operación. “Por lo general, aunque no universalmente, uso esteroides sistémicos comenzando tres días antes de la cirugía y durante un mínimo de una semana después, aunque con frecuencia los voy disminuyendo en el transcurso de un mes”, dice. “Además, tomaré medidas adicionales, incluida una gota de esteroides más fuerte, como difluprednato, en lugar de mi gota combinada habitual, así como el uso de dexametasona de liberación lenta intracameral, si es apropiado. En algunos pacientes, también administro una inyección de esteroides periocular o subtenoniana posterior, y los esteroides se ajustan en función de las necesidades de los pacientes y su riesgo de presión intraocular elevada, así como preocupaciones sobre niveles elevados de azúcar en la sangre en diabéticos o en cualquier paciente que pueda sufrir de esas condiciones. Por lo tanto, el grupo de pacientes con inflamación intraocular conocida se maneja de manera muy diferente a los pacientes que tienen una inflamación intraocular sorpresiva”.
Para aquellos con inflamación inusual o resistente sin condiciones preexistentes, el Dr. Devgan aumenta la dosificación de su régimen a seis veces al día y, a veces, considera la posibilidad de inyectar esteroides localmente. “Los pacientes rara vez requieren esteroides sistémicos”, explica.
El Dr. Kao agrega que cambiará a los pacientes que no respondan a la terapia inicial a una gota comercialmente disponible, como prednisolona o difluprednato, y aumentará la frecuencia de la gota. “Si espero que un paciente tenga más inflamación de lo normal (como alguien con antecedentes de uveítis), entonces lo trataré de manera preventiva con una gota disponible comercialmente antes de la operación para que intentemos calmar cualquier inflamación antes de que comience”.
El Dr. Saidel adapta el tratamiento de estos pacientes según la causa. “Si la causa es una complicación de la cirugía, el tratamiento será diferente al de alguien que tiene una simple iritis de rebote”, dice. “La inflamación postoperatoria más común que vemos es la iritis de rebote, que normalmente se trata en mi práctica con esteroides tópicos. A veces realizo un estudio sis- témico para uveítis en el paciente que no responde como se esperaba al tratamiento tópico típico”.
Según el Dr. Saidel, la mejor manera de prevenir la inflamación postoperatoria es tratarla antes de que comience. “Y, para los pacientes que están en riesgo, se ha demostrado que ser agresivo con la inmunosupresión localizada produce mejores resultados”, dice. “Entonces, la prevención es la clave. Realizar un buen examen de la cámara anterior en una habitación oscura es crucial para cuantificar cuánta inflamación tiene realmente el paciente”.
Agrega que, para el paciente que tiene antecedentes de uveítis e inflamación intraocular previa, es importante realizar OCT y examen completo de la retina antes de la cirugía. “En un paciente que presenta una inflamación postoperatoria inesperada, es importante examinar el segmento posterior, además de realizar OCT para descartar otras patologías, incluido el edema macular cistoide”, dice el Dr. Saidel. “Además, en pacientes con patologías posteriores, los derivará a un especialista en retina”.
Régimen intraoperatorio “sin gotas”
Muchos oftalmólogos están pasando a la terapia con medicamentos intraoperatorios para abordar el problema de la falta de adhesión. “El mayor argumento para esto es que los pacientes no pueden seguir el régimen de gotas”, dice el Dr. Kao. “Muchos oftalmólogos prescriben tres gotas que se usan varias veces al día. Es demasiado confuso para los pacientes. En mi práctica, en lugar de prescribir un tratamiento completamente sin gotas, cambiamos a un tratamiento combinado con gotas, lo que ha sido realmente beneficioso para nuestros pacientes”.
Dice que su práctica no se ha movido a la cirugía sin gotas debido a las preocupaciones sobre los efectos secundarios, así como el costo. “No hemos visto la necesidad de cambiar porque tenemos un régimen de gotas postop que funciona y que los pacientes cumplen relativamente”, explica el Dr. Kao. Los regímenes sin gotas pueden provocar moscas volantes durante semanas después de la cirugía, lo que puede ser indeseable para los pacientes sometidos a cirugía refractiva de cataratas. Además, el costo de los medicamentos sin gotas tiene que ser considerado, si uno es dueño de su propio centro de cirugía. Sin embargo, si existe futuramente una oferta comercial de regímenes de medicamentos intraoperatorios disponibles y más asequibles, consideraríamos cambiar. En este momento, no hemos encontrado que la cirugía de cataratas sin gotas es necesaria para nuestros pacientes”.
Comparación de tratamientos
Un estudio reciente realizado en Dinamarca investigó si la combinación de fármacos antiinflamatorios no esteroideos tópicos y esteroides era mejor en el control de la inflamación postoperatoria temprana después de la cirugía de cataratas, en comparación con los AINEs tópicos solos y con la cirugía sin gotas, en que se colocó un depósito de esteroides sub-tenon durante la cirugía.3 El estudio no encontró diferencias entre los grupos aleatorizados a la monoterapia con AINE o la combinación de AINE y esteroides en el control de la inflamación temprana después de la cirugía de cataratas; sin embargo, el depósito de dexametasona sub-tenon fue menos eficiente. Iniciar las gotas profilácticas antes de la cirugía no influyó en la inflamación postoperatoria temprana de la cámara anterior.
Este estudio contó con 456 pacientes aleatorizados a uno de los cinco regímenes: ketorolaco y gotas oculares de prednisolona combinadas preoperatoriamente (grupo de control) o postoperatoriamente; monoterapia con ketorolaco preoperatoriamente (grupo de control) o postoperatoriamente; o depósito de dexametasona sub-tenon (grupo sin gotas). Todas las gotas se usaron hasta tres semanas postoperadas, comenzando tres días preoperatoriamente en los grupos preoperatorios y el día de la cirugía en los grupos postoperados.
La manifestación aumentó significativamente en el grupo sin gotas en comparación con el grupo de control, que recibió una combinación de esteroides y AINE preoperatoriamente. Aunque se constató la disminución de la presión intraocular en todos los grupos, disminuyó significativamente en los grupos que recibieron colirios de prednisolona tanto pre operación como post operación, en comparación con la monoterapia con AINE y los grupos sin gotas. En comparación con el grupo control, no se observaron diferencias en la agudeza visual postoperatoria.
Los Drs. Devgan, Kao y Saidel no tienen interés financiero en ninguno de los productos mencionados.
Bibliografía:
¿Qué lente para qué paciente?
Por Christine Yue Leonard, editora sénior asociada
Cirujanos de cataratas discuten los criterios que utilizan al elegir una lente para un paciente.
Elegir el implante más apropiado para un paciente puede hacerle sentirse como un casamentero. ¿Le encantará la lente que le recomiende para los próximos años? ¿La lente enriquecerá su vida y le apoyará en las actividades que ama? Los cirujanos de cataratas dicen que este proceso comienza con una conversación exhaustiva para conocer al paciente. En este artículo, desglosan el proceso de selección de la LIO y discuten varios criterios que utilizan al reducir las opciones que tienen sus pacientes.
La personalidad del paciente
enfocará su visión para sus actividades”, dice Y. Ralph Chu, MD, fundador y director médico del Chu Vision Institute y Chu Surgery Center, en Bloomington, Minnesota. ¿Puede adaptarse y adaptarse al cambio? ¿Realmente entiende cuáles son las limitaciones de cada una de las tecnologías que se les presenta?
A menudo se dice que los pacientes tolerantes tienen más opciones de lentes que los exigentes o específicos porque pueden tolerar mejor los efectos secundarios visuales. Sin embargo, el Dr. Chu señala que estos estereotipos no siempre son ciertos. “Cuando realmente nos involucramos en ello, es posible que no sean los pacientes que creemos que no pueden tolerar cierta tecnología”, dice. “Los pacientes exigentes y estereotipados pueden entender muy bien sus necesidades, así como las limitaciones de la tecnología, y muchos de los aparentemente tranquilos no la entienden completamente. ¡No se deje caer en la trampa de los estereotipos! Asegúrese de conocer a cada paciente en particular”.
Los cirujanos dicen que generalmente prefieren no implantar ópticas difractivas en ciertos pacientes, aquellos con gran atención al detalle, que notan todos sus síntomas o que pueden redactar sus diferentes puntos focales. “Estos pacientes notarán todas las pequeñas disminuciones y aumentos en la calidad visual asociados con los multifocales”, dice Brian M. Shafer, MD, de Chester County Eye Care Associates en Malvern, Pensilvania. “También es probable que les molesten las disfotopsias, como deslumbramiento y halo”.
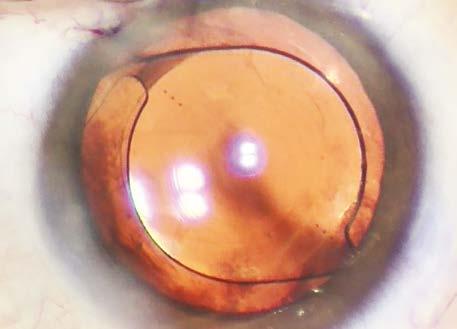
Los cirujanos evitan implantar en ciertos pacientes ópticas difractivas, como esta trifocal.
Foto: John Berdahl, MD.
La personalidad es muy importante para seleccionar una lente para un paciente porque es una buena indicación de lo bien que tolerará los fenómenos fóticos o estará dispuesto a sacrificar cierta calidad visual a cambio de la independencia de las gafas, dicen los expertos.
“Cuando hablamos de la personalidad del paciente, queremos saber cosas, como si el paciente está ansioso o si puede tolerar cierta cantidad de incertidumbre como, por ejemplo, no saber exactamente a qué distancia se
De cerca, de lejos, dondequiera que esté
Además de la personalidad, los expertos dicen que los objetivos visuales del paciente son clave para elegir la óptica adecuada. ¿Cómo priorizará la visión lejana, intermedia y/o cercana? ¿Quiere plena independencia de las gafas o está de acuerdo con el uso para algunas actividades? “Tratamos de entender cómo los pacientes quieren usar sus ojos, y la mejor manera de hacerlo es aprendiendo cómo es su vida diaria y qué desean de su visión”, dice John Berdahl, MD, de Vance Thompson Vision, en Sioux Falls, South Dakota.
El Dr. Shafer dice que, en general, los momentos de ocio son lo que aporta felicidad a las personas; así que es importante priorizar las habilidades de los pacientes para que se sientan más cómodos durante estos momentos. “Si bien no hay una elección equivocada para los pacientes, hay mejores opciones basadas en sus pasatiempos e intereses; eso nos ayuda a reducirlo a determinadas lentes”, dice.
Aquí hay algunas formas en que los cirujanos hacen coincidir los objetivos visuales de los pacientes con las LIOs:
“He tenido buenos resultados usando la Eyhance en una estrategia de mini monovisión”, dice Marjan Farid, MD, profesora clínica de oftalmología y directora del programa de córnea, cataratas y cirugía refractiva, y del programa de enfermedad de la superficie ocular en la Facultad de Medicina de la UC Irvine. “Aunque no es una LIO que corrige la presbicia, Eyhance puede lograr un rango de visión bastante agradable con pocos o ningún efecto secundario”.
LIOs multifocales. Para los pacientes interesados en una mayor independencia de las gafas y un mayor rango de visión que las monofocales, las LIOs multifocales como Synergy multifocal/EDOF híbrida o PanOptix trifocal pueden ser adecuadas. Sin embargo, obtener una visión nítida a múltiples distancias tiene sus compensaciones debido a la división de la luz.
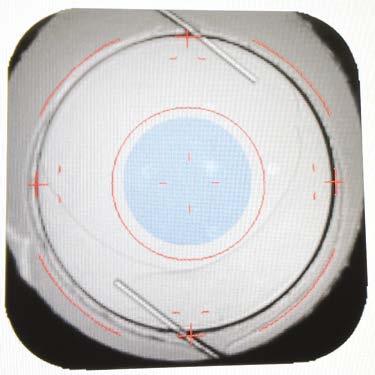
“Debido a que las trifocales dividen la luz de tres maneras, estas lentes conllevan la expectativa de deslumbramiento y halos”, dice el Dr. Shafer. “Estas lentes deben usarse con moderación en pacientes específicos y aquellos que tienen más probabilidades de encontrar esas disfotopsias molestas. Las trifocales son más adecuadas para personas discretas, cuyos pasatiempos incluyen mirar a lo lejos y trabajar de cerca, como un pescador, que necesita ambos rangos de visión para pescar y atar el cebo, de cerca”.
La lente ajustable a la luz es una buena opción para pacientes de cirugía post-refractiva porque se puede ajustar una vez que el ojo se ha curado, dicen los cirujanos. Foto: John
Berdahl, MD.
LIOs monofocales. Las LIOs monofocales, que incluyen la lente ajustable a la luz y monofocales mejoradas, como Eyhance y RayOne EMV, están diseñadas para proporcionar una visión de la más alta calidad a una sola distancia. Tienen el perfil de efectos secundarios más bajo, ya que no dividen la luz.
“Los pacientes que desean la mejor visión lejana posible, como aquellos que hacen senderismo y contemplar las vistas, son buenos candidatos para una distancia objetivo de LIO monofocal”, dice el Dr. Shafer. “Estos pacientes necesitarán gafas para la visión de cerca. A los pacientes cuyos pasatiempos existen en el rango cercano, como lectura o producción de joyas, les irá bien una lente monofocal dirigida a la visión de cerca, especialmente si están de acuerdo con el uso de gafas para conducir o ver la tele. Estos pacientes preferirían no llevar gafas cuando trabajan de cerca.”.
La monovisión es otra estrategia visual para ciertos pacientes porque puede proporcionar un mayor rango de visión, aunque el Dr. Berdahl señala que “es uno de los enfoques más difíciles para la cirugía refractiva. Con la monovisión, dependemos en gran medida de la calidad de la visión en cada ojo para tener a un paciente feliz. No obtenemos la ayuda que viene con ambos ojos apuntando al mismo punto focal”. Añade que la lente ajustable a la luz es útil para lograr la monovisión, ya que la refracción objetivo del segundo ojo se puede ajustar y ajustar con mucha precisión después de la cirugía.
LIOs de profundidad de enfoque extendida. Las lentes EDOF, como Symfony OptiBlue y Vivity no difractiva, crean un punto focal alargado para mejorar el rango de visión del paciente. Estas lentes ofrecen una fuerte visión intermedia y lejana, buena visión de cerca y pocos efectos secundarios visuales.
La reducción de los efectos secundarios visuales es una innovación importante en las lentes que ofrecen un mayor rango de visión. La óptica no difractiva de Vivity estira la luz para evitar su división; Symfony OptiBlue utiliza la tecnología InteliLight, que es una combinación de filtro de luz violeta, diseño Echelette y diseño acromático. El filtro de luz violeta bloquea las longitudes de onda que crean la dispersión más ligera para minimizar las perturbaciones visuales, el diseño Echelette reduce la dispersión de la luz y la intensidad del halo para facilitar la visualización de la pantalla digital, y la tecnología acromática corrige la aberración cromática para un mejor contraste durante el día y la noche, dice la empresa. 1
El Dr. Berdahl dice que las EDOFs son buenas opciones para los pacientes que desean disminuir, pero no eliminar, la necesidad para dispositivos ópticos y están interesados en ver a múltiples distancias, como para ver deportes en la tele y en el estadio.
A veces, dos LIOs diferentes son la mejor opción para un paciente. La mezcla y combinación de multifocales complementarias o EDOFs puede mejorar el rango de visión funcional y disminuir los efectos secundarios visuales. Las combinaciones a menudo incluyen una EDOF de baja adición en el ojo dominante y una EDOF de alta adición en el ojo no dominante; o una EDOF y una multifocal en el ojo dominante y no dominante, respectivamente.
“Recientemente he tenido mucho éxito usando la Symfony OptiBlue con InteliLight en el ojo dominante y la Synergy en el ojo no dominante para pacientes que desean una excelente visión de lejos con rango completo”, dice el Dr. Farid. “En general, evito mezclar una óptica difractiva con una no difractiva”.
LIOs acomodativas. En teoría, las lentes como Crystalens AO y Trulign se ajustan a medida que el ojo se mueve, imitando el cristalino. El Dr. Chu dice que estas lentes ofrecen un rango extendido de visión para pacientes que están de acuerdo con usar gafas para leer letra pequeña. “Las lentes acomodativas pueden ser adecuadas para pacientes que pueden no tolerar el riesgo de disfotopsias nocturnas o que simplemente no quieren correr ese riesgo de efectos secundarios visuales”, agrega.
El Dr. Farid dice que no suele implantar lentes acomodativas porque el punto cercano final puede ser impredecible. “A veces, estas lentes se adaptan un poco temprano en el ojo y luego no se obtiene tanto rango de adaptación”, explica. “Tengo más éxi-
Diagrama De Flujo De
to con las lentes EDOF multifocales fijas que con las acomodativas actuales. Pero, aunque las lentes acomodativas no son mi opción principal, consideraría una si un paciente ya tenía una implantada con éxito en su ojo; igualaría la lente en el otro ojo”.
Determinación del valor
El implante ideal de un paciente para sus objetivos visuales no siempre es una opción factible. Mientras que las LIO monofocales generalmente están cubiertas con la cirugía de cataratas por el seguro del paciente, las lentes premium son un gasto de bolsillo.
Cuando las finanzas presentan un obstáculo, la elección de la lente se convierte en una determinación de valor, dice el Dr. Berdahl. “Los pacientes deben considerar cuánto cuestan estas lentes y cuánto están dispuestos a pagar por la libertad adicional que proviene de una menor dependencia de las gafas”, dice. “En estudios, se ha demostrado que la calidad de vida mejora muchísimo en pacientes que son menos dependientes de gafas y lentes de contacto después de la cirugía. La comprensión de los pacientes de la propuesta de valor es importante. Hay que considerar el costo del procedimiento y, a veces, el de la lente”.
De Lio
Aviso: La disponibilidad de los productos y características puede cambiar en su país. Las especificaciones y diseños están sujetos a cambios. Por favor contacte a su distribuidor local para más detalles.









